文章信息
- 陈素庭, 洪航, 方挺, 许国章.
- Chen Suting, Hong Hang, Fang Ting, Xu Guozhang
- 宁波市2010-2020年抗病毒治疗HIV/AIDS免疫重建情况及影响因素分析
- Immune reconstitution and influencing factors in HIV/AIDS patients receiving antiretroviral therapy in Ningbo, 2010-2020
- 中华流行病学杂志, 2023, 44(1): 133-138
- Chinese Journal of Epidemiology, 2023, 44(1): 133-138
- http://dx.doi.org/10.3760/cma.j.cn112338-20220707-00610
-
文章历史
收稿日期: 2022-07-07
2. 宁波市疾病预防控制中心, 宁波 315010
2. Ningbo Municipal Center for Disease Control and Prevention, Ningbo 315010, China
随着HIV感染时间的延长,HIV/AIDS的免疫功能逐步下降,各种机会性感染的易感性也逐渐增加。CD4+T淋巴细胞(CD4)是HIV进入人体后主要攻击的靶细胞,不仅能直接反映人体免疫功能状况,同时也能直观衡量HIV/AIDS抗病毒治疗后免疫系统重建的效果[1]。而抗病毒治疗的广泛应用,能重建免疫系统,提高机体免疫力,极大地提高了HIV/AIDS的预期寿命和生活质量[2]。有研究表明,抗病毒治疗HIV/AIDS的免疫重建情况与性别、基线年龄、婚姻状况、感染途径、基线CD4计数、WHO临床分期、艾滋病相关症状/体征以及合并HCV感染有关[3-5]。本研究通过回顾性队列的研究方法分析2010-2020年宁波市抗病毒治疗HIV/AIDS免疫重建情况及影响因素,为进一步完善艾滋病精准治疗提供参考依据。
对象与方法1. 研究对象:来源于艾滋病综合防治信息系统2010-2020年宁波市HIV/AIDS数据库。纳入标准为开始抗病毒治疗时年龄≥18岁、随访时间≥1年和基线CD4计数资料完整;排除标准为基线CD4计数≥500个/μl或缺失。
2. 研究方法和内容:采用回顾性队列研究方法,对2010-2020年宁波市进行抗病毒治疗且在访的HIV/AIDS进行描述性分析,利用Cox比例风险回归模型分析HIV/AIDS发生免疫重建的影响因素。收集信息包括社会人口学信息、感染途径、WHO临床分期、HIV感染确证日期、抗病毒治疗开始日期、初始治疗方案、基线CD4计数等。
3. 相关定义[6]:①随访开始时间:HIV/AIDS开始进行抗病毒治疗的时间,随访截止时间为2021年12月31日;②终点事件:发生免疫重建;③免疫重建:HIV/AIDS经抗病毒治疗后CD4计数恢复至基本正常(> 500个/μl);④及时抗病毒治疗:HIV感染确证日期和抗病毒治疗开始日期的时间间隔≤30 d。
4. 统计学分析:采用SPSS 26.0软件进行统计学分析。符合正态分布的计量资料采用x±s描述,符合偏态分布则采用M(Q1,Q3)描述,计数资料采用频数和百分比表示。采用Kaplan-Meier法绘制生存曲线,采用log-rank检验方法检验生存分布的差异。采用单因素和多因素Cox比例风险回归模型分析免疫重建的影响因素,采用逐步向前法,自变量纳入和剔除标准分别为0.05和0.10。双侧检验,检验水准α=0.05。
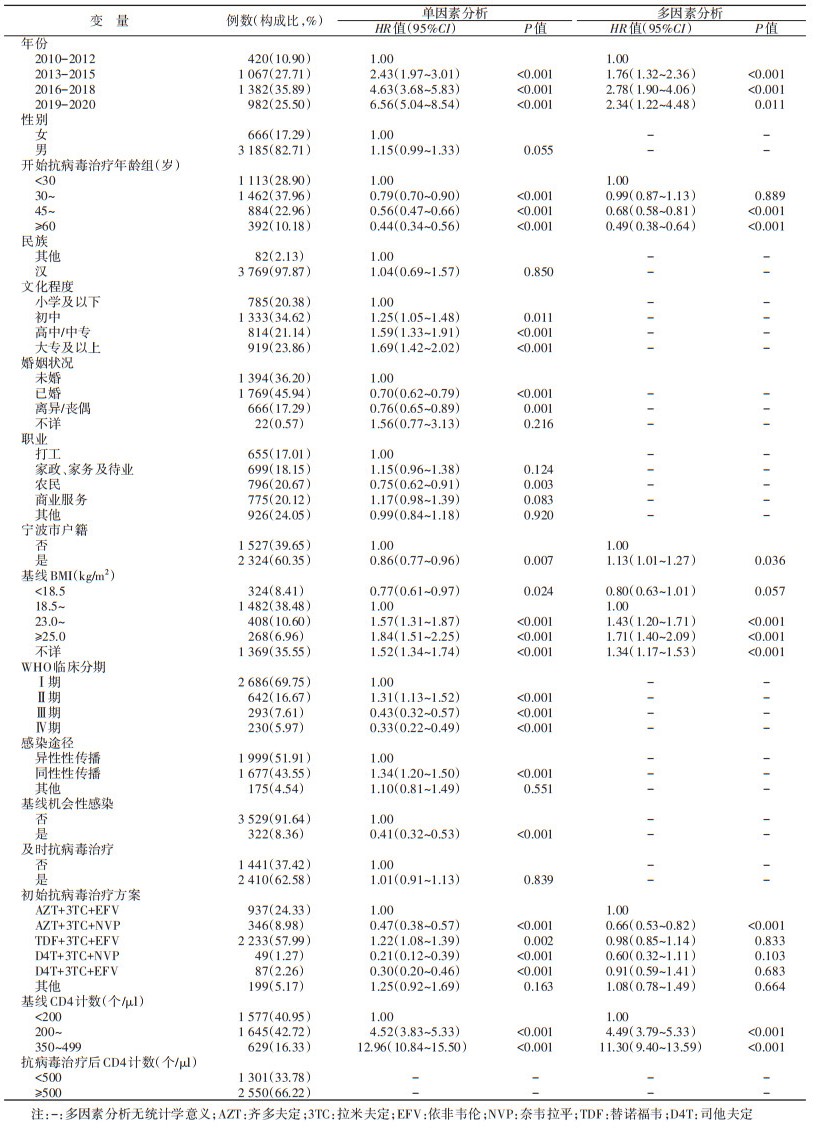
结果1. 基本情况:3 851例HIV/AIDS中,开始抗病毒治疗年龄为(39.47±13.47)岁,男性占82.71%(3 185/3 851)。其中,汉族、已婚、初中文化程度和宁波市户籍分别占97.87%(3 769/3 851)、45.94%(1 769/3 851)、34.62%(1 333/3 851)和60.35%(2 324/3 851),异性性传播途径占51.91%(1 999/3 851),基线BMI为18.5~24.9 kg/m2的占49.08%(1 890/3 851),及时抗病毒治疗者占62.58%(2 410/3 851),初始治疗方案以替诺福韦+拉米夫定+依非韦伦(TDF+3TC+EFV)(57.99%,2 233/3 851)和齐多夫定(AZT)+3TC+EFV(24.33%,937/3 851)为主。见表 1。HIV/AIDS主要集中在鄞州区、慈溪区、海曙区、余姚区和北仑区(70.94%,2 732/3 851)。
2. HIV/AIDS临床相关特征:3 851例HIV/AIDS中,WHO临床分期主要集中在Ⅰ期(69.75%,2 686/3 851)。基线出现机会性感染占8.36%(322/3 851),以耶式肺孢子菌肺炎、反复严重的细菌性肺炎、带状疱疹为主。基线出现的临床症状主要为持续或间断1个月发热(> 37.5 ℃)、皮肤损害。开始抗病毒治疗时基线CD4计数 < 200个/μl和200~349个/μl的分别占40.95%(1 577/3 851)和42.72%(1 645/3 851);抗病毒治疗后,最近CD4计数 < 500个/μl者占33.78%(1 301/3 851)。见表 1。基线HBsAg阳性和抗-HCV阳性分别占11.68%(340/2 910)和1.30%(34/2 620)。
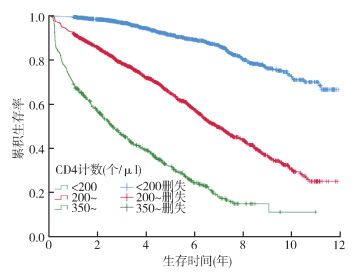
3. 免疫重建情况:3 851例HIV/AIDS的随访时间范围0~12年,M(Q1,Q3)为47(25,77)个月。抗病毒治疗后发生免疫重建的占66.22%(2 550/3 851)。HIV/AIDS免疫重建生存曲线log-rank法检验结果显示,不同基线CD4计数分组的组间差异有统计学意义(χ2=1 106.62,P < 0.001)(图 1);开始抗病毒治疗的年龄组和基线BMI的组间差异均有统计学意义(χ2=78.94,P < 0.001;χ2=88.28,P < 0.001)。
|
| 注:χ2=1 106.62,P < 0.001 图 1 基线CD4+T淋巴细胞计数分组的HIV/AIDS免疫重建生存曲线 |
4免疫重建的影响因素生存分析:单因素Cox回归分析结果显示,纳入年份、开始抗病毒治疗年龄、文化程度、婚姻状况、职业、宁波市户籍、基线BMI、WHO临床分期、感染途径、基线机会性感染、基线CD4计数、初始治疗方案与免疫重建相关。见表 1。多因素Cox比例风险回归模型分析结果显示,相比于开始抗病毒治疗年龄≥45岁、基线BMI < 23.0 kg/m2、基线CD4计数 < 200个/μl和初始治疗方案为AZT+3TC+NVP的HIV/AIDS,开始抗病毒治疗年龄 < 30岁、基线BMI≥23.0 kg/m2、基线CD4计数≥200个/μl和初始治疗方案为AZT+3TC+EFV的HIV/AIDS更容易发生免疫重建。见表 1。进一步分析HIV/AIDS的基线CD4中位数结果显示,与开始抗病毒治疗年龄 < 30岁组(261个/μl)相比,45~和≥60岁组较低(205个/μl和190个/μl);与基线BMI为18.5~22.9 kg/m2组(220个/μl)相比,基线23.0~24.9 kg/m2组(252个/μl)和≥25.0 kg/m2组(251个/μl)较高(均P < 0.001)。
讨论本研究发现,宁波市3 851例抗病毒治疗的HIV/AIDS,开始抗病毒治疗的年龄为(39.47±13.47)岁,男性、汉族、已婚、初中文化程度、宁波市户籍分别占82.71%、97.87%、45.94%、34.62%、60.35%,基线BMI主要集中在18.5~24.9 kg/m2(49.08%),随访时间M(Q1,Q3)为47(25,77)个月。初始治疗方案以TDF+3TC+EFV(57.99%)和AZT+3TC+EFV(24.33%)为主。
多因素Cox回归分析结果显示,与基线BMI正常组相比,23.0~24.9 kg/m2组和≥25.0 kg/m2组发生免疫重建的可能性更大,这与其他研究发现的结果一致[7-9]。在未感染HIV的妇女和儿童中,BMI升高与体内的CD4较高呈正相关[10-11]。因此BMI越高的人,CD4计数自然也越高,而基线BMI越高的HIV/AIDS发生CD4免疫重建的可能性也越大,这是因为营养储存有助于维持免疫水平[12]。有研究表明,基线BMI与体内的CD4计数的关系解释可能与瘦素等脂肪因子、T淋巴细胞凋亡、胸腺大小、胃肠道和其他黏膜部位的淋巴细胞种群动态的差异有关[13]。但内在的机制尚未完全阐明,仍需进一步研究和探索。
本研究发现,开始抗病毒治疗年龄越大越不容易发生免疫重建,与之前报道的越大年龄与CD4恢复较差成正相关相一致[4, 14-16]。但也有研究得出初治年龄不影响免疫重建的结论[17]。这可能由于研究的地区和人口构成比例差异造成的。
多项研究发现,基线CD4越多是发生免疫重建的独立保护因素,与本文的分析结果一致[5, 18-20]。2014年浙江省关于HIV感染者免疫重建的研究表明,基线CD4计数较高组更易发生免疫重建(aHR=1.60,95%CI:1.37~1.86)[21]。在感染HIV的儿童和青少年中基线CD4和免疫重建的关系也得到印证[22]。也有一些研究发现CD8淋巴细胞与CD4恢复有关[23-24],但具体的关系仍有待研究。
本研究发现,相对于初始治疗方案AZT+3TC+EFV,AZT+3TC+NVP方案是发生免疫重建的危险因素,与He等[21]的研究结果大致相同。也有其他的研究表明,相比于AZT治疗方案,含TDF方案更有利于免疫重建[6, 25]。
本研究结果显示,纳入年份在2013-2020年、宁波市户籍是HIV/AIDS发生免疫重建的保护因素,但这方面文献报道较少。有研究表明抗病毒治疗时间与CD4计数相关[26-27]。本研究中及时抗病毒治疗的HIV/AIDS占62.58%。国外研究发现抗病毒治疗者的居住地与免疫恢复时间相关[5],与本研究结果相似。
文献报道,不论在成年还是老年HIV/AIDS中,女性的CD4计数水平比男性恢复较好[3, 5, 16, 27-28]。但本研究尚未发现,可能是不同研究对免疫重建定义、研究对象纳入排除标准和社会人口学特征存在差异。
本研究存在局限性。一是未考虑到病毒载量、HCV等指标对免疫重建的影响,未排除病毒抑制失败的患者。二是免疫重建的定义较宽泛,应建立不同CD4计数水平的标准分析免疫重建的影响因素。
综上所述,宁波市抗病毒治疗HIV/AIDS中仍有一部分的CD4计数未恢复至正常水平。开始抗病毒治疗年龄、基线BMI、基线CD4计数、初始治疗方案是HIV/AIDS免疫重建的影响因素。因此,建议尽早开始抗病毒治疗,定期随访和监测CD4计数水平,重点关注年龄较大、基线BMI较低的HIV/AIDS。
利益冲突 所有作者声明无利益冲突
作者贡献声明 陈素庭:设计实验、整理分析数据和论文撰写;洪航:研究设计和指导、论文审阅;方挺:获取研究经费、行政与技术支持、指导;许国章:研究设计和指导、论文审阅、经费支持
| [1] |
朱勇, 李丽, 郭燕, 等. 艾滋病患者CD4+T细胞基线值与长期高效抗逆转录病毒治疗免疫重建效果的相关性研究[J]. 现代生物医学进展, 2017, 17(15): 2880-2883. Zhu Y, Li L, Guo Y, et al. Study on the correlation of CD4+T cell baseline values in HIV / AIDS patients and the effect of long-term and highly active antiretroviral therapy[J]. Prog Mod Biomed, 2017, 17(15): 2880-2883. DOI:10.13241/j.cnki.pmb.2017.15.020 |
| [2] |
Smit M, Brinkman K, Geerlings S, et al. Future challenges for clinical care of an ageing population infected with HIV: a modelling study[J]. Lancet Infect Dis, 2015, 15(7): 810-818. DOI:10.1016/S1473-3099(15)00056-0 |
| [3] |
袁新皓, 周超, 何海, 等. 重庆市接受抗病毒治疗的HIV感染者和AIDS患者免疫重建及其影响因素分析[J]. 中华疾病控制杂志, 2016, 20(12): 1190-1193, 1198. Yuan XH, Zhou C, He H, et al. Analysis on effectiveness of immune reconstitution and its influencing factors among HIV/AIDS patients after highly active antiretroviral therapy in Chongqing[J]. Chin J Dis Control Prev, 2016, 20(12): 1190-1193, 1198. DOI:10.16462/j.cnki.zhjbkz.2016.12.002 |
| [4] |
Collazos J, Valle-Garay E, Carton JA, et al. Factors associated with long-term CD4 cell recovery in HIV-infected patients on successful antiretroviral therapy[J]. HIV Med, 2016, 17(7): 532-541. DOI:10.1111/hiv.12354 |
| [5] |
Gezie LD, Gelaye KA, Worku AG, et al. Time to immunologic recovery and determinant factors among adults who initiated ART in Felege Hiwot Referral Hospital, northwest Ethiopia[J]. BMC Res Notes, 2017, 10(1): 277. DOI:10.1186/s13104-017-2602-0 |
| [6] |
俞海亮, 杨跃诚, 赵燕, 等. 德宏傣族景颇族自治州成年人HIV/AIDS抗病毒治疗后CD4+T淋巴细胞免疫重建及影响因素分析[J]. 中华流行病学杂志, 2021, 42(6): 1050-1055. Yu HL, Yang YC, Zhao Y, et al. Prevalence and related factors of CD4+T lymphocytes immune recovery among adult HIV/AIDS on antiretroviral therapy in Dehong Dai and Jingpo Autonomous Prefecture[J]. Chin J Epidemiol, 2021, 42(6): 1050-1055. DOI:10.3760/cma.j.cn112338-20210326-00250 |
| [7] |
Han WM, Jiamsakul A, Jantarapakde J, et al. Association of body mass index with immune recovery, virological failure and cardiovascular disease risk among people living with HIV[J]. HIV Med, 2021, 22(4): 294-306. DOI:10.1111/hiv.13017 |
| [8] |
孙朋涛, 余卫, 李太生, 等. 不同体成分及其他因素与高效抗逆转录病毒治疗后免疫重建不全的相关性[J]. 中国医学科学院学报, 2017, 39(4): 459-464. Sun PT, Yu W, Li TS, et al. Association of body composition and other clinical factors with incomplete immune response after highly active antiretroviral therapy[J]. Acta Acad Med Sin, 2017, 39(4): 459-464. DOI:10.3881/j.issn.1000-503X.2017.04.001 |
| [9] |
Koethe JR, Jenkins CA, Shepherd BE, et al. An optimal body mass index range associated with improved immune reconstitution among HIV-infected adults initiating antiretroviral therapy[J]. Clin Infect Dis, 2011, 53(9): 952-960. DOI:10.1093/cid/cir606 |
| [10] |
Zaldivar F, McMurray RG, Nemet D, et al. Body fat and circulating leukocytes in children[J]. Int J Obes (Lond), 2006, 30(6): 906-911. DOI:10.1038/sj.ijo.0803227 |
| [11] |
Nowicki MJ, Karim R, Mack WJ, et al. Correlates of CD4+ and CD8+ lymphocyte counts in high-risk immunodeficiency virus (HIV)-seronegative women enrolled in the women's interagency HIV study (WIHS)[J]. Hum Immunol, 2007, 68(5): 342-349. DOI:10.1016/j.humimm.2007.01.007 |
| [12] |
Crum-Cianflone NF, Roediger M, Eberly LE, et al. Impact of weight on immune cell counts among HIV-infected persons[J]. Clin Vaccine Immunol, 2011, 18(6): 940-946. DOI:10.1128/CVI.00020-11 |
| [13] |
Palermo B, Bosch RJ, Bennett K, et al. Body mass index and CD4+T-lymphocyte recovery in HIV-infected men with viral suppression on antiretroviral therapy[J]. HIV Clin Trials, 2011, 12(4): 222-227. DOI:10.1310/hct1204-222 |
| [14] |
Engsig FN, Zangerle R, Katsarou O, et al. Long-term mortality in HIV-positive individuals virally suppressed for > 3 years with incomplete CD4 recovery[J]. Clin Infect Dis, 2014, 58(9): 1312-1321. DOI:10.1093/cid/ciu038 |
| [15] |
Fiseha T, Ebrahim H, Ebrahim E, et al. CD4+ cell count recovery after initiation of antiretroviral therapy in HIV-infected Ethiopian adults[J]. PLoS One, 2022, 17(3): e0265740. DOI:10.1371/journal.pone.0265740 |
| [16] |
Bishop JD, DeShields S, Cunningham T, et al. CD4 count recovery after initiation of antiretroviral therapy in patients infected with human immunodeficiency virus[J]. Am J Med Sci, 2016, 352(3): 239-244. DOI:10.1016/j.amjms.2016.05.032 |
| [17] |
刘树龙, 邓爱花, 刘浪, 等. HIV感染者/AIDS患者抗病毒治疗后免疫效果及其影响因素分析[J]. 南昌大学学报: 医学版, 2021, 61(5): 69-71, 78. Liu SL, Deng AH, Liu L, et al. Immune status after antiviral therapy and its influencing factors in HIV/AIDS patients[J]. J Nanchang Univ: Med Sci, 2021, 61(5): 69-71, 78. DOI:10.13764/j.cnki.ncdm.2021.05.014 |
| [18] |
魏秀青, 陈曦, 贺健梅, 等. 湖南省AIDS病人HAART过程中影响免疫功能重建的因素分析[J]. 中国艾滋病性病, 2015, 21(11): 922-925. Wei XQ, Chen X, He JM, et al. Analysis on influential factors of immune restoration in HAART in Hunan province[J]. Chin J AIDS STD, 2015, 21(11): 922-925. DOI:10.13419/j.cnki.aids.2015.11.04 |
| [19] |
杜云玲, 万钢, 吴焱, 等. HIV/AIDS病人HAART后免疫重建相关影响因素分析[J]. 中国艾滋病性病, 2015, 21(6): 470-473, 500. Du YL, Wan G, Wu Y, et al. Factors affecting immune reconstitution among HIV/AIDS patients[J]. Chin J AIDS STD, 2015, 21(6): 470-473, 500. DOI:10.13419/j.cnki.aids.2015.06.07 |
| [20] |
陈国春, 卫峥, 马波, 等. 艾滋病患者高效抗病毒治疗后免疫重建及预后影响因素的研究[J]. 中华医院感染学杂志, 2018, 28(22): 3414-3417, 3421. Chen GC, Wei Z, Ma B, et al. Influencing factors for immune reconstruction and prognosis of AIDS patients after highly active antiretroviral therapy[J]. Chin J Nosocomiol, 2018, 28(22): 3414-3417, 3421. DOI:10.11816/cn.ni.2018-173846 |
| [21] |
He L, Pan XH, Dou ZH, et al. The factors related to CD4+ T-cell recovery and viral suppression in patients who have low CD4+ T cell counts at the initiation of HAART: a retrospective study of the national HIV treatment sub-database of Zhejiang province, China, 2014[J]. PLoS One, 2016, 11(2): e0148915. DOI:10.1371/journal.pone.0148915 |
| [22] |
The European Pregnancy and Paediatric HIV Cohort Collaboration (EPPICC) Study Group in EuroCoord. CD4 recovery following antiretroviral treatment interruptions in children and adolescents with HIV infection in Europe and Thailand[J]. HIV Med, 2019, 20(7): 456-472. DOI:10.1111/hiv.12745 |
| [23] |
Roul H, Mary-Krause M, Ghosn J, et al. CD4+ cell count recovery after combined antiretroviral therapy in the modern combined antiretroviral therapy era[J]. AIDS, 2018, 32(17): 2605-2614. DOI:10.1097/QAD.0000000000002010 |
| [24] |
Boatman JA, Baker JV, Emery S, et al. Risk factors for low CD4+ count recovery despite viral suppression among participants initiating antiretroviral treatment with CD4+ counts > 500 cells/mm3: findings from the strategic timing of AntiRetroviral therapy (START) trial[J]. J Acquir Immune Defic Syndr, 2019, 81(1): 10-17. DOI:10.1097/QAI.0000000000001967 |
| [26] |
Lee SS, Wong NS, Wong BCK, et al. Combining CD4 recovery and CD4:CD8 ratio restoration as an indicator for evaluating the outcome of continued antiretroviral therapy: an observational cohort study[J]. BMJ Open, 2017, 7(9): e016886. DOI:10.1136/bmjopen-2017-016886 |
| [27] |
Kufa T, Shubber Z, MacLeod W, et al. CD4 count recovery and associated factors among individuals enrolled in the South African antiretroviral therapy programme: an analysis of national laboratory based data[J]. PLoS One, 2019, 14(5): e0217742. DOI:10.1371/journal.pone.0217742 |
| [28] |
Focà E, Magro P, Guaraldi G, et al. Elderly HIV-positive women: a gender-based analysis from the Multicenter Italian "GEPPO" Cohort[J]. PLoS One, 2019, 14(10): e0222225. DOI:10.1371/journal.pone.0222225 |
 2023, Vol. 44
2023, Vol. 44