文章信息
- 杨津, 冯录召, 赖圣杰, 马礼兵, 张婷, 张惺惺, 王晴, 杨维中, 王辰.
- Yang Jin, Feng Luzhao, Lai Shengjie, Ma Libing, Zhang Ting, Zhang Xingxing, Wang Qing, Yang Weizhong, Wang Chen
- 急性呼吸道传染病症状监测及预警技术的现状与展望
- Syndrome surveillance and early warning technology for acute respiratory infectious diseases: current status and future development
- 中华流行病学杂志, 2023, 44(1): 60-66
- Chinese Journal of Epidemiology, 2023, 44(1): 60-66
- http://dx.doi.org/10.3760/cma.j.cn112338-20220706-00606
-
文章历史
收稿日期: 2022-07-06
2. 英国南安普顿大学地理与环境科学学院, 南安普顿SO17 1BJ;
3. 桂林医学院附属医院呼吸与危重症医学科, 桂林 541001
2. WorldPop, School of Geography and Environmental Science, University of Southampton, Southampton SO17 1BJ, UK;
3. Department of Respiratory and Critical Care Medicine, Affiliated Hospital of Guilin Medical University, Guilin 541001, China
呼吸道传染病包括一大组由病毒、细菌、支原体等病原体引起的急性和慢性呼吸系统疾病。急性呼吸道传染病可在短时间内从某一个国家或地区迅速蔓延至全球,造成大流行[1]。例如,新型冠状病毒感染席卷全球,毒株不断变异,对人类的生命健康、经济发展及社会稳定都造成了巨大的威胁。因此,建立和发展呼吸道传染病监测预警技术,提高呼吸道传染病尤其是急性呼吸道传染病监测预警系统的能力迫在眉睫。
症状监测起初主要是以早期发现生物恐怖为目标,之后逐渐扩展至公共卫生领域[2-3]。从狭义上来讲,症状监测又称症候群监测,指持续、系统地收集患者临床确诊前出现的症候群信息,并对这些信息进行分析,例如发热、腹泻等呼吸道症状。广义上症状监测还包括其他非特异信息,如非处方药销量、急诊室患者主诉、学校缺勤率、工厂缺勤率等,分析非特异信息与疾病之间的联系,探测疾病波动是否异常[4]。由于症状监测采集的信息来自于多种数据源,且通常早于临床明确的诊断信息,所以比传统的监测方法可能具有更高的及时性和敏感性,有助于快速预警公共卫生事件[5](图 1)。因此,症状监测作为传统监测的有效补充,已在公共卫生界得到越来越多的关注。
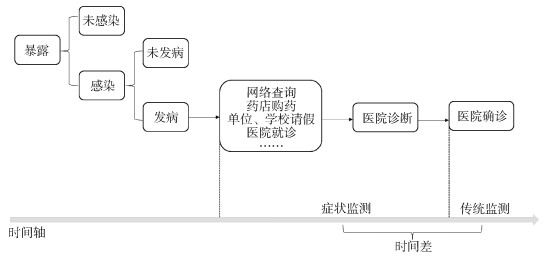
|
| 图 1 症状监测与传统监测示意图 |
为了增强呼吸道传染病尤其是急性呼吸道传染病症状监测预警的能力,探索其未来的应用及发展,本文概述了国外传染病症状监测系统的现状,对我国现有的急性呼吸道传染病症状监测体系及应用进行综述,并对未来急性呼吸道传染病症状监测预警技术的发展进行了探讨。
一、国外传染病监测预警系统介绍美国建立了社区疾病早期报告监测系统(Electronic Surveillance System for the Early Notification of Community-Based Epidemics)、国家传染病监测系统(National Notifiable Diseases Surveillance System)、电子实验报告系统(Electronic Laboratory Reporting)、BioSense监测系统、流感监测系统等[6-7]。这些系统的监测对象包括医院、社区诊所、药店、病原学检测机构、哨点机构、急救中心、学校、气象环境、卫生热线记录和媒体信息等,一旦发生呼吸道传染病,各部门能够充分整合各个渠道的资源进行监测[8-9]。日本于1999年实施了国家传染病流行病学监测计划(National Epidemiological Surveillance of Infectious Diseases),通过信息的收集、分析与整理,评估包括呼吸道传染病在内的多种传染病的疫情形势[10]。2007年该系统加入了疑似病例监测哨点,从指定的医疗机构收集疑似但尚未经医生确诊的病例信息,可对传染病的发生进行快速识别[11-12]。此外,日本开发的处方监测系统可通过自动统计和计算处方数量估计传染病的患者人数[13]。欧洲传染病监测预警系统包括欧洲传染病网络(European Network of Infectious Diseases)、欧洲CDC(European Centre for Disease Prevention and Control)以及各项传染病应对计划和国际合作三部分[14-16],各成员国之间的预防与控制机构可整合、利用并共享卫生资源,以对呼吸道传染病等多种传染病进行监测。此外,欧洲还开发了威胁追踪工具(Threat Tracking Tool),可以对网络媒体(ProMed,GPHIN,MediSys等)、特定网站(WHO、各国政府、CDC、卫生研究所等)和传染病公告(欧洲监测、发病和死亡周报等)进行威胁事件的持续追踪[17]。韩国的急诊科症状监测预警系统和军事主动实时症状监测系统能够根据呼吸道症候群对疾病进行监测[18-19]。
二、我国急性呼吸道传染病症状监测的现状我国的症状监测起步较晚,2003年严重急性呼吸综合征(非典型肺炎)流行后,各级医疗卫生机构针对流行性感冒(流感)、不明原因肺炎等呼吸道传染病开展监测,由此症状监测得以逐步探索和发展。2009年,我国在传染病防治科技重大专项支持下搭建了“传染病监测技术平台”,发热呼吸道症候群的症状监测在我国得到了进一步推广与应用,监测网络包括中心实验室、检测实验室和哨点医院。其中,哨点医院至少要覆盖一级医院一家,二级或以上儿童医院一家,二级或以上综合医院三家。监测的症状包括发热、白细胞升高/降低或分布异常、寒战、体温、咽部不适、咽干或咽痛、鼻塞、流涕、鼻/咽/喉明显充血或水肿、咳嗽、咳痰、气短、听诊呼吸音异常(湿啰音、干啰音、哮鸣音、浊音)和胸痛。监测的流程通常先由哨点医院的医生和护士在门诊、急诊或病房使用标准问卷收集符合监测定义的病例信息,然后将采集的相关标本送至病原学检测实验室进行病原学检测,定期进行结果分析。中心实验室定期对病原学实验室的检测标本进行复核,并定期对结果进行分析与整合。哨点医院由专人对原始表格进行严格管理,采用具有保护性措施的计算机程序进行数据的录入与保存[20]。发热呼吸道症候群的监测覆盖面广,有众多实验室和医院参与,研究内容丰富多样,使得急性呼吸道传染病的症状监测能力大幅提升。
现从医疗机构、哨点医院、大型活动和特殊场所对急性呼吸道传染病的症状监测进行简要介绍。
1. 医疗机构的日常监测:医疗机构可能是最早发现疫情的场所,采集医疗机构的信息对急性呼吸道传染病的监测十分重要。2004年我国创建了不明原因肺炎监测系统,要求各级各类医疗卫生机构对以肺炎为主要临床表现的原因不明的聚集性呼吸道传染病进行监测,排除非典型肺炎、人禽流感等已知病原后,重点关注聚集性不明原因肺炎病例。2009年,我国搭建的“传染病监测技术平台”就包括对发热呼吸道症候群的病原谱及病原体变异变迁的规律进行研究,提高了急性呼吸道传染病预测预警的能力[20]。中国CDC于2021年在Nature Communications发表了一项研究,该研究采用2009-2019年的呼吸道传染病症候群监测数据,阐明了引起中国人群急性呼吸道感染的主要病原体及其流行病学特征,体现了急性呼吸道感染的主动监测网络[21]。
2. 哨点医院监测:
(1)流感样病例监测:2004年我国正式建立了流感监测系统,主要针对哨点医院门/急诊中的流感样病例进行监测,收集年龄、性别、流感样病例数和门/急诊就诊总数等信息。哨点医院根据患者就诊情况选择一部分流感样病例采集标本,包括咽拭子、鼻拭子、鼻咽拭子,并将采集到的病例标本送至流感监测网络实验室进行核酸检测。流感样病例监测是典型的症候群监测,时间提前到病例确诊之前,根据流感样病例和病例标本检测结果分析流感的动态变化趋势和病毒变异情况,以对流感流行态势进行评估和预警[22]。
(2)住院严重急性呼吸道感染病例监测:2009年甲型H1N1大流行后,我国建立了住院严重急性呼吸道感染病例监测系统(Severe Acute Respiratory Infection,SARI),通过SARI病例和标本检测结果,及时判断我国甲型H1N1流感的疫情态势,描述甲型H1N1流感和季节性流感重症病例的临床和流行病学特征,重点监测重症病例发生的危险因素和病毒的变化情况[23-24],以对重症病例中流感的传播情况进行评估和预警。
3. 大型活动的急性呼吸道传染病症状监测:奥运会、世博会等大型活动通常会使某些国家的某些地区在一定时间内进入几百万甚至几千万人次,大量来自世界各国的人员会给当地的公共卫生带来严峻挑战。在大型活动症状监测中,呼吸道传染病相关症状往往是监测内容的重中之重,人们希望通过开展症状监测进一步提高呼吸道传染病,尤其是急性呼吸道传染病的监测与暴发识别能力[25]。例如,2022年我国承办了冬奥会,面对新型冠状病毒感染疫情蔓延的严峻挑战,我国制定了《北京2022年冬奥会和冬残奥会防疫手册》,对全体人员进行每日健康监测,针对就诊人员开展症状监测,旨在对传染病尤其是新型冠状病毒感染的早发现[26]。我国也曾陆续承办了奥运会、世博会等大型活动,并在活动期间通过症状监测成功探测出一些聚集性病例,可预警急性呼吸道传染病的暴发,提高了相关传染病早期识别的敏感性[27-28]。
4. 特殊场所的急性呼吸道传染病症状监测:症状监测系统涵盖多种数据源,公共卫生界逐渐对新的数据源感兴趣,如急诊室就诊、救护车调度、药店购药、互联网搜索等。一些研究人员采用百度指数平台搜索流感相关的关键词,利用关键词的波动情况进行分析,预测效果较好[29]。2020年,国家卫生健康委员会发布学校传染病症状监测预警技术指南,了解学生有无发热、咳嗽、头痛、咽痛、腹痛、腹泻、呕吐、头晕、乏力等症状,以及症状发生的时间、地点,预警包括急性呼吸道传染病在内的一些传染病的暴发[30]。有研究收集了2015-2019年广州市36家连锁药店流感相关非处方药物的销售数据和国家级流感监测哨点医院的流感样病例监测数据,分析结果发现药店流感相关的非处方药物销售监测可应用于流感监测与早期预警[31]。
三、急性呼吸道传染病症状监测预警方法概述基于急性呼吸道传染病症状监测数据的预测预警方法通常包括阈值法、时序分析法、时空分析、传染病动力学模型等方法。此外,随着大数据的应用与发展,机器学习方法也被应用到该领域进行预测预警。
1. 阈值法:根据不同急性呼吸道传染病的特征设定阈值,将实际病例数与阈值相比较,达到或超过阈值则发出预警[32]。例如,有研究利用移动百分位数法对不同阈值下的流感等呼吸道传染病的暴发预警效果进行了对比,并提出国家传染病自动预警系统可以根据不同的传染病病种优化预警的阈值,提高预警系统的准确性与及时性[33]。也有研究利用C1、C2和C3法分析了北京市流感监测数据并成功预测了北京市2007-2008年流行季开始的时间[34]。阈值法原理简单,计算方便,可基于短时间内的数据进行探测,但无法对某局部地区聚集性的疫情进行预警。
2. 时序分析法:将时间序列分解,分析其趋势、周期性和季节性特征,以预测未来某一段时间内急性呼吸道传染病的流行情况。例如,有研究利用差分整合移动平均自回归模型(autoregressive integrated moving average model,ARIMA)预测了2021-2022年中国、英国和美国在不同非药物干预措施下的流感动态,模型效果良好[35]。时间序列模型大都适合短期预测,对于长期预测模型的精准度会下降,尤其是当发生突发事件时,模型往往会有较大偏差。时序分析法也不涉及空间信息,无法对某一局部区域的聚集性疫情进行精准预警。
3. 时空分析:分析急性呼吸道传染病监测数据的时间和空间特征,识别其暴发或流行的时空聚集区域。例如,有研究对江西省2017-2019年的流行性感冒情况进行了时空聚集分析,探测到四类时空聚集区域[36]。也有研究利用手机数据开发了一个时空“风险源”模型,以预测新型冠状病毒感染确诊病例的分布,还可以识别早期具有高传播风险的地区[37]。时空分析法对地理位置随时间变化的描述简洁明了,提高了聚集性疫情探测和预警的及时性和准确性,但是数据处理较为复杂。
4. 传染病动力学模型:传染病动力学中的数学模型可以阐明多因素条件下传染病的传播机制,为更快、更好地反映呼吸道传染病的流行过程提供了路径。例如,有研究利用SEIR传染病动力学模型构建了新的方程,加入干预措施、疫苗接种以及行为方式,推导出了新型冠状病毒感染疫情的暴发峰值、最终规模和有效再生数等指标,为避免疫情二次暴发提供依据[38]。该方法可从传播机制方面较好地预测呼吸道传染病流行的变化趋势,但是模型建立过程复杂,需要充分了解并收集模型需要的各个参数才能建立较为准确的模型。
5. 机器学习方法:机器学习主要应用于人工智能领域,可以探索和模拟人类学习机制,也可以从海量数据中发现某些隐藏的知识及规律。常见的算法有决策树、贝叶斯、随机森林、支持向量机、人工神经网络和深度学习等。目前,机器学习方法也被运用到传染病研究领域。例如,有研究利用贝叶斯网络模型对入境旅客的数据和实验室确诊的输入病例进行分析,推断出不同管控措施下的新型冠状病毒感染疫情风险[39]。也有一些学者将机器学习技术与其他技术相结合,运用到急性呼吸道传染病的预测预警当中。例如,有研究利用ARIMA模型和循环神经网络(RNN)模型分别对新型冠状病毒感染疫情进行了预测,发现ARIMA模型和RNN模型的预测效果存在地区差异[40]。机器学习法能够在短时间内处理大量数据,速度快且精准,然而机器学习模型构建较为复杂。
四、我国急性呼吸道传染病症状监测的局限性我国虽然建立起症状监测体系并成功预警了多起急性呼吸道传染病的暴发,但仍有其局限性。相比美国、英国等发达国家,我国的症状监测系统起步较晚,总体设计相对简单。
1. 症状监测方法应用不足:基于确诊病例报告的国家传染病自动预警系统仍是目前我国急性呼吸道传染病监测预警最主要的手段,该系统覆盖了全国各级各类医疗卫生机构,为早期探测和发现急性呼吸道传染病暴发作出了贡献。然而,该系统主要是对确诊病例进行探索分析,预警时间滞后,监测系统数据来源单一。症状监测虽然在我国得以应用,但没有成为常规的监测手段,应用仍然不足,有待进一步发展与运用。
2. 信息共享机制尚未建立:症状监测涵盖范围较广,包括医院、海关、口岸、交通、市场、农业、林业、气象、环保、教育等多部门[41]。我国目前缺乏相关法律法规以促进多部门间的信息交流,各部门之间信息共享难以实现,各个渠道的资源缺乏有效整合,严重限制了急性呼吸道传染病预测预警的能力。
3. 监测技术落后:症状监测目前的运算技术较为落后,缺乏信息化的平台和智慧化的学习能力。例如,医院内的监测依靠医生的主动报告,加大了医生的工作量。不同医疗机构上报的异质性较大,存在一定程度的误读误判。目前的技术无法自动抓取医院海量的急性呼吸道传染病相关信息,也无法采用云端技术或人工智能等新技术进行数据的存储与分析[41]。随着症状监测系统不断的发展,结合医院数据与气象、交通、农业等非传统数据源进行症状监测成为趋势,但各个来源数据的标准化问题仍未解决[42]。
4. 监测范围需扩大:目前急性呼吸道传染病症状监测的信息来源仍以哨点医院为主,药店、养老院、急救中心、气象等部门缺乏急性呼吸道传染病常态化的监测机制,症状监测的范围仍需扩大。
5. 大型活动症状监测尚未形成常规应急保障机制:英国在2012年伦敦奥运会建立了“伦敦奥运会公共卫生网络监测系统”,并在会后将其经验进行总结,应用于英国其他的大型活动中[43-45]。我国虽然在几次大型活动中建立起症状监测网络,但尚未形成常规应急保障机制。未来我国必定还会举办类似的大型活动,只有将适用于此类活动的监测预警技术常态化,才能更好、更快地应对急性呼吸道传染病的暴发。
五、展望症状监测作为传统监测系统的补充,应充分考虑到未来公共卫生的需求及资源可及性,与传统的公共卫生监测系统相辅相成。
1. 建立多系统、多部门、多层级的传染病监测预警机制及平台:单一的数据来源监测较难反映疫情的实际情况,应尽可能实现资源的实时共享,打通数据壁垒[41]。采集与整合相关部门数据,开展监测预警工作。
2. 建立特殊场所常规监测与应急保障机制:在一些特殊场所开展常规症状监测工作,提高发现急性呼吸道传染病苗头的概率。养老院、学校、托幼机构、监狱等特殊场所较为封闭,一旦暴发急性呼吸道传染病后果严重,应建立相应的症状监测系统;药店、医院药房应建立处方监测系统,可对不同种类症候群药物的销售情况进行常态化的监测;大型活动要建立急性呼吸道传染病症状监测常规应急保障机制,一旦有重大活动来临可快速调整监测方案并投入使用,节省时间成本和人力、物力、财力。
3. 大力发展监测预警技术:建立相关部门间信息自动推送和主动抓取的共享技术平台,动态地、自动化地抓取海量数据,为早期发现急性呼吸道传染病,尤其是新发、突发的急性呼吸道传染病的异动提供信息来源;探索新发、突发的急性呼吸道传染病直报技术,例如可分别建立医院直报和公众直报的网络平台,由专业人员对上报事件进行核实;大数据的采集和分析有益于急性呼吸道传染病的监测,面对不同来源类型各异的数据,仍需大力探索数据标准化技术,借助数学建模等方法开发新技术;开展跨地域、跨部门、跨学科合作,融合机器学习、大数据、云计算、人工智能、区块链等方法提升急性呼吸道传染病症状监测的预警技术,在不同的场景下多次模拟应用,依靠专家技术和人工判读对信号进行核实判断,不断提升模型性能,尽可能提高预警模型的敏感性、准确性和及时性;针对重点急性呼吸道传染病,仍需提升快速诊断技术的敏感性和特异性。
4. 制定和完善急性呼吸道传染病防控预案和物资储备保障:制定各部门、各单位的防控、救治预案,对应急预案及时修订和完善;加强综合医院的传染病救治能力建设;鼓励开展跨区域、跨部门及社区群众参与的急性呼吸道传染病综合性应急演练;大力发展公共卫生人才队伍,建立专门的传染病监测预警部门和专业队伍,常规开展急性呼吸道传染病监测、信息收集和分析、调查核实、综合研判和发布预警等工作;研发和贮备通用性疫苗。
最后,全社会一定要重视急性呼吸道传染病的防治结合和群防群控,谋求人群少得病,晚得病,达到人群健康效益最大化[46]。
贡献声明 杨津:论文撰写;冯录召:研究性指导、修改文章;赖圣杰、马礼兵、张婷:指导性修改论文;张惺惺、王晴:整理/收集/核对数据,论文修改;杨维中、王辰:经费支持、研究指导
利益冲突 所有作者声明无利益冲突
| [1] |
Bourouiba L. Fluid Dynamics of Respiratory Infectious Diseases[J]. Annu Rev Biomed Eng, 2021, 23: 547-577. DOI:10.1146/annurev-bioeng-111820-025044 |
| [2] |
Mostashari F, Hartman J. Syndromic surveillance: a local perspective[J]. J Urban Health, 2003, 80(2 Suppl 1): i1-7. DOI:10.1093/jurban/jtg042 |
| [3] |
Cohen HW, Gould RM, Sidel VW. Bioterrorism "preparedness": dual use or poor excuse?[J]. Public Health Rep, 2000, 115(5): 403-406. DOI:10.1093/phr/115.5.403 |
| [4] |
Henning KJ. What is syndromic surveillance?[J]. MMWR Suppl, 2004, 53: 5-11. |
| [5] |
杨维中. 《传染病预警理论与实践》[M]. 北京: 人民卫生出版社, 2012.
|
| [6] |
Centers for Disease Control and Prevention. National Syndromic Surveillance Program [EB/OL]. [2022-09-13]. https://www.cdc.gov/nssp/overview.html.
|
| [7] |
Buehler JW, Berkelman RL, Hartley DM, et al. Syndromic surveillance and bioterrorism-related epidemics[J]. Emerg Infect Dis, 2003, 9(10): 1197-1204. DOI:10.3201/eid0910.030231 |
| [8] |
Lombardo J, Burkom H, Elbert E, et al. A systems overview of the Electronic Surveillance System for the Early Notification of Community-Based Epidemics (ESSENCE Ⅱ)[J]. Journal of urban health : bulletin of the New York Academy of Medicine, 2003, 80(2 Suppl 1): i32-42. |
| [9] |
黄硕, 刘才兄, 邓源, 等. 世界主要国家和地区传染病监测预警实践进展[J]. 中华流行病学杂志, 2022, 43(4): 591-597. Huang S, Liu CX, Deng Y, et al. Progress in the practice of surveillance and early warning of infectious diseases in major countries and regions[J]. Chin J Epidemiol, 2022, 43(4): 591-597. DOI:10.3760/cma.j.cn112338-20211105-00856 |
| [10] |
Taniguchi K, Hashimoto S, Kawado M, et al. Overview of infectious disease surveillance system in Japan, 1999-2005[J]. J Epidemiol, 2007, 17(Suppl): S3-13. DOI:10.2188/jea.17.s3 |
| [11] |
陈婉莉, 董琳娟, 王继伟, 等. 日本传染病监测体系介绍[J]. 中国公共卫生, 2021, 37(10): 1473-1477. Chen WL, Dong LJ, Wang JW, et al. Infectious disease surveillance system in Japan and its implication for China[J]. Chin J Public Health, 2021, 37(10): 1473-1477. DOI:10.11847/zgggws1131825 |
| [12] |
Sugawara T, Ohkusa Y, Kawanohara H, et al. Short Term Prediction of Infectious Diseases Patients from Prescription Surveillance[J]. J Biosc Med, 2018, 6(9): 61-68. DOI:10.4236/jbm.2018.69007 |
| [13] |
Sugawara T, Ohkusa Y, Kawanohara H, et al. Prescription surveillance for early detection system of emerging and reemerging infectious disease outbreaks[J]. Bioscience Trends, 2018, 12(5): 523-525. DOI:10.5582/bst.2018.01201 |
| [14] |
Jones J, Gastellu-Etchegorry M, Stenz FK, et al. Epidemiology, surveillance and control of infectious diseases in the European overseas countries and territories, 2011[J]. Euro Surveill, 2011, 16(29): 19923. DOI:10.2807/ese.16.29.19923-en |
| [15] |
Brouqui P, Puro V, Fusco FM, et al. Infection control in the management of highly pathogenic infectious diseases: consensus of the European Network of Infectious Disease[J]. Lancet Infect Dis, 2009, 9(5): 301-311. DOI:10.1016/S1473-3099(09)70070-2 |
| [16] |
Early Warning and Response System of the European Union (EWRS) [EB/OL]. [2022-09-13]. https://www.ecdc.europa.eu/en/publications-data/early-warning-and-response-system-european-union-ewrs.
|
| [17] |
Nichols GL, Andersson Y, Lindgren E, et al. European monitoring systems and data for assessing environmental and climate impacts on human infectious diseases[J]. International Journal of Environmental Research and Public Health, 2014, 11(4): 3894-3936. DOI:10.3390/ijerph110403894 |
| [18] |
Ahn S, Lee JH, Kim W, et al. Analysis of the korean emergency department syndromic surveillance system: mass type acute diarrheal syndrome[J]. Healthcare informatics research, 2010, 16(3): 177-184. DOI:10.4258/hir.2010.16.3.177 |
| [19] |
Rhee C, Burkom H, Yoon C, et al. Syndromic Surveillance System for Korea-US Joint Biosurveillance Portal: Design and Lessons Learned[J]. Health security, 2016, 14(3): 152-160. DOI:10.1089/hs.2015.0067 |
| [20] |
杨维中. 传染病症候群监测与检测技术丛书[M]. 广州: 中山大学出版社, 2017.
|
| [21] |
Li Z, Zhang H, Ren L, et al. Etiological and epidemiological features of acute respiratory infections in China[J]. Nature communications, 2021, 12(1): 5026. DOI:10.1038/s41467-021-25120-6 |
| [22] |
中华人民共和国国家卫生健康委员会. 全国流感监测技术指南[Z]. 2017.
|
| [23] |
彭质斌, 郑建东, 姜慧, 等. 全国住院严重急性呼吸道感染病例哨点监测阶段性分析[J]. 疾病监测, 2017, 32(1): 3-5. Peng ZB, Zheng JD, Jiang H, et al. Preliminary analysis on sentinel surveillance for hospitalized severe acute-respiratory infection in China[J]. Disease Surveillance, 2017, 32(1): 3-5. DOI:10.3784/j.issn.1003-9961.2017.01.003 |
| [24] |
张晶波, 苗芳, 李达, 等. 北京市住院严重急性呼吸道感染病例监测结果分析[J]. 中国卫生检验杂志, 2011, 21(3): 698-700. Zhang JB, Miao F, Li D, et al. Surveillance and analysis of specimens from patients with severe acute reapiratory infection in Beijing[J]. Chin J Health Laborat Technol, 2011, 21(3): 698-700. |
| [25] |
叶楚楚, 孙乔, 李中杰, 等. 症状监测在大型活动中的应用[J]. 现代预防医学, 2011, 38(1): 154-156. Ye CC, Sun Q, Li ZJ, et al. Application of syndromic surveillance in mass gatherings[J]. Mod Preven Med, 2011, 38(1): 154-156. |
| [26] |
孟媛, 龚言红, 尹平, 等. 基于传染病防控基本原则北京冬奥会防疫策略分析[J]. 医药导报, 2022, 41(6): 791-793. Meng Y, Gong YH, Yin P, et al. Analysis of Epidemic Prevention Strategies for Beijing Winter Olympics Based on the Basic Principles of Infectious Disease Prevention and Control[J]. Herald of Medicine, 2022, 41(6): 791-793. DOI:10.387/j.issn.1004-0781.2022.06.007 |
| [27] |
黎新宇, 高婷, 杨鹏, 等. 北京奥运会期间疾病监测与分析[J]. 中华预防医学杂志, 2010, 44(1): 82-83. Li XY, Gao T, Yang P, et al. Disease surveillance and analysis during Beijing Olympic Games[J]. Chin J Prev Med, 2010, 44(1): 82-83. |
| [28] |
王小皙, 杨维中, 孙乔, 等. 上海世界博览会期间浦东新区呼吸道症状监测数据特征与稳定性分析[J]. 中华流行病学杂志, 2012, 33(6): 562-566. Wang XX, Yang WZ, Sun Q, et al. Characteristics and stability of surveillance data on respiratory syndrome, during the Shanghai World Expo in Pudong New District[J]. Chin J Epidemiol, 2012, 33(6): 562-566. DOI:10.3760/cma.j.issn.0254-6450.2012.06.004 |
| [29] |
Yuan Q, Nsoesie EO, Lv B, et al. Monitoring influenza epidemics in china with search query from baidu[J]. PLoS One, 2013, 8(5): e64323. DOI:10.1371/journal.pone.0064323 |
| [30] |
中华人民共和国国家卫生健康委员会. 学校传染病症状监测预警技术指南[S]. 2020.
|
| [31] |
谭小华, 叶美云, 林颖瑜, 等. 流感相关非处方药物销售与流感样病例监测的相关分析[J]. 现代预防医学, 2020, 47(10): 1733-1737. Tan XH, Ye MY, Lin YY, et al. Correlation analysis between ratio of over-the-counter pharmaceutical sales and influenza-like-illness cases[J]. Mod Prev Med, 2020, 47(10): 1733-1737. |
| [32] |
赖圣杰, 冯录召, 冷志伟, 等. 传染病暴发早期预警模型和预警系统概述与展望[J]. 中华流行病学杂志, 2021, 42(8): 1330-1335. Lai SJ, Feng LZ, Leng ZW, et al. Summary and prospect of early warning models and systems for infectious disease outbreaks[J]. Chin J Epidemiol, 2021, 42(8): 1330-1335. DOI:10.3760/cma.j.cn112338-20210512-00391 |
| [33] |
孙乔, 赖圣杰, 李中杰, 等. 移动百分位数法不同阈值在传染病暴发预警中的效果比较[J]. 中华流行病学杂志, 2011, 33(5): 450-453. Sun Q, Lai SJ, Li ZJ, et al. Comparison on the different thresholds on the'moving percentile method'for outbreak detection[J]. Chin J Epidemiol, 2011, 33(5): 450-453. DOI:10.3760/cma.j.issn.0254-6450.2011.05.006 |
| [34] |
Yang P, Duan W, Lv M, et al. Review of an influenza surveillance system, Beijing, People's Republic of China[J]. Emerging infectious diseases, 2009, 15(10): 1603-1608. DOI:10.3201/eid1510.081040 |
| [35] |
Han S, Zhang T, Lyu Y, et al. The Incoming Influenza Season-China, the United Kingdom, and the United States, 2021-2022.[J]. China CDC weekly, 2021, 3(49): 1039-1045. DOI:10.46234/ccdcw2021.253 |
| [36] |
傅伟杰, 丁晟, 程慧健, 等. 2017-2019年江西省流行性感冒时空聚集性分析[J]. 中华疾病控制杂志, 2022, 26(1): 80-85. Fu WJ, Ding S, Cheng HJ, et al. Spatiotemporal clustering analysis of influenza in Jiangxi Province from 2017 to 2019[J]. Chin J Dis Control Prev, 2022, 26(1): 80-85. DOI:10.16462/j.cnki.zhjbkz.2022.01.014 |
| [37] |
Jia JS, Lu X, Yuan Y, et al. Population flow drives spatio-temporal distribution of COVID-19 in China[J]. Nature, 2020, 582(7812): 389-394. DOI:10.1038/s41586-020-2284-y |
| [38] |
肖燕妮, 李倩, 周伟柯, 等. 新型冠状病毒肺炎疫情多次暴发的动力学机制分析[J]. 中华流行病学杂志, 2021, 42(6): 966-976. Xiao YN, Li Q, Zhou WK, et al. Analysis on dynamical mechanism of multi outbreaks of COVID-19[J]. Chin J Epidemiol, 2021, 42(6): 966-976. DOI:10.3760/cma.j.cn112338-20210219-00123 |
| [39] |
Yang B, Tsang TK, Wong JY, et al. The differential importation risks of COVID-19 from inbound travellers and the feasibility of targeted travel controls: A case study in Hong Kong[J]. The Lancet regional health. Western Pacific, 2021, 13: 100184. DOI:10.1016/j.lanwpc.2021.100184 |
| [40] |
李忠奇, 陶必林, 占梦瑶, 等. 时间序列模型应用于新型冠状病毒肺炎疫情预测效果比较研究[J]. 中华流行病学杂志, 2021, 42(3): 421-426. Li ZQ, Tao BL, Zhan MY, et al. A comparative study of time series models in predicting COVID-19 cases[J]. Chin J Epidemiol, 2021, 42(3): 421-426. DOI:10.3760/cma.j.cn112338-20201116-01333 |
| [41] |
杨维中, 兰亚佳, 吕炜, 等. 建立我国传染病智慧化预警多点触发机制和多渠道监测预警机制[J]. 中华流行病学杂志, 2020, 41(11): 1753-1757. Yang WZ, Lan YJ, Lyu W, et al. Establishment of multi-point trigger and multi-channel surveillance mechanism for intelligent early warning of infectious diseases in China[J]. Chin J Epidemiol, 2020, 41(11): 1753-1757. DOI:10.3760/cma.j.cn112338-20200722-00972 |
| [42] |
冯子健, 祖荣强. 症状监测发展方向与问题思考[J]. 疾病监测, 2007, 22(2): 73-75. Feng ZJ, Zu RQ. Thought on the development of syndromic surveillance[J]. Dis Surveill, 2007, 22(2): 73-75. DOI:10.3784/j.issn.1003-9961.2007.2.73 |
| [43] |
Morbey RA, Elliot AJ, Charlett A, et al. Using public health scenarios to predict the utility of a national syndromic surveillance programme during the 2012 London Olympic and Paralympic Games[J]. Epidemiology and Infection, 2014, 142(5): 984-993. DOI:10.1017/S095026881300188X |
| [44] |
Assessment of syndromic surveillance in Europe[Z]. 2011: 378, 1833-1834.
|
| [45] |
Elliot AJ, Morbey RA, Hughes HE, et al. Syndromic surveillance—a public health legacy of the London 2012 Olympic and Paralympic Games[J]. Public health, 2013, 127(8): 777-781. DOI:10.1016/j.puhe.2013.05.007 |
| [46] |
杨维中, 冷志伟, 单广良, 等. 群医学: 弥合预防医学与临床医学裂痕的新兴学科[J]. 中华医学杂志, 2020, 100(26): 2001-2005. Yang WZ, Leng ZW, Shan GL, et al. Population medicine: a newly emerging subject healing the schism between preventive medicine and clinical medicine[J]. Natl Med J China, 2020, 100(26): 2001-2005. DOI:10.3760/cma.j.cn112137-20200515-01549 |
 2023, Vol. 44
2023, Vol. 44


