文章信息
- 张金瑞, 陈清峰, 汤后林, 许宏霞, 陈方方.
- Zhang Jinrui, Chen Qingfeng, Tang Houlin, Xu Hongxia, Chen Fangfang
- 黑龙江省佳木斯市2010-2020年HIV/AIDS确证后死亡密度特征分析
- Characteristics of mortality density of HIV/AIDS cases after diagnosis in Jiamusi of Heilongjiang province, 2010-2020
- 中华流行病学杂志, 2022, 43(12): 1920-1924
- Chinese Journal of Epidemiology, 2022, 43(12): 1920-1924
- http://dx.doi.org/10.3760/cma.j.cn112338-20220823-00727
-
文章历史
收稿日期: 2022-08-23
2. 佳木斯市疾病预防控制中心艾滋病防治科, 佳木斯 154007;
3. 中国疾病预防控制中心性病艾滋病预防控制中心办公室, 北京 102206;
4. 中国疾病预防控制中心性病艾滋病预防控制中心流行病学室, 北京 102206
2. Department of AIDS Prevention and Control, Jiamusi Center for Disease Control and Prevention, Jiamusi 154007, China;
3. General Office, National Center for AIDS/STD Control and Prevention, Chinese Center for Disease Control and Prevention, Beijing 102206, China;
4. Division of Epidemiology, National Center for AIDS/STD Control and Prevention, Chinese Center for Disease Control and Prevention, Beijing 102206, China
艾滋病是严重威胁人类健康和社会发展的重大传染性疾病。随着抗病毒治疗的扩大和服务的不断提高,近年来我国HIV/AIDS死亡率持续下降[1-2],每年的报告死亡数仍超过3万,其中有相当比例死于确证后半年[3]。本研究分析2010-2020年黑龙江省佳木斯市HIV/AIDS确证后死亡密度特征及影响因素,为降低HIV/AIDS死亡提供参考依据。
资料与方法1. 资料来源:中国疾病预防控制信息系统艾滋病综合防治信息系统。选取现住址为佳木斯市、确证时间为2010年1月1日至2020年12月31日,确证年龄≥15岁的HIV/AIDS共953例为研究对象,占佳木斯市累计报告病例的86.17%。为满足研究对象的随访时间≥12个月,数据库截止时间为2021年12月31日。
2. 研究方法:采用回顾性队列研究方法,收集研究对象性别、确证年龄、婚姻状况、文化程度、人口流动、感染途径、检测来源、首次CD4+T淋巴细胞(CD4)计数、抗病毒治疗等基线和随访信息。常住人口定义为在当地居住满6个月者,其余为流动人口。
死亡密度的计算,以确证日期为观察起点,死亡日期、失访日期及2021年12月31日发生最早的日期为观察结束日期,计算观察人年。死亡密度(/100人年)=死亡数/观察人年数×100。参考既往分析[3-4],确证后死亡划分为确证后1~、7~和≥13个月死亡。
3. 统计学分析:采用Excel 2019软件整理数据库,SPSS 22.0软件进行统计学分析。连续性变量采用M(Q1,Q3)描述;分类变量采用频数和构成比(%)描述。不同组间比较采用χ2检验。以随访时长为分层变量,分别计算确证后1~、7~和≥13个月HIV/AIDS死亡密度,分析确证后HIV/AIDS死亡密度的变化。采用多因素Cox比例风险回归模型分析确证后1~6个月HIV/AIDS死亡的影响因素,因变量的结局分别为死亡、失访/未出现结局,协变量包括性别、确证年龄、婚姻状况、文化程度、感染途径、检测来源、首次CD4计数和抗病毒治疗。双侧检验,检验水准α=0.05。
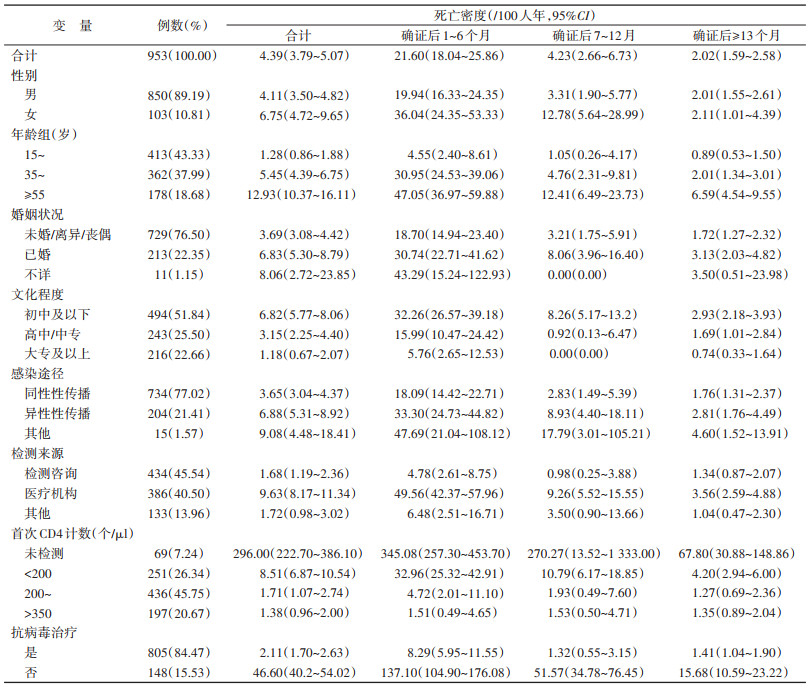
结果1. 基本特征:953例HIV/AIDS中,确证年龄M(Q1,Q3)为39(27,51)岁,以男性(89.19%)、未婚/离异/丧偶(76.50%)、初中及以下文化程度(51.84%)、常住人口(63.69%)和同性性传播(77.02%)为主,检测咨询和医疗机构检测发现的比例分别为45.54%和40.50%。首次CD4计数 < 200个/μl和CD4未检测的比例分别为26.34%和7.24%,抗病毒治疗的比例为84.47%。见表 1。
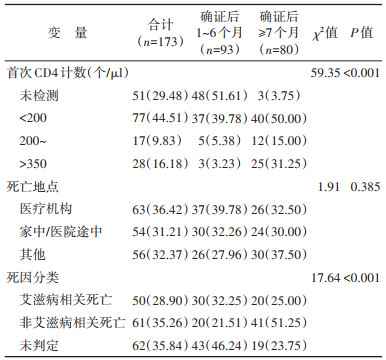
2. 死亡病例特征分析:953例HIV/AIDS中,观察期间发生死亡173例。从确证到死亡的时间间隔M(Q1,Q3)为0.35(0.08,1.75)年。确证1~、7~、13~24个月和≥5年的死亡例数分别为93例(53.76%)、17例(9.83%)、24例(13.87%)和15例(8.67%)。CD4未检测的比例为29.48%;死亡地点为医疗机构、家中/医院途中和其他的比例各占1/3。艾滋病相关死亡、非艾滋病相关死亡和死因分类为未判定的分别占28.90%、35.26%和35.84%。
相比于确证后≥7个月死亡的HIV/AIDS,确证后1~6个月死亡的HIV/AIDS中,CD4未检测、死因分类为未判定和艾滋病相关死亡的比例均较高。见表 2。确证后1~6个月死亡的HIV/AIDS中;艾滋病相关死亡病例30例,主要死因为肺孢子菌肺炎(4例)、肺部感染(4例)和急性艾滋病感染综合征(3例);非艾滋病相关死亡20例,主要死因为心脑血管疾病(7例)、恶性肿瘤(5例)和自杀/意外伤害(4例)。确证后≥7个月死亡的HIV/AIDS中,艾滋病相关死亡病例20例,主要死因为肺孢子菌肺炎(3例)、其他艾滋病相关特指疾病和综合征(3例)和HIV相关脑病(2例);非艾滋病相关死亡41例,主要死因为心脑血管疾病(11例)和恶性肿瘤(6例)。
3. 死亡密度特征及影响因素:研究对象累计随访3 944.59人年,随访时长M(Q1,Q3)为3.92(1.72~6.22)人年;死亡173例,总死亡密度为4.39(95%CI:3.79~5.07)/100人年。死亡密度较高的HIV/AIDS主要为女性、确证年龄较大、有配偶、文化程度较低、异性性传播和其他感染途径、医疗机构检测发现、首次CD4计数较低或CD4未检测、未抗病毒治疗。从随访时间来看,确证1~6个月的HIV/AIDS死亡密度最高,为21.60(95%CI:18.04~25.86)/100人年,确证后≥13个月降至2.02(95%CI:1.59~2.58)/100人年。见表 1。
调整性别、确证年龄、婚姻状况、文化程度、感染途径、检测来源、首次CD4计数和抗病毒治疗等因素后,多因素Cox比例风险回归模型分析结果显示,确证后1~6个月死亡的风险因素包括确证年龄较大、医疗机构检测发现、首次CD4计数 < 200个/μl或未检测和未抗病毒治疗。确证年龄为35~和≥55岁的HR值(95%CI)分别为2.68(1.22~5.89)和2.27(0.98~5.26),医疗机构检测发现的HR值(95%CI)为2.93(1.44~5.99),首次CD4计数 < 200个/μl和CD4未检测的HR值(95%CI)分别为12.58(3.82~41.43)和41.61(11.87~145.92),未抗病毒治疗的HR值(95%CI)为3.64(1.96~6.76)。见表 3。
2010-2020年佳木斯市HIV/AIDS中,以男性、单身/离异/丧偶、初中及以下文化程度和常住居民为主;同性性传播为主要感染途径,与我国北方地区以同性性传播为主的艾滋病流行特征相似[5-6]。死亡密度为4.39/100人年,低于2012-2018年全国HIV/AIDS队列(7.32/100人年)、2001-2020年全国注射吸毒HIV/AIDS队列(6.69/100人年)和其他地区HIV/AIDS队列同期的死亡密度[7-9]。佳木斯市HIV/AIDS死亡密度较低的原因,一是同性性传播为主要感染途径、确证年龄较为年轻;二是佳木斯市艾滋病流行的起始时间较晚,在我国实施扩大抗病毒治疗的政策背景下,HIV/AIDS抗病毒治疗的可及性和及时性明显改善,HIV/AIDS的生存率较高。
确证后1~6个月死亡的HIV/AIDS的CD4未检测、死因分类为未判定和艾滋病相关死亡的比例均高于确证后≥7个月死亡者。提示及早发现HIV/AIDS,及时开展随访和抗病毒治疗服务,可以降低该人群确证后1~6个月的死亡风险,尤其是艾滋病相关死亡风险[10]。
HIV/AIDS死亡密度随着确证后的生存时间的延长呈下降趋势,确证1~6个月死亡密度最高(21.60/100人年)。原因可能是HIV/AIDS发现时机较晚,确证后1~6个月短期死亡,这与既往研究发现一致[4, 11]。确证后1~6个月死亡的风险因素包括确证年龄较大、医疗机构检测发现、首次CD4计数 < 200个/μl或未检测和未抗病毒治疗。确证年龄较大的HIV/AIDS死亡风险较高,主要原因是容易出现机体免疫功能下降和/或合并多种疾病[12];医疗机构检测发现的HIV/AIDS,确证后1~6个月死亡密度较高,主要表现以出现临床症状而就诊为主,相比于检测咨询门诊、体检和重点人群筛查的主动检测发现的HIV/AIDS,发现其疾病进程也较晚[13];首次CD4计数是HIV/AIDS晚发现的测量指标,晚发现HIV/AIDS存在首次CD4计数较低或未检测情况,多数在确证时已进展到疾病晚期[4],确证后1~6个月的死亡风险较高。与既往研究结论相似,本研究也证实了抗病毒治疗可有效降低HIV/AIDS的死亡密度[14]。
本研究存在局限性。一是启动治疗时机、中断治疗和治疗方案改变等抗病毒治疗信息不全,无法分析抗病毒治疗对HIV/AIDS死亡的影响。二是HIV/AIDS死因分类未判定的比例较高,有待进一步加强与死因监测系统的死因信息分析。
综上所述,2010-2020年佳木斯市HIV/AIDS的死亡密度水平整体较低,随着确证后生存时间的延长呈下降趋势。应继续加强早诊断和早治疗重点关注确证后1~6个月HIV/AIDS的随访管理,开展有针对性的预防干预,进一步降低确证后的死亡风险。
利益冲突 所有作者声明无利益冲突
作者贡献声明 张金瑞:数据整理/分析、论文撰写;陈清峰、汤后林:研究设计/指导、行政和技术支持、论文审阅;许宏霞:研究实施、采集数据、行政和技术支持、论文审阅;陈方方:研究设计/指导、论文撰写与审阅、经费支持
| [1] |
张晗希, 韩孟杰, 周郁, 等. 应用中断时间序列分析我国"四免一关怀"政策实施前后对艾滋病相关病死率的影响[J]. 中华流行病学杂志, 2020, 41(3): 406-411. Zhang HX, Han MJ, Zhou Y, et al. Interrupted time series analysis for influence on HIV related fatality of implementation of 'Four Free Services One Care' policy in China[J]. Chin J Epidemiol, 2020, 41(3): 406-411. DOI:10.3760/cma.j.issn.0254-6450.2020.03.024 |
| [2] |
蔡畅, 汤后林, 李东民, 等. 我国艾滋病患者的死亡趋势及其相关危险因素分析[J]. 中华流行病学杂志, 2021, 42(1): 121-125. Cai C, Tang HL, Li DM, et al. Analysis on death trend in AIDS patients and related risk factors in China[J]. Chin J Epidemiol, 2021, 42(1): 121-125. DOI:10.3760/cma.j.cn112338-20200918-01169 |
| [3] |
陈方方. 加强艾滋病早诊早治, 提高健康生活质量[EB/OL]. (2022-04-28)[2022-08-17]. https://mp.weixin.qq.com/s/rBQAQxj1_LUdpF9UTYrTAg.
|
| [4] |
Tang HL, Mao YR, Tang WM, et al. "Late for testing, early for antiretroviral therapy, less likely to die": results from a large HIV cohort study in China, 2006-2014[J]. BMC Infect Dis, 2018, 18(1): 272. DOI:10.1186/s12879-018-3158-x |
| [5] |
Qin QQ, Guo W, Tang WM, et al. Spatial analysis of the human immunodeficiency virus epidemic among men who have sex with men in China, 2006-2015[J]. Clin Infect Dis, 2017, 64(7): 956-963. DOI:10.1093/cid/cix031 |
| [6] |
Cui Y, Shi CX, Wu ZY. Epidemiology of HIV/AIDS in China: recent trends[J]. Global Health J, 2017, 1(1): 26-32. DOI:10.1016/S2414-6447(19)30057-0 |
| [7] |
Chen FF, Cai C, Wang SF, et al. Trends in suicide mortality among people with HIV after diagnosis during 2012-18: a retrospective, national cohort study in China[J]. Lancet HIV, 2022, 9(2): e102-111. DOI:10.1016/S2352-3018(21)00316-7 |
| [8] |
金怡晨, 蔡畅, 陈方方, 等. 我国15岁及以上注射吸毒HIV感染者确证后的生存分析[J]. 中华流行病学杂志, 2022, 43(6): 860-864. Jin YC, Cai C, Chen FF, et al. Survival analysis since diagnosis of HIV-positive injecting drug users aged 15 years and above in China[J]. Chin J Epidemiol, 2022, 43(6): 860-864. DOI:10.3760/cma.j.cn112338-20211214-00981 |
| [9] |
过恒升, 冯献湘, 章奇, 等. 柳州市2008-2018年HIV/AIDS生存状况及影响因素分析[J]. 中华流行病学杂志, 2020, 41(12): 2098-2103. Guo HS, Feng XX, Zhang Q, et al. Survival status and influencing factors of HIV/AIDS cases in Liuzhou, 2008-2018[J]. Chin J Epidemiol, 2020, 41(12): 2098-2103. DOI:10.3760/cma.j.cn112338-20200228-00211 |
| [10] |
Zhao Y, Wu ZY, McGoogan JM, et al. Immediate antiretroviral therapy decreases mortality among patients with high CD4 counts in China: a nationwide, retrospective cohort study[J]. Clin Infect Dis, 2018, 66(5): 727-734. DOI:10.1093/cid/cix878 |
| [11] |
Li M, Tang WM, Bu K, et al. Mortality among people living with HIV and AIDS in China: implications for enhancing linkage[J/OL]. Sci Rep, 2016, 6: 28005. [Published online]. DOI: 10.1038/srep28005.
|
| [12] |
Gheibi Z, Shayan Z, Joulaei H, et al. Determinants of AIDS and non-AIDS related mortality among people living with HIV in Shiraz, southern Iran: a 20-year retrospective follow-up study[J]. BMC Infect Dis, 2019, 19(1): 1094. DOI:10.1186/s12879-019-4676-x |
| [13] |
金霞, 熊燃, 王丽艳, 等. 2010-2014年我国HIV感染病例的晚发现情况分析[J]. 中华流行病学杂志, 2016, 37(2): 218-221. Jin X, Xiong R, Wang LY, et al. Analysis on the 'late diagnosis' (LD) phenomena among newly identified HIV/AIDS cases in China, 2010-2014[J]. Chin J Epidemiol, 2016, 37(2): 218-221. DOI:10.3760/cma.j.issn.0254-6450.2016.02.014 |
| [14] |
Wu ZY, Zhao Y, Ge XM, et al. Simplified HIV testing and treatment in China: analysis of mortality rates before and after a structural intervention[J]. PLoS Med, 2015, 12(9): e1001874. DOI:10.1371/journal.pmed.1001874 |
 2022, Vol. 43
2022, Vol. 43