文章信息
- 张思婷, 张继国, 贾小芳, 姜红如, 王柳森, 张兵, 王惠君, 王志宏, 丁钢强.
- Zhang Siting, Zhang Jiguo, Jia Xiaofang, Jiang Hongru, Wang Liusen, Zhang Bing, Wang Huijun, Wang Zhihong, Ding Gangqiang
- 2018年中国15省份18~65岁居民肥胖与2型糖尿病患病的关联研究
- Association between obesity and the prevalence of type 2 diabetes mellitus among Chinese adults aged 18-65 years in 15 provinces in 2018
- 中华流行病学杂志, 2022, 43(10): 1596-1602
- Chinese Journal of Epidemiology, 2022, 43(10): 1596-1602
- http://dx.doi.org/10.3760/cma.j.cn112338-20211115-00884
-
文章历史
收稿日期: 2021-11-15
近年来,随着经济的快速发展,我国居民的生活方式发生了巨大变化,久坐的行为习惯[1]和高能量密度的饮食模式[2]导致超重、肥胖率上升。《中国居民营养与慢性病状况报告(2020年)》显示,我国≥18岁居民超重和肥胖率分别为34.3%和16.4%,已有1/2的成年人超重或肥胖[3]。同时,2015-2017年糖尿病流行病学调查显示,我国成年人的糖尿病患病率为11.2%[4],相较于2007-2008年的9.7%有所上升[5]。有研究发现,一般性肥胖与糖尿病及其并发症的发生发展密切相关[6],中心性肥胖也可通过增加胰岛素抵抗而影响糖尿病患病风险[7]。但目前研究仍主要聚焦于特定肥胖类型对心脑血管疾病等的影响,缺乏对复合型肥胖的深入研究。鉴于当前合并腰围和BMI问题的复合型肥胖日益增多[8],同时糖尿病的预警筛查和体重干预标准仍具争议[9],本研究利用2018年中国健康与营养调查数据分析与探索不同肥胖类型、不同BMI和腰围水平与糖尿病患病风险的关联,从而为糖尿病防控提供一定的科学依据。
对象与方法1. 数据来源:中国CDC营养与健康所和美国北卡罗来纳大学合作的中国健康与营养调查纵向追踪研究项目。该项目已在1989-2018年开展了11轮随访调查,涵盖辽宁、黑龙江、云南、江苏、山东、河南、湖北、浙江、湖南、广西、贵州、重庆、陕西、北京、上海15省份。每轮调查严格按照既定的质量控制规范执行,保证历次调查数据的质量。具体的调查方案、抽样方法和质量控制措施见文献[10-12]。该项目通过中国CDC营养与健康所伦理审查委员会审查(审批号:2015017),调查对象均签署了知情同意书。
2. 调查对象:选择2018年中国15省份18~65岁居民中具有完整人口经济学、生活方式、体格测量和生化检测数据的调查对象作为研究对象,剔除孕妇、哺乳期妇女89名、根据《中国成人超重和肥胖预防控制指南》,剔除BMI > 45.0 kg/m2或 < 13.9 kg/m2者21名、腰围≤P1(61.3 cm)或≥P99(110.0 cm)者153名及FPG小于正常参考值下限(3.9 mmol/L)者71名[13]。最终7 030名研究对象纳入分析。
3. 研究方法:
(1)肥胖的判定标准:由培训合格的调查员按照统一方法集中进行身高、体重和腰围的测量[14]。中华人民共和国卫生行业标准《成人体重判定》(WS/T 428-2013)中一般性肥胖为BMI≥28.0 kg/m2;中心性肥胖前期为85.0 cm≤男性腰围 < 90.0 cm、80.0 cm≤女性腰围 < 85.0 cm;中心性肥胖为男性腰围≥90.0 cm、女性腰围≥85.0 cm[15]。本研究参照该标准重新划分肥胖定义:非肥胖为BMI < 28.0 kg/m2且腰围男性 < 90.0 cm,女性 < 85.0 cm;单纯一般性肥胖为BMI≥28.0 kg/m2且腰围男性 < 90.0 cm,女性 < 85.0 cm;单纯中心性肥胖为BMI < 28.0 kg/m2且腰围男性≥90.0 cm,女性≥85.0 cm;复合型肥胖为BMI≥28.0 kg/m2且腰围男性≥90.0 cm,女性≥85.0 cm。
(2)糖尿病的判定标准:采集调查对象空腹静脉血进行血生化检测,采用Hitachi 7600和HLC-723 G7/D10/PDQ A1c分析仪分别检测FPG和糖化血红蛋白(HbA1c)。根据《中国2型糖尿病防治指南(2020版)》诊断标准[13]:FPG≥7.0 mmol/L和(或)HbA1c≥6.5%定义为2型糖尿病。此外,有糖尿病疾病史或目前有胰岛素注射史、口服降糖药史者也判定为2型糖尿病。
(3)膳食能量摄入的计算:采用连续3 d 24 h(包括2个工作日和1个休息日)膳食回顾法收集每日食物消费数据,采用家庭称重记账法收集3 d的食用油和调味品消费量,将其按家庭中能量消费比例分配到个人,并利用食物成分表转换成能量摄入量,计算3 d的平均膳食能量摄入量。
(4)其他定义:人口基本特征、社会经济学因素、生活方式、疾病史等信息均由培训合格的调查员通过面对面询问获取。身体活动量包括休闲性体育活动、职业性、交通性和家务性身体活动,利用各项活动相应的代谢当量(MET)与每周参加各种身体活动的时间(h/周)的乘积评估身体活动量(MET-h/周)[16-17]。家庭人均年收入三等份分为低(≤12 750.5元)、中(12 750.6~元)、高(≥30 870.0元);通过经验证的城市化衡量标准计算社区层面12个维度的变化以确定城市化指数[18],将其三等份分为低(≤60.9)、中(61.0~)、高(≥82.3);调查点所在地区依据中国三大经济地带划分为中、东、西部;居住地分为城市和农村;每天的睡眠时间包括白天和晚上,划分为合理(7~9 h)和不合理(< 7 h或 > 9 h)[19]。
4. 统计学分析:采用SAS 9.4和Stata/SE 15.1软件对数据进行清理和分析。分类变量用率或构成比表示,连续性变量用M(Q1,Q3)表示。采用χ2检验分析男、女性不同特征人群的肥胖类型分布差异;不同肥胖类型的身体活动量、能量摄入、BMI和腰围的比较应用Wilcoxon秩和检验,并采用Dwass-Steel-Critchlow-Fligner秩和检验进行两两比较;采用Bonferroni法对不同肥胖类型的糖尿病患病率进行两两比较。性别与肥胖类型的交互作用分析显示差异有统计学意义,故应用社区-个人两水平logistic回归模型分性别分析不同肥胖类型、BMI和腰围水平与糖尿病患病率的关系;应用4节点(P5、P35、P65、P95)的限制性立方样条模型,在调整协变量后,以《中国2型糖尿病防治指南(2020年版)》中糖尿病风险评估表中BMI及腰围风险评分为0者作为参照组(BMI=22.0 kg/m2,腰围男性=75.0 cm,女性=70.0 cm)[13],分别分析男、女性不同BMI、腰围水平与糖尿病患病风险之间的剂量-效应关系。双侧检验,检验水准α=0.05。
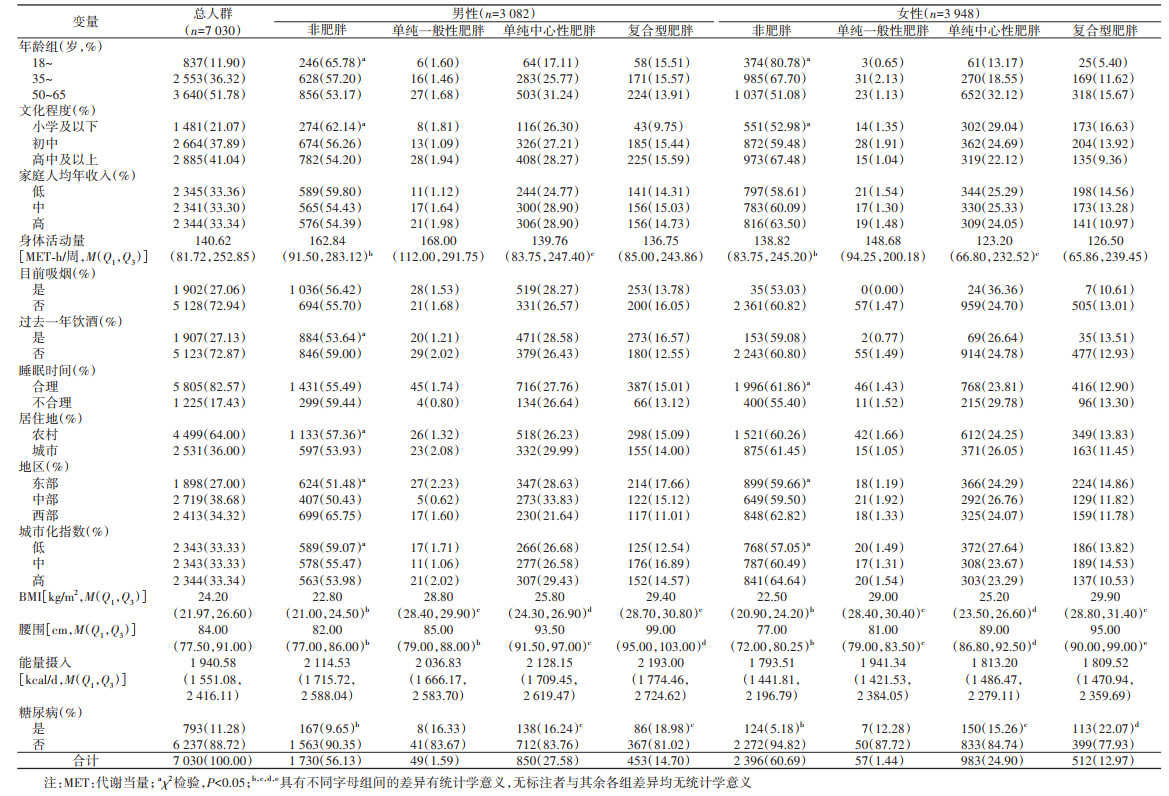
结果1. 基本信息:共纳入7 030名18~65岁成年人,其中男性3 082名、女性3 948名。18~、35~、50~65岁组分别占11.90%、36.32%、51.78%;目前吸烟和过去一年饮酒率分别为27.06%、27.13%。见表 1。
2. 不同肥胖类型的分布:本研究人群一般性肥胖率、中心性肥胖率分别为男性16.29%[(49+453)/3 082]、42.28%[(850+453)/3 082];女性14.41%[(57+512)/3 948]、37.87%[(983+512)/3 948];全人群15.23%[(502+569)/7 030]、39.80%[(1 303+1 495)/7 030]。男、女性复合型肥胖率分别14.70%和12.97%;全人群为13.73%[(453+512)/7 030]。男、女性不同年龄、文化程度、地区和城市化指数的肥胖类型分布差异有统计学意义(均P < 0.05)。见表 1。
3. 糖尿病的患病率情况:研究人群中糖尿病患病率为11.28%。其中男、女性复合型肥胖人群糖尿病患病率(18.98%,22.07%)高于单纯中心性肥胖人群(16.24%,15.26%)和非肥胖人群(9.65%,5.18%)。见表 1。
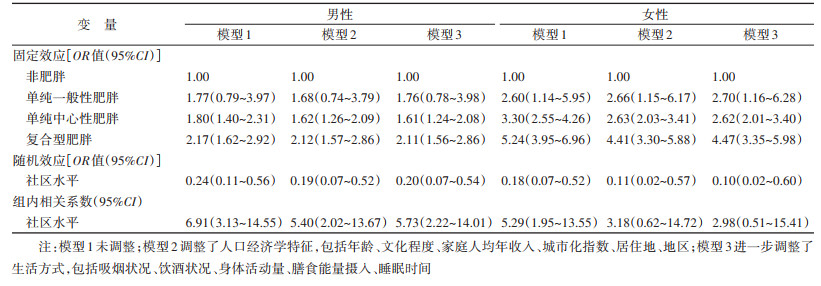
4. 不同肥胖类型与糖尿病患病风险的关系:两水平logistic回归模型结果显示,男、女性模型3中社区水平的组内相关系数分别为5.73%和2.98%,提示社区因素对于分析糖尿病患病情况具有一定影响。在调整协变量后,肥胖类型对糖尿病患病风险的影响有统计学意义。其中,男性单纯中心性肥胖、复合型肥胖发生糖尿病的危险性分别是非肥胖人群的1.61(95%CI:1.24~2.08)和2.11(95%CI:1.56~2.86)倍;女性单纯一般性肥胖、单纯中心性肥胖和复合型肥胖发生糖尿病的危险性分别是非肥胖人群的2.70(95%CI:1.16~6.28)、2.62(95%CI:2.01~3.40)和4.47(95%CI:3.35~5.98)倍。见表 2。
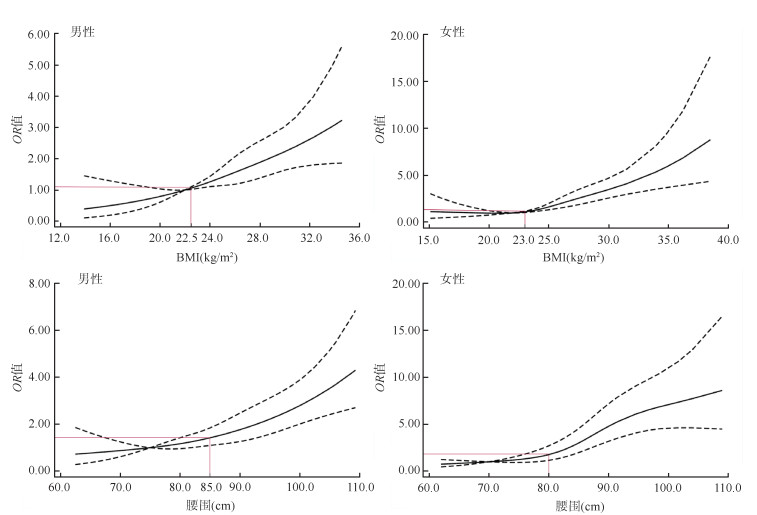
5. 不同BMI、腰围水平与糖尿病患病风险的关系:两水平logistic回归分析结果显示,与对照组相比,随着BMI和腰围水平的升高,糖尿病患病风险随之上升(趋势检验P < 0.001)。见表 3。在控制了混杂因素后,利用限制性立方样条模型进一步探索其剂量-反应关系,结果提示男、女性BMI值与糖尿病患病风险间呈近乎线性正关联(总趋势检验P < 0.001;男、女性非线性P值分别为0.882和0.131),男、女性BMI处于正常高值,即男性BMI为22.5 kg/m2(OR=1.06,95%CI:1.02~1.10)、女性BMI为23.0 kg/m2(OR=1.11,95%CI:1.04~1.18)时,糖尿病患病风险即显著上升。女性腰围水平与糖尿病患病风险呈非线性上升(总趋势检验P < 0.001,非线性P=0.024),其腰围水平在80.0~90.0 cm(OR=1.76,95%CI:1.15~2.70;OR=4.91,95%CI:3.27~7.38)时,糖尿病患病风险增速较快,随后趋于平缓;男性腰围≥85.0 cm时与糖尿病患病风险呈显著正向关联(OR=1.42,95%CI:1.10~1.84,总趋势检验P < 0.001,非线性P=0.819)。见图 1。
|
| 图 1 不同性别BMI、腰围水平与糖尿病患病风险的剂量-效应关系 |
本研究利用中国健康与营养调查2018年调查数据分析了我国15省份18~65岁居民不同肥胖类型、BMI和腰围水平与糖尿病患病风险的关系。结果显示18~65岁居民一般性肥胖率、中心性肥胖率和复合型肥胖率分别为15.23%、39.80%和13.73%;糖尿病患病率为11.28%,其中复合型肥胖的糖尿病患病率男、女性分别为18.98%和22.07%。合并BMI和腰围问题的复合型肥胖人群患糖尿病的风险更高(男性OR=2.11,95%CI:1.56~2.86/女性OR=4.47,95%CI:3.35~5.98)。此外,限制性立方样条模型提示BMI处于正常高值、腰围水平处于中心性肥胖前期时,糖尿病患病风险明显上升。
本研究显示2018年我国15省份已有超过40%的18~65岁居民处于不同类型的肥胖状态,其中绝大部分的肥胖人群均存在腰围超标问题,而腰围水平处于中心性肥胖前期时,糖尿病的患病风险就已明显高于腰围正常人群。大量研究证明中心性肥胖会大幅提升心脑血管疾病的患病风险,也是糖尿病肾病、糖尿病视网膜病变等糖尿病并发症的危险因素[20]。此外,本研究结果显示我国18~65岁男性BMI≥22.5 kg/m2,女性≥23.0 kg/m2时,糖尿病患病风险显著上升。一项关于57个中、低收入国家成年人的研究显示,与BMI处于18.5~22.9 kg/m2的人群相比,BMI在≥23.0 kg/m2时糖尿病患病风险更高,男、女性分别增加43%和41%[21],与本研究结果相符。同时,也有越来越多的研究表明在25~44岁的人群中糖尿病患者的比例正在迅速增加[21]。故为了降低糖尿病患病率,可能需要更早地进行健康体重和腰围的干预,并增加糖尿病的筛查和诊断。
《2021国际糖尿病联合会全球糖尿病地图(第10版)》数据显示,当前全球约有5.37亿(标化患病率为9.8%)20~79岁成年人患有糖尿病;在中国,糖尿病的患病形势可能更为严峻,过去10年间我国糖尿病患者人数由0.9亿(8.8%)增长至1.4亿(10.6%),增幅达50%[22]。Kolb和Martin[23]的Meta分析结果表明,当今社会人们的饮食质量、身体活动量、久坐时间、噪音暴露、受干扰的睡眠环境及社会经济地位低下等环境和生活方式因素都会促进BMI和腰围的增加,从而导致β细胞功能损伤或丧失,发生2型糖尿病。本研究中BMI和腰围均异常的复合型肥胖人群占总肥胖人群的33.23%,其患糖尿病的风险更高。有文献报道与单一肥胖类型相比,复合型肥胖人群心血管疾病危险因素聚集的风险更高[24],这也许是增加此类人群糖尿病患病风险的原因之一。诸多研究均表明联合使用BMI和腰围可以更好地预测或筛查包括糖尿病在内的多种慢性疾病[25-26],提示腰围和BMI均异常的人群应是今后糖尿病防控的重点关注对象。
本研究存在局限性。由于数据来自横断面调查,无法说明其因果关联,尚需更多研究对结论进一步证实;此外,数据来源于开放式纵向追踪研究,样本地域分布不均,样本人群年龄、性别等基本特征的构成不具有稳定性,研究结果存在一定程度的偏倚。但本研究利用多水平回归模型和限制性立方样条模型探索了不同肥胖类型及BMI和腰围水平的糖尿病患病风险,限制性立方样条也从非线性关系角度得到了剂量-效应曲线,对糖尿病的精准防控仍具有一定的指导意义。
综上,本研究发现我国居民的肥胖形势严峻,同时有一般性肥胖和中心性肥胖的成年人患糖尿病的风险更高,应进一步关注健康体重及糖尿病的风险指标,更加重视腰围超标问题给人群带来的健康风险,从生活方式的干预、膳食能量摄入的限制、科学减重和精准营养等角度着手,采取积极行动改善中国人群的“易糖体质”。同时,未来可进一步深入探究糖尿病筛查与干预的BMI和腰围临界值,考虑增加低于正常上限的BMI和腰围糖尿病预警标准,以提高糖尿病的诊疗水平。
利益冲突 所有作者声明无利益冲突
作者贡献声明 张思婷:统计学分析、论文撰写;张继国、贾小芳、姜红如、王柳森:数据整理与分析;张兵、王惠君、王志宏、丁钢强:研究指导、论文修改、经费支持
志谢 感谢所有参与2018年中国健康与营养调查的工作人员和调查对象对本轮调查的支持与配合
| [1] |
Kim D, Hou W, Wang FS, et al. Factors affecting obesity and waist circumference among US adults[J]. Prev Chronic Dis, 2019, 16: 180220. DOI:10.5888/pcd16.180220 |
| [2] |
王邵顺子, 张兵, 王志宏, 等. 1989-2015年中国15个省(自治区、直辖市)18~35岁成年人食物摄入变化趋势[J]. 卫生研究, 2021, 50(3): 442-447. Wang SSZ, Zhang B, Wang ZH, et al. Trend of food intake from Chinese 15 provinces (autonomous regions, municipalities) adults aged 18 to 35 in 1989-2015[J]. J Hyg Res, 2021, 50(3): 442-447. DOI:10.19813/j.cnki.weishengyanjiu.2021.03.016 |
| [3] |
国家卫生健康委. 国务院新闻办公室2020年12月23日新闻发布会介绍«中国居民营养与慢性病状况报告(2020年)»有关情况[EB/OL]. (2020-12-23)[2021-11-30]. http://www.nhc.gov.cn/xwzb/webcontroller.do?titleSeq=11362&gecstype=1.
|
| [4] |
Li YZ, Teng D, Shi XG, et al. Prevalence of diabetes recorded in mainland China using 2018 diagnostic criteria from the American Diabetes Association: national cross sectional study[J]. BMJ, 2020, 369: m997. DOI:10.1136/bmj.m997 |
| [5] |
Yang WY, Lu JM, Weng JP, et al. Prevalence of diabetes among men and women in China[J]. N Engl J Med, 2010, 362(12): 1090-1101. DOI:10.1056/NEJMoa0908292 |
| [6] |
Bhupathiraju SN, Hu FB. Epidemiology of obesity and diabetes and their cardiovascular complications[J]. Circ Res, 2016, 118(11): 1723-1735. DOI:10.1161/CIRCRESAHA.115.306825 |
| [7] |
Papaetis GS, Papakyriakou P, Panagiotou TN. Central obesity, type 2 diabetes and insulin: exploring a pathway full of thorns[J]. Arch Med Sci, 2015, 11(3): 463-482. DOI:10.5114/aoms.2015.52350 |
| [8] |
杨欣丽, 张兵, 张继国, 等. 1993-2011年中国9省区成年人腰围分布变化趋势[J]. 营养学报, 2014, 36(3): 212-217. Yang XL, Zhang B, Zhang JG, et al. Trends of the changes in waist circumference distribution of Chinese adults in nine provinces: from 1993 to 2011[J]. Acta Nutrim Sin, 2014, 36(3): 212-217. DOI:10.13325/j.cnki.acta.nutr.sin.2014.03.003 |
| [9] |
Caleyachetty R, Barber TM, Mohammed NI, et al. Ethnicity-specific BMI cutoffs for obesity based on type 2 diabetes risk in England: a population-based cohort study[J]. Lancet Diabetes Endocrinol, 2021, 9(7): 419-426. DOI:10.1016/S2213-8587(21)00088-7 |
| [10] |
Popkin BM, Du SF, Zhai FY, et al. Cohort Profile: The China Health and nutrition Survey-monitoring and understanding socio-economic and health change in China, 1989-2011[J]. Int J Epidemiol, 2010, 39(6): 1435-1440. DOI:10.1093/ije/dyp322 |
| [11] |
Zhang B, Zhai FY, Du SF, et al. The China health and nutrition survey, 1989-2011[J]. Obes Rev, 2014, 15(Suppl 1): 2-7. DOI:10.1111/obr.12119 |
| [12] |
张兵, 王惠君, 杜文雯, 等. 队列研究的进展及其对中国健康与营养调查的启示[J]. 中华预防医学杂志, 2011, 45(4): 295-298. Zhang B, Wang HJ, Du WW, et al. Progress of cohort study and its inspiration to China Health and Nutrition Survey[J]. Chin J Prev Med, 2011, 45(4): 295-298. DOI:10.3760/cma.j.issn.0253-9624.2011.04.002 |
| [13] |
中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2020年版)[J]. 中华内分泌代谢杂志, 2021, 37(4): 311-398. Chinese Diabetes Society. Guideline for the prevention and treatment of type 2 diabetes mellitus in China (2020 edition)[J]. Chin J Endocrinol Metab, 2021, 37(4): 311-398. DOI:10.3760/cma.j.cn311282-20210304-00142 |
| [14] |
黄秋敏, 姜红如, 王柳森, 等. 中国15省份15~49岁女性心血管代谢性危险因素分析[J]. 中华流行病学杂志, 2020, 41(2): 190-194. Huang QM, Jiang HR, Wang LS, et al. Analysis on detection status of cardio-metabolic related risk factors in women aged 15-49 years in 15 provinces in China[J]. Chin J Epidemiol, 2020, 41(2): 190-194. DOI:10.3760/cma.j.issn.0254-6450.2020.02.010 |
| [15] |
中华人民共和国国家卫生和计划生育委员会. WS/T 428-2013成人体重判定[S]. 北京: 中国标准出版社, 2013. National Health and Family Planning Commission of the People's Republic of China. WS/T 428-2013 Criteria of weight for adults[S]. Beijing: China Standard Press, 2013. |
| [16] |
Ng SW, Popkin BM. Time use and physical activity: a shift away from movement across the globe[J]. Obes Rev, 2012, 13(8): 659-680. DOI:10.1111/j.1467-789X.2011.00982.x |
| [17] |
Sallis JF, Haskell WL, Wood PD, et al. Physical activity assessment methodology in the five-city project[J]. Am J Epidemiol, 1985, 121(1): 91-106. DOI:10.1093/oxfordjournals.aje.a113987 |
| [18] |
Jones-Smith JC, Popkin BM. Understanding community context and adult health changes in China: Development of an urbanicity scale[J]. Soc Sci Med, 2010, 71(8): 1436-1446. DOI:10.1016/j.socscimed.2010.07.027 |
| [19] |
Hirshkowitz M, Whiton K, Albert SM, et al. National Sleep Foundation's sleep time duration recommendations: methodology and results summary[J]. Sleep Health, 2015, 1(1): 40-43. DOI:10.1016/j.sleh.2014.12.010 |
| [20] |
Wan H, Wang YY, Xiang Q, et al. Associations between abdominal obesity indices and diabetic complications: Chinese visceral adiposity index and neck circumference[J]. Cardiovasc Diabetol, 2020, 19(1): 118. DOI:10.1186/s12933-020-01095-4 |
| [21] |
Teufel F, Seiglie JA, Geldsetzer P, et al. Body-mass index and diabetes risk in 57 low-income and middle-income countries: a cross-sectional study of nationally representative, individual-level data in 685 616 adults[J]. Lancet, 2021, 398(10296): 238-248. DOI:10.1016/S0140-6736(21)00844-8 |
| [22] |
International Diabetes Federation. IDF diabetes Atlas 10th edition (2021)[EB/OL]. (2021-12-06)[2021-12-17]. https://www.diabetesatlas.org.
|
| [23] |
Kolb H, Martin S. Environmental/lifestyle factors in the pathogenesis and prevention of type 2 diabetes[J]. BMC Med, 2017, 15(1): 131. DOI:10.1186/s12916-017-0901-x |
| [24] |
Zhang P, Wang R, Gao CS, et al. Types of obesity and its association with the clustering of cardiovascular disease risk factors in Jilin province of China[J]. Int J Environ Res Public Health, 2016, 13(7): 685. DOI:10.3390/ijerph13070685 |
| [25] |
王浩, 胡如英, 钱一建, 等. 体质指数和腰围对浙江地区成年人糖尿病发生影响的前瞻性研究[J]. 中华流行病学杂志, 2018, 39(6): 810-815. Wang H, Hu RY, Qian YJ, et al. Prospective study on the effect of BMI and waist circumference on diabetes of adults in Zhejiang province[J]. Chin J Epidemiol, 2018, 39(6): 810-815. DOI:10.3760/cma.j.issn.0254-6450.2018.06.022 |
| [26] |
Wei JX, Liu X, Xue H, et al. Comparisons of visceral adiposity index, body shape index, body mass index and waist circumference and their associations with diabetes mellitus in adults[J]. Nutrients, 2019, 11(7): 1580. DOI:10.3390/nu11071580 |
 2022, Vol. 43
2022, Vol. 43