文章信息
- 宋佳慧, 潘驰, 李斐斐, 薛晓嘉, 郭彧, 裴培, 田小草, 汪韶洁, 高汝钦, 逄增昌, 陈铮鸣, 李立明.
- Song Jiahui, Pan Chi, Li Feifei, Xue Xiaojia, Guo Yu, Pei Pei, Tian Xiaocao, Wang Shaojie, Gao Ruqin, Pang Zengchang, Chen Zhengming, Li Liming
- 青岛市成年人体质指数与冠心病发病关联的前瞻性研究
- Association between body mass index and coronary heart disease in Qingdao: a prospective study
- 中华流行病学杂志, 2022, 43(9): 1357-1363
- Chinese Journal of Epidemiology, 2022, 43(9): 1357-1363
- http://dx.doi.org/10.3760/cma.j.cn112338-20211012-00789
-
文章历史
收稿日期: 2021-10-12
2. 青岛市疾病预防控制中心慢性非传染病防制科,青岛 266033;
3. 中国医学科学院,北京 100730;
4. 青岛市预防医学研究院,青岛 266033;
5. 青岛市疾病预防控制中心,青岛 266033;
6. 英国牛津大学临床与流行病学研究中心纳菲尔德人群健康系,牛津OX3 7LF;
7. 北京大学公共卫生学院,北京,100191;
8. 北京大学公众健康与重大疫情防控战略研究中心,北京 100191
2. Department of Non-communicable Disease Control and Prevention, Qingdao Prefectural Center for Disease Control and Prevention, Qingdao 266033, China;
3. Chinese Academy of Medical Sciences, Beijing 100730, China;
4. Qingdao Institute of Preventive Medicine, Qingdao 266033, China;
5. Qingdao Prefectural Center for Disease Control and Prevention, Qingdao 266033, China;
6. Clinical Trial Service Unit and Epidemiological Studies Unit, Nuffield Department of Population Health, University of Oxford, Oxford OX3 7LF, UK;
7. School of Public Health, Peking University, Beijng 100191, China;
8. Peking University Center for Public Health and Epidemic Preparedness & Response, Beijing 100191, China
心血管疾病是全球重要死亡原因[1],是影响人类健康和生活质量的重大公共卫生问题。许多流行病学研究显示,肥胖是心血管疾病的重要危险因素[2-4]。近年来,随着社会经济的不断发展,生活和卫生保健方式发生潜移默化的转变,肥胖人群不断扩大[5-6]。在中国慢性病前瞻性研究(China Kadoorie Biobank,CKB)项目开展前[7],全国10个项目点的BMI水平为(23.7±3.4)kg/m2,肥胖率(BMI≥30.0 kg/m2)为4.0%,而青岛市BMI水平为(25.7±3.5)kg/m2,肥胖率为11.1%,高于CKB项目人群的整体水平。2020年,中国城市居民冠心病死亡率为126.91/10万,农村居民为135.88/10万[8]。青岛市2020年冠心病报告死亡率为106.39/10万。本研究利用CKB青岛市项目点33 355名研究对象的基线和随访数据,系统分析BMI与冠心病发病的前瞻性关联,为青岛市制定疾病预防策略提供科学依据。
对象与方法1. 研究对象:CKB青岛市项目点2004-2008年完成35 508名研究对象的基线调查,详细设计见文献[7, 9-10]。剔除基线调查时自报患有冠心病1 827人,脑卒中238人,癌症162人,共纳入研究对象33 355人(存在同时患有一种以上疾病情况)。本研究获得英国牛津大学伦理委员会、中国CDC和青岛市疾病预防控制伦理委员会批准,研究对象均已签署知情同意书。
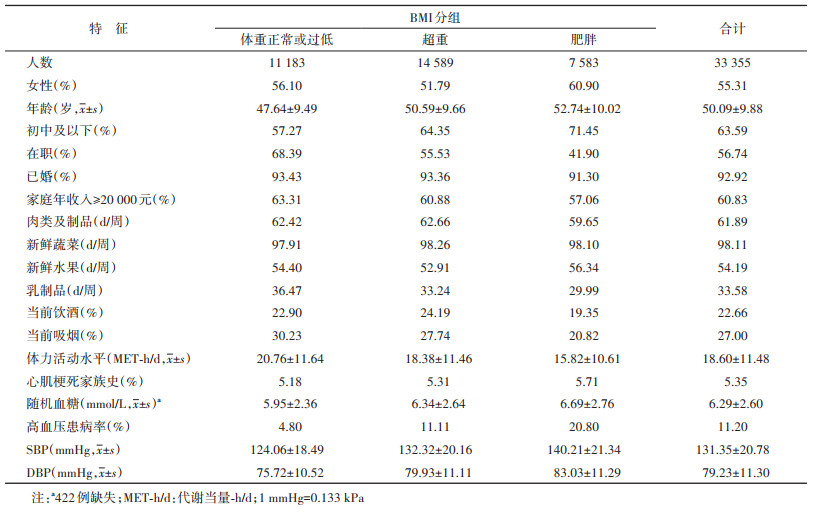
2. 研究内容:基线调查由经过统一培训的调查员完成。①电子问卷包括一般人口学信息(年龄、性别、文化程度、职业、家庭年收入、婚姻状况)、生活行为方式(吸烟状况、饮酒状况、膳食摄入情况、体力活动水平等)、个人病史(高血压、糖尿病等)及家族病史。采用代谢当量(MET)评估体力活动水平。②体格检查包括身高(身高坐高仪)、体重(TANITA-TBF-300GS体脂构成分析仪)、腰围、血压的测量。血压测量:测量调查对象2次血压,取平均值,如2次血压相差大于10 mmHg(1 mmHg=0.133 kPa),则测量第3次,取后2次平均值。BMI为体重(kg)除以身高的平方(m2)。超重/肥胖的诊断标准参照中国卫生行业标准《成人体重判定》(WS/T 428-2013)[11],根据BMI分为3组:体重正常或过低:BMI < 24 kg/m2;超重:24 kg/m2≤BMI < 28 kg/m2;肥胖:BMI≥28 kg/m2。③随机血糖测量:抽取调查对象任何时点末梢血使用SureSteptm Plus System血糖仪测量。
通过中国CDC全国疾病监测点系统,结合公安部门人口信息、医保参保信息系统和社区定向随访,获取结局事件的详细信息。疾病分类采用国际疾病分类第10版(ICD-10)。结局事件:缺血性心脏病(IHD)发病(I20~I25)和发生主要冠心病事件(MCE),后者包括IHD(I20~I25)导致的死亡以及非致死性的心肌梗死(I21~I23)。
3. 统计学分析:使用SPSS 25.0软件进行数据分析。按照BMI分组描述研究对象的基线信息。随访时间为进入队列日期到IHD或MCE发病日期。调整年龄、性别、文化程度、家庭年收入、职业、婚姻状况、吸烟状况、饮酒状况、饮食摄入频率(肉类及制品、新鲜蔬菜、新鲜水果、乳制品)、心肌梗死家族史、体力活动水平、随机血糖、SBP和DBP,采用Cox比例风险回归模型,计算BMI与IHD及MCE发病的风险比(HR)及其95%CI。检验水准α=0.05,双侧检验。
结果1. 基线情况:本研究共计33 355人,年龄(50.09±9.88)岁,男女性别比例为1∶1.24,超重组14 589人(43.74%),肥胖组7 583人(22.73%)。与体重正常或过低组相比,超重和肥胖组平均年龄相对较高(表 1)。
2. BMI与冠心病的发病风险:本研究平均随访时间9.16人年,共计随访305 655.45人年,共监测IHD发病2 712人(男性1 075人,女性1 637人),MCE发病420人(男性271人,女性149人)。IHD发病密度为887.27/10万人年,MCE发病密度为138.05/10万人年,随年龄增加,发病密度逐渐上升(表 2)。
多因素调整后(模型2),与体重正常或过低组相比,超重组IHD和MCE发病风险分别增加了41%(HR=1.41,95%CI:1.27~1.56)(P < 0.001)和87%(HR=1.87,95%CI:1.43~2.44)(P < 0.001);肥胖组IHD和MCE发病风险分别增加了91%(HR=1.91,95%CI:1.72~2.13)(P < 0.001)和143%(HR=2.43,95%CI:1.82~3.24)(P < 0.001)。在调整混杂因素之后,BMI每增加1 kg/m2,IHD发病风险增加6.90%,MCE发病风险增加9.05%。男性与全人群一致。但是,在女性中未观察到肥胖与MCE发病风险的关联(HR=1.51,95%CI:0.90~2.54)(P=0.118)。在调整DBP、SBP和随机血糖之后,关联趋势不变(表 3)。
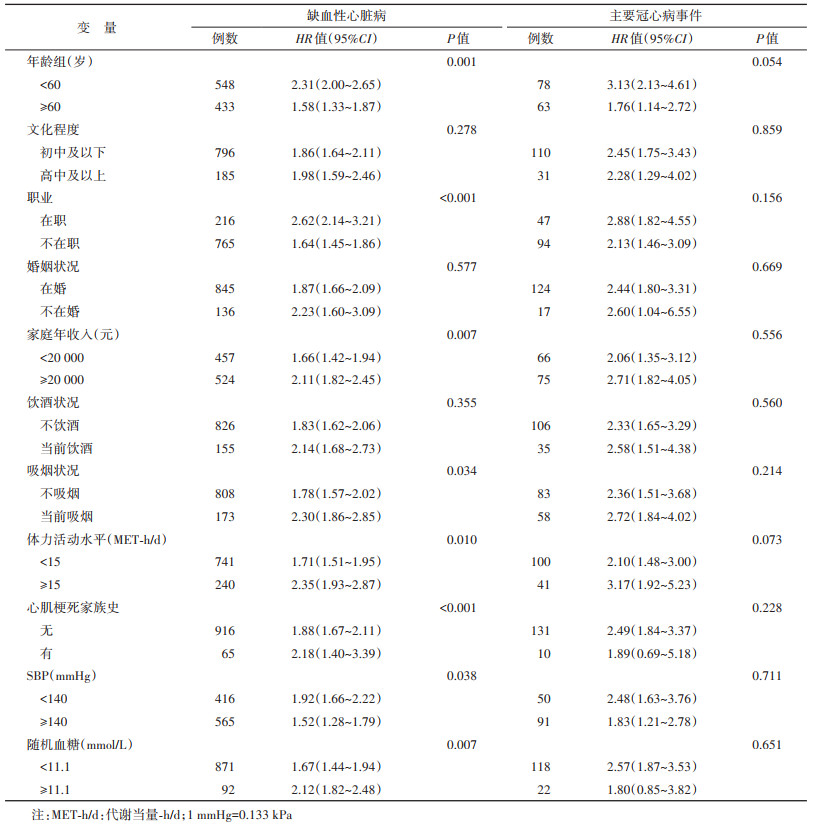
3. 肥胖与IHD及MCE关联的亚组分析:在 < 60岁、在职、家庭年收入≥20 000元、有心肌梗死家族史、体力活动水平≥15 MET-h/d、当前吸烟及随机血糖≥11.1 mmol/L人群中,肥胖与IHD的关联更强(表 4)。
本研究利用CKB青岛市项目点的33 355名研究对象的基线和随访数据,探讨BMI对IHD和MCE发病风险的前瞻性关联。结果显示,超重、肥胖人群,IHD和MCE发病风险更高,与既往研究结果一致[12-14]。
肥胖一直被认为是慢性病发病的危险因素[15-16]。脂肪组织存在多种类型,可以通过脂联素调节肝脏胆固醇代谢[17],脂肪细胞增大、巨噬细胞浸润增加以及脂肪因子和游离脂肪酸分泌会导致慢性血管炎症、氧化应激、肾素-血管紧张素-醛固酮系统的激活和交感神经的过度驱动,继而导致高血压[18],增加心血管疾病的患病风险。美国1997-2007年全国健康访谈调查的数据结果显示,美国的四个种族和族裔群体在冠心病发病风险存在较大差异,但整体都呈现出相同的规律,即随着BMI的增加,冠心病发病风险增加[19]。一项包含33个队列研究的Meta分析结果显示,IHD的发病风险随BMI的降低而降低,BMI每降低2 kg/m2,IHD发病风险降低11%[20];澳大利亚新南威尔士州的一项针对≥45岁人群进行的群体调查研究结果显示,BMI每增加5 kg/m2,IHD患病风险增加23%[21];一项研究对象主要为中国人的Meta分析认为,BMI每增加2 kg/m2,冠心病风险增加15.4%[22]。
相比男性,女性IHD发病风险相对较低。包含20 340对≥25岁同性别双生子的中国双生子队列研究结果显示,在男性人群中,BMI对冠心病的遗传有负向修饰作用,但在女性人群中并未发现类似结果[23]。此外,相比女性,男性人群中更有可能出现不良行为习惯。在本研究中,女性BMI与MCE发病数始终呈正相关,以BMI < 24 kg/m2人群为参照,肥胖人群的危险度相对超重人群较低,可能是由于MCE新发病例数较少,并未观察到统计学联系。与中国一项包含67 344名女性的队列研究结果一致[24]。而伊朗德黑兰血脂与血糖队列对2 468名女性的研究结果显示,肥胖人群中,在调整腰围、臀围和腰臀比等混杂因素后,BMI短期内每增加2.09 kg/m2,冠心病发病相对风险降低35%[25]。可能与女性特殊部位的脂肪堆积(如乳房、上肢)以及雌激素的分泌有关,相关机制仍需进一步研究。
本研究发现,在工作和生活压力较大的中年人群中,即 < 60岁、在职、家庭年收入≥20 000元、血糖较高的人群中,肥胖与IHD的风险关联更强。一项包含31个队列389 212名研究对象的Meta分析结果显示,年龄是影响BMI与冠心病发病的重要影响因素,随着年龄的增加,BMI较高的人群中,冠心病发病风险降低[26]。即老年人群冠心病的发病风险低于年轻人群。可能是因为老年人群代谢率降低,脂肪含量变化,具体机制仍需进一步研究。一项包含13个队列的Meta分析研究结果显示,工作和生活上的压力作为慢性压力源与IHD发病存在一定的关联,在调整社会人口和工作等风险因素后,冠心病发病风险的HR值(95%CI)为1.19(1.00~1.42)[27]。此外,有研究显示,糖化血红蛋白及脂质是BMI与IHD发病的主要中介,在血糖较高的人群中,BMI越高,IHD发病风险越高[28]。这些结果提示,随着心血管疾病发病的年轻化,工作和生活压力较大的中年群体尤其应该注意控制体重,警惕肥胖带来的疾病风险。
本研究发现,当前吸烟的人群中,肥胖与IHD风险的关联更高。有研究认为,吸烟会引起相关的DNA甲基化的改变,对凝血激活也有一定的影响;此外,与不吸烟者相比,吸烟者组织因子活性较高,组织因子在血栓形成中发挥重要作用,从而影响IHD发病[29-30]。一项包含378 579名研究对象的队列研究结果显示,吸烟对BMI和冠心病发病存在协同作用,在吸烟人群中,高BMI人群冠心病发病风险更高[31]。另外,本研究中,有心肌梗死家族史的人群中,IHD发病风险较高。有研究认为,较高的BMI能够协同等位基因增加IHD的发病风险[23]。不良生活方式也可以增加有心肌梗死家族史人群的IHD发病风险[32]。上述结果提示,吸烟人群和有心肌梗死家族史的人群,更应注意控制体重。
本研究的优势在于前瞻性设计,样本量大,随访时间长,验证暴露与疾病关联的能力较强。但本研究BMI数据来源于基线调查,并未监测其长期变化,而吸烟、饮酒、饮食摄入频率等生活方式信息的收集来源于调查对象的自我报告,可能存在回忆偏倚。
本研究利用CKB青岛市项目点的数据信息,发现较高的BMI是IHD和MCE发病的危险因素,尤其是在工作压力较大、有不良生活习惯和有心肌梗死家族史的人群中。因此进行预防冠心病的宣传教育时,应鼓励保持适宜的体重和健康的生活方式,对发病风险较高的人群,尤其是中年、有吸烟习惯以及心肌梗死家族史的人群中,进行有针对性的干预。
利益冲突 所有作者声明无利益冲突
作者贡献声明 宋佳慧:数据分析、论文撰写;潘驰、李斐斐、薛晓嘉:数据整理、统计学分析;郭彧、裴培、汪韶洁、逄增昌、陈铮鸣、李立明:酝酿和设计实验、实施研究;田小草,高汝钦:研究指导、论文修改、经费支持
志谢 感谢中国慢性病前瞻性研究项目管理委员会、国家项目办公室、牛津协作中心和青岛市项目地区办公室的工作人员
| [1] |
Wang WX, Hu ML, Liu H, et al. Global Burden of disease study 2019 suggests that metabolic risk factors are the leading drivers of the burden of ischemic heart disease[J]. Cell Metab, 2021, 33(10): 1943-1956.e2. DOI:10.1016/j.cmet.2021.08.005 |
| [2] |
Zhu NB, Yu CQ, Guo Y, et al. Adherence to a healthy lifestyle and all-cause and cause-specific mortality in Chinese adults: a 10-year prospective study of 0.5 million people[J]. Int J Behav Nutr Phys Act, 2019, 16(1): 98. DOI:10.1186/s12966-019-0860-z |
| [3] |
Pang YJ, Kartsonaki C, Guo Y, et al. Adiposity and risks of colorectal and small intestine cancer in Chinese adults: a prospective study of 0.5 million people[J]. Br J Cancer, 2018, 119(2): 248-250. DOI:10.1038/s41416-018-0124-8 |
| [4] |
Gao M, Lv J, Yu CQ, et al. Metabolically healthy obesity, transition to unhealthy metabolic status, and vascular disease in Chinese adults: A cohort study[J]. PLoS Med, 2020, 17(10): e1003351. DOI:10.1371/journal.pmed.1003351 |
| [5] |
Wang Y, Mi J, Shan XY, et al. Is China facing an obesity epidemic and the consequences? The trends in obesity and chronic disease in China[J]. Int J Obes (Lond), 2007, 31(1): 177-188. DOI:10.1038/sj.ijo.0803354 |
| [6] |
Hruby A, Hu FB. The epidemiology of obesity: a big picture[J]. Pharmaco Economics, 2015, 33(7): 673-689. DOI:10.1007/s40273-014-0243-x |
| [7] |
Chen ZM, Chen JS, Collins R, et al. China Kadoorie Biobank of 0.5 million people: survey methods, baseline characteristics and long-term follow-up[J]. Int J Epidemiol, 2011, 40(6): 1652-1666. DOI:10.1093/ije/dyr120 |
| [8] |
国家卫生健康委员会. 中国卫生健康统计年鉴(2021)[M]. 北京: 中国协和医科大学出版社, 2021. National Health Commission of the People's Republic of China. China Health and Wellness Statistical Yearbook 2021[M]. Beijing: Peking Union Medical College Press, 2021. |
| [9] |
Chen ZM, Lee L, Chen JS, et al. Cohort profile: the Kadoorie study of Chronic Disease in China (KSCDC)[J]. Int J Epidemiol, 2005, 34(6): 1243-1249. DOI:10.1093/ije/dyi174 |
| [10] |
李立明, 吕筠, 郭彧, 等. 中国慢性病前瞻性研究: 研究方法和调查对象的基线特征[J]. 中华流行病学杂志, 2012, 33(3): 249-255. Li LM, Lv J, Guo Y, et al. The China Kadoorie Biobank: related methodology and baseline characteristics of the participants[J]. Chin J Epidemiol, 2012, 33(3): 249-255. DOI:10.3760/cma.j.issn.0254-6450.2012.03.001 |
| [11] |
中华人民共和国国家卫生和计划生育委员会. WS/T 428-2013成人体重判定[S]. 北京: 中国标准出版社, 2013. National Health and Family Planning Commission of the People's Republic of China. WS/T 428-2013 Criteria of weight for adults[S]. Beijing: Standards Press of China, 2013. |
| [12] |
Khan SS, Ning HY, Wilkins JT, et al. Association of body mass index with lifetime risk of cardiovascular disease and compression of morbidity[J]. JAMA Cardiol, 2018, 3(4): 280-287. DOI:10.1001/jamacardio.2018.0022 |
| [13] |
Chen ZM, Yang GH, Zhou MG, et al. Body mass index and mortality from ischaemic heart disease in a lean population: 10 year prospective study of 220, 000 adult men[J]. Int J Epidemiol, 2006, 35(1): 141-150. DOI:10.1093/ije/dyi215 |
| [14] |
Nordestgaard BG, Palmer TM, Benn M, et al. The effect of elevated body mass index on ischemic heart disease risk: causal estimates from a Mendelian randomisation approach[J]. PLoS Med, 2012, 9(5): e1001212. DOI:10.1371/journal.pmed.1001212 |
| [15] |
Pang YJ, Kartsonaki C, Turnbull I, et al. Adiposity in relation to risks of fatty liver, cirrhosis and liver cancer: a prospective study of 0.5 million Chinese adults[J]. Sci Rep, 2019, 9(1): 785. DOI:10.1038/s41598-018-36460-7 |
| [16] |
Chen ZM, Iona A, Parish S, et al. Adiposity and risk of ischaemic and haemorrhagic stroke in 0·5 million Chinese men and women: a prospective cohort study[J]. Lancet Global Health, 2018, 6(6): e630-640. DOI:10.1016/s2214-109x(18)30216-x |
| [17] |
Li Y, Qin GH, Liu J, et al. Adipose tissue regulates hepatic cholesterol metabolism via adiponectin[J]. Life Sci, 2014, 118(1): 27-33. DOI:10.1016/j.lfs.2014.10.003 |
| [18] |
Dorresteijn JAN, Visseren FLJ, Spiering W. Mechanisms linking obesity to hypertension[J]. Obes Rev, 2012, 13(1): 17-26. DOI:10.1111/j.1467-789X.2011.00914.x |
| [19] |
Stommel M, Schoenborn CA. Variations in BMI and prevalence of health risks in diverse racial and ethnic populations[J]. Obesity (Silver Spring), 2010, 18(9): 1821-1826. DOI:10.1038/oby.2009.472 |
| [20] |
Ni Mhurchu C, Rodgers A, Pan WH, et al. Body mass index and cardiovascular disease in the Asia-Pacific Region: an overview of 33 cohorts involving 310 000 participants[J]. Int J Epidemiol, 2004, 33(4): 751-758. DOI:10.1093/ije/dyh163 |
| [21] |
Joshy G, Korda RJ, Attia J, et al. Body mass index and incident hospitalisation for cardiovascular disease in 158 546 participants from the 45 and Up Study[J]. Int J Obes (Lond), 2014, 38(6): 848-856. DOI:10.1038/ijo.2013.192 |
| [22] |
Zhou BF. Effect of body mass index on all-cause mortality and incidence of cardiovascular diseases-report for meta-analysis of prospective studies open optimal cut-off points of body mass index in Chinese adults[J]. Biomed Environ Sci, 2002, 15(3): 245-252. |
| [23] |
奚玉娥, 高文静, 吕筠, 等. 基于中国双生子人群的冠心病遗传-BMI交互作用研究[J]. 中华流行病学杂志, 2021, 42(9): 1573-1579. Xi YE, Gao WJ, Lyu J, et al. Gene-body mass index interaction on coronary heart disease in Chinese adult twins[J]. Chin J Epidemiol, 2021, 42(9): 1573-1579. DOI:10.3760/cma.j.cn112338-20201130-01362 |
| [24] |
Zhang X, Shu XO, Gao YT, et al. Anthropometric predictors of coronary heart disease in Chinese women[J]. Int J Obes, 2004, 28(6): 734-740. DOI:10.1038/sj.ijo.0802634 |
| [25] |
Mohebi R, Bozorgmanesh M, Azizi F, et al. Effects of obesity on the impact of short-term changes in anthropometric measurements on coronary heart disease in women[J]. Mayo Clin Proc, 2013, 88(5): 487-494. DOI:10.1016/j.mayocp.2013.01.014 |
| [26] |
de Hollander EL, Bogers RP, Boshuizen HC, et al. Influence of calendar period on the association between BMI and coronary heart disease: a meta-analysis of 31 cohorts[J]. Obesity (Silver Spring), 2013, 21(5): 865-880. DOI:10.1002/oby.20043 |
| [27] |
Virtanen M, Nyberg ST, Batty GD, et al. Perceived job insecurity as a risk factor for incident coronary heart disease: systematic review and meta-analysis[J]. BMJ, 2013, 347: f4746. DOI:10.1136/bmj.f4746 |
| [28] |
Xu L, Borges MC, Hemani G, et al. The role of glycaemic and lipid risk factors in mediating the effect of BMI on coronary heart disease: a two-step, two-sample Mendelian randomisation study[J]. Diabetologia, 2017, 60(11): 2210-2220. DOI:10.1007/s00125-017-4396-y |
| [29] |
Andersen AM, Philibert RA, Gibbons FX, et al. Accuracy and utility of an epigenetic biomarker for smoking in populations with varying rates of false self-report[J]. Am J Med Genet B Neuropsychiatr Genet, 2017, 174(6): 641-650. DOI:10.1002/ajmg.b.32555 |
| [30] |
Gao X, Gao X, Zhang Y, et al. Associations of self-reported smoking, cotinine levels and epigenetic smoking indicators with oxidative stress among older adults: a population-based study[J]. Eur J Epidemiol, 2017, 32(5): 443-456. DOI:10.1007/s10654-017-0248-9 |
| [31] |
Nakamura K, Barzi F, Huxley R, et al. Does cigarette smoking exacerbate the effect of total cholesterol and high-density lipoprotein cholesterol on the risk of cardiovascular diseases?[J]. Heart, 2009, 95(11): 909-916. DOI:10.1136/hrt.2008.147066 |
| [32] |
Ciruzzi M, Schargrodsky H, Rozlosnik J, et al. Frequency of family history of acute myocardial infarction in patients with acute myocardial infarction[J]. Am J Cardiol, 1997, 80(2): 122-127. DOI:10.1016/s0002-9149(97)00304-4 |
 2022, Vol. 43
2022, Vol. 43