文章信息
- 马玲, 辜吉秀, 李晴, 李银花, 王冬冬, 何健, 司红艳.
- Ma Ling, Gu Jixiu, Li Qing, Li Yinhua, Wang Dongdong, He Jian, Si Hongyan
- 甘肃省初治肺结核患者耐药现状及耐多药影响因素分析
- Current situation on drug resistance and influencing factors of multidrug-resistance in newly treated pulmonary tuberculosis patients in Gansu province
- 中华流行病学杂志, 2022, 43(7): 1093-1098
- Chinese Journal of Epidemiology, 2022, 43(7): 1093-1098
- http://dx.doi.org/10.3760/cma.j.cn112338-20211117-00896
-
文章历史
收稿日期: 2021-11-17
2. 甘肃省红十字血液中心, 兰州 730000
2. Office of Gansu Provincial Red Cross Blood Center, Lanzhou 730000, China
甘肃省属于经济欠发达地区,2010年甘肃省结核病流行病学抽样调查的活动性肺结核患病率为265.0/10万,细菌学阳性肺结核患病率为65.8/10万[1],均高于全国同期平均水平,提示结核病疫情严重。2014年9月至2017年8月开展的甘肃省结核病(含初治和复治)耐药监测结果显示,甘肃省总耐药率虽低于国家2007-2008年耐药基线调查,但高于同期其他地区,且耐药分布存在地区差异[2-3]。耐药类型仍以一线抗结核药品为主;耐药患者以农村、青壮年、初治患者为主[4]。可见甘肃省耐药结核病疫情不容忽视。初治肺结核患者耐药率是反映局部地区耐药结核分枝杆菌近期传播严重的重要指标。本研究分析甘肃省耐药监测的1 815例初治结核病患者现状及耐多药影响因素,为甘肃省耐药结核病精准防控提供参考依据。
对象与方法1. 研究对象:初治肺结核病患者。依据WHO结核病耐药监测指南(第四版)[4],选择甘肃省30个县级结核病定点诊疗机构作为监测点开展结核病耐药监测。研究对象纳入标准:2014年9月1日至2017年8月31日所有临床因症就诊、转诊、追踪到的新发涂片阳患者、初治涂片阴培养阳患者、复治涂片阳培养阳患者(只进行过一次治疗的)。排除标准:调查期间正在接受治疗的患者以及不同意接受调查者。患者问卷调查包括患者基础信息、患病史及治疗史等内容[3]。
2. 结核分枝杆菌临床分离菌株鉴定和药敏检测:纳入的所有活动性肺结核患者痰标本进行涂片萋-尼氏染色镜检[5]及分枝杆菌培养(固体培养法)[5],一名患者对应一个菌株,共获得2 372株分枝杆菌。对硝基苯甲酸(PNB)、噻吩二羧酸肼(TCH)初步鉴定其中47株为非结核分枝杆菌[5],309株培养污染、68株转种及药敏试验失败和17株患者信息不全未纳入分析,最终纳入1 931株,其中初治患者1 815例,复治患者116例,对所有菌株进行了10种药物固体比例法表型药敏检测。10种抗结核药物包括:异烟肼、利福平、乙胺丁醇、链霉素、卡那霉素、氧氟沙星、卷曲霉素、阿米卡星、丙硫乙烟胺和对氨基水杨酸钠[4]。抗酸染液、培养、药敏及菌种鉴定培养基、菌液稀释套组均由珠海贝索生物技术有限公司生产。
3. 质量控制:为保证患者患病史及治疗史的判断准确,患者问卷由专业医师填写,对问卷缺失信息查阅中国结核病信息管理系统进行补充。每批药敏使用敏感株(H37Rv,由国家结核病参比实验室提供)作为药敏质控对照,监测期间省结核病参比室参加国家结核病参比室药敏熟练度测试一线及二线药物结果均为优秀。
4. 结核病分类[2, 6]:按照结核病耐药监测指南患者在开始治疗前已经出现的耐药称为原发性耐药,原发性耐药以登记的初治患者耐药代替,初治患者:①从未使用抗结核药物治疗的患者;②治疗时间 < 1个月患者;③治疗时间 < 1个月且停药 < 2个月患者[2]。耐药结核病分为单耐药、多耐药、利福平耐药、耐多药和广泛耐药结核病。
5. 统计学分析:运用EpiData和SPSS 21.0软件进行统计学分析。计数资料采用构成比或率(%)及95%CI描述,组间差异比较采用χ2检验。采用logistic回归模型分析初治结核病患者耐多药的影响因素。双侧检验,检验水准α=0.05。
结果1. 初治患者分离株的耐药情况及耐药频度:1 815例初治患者分离株中,任一耐药率排名前5位依次为异烟肼(15.98%)、乙胺丁醇(14.82%)、利福平(9.31%)、氧氟沙星(5.07%)和链霉素(2.53%)(表 1)。单耐药、多耐药、耐多药率、广泛耐药率及总耐药率分别为11.40%、6.23%、7.82%、0.28%、25.45%;单耐药排位前3位:链霉素(4.63%) > 异烟肼(3.25%) > 氧氟沙星(2.04%);多耐药有31个耐药组合,以异烟肼+链霉素(3.64%)为主;耐多药有21个耐药组合,以异烟肼+利福平+链霉素(2.75%)及异烟肼+利福平(1.82%)为主。总占比依次为:链霉素(18.18%) > 异烟肼+链霉素(14.29%) > 异烟肼(12.77%) > 异烟肼+利福平+链霉素(10.82%)=异烟肼+利福平+乙胺丁醇(10.82%)。其余耐药组合占比均低于3.50%(表 2)。
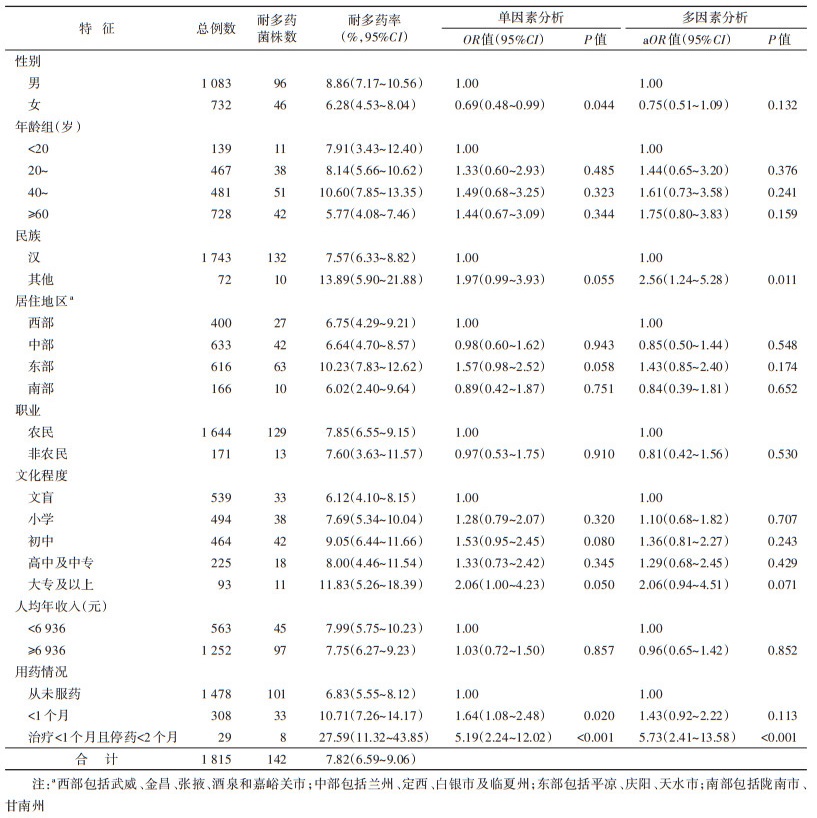
2. 初治患者耐多药影响因素分析:单因素logistic回归分析后进行多因素logistic分析结果显示,男性、少数民族、治疗 < 1个月且停药 < 2个月为耐多药结核病危险因素(表 3)。
初治患者耐药水平是评价结核病控制效果的重要指标[2]。本研究发现,初治患者10种药物总耐药率、多耐药率和单耐药率分别为25.45%、6.23%和11.40%,均低于2007-2008年我国耐药性基线水平(35.16%、8.19%和21.27%)[3],广泛耐药率(0.28%)也低于我国结核病耐药基线水平(0.46%)[3],说明甘肃省耐药结核病防控效果较好。尽管甘肃省总耐药率与新疆维吾尔自治区的耐药监测结果(26.4%)相当[7],并低于同时期青海省南部地区耐药监测(37.01%)结果[8],但高于贾庆军等[9]和陈求扬等[10]分别报道杭州市和福建省监测结果,提示耐药结核病防控仍然任重道远。另外,7.82%的初治耐多药率高于全国基线调查水平(5.71%)[3],说明甘肃省耐多药结核病的传播形势严峻。初治患者中农民占90.58%,耐多药患者中农民占90.85%,人均年收入低于6 936元的患者占31.02%[11]。甘肃省初治结核病及耐药患者以农村低收入人群为主,可见实施对低收入结核病患者救助、避免因病致贫因病返贫是甘肃省遏制耐药结核病传播的重要策略。
本研究发现耐药率由高到低分别为:异烟肼(15.98%)、乙胺丁醇(14.82%)、利福平(9.31%)、氧氟沙星(5.07%)、链霉素(2.53%)。链霉素耐药率最低的原因:一是肌内注射的给药方式患者接受度较低;二是标准化治疗方案设定其为一线药物的替代药物,使用率低{12]。5.07%的氧氟沙星耐药率高于全国平均水平(2.71%)[3]和2013年浙江省(3.68%)[13]报道。利福平耐药率为9.31%,耐多药患者占利福平耐药的84.02%,均高于2020年全球的平均水平3.3%、74%的水平[14]。甘肃省的结核病耐药监测发现162例耐多药肺结核患者中初治患者高达142例,占87.65%。这些结果与沈鑫等[15]和梅建等[16]的研究结论基本一致,提示甘肃省的耐药结核病问题不容忽视。对每个细菌学阳性患者开展药物敏感性检测是遏制耐药结核病传播的必须手段。
多因素logistic分析结果显示,男性、少数民族、治疗 < 1个月且停药 < 2个月为耐多药结核病危险因素,说明患者治疗不规范和依从性差仍然是耐多药发生的重要危险因素。既往结核病药物敏感性检测需要30~60 d,患者治疗方案依据询问病史及治疗史制定。随着快速分子药敏检测技术的广泛使用,耐药患者诊断延迟和治疗延迟的问题得以解决。Cattamanchi等[17]研究发现,患者初次就诊使用分子药敏检测与先涂片镜检,随后再使用分子药敏检测相比,前者能够使更多患者在0~14 d内开始耐药治疗。患者不按照医嘱、随意停药一直是造成耐药产生的另一个主要危险因素。发挥社区对患者督导管理,及时发现不良反应,及时调整治疗方案是提高患者服药依从性、减少耐药产生的重要手段。另外对于初治肺结核病的界定标准也是今后需要慎重考虑的问题。
综上所述,与全国平均水平相比,甘肃省初治患者总耐药率低,但耐多药率高。对农村低收入结核病患者提供救助是甘肃省遏制耐多药传播的重要策略,须重点关注并解决患者治疗不规范及依从性差等问题。对低收入结核病患者实施减免医疗费用的救助仍然是预防和控制耐药结核病疫情的重要策略。
利益冲突 所有作者声明无利益冲突
作者贡献声明 马玲、王冬冬:数据分析、论文撰写;辜吉秀、李晴、李银花:样本检测、问卷录入;何健:质量控制;司红艳:研究设计、数据分析
| [1] |
杨枢敏, 张岚, 陈威涛, 等. 甘肃省结核病流行病学抽样调查分析[J]. 卫生职业教育, 2011, 29(5): 121-123. Yang SM, Zhang L, Chen WT, et al. Epidemiological sampling survey of tuberculosis in Gansu province[J]. Health Vocat Educ, 2011, 29(5): 121-123. DOI:10.3969/j.issn.1671-1246.2011.05.080 |
| [2] |
中华人民共和国卫生部. 全国结核病耐药性基线调查报告(2007-2008年)[M]. 北京: 人民卫生出版社, 2010: 23-47. Ministry of Health of the People's Republic of China. National Baseline Survey of drug resistance to tuberculosis (2007-2008)[M]. Beijing: People's Medical Publishing House, 2010: 23-47. |
| [3] |
李晴, 司红艳, 马玲, 等. 2014-2017年甘肃省结核分枝杆菌耐药监测结果分析[J]. 中国防痨杂志, 2021, 43(11): 1183-1193. Li Q, Si HY, Ma L, et al. Analysis of drug resistant surveillance results of Mycobacterium tuberculosis in Gansu Province from 2014 to 2017[J]. Chin J Antituberc, 2021, 43(11): 1183-1193. DOI:10.3969/j.issn.1000-6621.2021.11.014 |
| [4] |
世界卫生组织和国际防痨和肺部疾病联合会(WHO/IUATLD). 结核病耐药监测指南[M]. 中国疾病预防控制中心结核病预防控制中心, 译. 第4版. WHO/IUATLD. Anti-TB drug resistance guidelines [M]. China Center for Disease Control and Prevention Tuberculosis Control Center, trans. 4th ed. |
| [5] |
赵雁林, 逄宇. 结核病实验室检验规程[M]. 北京: 人民卫生出版社, 2015: 18-65. Zhao YL, Pang Y. Specification for laboratory examination of tuberculosis[M]. Beijing: People's Medical Publishing Hous, 2015: 18-65. |
| [6] |
中国防痨协会. 耐药结核病化学治疗指南(2015)[J]. 中国防痨杂志, 2015, 37(5): 421-469. DOI: 10.3969/j.issn.1000-6621.2015.05.001. Guideline for chemotherapy of drug resistant TB (2015)[J]. Chin J Antituberc, 2015, 37(5): 421-469. DOI: 10.3969/j.issn.1000-6621.2015.05.001. |
| [7] |
Jia W, Wu WD, Zhang W, et al. The report of WHO drug resistance surveillance on tuberculosis, Xinjiang[J]. Chin J Antituberc, 2008, 30(4): 307-310. |
| [8] |
蒋明霞, 晁秀珍, 王兆芬, 等. 青海省南部地区154株结核分枝杆菌临床分离株耐药性检测结果分析[J]. 中国防痨杂志, 2020, 42(12): 1289-1293. Jiang MX, Chao XZ, Wang ZF, et al. Drug resistance analysis of 154 Mycobacterium tuberculosis strains in southern[J]. Chin J Antituberc, 2020, 42(12): 1289-1293. DOI:10.3969/j.issn.1000-6621.2020.12.007 |
| [9] |
贾庆军, 谢立, 吴亦斐, 等. 杭州市结核病患者耐药检测结果分析[J]. 预防医学, 2019, 31(3): 289-292. Jia QJ, Xie L, Wu YF, et al. The drug resistance test results of patients with tuberculosis in Hangzhou[J]. Prev Med, 2019, 31(3): 289-292. DOI:10.19485/j.cnki.issn2096-5087.2019.03.017 |
| [10] |
陈求扬, 林淑芳, 梁庆福, 等. 福建省结核病耐药监测报告[J]. 中国防痨杂志, 2013, 35(7): 511-515. Chen QY, Lin SF, Liang QF, et al. Tuberculosis drug resistance surveillance report in Fujian province[J]. Chin J Antituberc, 2013, 35(7): 511-515. |
| [11] |
2015年甘肃省国民经济和社会发展统计公报[R]. 兰州: 甘肃省统计局, 2016. Statistical Bulletin on National Economic and social development of Gansu Province, 2015[R]. Lanzhou: Gansu Provincial Bureau of Statistics, 2016. |
| [12] |
中国疾病预防控制中心结核病预防控制中心. 中国结核病防治工作技术指南[M]. 北京: 人民卫生出版社, 2021: 242-248. Center for Tuberculosis Control and Prevention, China Center for Disease Control and Prevention. Technical guide for Tuberculosis Control in China[M]. Beijing: People's Medical Publishing House, 2021: 242-248. |
| [13] |
陈松华, 吴蓓蓓, 柳正卫, 等. 浙江省结核病耐药状况分析[J]. 预防医学, 2016, 28(8): 757-761, 765. Chen SH, Wu BB, Liu ZW, et al. An analysis on the epidemic characteristics of tuberculosis drug resistance in Zhejiang province[J]. Prev Med, 2016, 28(8): 757-761, 765. DOI:10.19485/j.cnki.issn1007-0931.2016.08.001 |
| [14] |
World Health Organization. Global tuberculosis report 2019[R]. Geneva: World Health Organization, 2019.
|
| [15] |
沈鑫, 沈梅, 桂晓红, 等. 上海市流动人口的结核病耐药状况及相关因素分析[J]. 中华结核和呼吸杂志, 2007, 30(6): 407-410. Shen X, Shen M, Gui XH, et al. The prevalence and risk factors of drug-resistant tuberculosis among migratory population in Shanghai, China[J]. Chin J Tuberc Respir Dis, 2007, 30(6): 407-410. DOI:10.3760/j.issn:1001-0939.2007.06.004 |
| [16] |
梅建, 薛桢, 沈鑫, 等. 原发性耐药是耐药结核病产生的重要原因[J]. 中华结核与呼吸杂志, 2006, 29(2): 75-78. Mei J, Xue Z, Shen X, et al. Primary drug-resistance is the main cause of drug-resistant tuberculosis[J]. Chin J Tuberc Respir Dis, 2006, 29(2): 75-78. DOI:10.3760/j:issn:1001-0939.2006.02.002 |
| [17] |
Cattamanchi A, Reza TF, Nalugwa T, et al. Multicomponent strategy with decentralized molecular testing for tuberculosis[J]. N Engl J Med, 2021, 385(26): 2441-2450. DOI:10.1056/NEJMoa2105470 |
 2022, Vol. 43
2022, Vol. 43