文章信息
- 商伟静, 景文展, 汪亚萍, 康良钰, 杜敏, 刘珏, 刘民.
- Shang Weijing, Jing Wenzhan, Wang Yaping, Kang Liangyu, Du Min, Liu Jue, Liu Min
- “一带一路”沿线国家耐多药结核病流行情况及变化趋势研究
- Epidemic situation of multidrug-resistant tuberculosis and change trend in Belt and Road countries
- 中华流行病学杂志, 2022, 43(7): 1060-1065
- Chinese Journal of Epidemiology, 2022, 43(7): 1060-1065
- http://dx.doi.org/10.3760/cma.j.cn112338-20220126-00079
-
文章历史
收稿日期: 2022-01-26
耐多药结核病是指患者所感染的结核分枝杆菌对一线抗结核药物异烟肼和利福平中至少一种药物有耐药性的结核病[1]。WHO 2021年的结核病报告显示,耐药结核病患者检出占比逐年上升,从2018年的50.00%上升至2020年的71.00%,2020年检出的耐药结核病患者中有6.30%是耐多药结核病或利福平耐药结核病,2019-2020年,全球结核耐药性检测覆盖率均有提升,欧洲地区的耐药性检测覆盖率最高(93.00%)[2]。耐多药结核病是经空气传播的传染病,人群普遍易感,检出率低、病程长,治疗效果差、疾病负担重,对人类健康和各国公共卫生都是巨大的威胁和挑战。随着我国“一带一路”倡议的推进,沿线国家间的经济贸易及人员交流更加频繁,耐多药结核病的传播风险将进一步加大[3]。因此,本研究利用2019年全球疾病负担(Global Burden Diseases 2019,GBD2019)研究的耐多药结核病发病率和患病率数据,分析145个“一带一路”沿线国家2019年耐多药结核病的流行状况及该传染病2013-2019年发病率的变化趋势,为耐多药结核病的防控提供依据。
资料与方法1. 资料来源:截至2021年12月9日与我国签订了共建“一带一路”合作文件的145个国家,具体名单摘自“一带一路”官方网站[4]。2013-2019年耐多药结核病年龄标准化发病率和患病率数据来源于GBD2019研究,具体数据可从GBD Results Tool下载[5]。该数据库包含1990-2019年在204个国家和地区369种疾病或伤害、87种危险因素的疾病负担数据,数据库中的数据来源于已发表的文献、系统综述、各国卫生部门官方网站、WHO官方网站、人口健康调查报告等,这些来源不同的数据经过多次调整标化,最终通过DisMod-MR 2.1模型估计得到不同国家耐多药结核病的发病率和患病率[6]。
2. 研究方法:采用145个国家2019年耐多药结核病的发病率及患病率描述流行现状,为便于绘制流行状况地图,将2019年耐多药结核病发病率和患病率按三分位数进行分组,分别为低、中、高三级;通过计算145个国家的年估计百分比变化(estimated annual percentage change,EAPC)及其95%CI来分析2013-2019年耐多药结核病发病率变化趋势。
3. 统计学分析:采用SAS 9.4软件进行数据分析。绘制145个国家2019年耐多药结核病发病率和患病率地图;计算2013-2019年145个国家耐多药结核病发病率EAPC值(95%CI)并绘制六大洲EAPC值(95%CI)森林图。EAPC值(95%CI)计算:以年份为自变量(x),以ln(发病率)为因变量(y),拟合直线y=α+βx+ε,EAPC=100×(eβ-1),当EAPC值(95%CI)上限值均 < 0时,率在观察期内呈显著下降趋势;当EAPC值(95%CI)下限值均 > 0时,率在观察期内呈显著上升趋势;否则率在观察期内无显著变化[7]。
结果1. 2019年耐多药结核病流行现状:145个“一带一路”沿线国家中,耐多药结核病在亚洲、欧洲、非洲、大洋洲、北美洲和南美洲均有流行。其中非洲的国家和地区数最多为51个,南美洲的国家和地区数目最少为8个。见表 1。
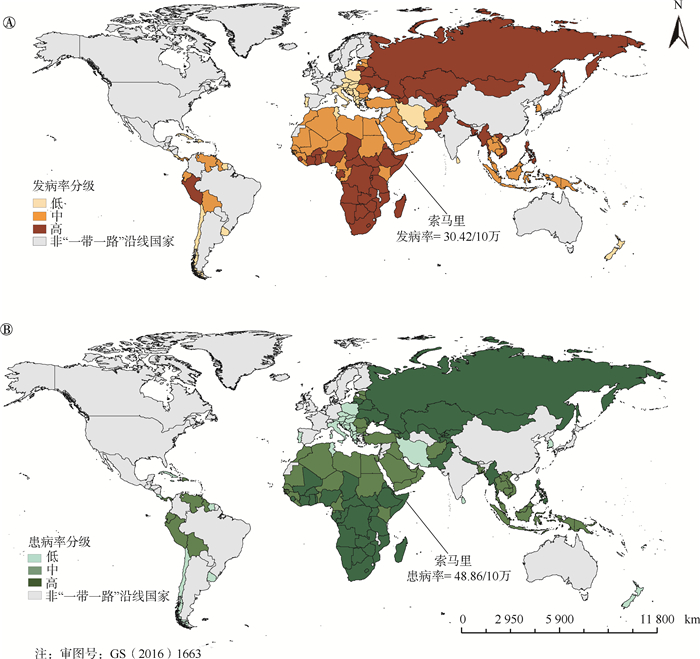
图 1显示,2019年,145个国家均有耐多药结核病流行,其中索马里的耐多药结核病发病率(30.42/10万)和患病率(48.86/10万)均最高,斯洛文尼亚的发病率(0.01/10万)和患病率最低(0.01/10万);该病的发病率或患病率高、中和低分级的国家数目分别有48、49和48个。
|
| 图 1 “一带一路”沿线国家耐多药结核病发病率分级和患病率分级 |
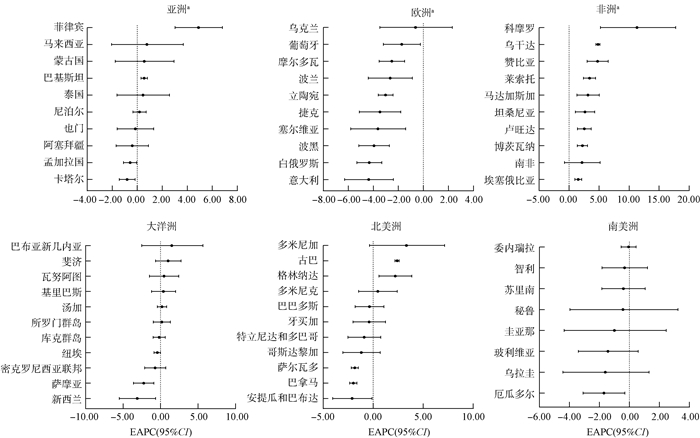
2. 六大洲2013-2019年耐多药结核病发病率的变化趋势:非洲51个国家中,14个(27.45%)国家耐多药结核病的发病率变化呈上升趋势,15个(29.41%)国家的发病率无明显变化,22个(43.14%)国家的发病率呈下降趋势。科摩罗的发病率上升速度最快(EAPC=11.31,95%CI:5.22~17.75),毛里塔尼亚的发病率下降速度最快(EAPC=-4.24,95%CI:-5.32~-3.15)。北美洲11个国家中,2个(18.18%)国家耐多药结核病的发病率变化呈上升趋势,6个(54.55%)国家发病率无明显变化,3个(27.27%)国家发病率呈下降趋势。古巴的发病率上升速度最快(EAPC=2.39,95%CI:2.18~2.60),安提瓜和巴布达的发病率下降速度最快(EAPC=-2.11,95%CI:-4.05~-0.13)。亚洲37个国家中,2个(5.41%)国家耐多药结核病的发病率呈上升趋势,12个(32.43%)国家发病率无明显变化,23个(62.16%)国家发病率呈下降趋势。菲律宾的发病率上升速度最快(EAPC=4.90,95%CI:3.03~6.81);哈萨克斯坦的发病率下降速度最快(EAPC=-11.26,95%CI:-13.35~-9.12)。欧洲27个国家中,1个(3.70%)国家耐多药结核病的发病率无明显变化,26个(96.30%)国家的发病率呈下降趋势。塞浦路斯的发病率下降速度最快(EAPC=-15.09,95%CI:-19.63~-10.29)。大洋洲11个国家中,9个(81.82%)国家耐多药结核病的发病率无明显变化,2个(18.18%)国家发病率呈下降趋势。新西兰的发病率下降速度最快(EAPC=-3.11,95%CI:-5.49~-0.66)。南美洲8个国家中,7个(87.50%)国家耐多药结核病的发病率无明显变化趋势,1个(12.50%)国家的发病率呈下降趋势。见图 2。
|
| 注:a取EAPC值从高到低位居前10位的国家 图 2 2013-2019年“一带一路”沿线国家耐多药结核病发病率年估计百分比变化(EAPC)(95%CI) |
在本研究中发现“一带一路”沿线国家耐多药结核病发病率较高的地区多集中于非洲中部及南部,欧洲中部和东部,及亚洲北部、中部和东南部。自“一带一路”倡议实施以来,截至2019年,与我国签订“一带一路”合作协定的多数欧洲国家的耐多药结核病发病率均呈下降趋势,非洲的情况与之相反,多数国家的发病率变化均呈上升趋势。
“一带一路”沿线国家由于地理气候、卫生体制、社会治理水平的差异,不同国家间传染病发病和患病情况均存在较大差异[8]。本研究中,2019年耐多药结核病发病率和患病率均较高的国家集中于非洲中部及南部,欧洲中部和东部,及亚洲北部、中部和东南部。与WHO的结核病报告结果较一致[2]。其中,非洲中部、南部地区,亚洲北部、中部和东南部耐多药结核病发病率及患病率较高的原因可能与以下原因有关:①经济水平较低,公共卫生服务可及性差。耐多药结核病发病率和患病率较高的非洲和亚洲的国家均为发展中国家,可能存在贫困、营养不良和生活条件差等问题[9],加之公共卫生体系不完善,传染病防控力量薄弱,无论是从资源配置还是专业人才培养,均存在数量不足、质量不高、结构不合理等方面的问题[10],导致耐多药结核病的发病率和患病率增加;②临床治疗与管理不足。发生该病的重要原因之一是结核病患者治疗周期不完整或用药不合理等[11],南非的一项耐药菌株检测研究也证明了南非地区结核病患者耐药性的产生与临床治疗周期不完整有关[12];缺乏合理的临床治疗方案、临床治疗管理不规范,加之患者经济能力不足等原因均可能导致结核病患者依从性不足,以上都可能是导致该传染病发病率和患病率增加的主要原因。
另外,本研究还发现,非洲耐多药结核病的发病率增长速度快,欧洲发病率下降速度快;与既往研究结果一致[13]。除了经济、卫生医疗水平的差异外,分析可能与两方面原因有关:①耐多药结核病的检测覆盖率。欧洲国家该传染病的检测覆盖率高,检测出的患者及时隔离、治疗,降低了其在人群中的传播,一定程度上降低了人群发病率。相比欧洲国家,非洲国家前期的结核病抗药性检测服务可及性差,人群覆盖率低,部分患者作为潜在的传染源,将会感染更多人。随着非洲检测覆盖率的增加,更多的人群潜在患者被检出,进而导致该病的发病率、患病率增加[2]。②社区耐多药结核病的防控不足。与欧洲国家相比,南非没有成熟的社区患者管控方案,社区提供护理和治疗相关的服务有限,约1/3的耐多药结核病患者出院时病原体涂片检测仍为阳性,导致可能会引起社区传播;除此之外,该部分人群公共交通出行、公共场所参观等可能导致耐多药结核病的发病率增加[12]。
本研究中,六大洲的部分国家耐多药结核病发病率和患病率无明显变化或呈下降趋势。“一带一路”沿线国家在与耐多药结核病的抗击过程中,在WHO推荐的耐多药结核病监测、快速病原检测、药物治疗、感染者管理等策略和措施基础上[14, 15],形成了适用于各自国家的防控、治疗和管理特色。非洲部分国家根据其国内耐多药结核病流行特点采取个性化的防控措施,如南非实行以社区为单元进行结核病防控和治疗[16],乌干达实行长期门诊-短期住院-观察随访的耐多药结核病混合护理模式[17],埃塞俄比亚为病例或疑似病例提供结核菌培养和药敏测试服务[18]等;亚洲地区的部分国家,如乌兹别克斯坦与WHO专家合作并开发国家规划管理耐多药结核病指南[19],中国通过发布《遏制结核病行动计划(2019-2022年)》、加大防治经费投入、增强结核病法制化建设、制定防治策略、完善监测体系等对结核病进行综合防治[20]等;欧洲呼吸学会与WHO共同建立结核菌株在线平台,为结核病患者提供预防和诊疗指南或对患者现有的防治措施进行评估[21];俄罗斯实施的FAST战略(积极发现病例、安全隔离和有效治疗)可有效减少耐多药结核病病例[22];奥地利通过及时诊断、免费治疗、跨部门协作、以患者为中心的综合护理、感染者跨境管理等措施有效降低了耐多药结核病的发病率[23]。综上,建议加强各国家公共卫生部门的交流合作,重点在于加强耐多药结核病的实时监测、及时检测、有效诊断、科学治疗和规范管理[9,11,24, 25],以进一步降低耐多药结核病的发病率和患病率,努力实现2030年结束结核病流行的目标[26]。
本研究存在局限性。一是耐多药结核病的发病率和患病率数据均来自GBD网站,该网站数据是GBD团队根据模型拟合得到的,而非真实世界数据,可能存在高估或低估现象;二是“一带一路”沿线国家为与我国签订共建合作协议的国家,未能包括“一带一路”背景下与我国保持良好合作关系的所有国家,尚不能反映“一带一路”沿线国家整体耐多药结核病的流行现状。
综上所述,145个“一带一路”沿线国家中均有耐多药结核病流行,非洲地区中部和南部多数国家该病流行强度逐年增加,欧洲地区除乌克兰外,其他国家该病的流行强度有所降低。建议加强“一带一路”沿线国家的公共卫生合作,完善现代化国境检验检疫机制,采取科学有效措施,共同防控耐多药结核病的传播。
利益冲突 所有作者声明无利益冲突
作者贡献声明 商伟静:资料收集、论文撰写、数据整理及统计分析;景文展:统计分析;汪亚萍、康良钰、杜敏:资料收集;刘珏、刘民:研究指导、论文修改、经费支持
| [1] |
董思佳, 王毳. 浅谈耐多药结核病的防控进展与策略[J]. 中国热带医学, 2021, 21(3): 282-286. Dong SJ, Wang C. Brief description on the progress and strategy of control and prevention of multidrug-resistant tuberculosis[J]. China J Trop Med, 2021, 21(3): 282-286. DOI:10.13604/j.cnki.46-1064/r.2021.03.19 |
| [2] |
World Health Organization. Global Tuberculosis Report 2021[EB/OL]. (2021-10-14)[2021-12-20]. https://www.who.int/teams/global-tuberculosis-programme/tb-reports/global-tuberculosis-report-2021.
|
| [3] |
王金龙, 王立立, 宋渝丹, 等. “一带一路”倡议下加强公共卫生国际合作的探讨[J]. 中国公共卫生管理, 2021, 37(1): 110-114. Wang JL, Wang LL, Song YD, et al. Exploration of strengthening international cooperation in public health under the"Belt and Road" initiative[J]. Chin J Public Health Manage, 2021, 37(1): 110-114. DOI:10.19568/j.cnki.23-1318.2021.01.0028 |
| [4] |
中国一带一路网. 已同中国签订共建“一带一路”合作文件的国家一览[EB/OL]. (2021-12-09)[2021-12-20]. https://www.yidaiyilu.gov.cn/xwzx/roll/77298.htm.
|
| [5] |
Global Burden of Disease Collaborative Network. Global burden of disease study 2019(GBD 2019) Results[EB/OL]. (2019-12-31)[2021-12-02]. https://vizhub.healthdata.org/gbd-results/.
|
| [6] |
GBD 2019 Diseases and Injuries Collaborators. Global burden of 369 diseases and injuries in 204 countries and territories, 1990-2019:a systematic analysis for the Global Burden of Disease Study 2019[J]. Lancet, 2020, 396(10258): 1204-1222. DOI:10.1016/S0140-6736(20)30925-9 |
| [7] |
龙政, 刘威, 齐金蕾, 等. 1990-2019年中国慢性呼吸系统疾病死亡情况及变化趋势[J]. 中华流行病学杂志, 2022, 43(1): 14-21. Long Z, Liu W, Qi JL, et al. Mortality trend of chronic respiratory diseases in China, 1990-2019[J]. Chin J Epidemiol, 2022, 43(1): 14-21. DOI:10.3760/cma.j.cn112338-20210601-00443 |
| [8] |
刘珏, 刘民. “一带一路”背景下公共卫生风险防范面临的挑战与应对[J]. 中华流行病学杂志, 2019, 40(3): 255-258. Liu J, Liu M. Challenges to public health risk prevention and responses in the context of building the Belt and Road[J]. Chin J Epidemiol, 2019, 40(3): 255-258. DOI:10.3760/CMA.j.issn.0254-6450.2019.03.001 |
| [9] |
Lange C, Chesov D, Heyckendorf J, et al. Drug-resistant tuberculosis: An update on disease burden diagnosis, and treatment[J]. Respirology, 2018, 23(7): 656-673. DOI:10.1111/resp.13304 |
| [10] |
刘海涛, 王颖, 李程跃, 等. “一带一路”沿线区域及国家传染病疾病负担分布[J]. 医学与社会, 2019, 32(1): 7-11. Liu HT, Wang Y, Li CY, et al. Burden distribution of infectious diseases in areas and countries along the China-proposed Belt and Road initiative[J]. Med Soc, 2019, 32(1): 7-11. DOI:10.13723/j.yxysh.2019.01.002 |
| [11] |
Khawbung JL, Nath D, Chakraborty S. Drug-resistant Tuberculosis: A review[J]. Comp Immunol Microbiol Infect Dis, 2021, 74: 101574. DOI:10.1016/j.cimid.2020.101574 |
| [12] |
Dheda K, Gumbo T, Gandhi NR, et al. Global control of tuberculosis: from extensively drug-resistant to untreatable tuberculosis[J]. Lancet Respir Med, 2014, 2(4): 321-338. DOI:10.1016/S2213-2600(14)70031-1 |
| [13] |
杨俭, 王旸, 王若溪, 等. “一带一路”背景下我国面临的主要传染病风险及对策[J]. 医学与社会, 2019, 32(3): 36-40. Yang J, Wang Y, Wang RX, et al. Risk and countermeasures of major infectious disease in China under background of the Belt and Road initiative[J]. Med Soc, 2019, 32(3): 36-40. DOI:10.13723/j.yxysh.2019.03.010 |
| [14] |
Migliori GB, Tiberi S, Zumla A, et al. MDR/XDR-TB management of patients and contacts: Challenges facing the new decade. The 2020 clinical update by the Global Tuberculosis Network[J]. Int J Infect Dis, 2020, 92(Suppl): S15-25. DOI:10.1016/j.ijid.2020.01.042 |
| [15] |
Tacconelli E, Carrara E, Savoldi A, et al. Discovery, research, and development of new antibiotics: the WHO priority list of antibiotic-resistant bacteria and tuberculosis[J]. Lancet Infect Dis, 2018, 18(3): 318-327. DOI:10.1016/S1473-3099(17)30753-3 |
| [16] |
Saidi T, Salie F, Douglas TS. Towards understanding the drivers of policy change: a case study of infection control policies for multi-drug resistant tuberculosis in South Africa[J]. Health Res Policy Syst, 2017, 15(1): 41. DOI:10.1186/s12961-017-0203-y |
| [17] |
Kasozi S, Kirirabwa NS, Kimuli D, et al. Addressing the drug-resistant tuberculosis challenge through implementing a mixed model of care in Uganda[J]. PLoS One, 2020, 15(12): e0244451. DOI:10.1371/journal.pone.0244451 |
| [18] |
Assefa D, Seyoum B, Oljira L. Determinants of multidrug-resistant tuberculosis in Addis Ababa, Ethiopia[J]. Infect Drug Resist, 2017, 10: 209-213. DOI:10.2147/IDR.S134369 |
| [19] |
Usmanova R, Parpieva N, Davtyan H, et al. Treatment compliance of multidrug resistant tuberculosis in Uzbekistan: Does practice follow policy?[J]. Int J Environ Res Public Health, 2021, 18(8): 4071. DOI:10.3390/ijerph18084071 |
| [20] |
徐彩红, 周向梅, 范伟兴, 等. 我国结核病防治主要成就回眸及亟待解决的问题与建议[J]. 中国防痨杂志, 2020, 42(12): 1263-1267. Xu CH, Zhou XM, Fan WX, et al. Review of major achievements and problems to be solved in tuberculosis control and suggestions in China[J]. Chin J Antituber, 2020, 42(12): 1263-1267. DOI:10.3969/j.issn.1000-6621.2020.12.002 |
| [21] |
D'Ambrosio L, Bothamley G, Caminero Luna JA, et al. Team approach to manage difficult-to-treat TB cases: Experiences in Europe and beyond[J]. Pulmonology, 2018, 24(2): 132-141. DOI:10.1016/j.rppnen.2017.10.005 |
| [22] |
Miller AC, Livchits V, Ahmad Khan F, et al. Turning off the tap: Using the FAST approach to stop the spread of drug-resistant tuberculosis in the Russian federation[J]. J Infect Dis, 2018, 218(4): 654-658. DOI:10.1093/infdis/jiy190 |
| [23] |
de Vries G, Tsolova S, Anderson LF, et al. Health system factors influencing management of multidrug-resistant tuberculosis in four European Union countries-learning from country experiences[J]. BMC Public Health, 2017, 17(1): 334. DOI:10.1186/s12889-017-4216-9 |
| [24] |
周李承, 吕志平, 李政良, 等. 国境卫生检疫服务“一带一路”战略的策略与措施探讨[J]. 中国国境卫生检疫杂志, 2016, 39(6): 426-429. Zhou LC, Lü ZP, Li ZL, et al. Discussion on the health quarantine strategies and measures on Belt and Road Initiative[J]. Chin J Front Health Quarant, 2016, 39(6): 426-429. DOI:10.16408/j.1004-9770.2016.06.013 |
| [25] |
张森乔, 常璞, 马小婷, 等. “一带一路”沿线国家出入中国国境人员传染病监测结果回顾分析[J]. 中国国境卫生检疫杂志, 2021, 44(4): 275-279. Zhang SQ, Chang P, Ma XT, et al. Retrospective analysis of infectious disease surveillance among people entering and leaving China from the countries along"One Belt and One Road"[J]. Chin J Front Health Quarant, 2021, 44(4): 275-279. DOI:10.16408/j.1004-9770.2021.04.012 |
| [26] |
GBD Tuberculosis Collaborators. Global, regional, and national burden of tuberculosis, 1990-2016:results from the Global Burden of Diseases, Injuries, and Factors Risk 2016 Study[J]. Lancet Infect Dis, 2018, 18(12): 1329-1349. DOI:10.1016/S1473-3099(18)30625-X |
 2022, Vol. 43
2022, Vol. 43