文章信息
- 肖琳, 南奕, 邸新博, 孟子达.
- Xiao Lin, Nan Yi, Di Xinbo, Meng Zida
- 2018年中国15岁及以上人群吸烟现况及变化趋势研究
- Study on smoking behavior and its changes among Chinese people aged 15 years and above in 2018
- 中华流行病学杂志, 2022, 43(6): 811-817
- Chinese Journal of Epidemiology, 2022, 43(6): 811-817
- http://dx.doi.org/10.3760/cma.j.cn112338-20211130-00934
-
文章历史
收稿日期: 2021-11-30
烟草烟雾中含有数百种有毒有害物质,其中包括至少69种致癌物[1]。吸烟不但损害吸烟者的健康,而且会影响周边的非吸烟者[2]。在超过50年的时间里,越来越多的科学证据表明使用烟草制品或暴露于二手烟会造成疾病、残疾和死亡[3-6]。根据2019年WHO全球烟草流行报告,全球每年因烟草使用导致的死亡人数高达800万[7]。
建立有效的监测、监督与评价体系,监测烟草使用状况,获取具有全国代表性且全球可比的、针对成年人烟草使用关键指标的周期性数据至关重要。为此,2010年中国CDC控烟办公室与WHO、美国CDC合作,采用全球统一的标准,开展了具有国家代表性的成人烟草流行调查。2018年,中国CDC控烟办公室再次与WHO合作,按照全球成人烟草调查标准,组织开展了中国成人烟草调查。
对象与方法1. 调查对象:本次调查对象为≥15岁、调查前一个月将该住宅视为主要居住地的中国居民,不含集体居住,如在学生宿舍、养老院、军营、监狱或医院的人。
2. 抽样方法:本次调查采用与2010年全球成人烟草调查相同的多阶段分层整群随机抽样,覆盖全国31个省(自治区/直辖市)的200个区/县,具体见文献[8]。首先,按照地理区域(中北部、东北部、中东部、中南部、西南部和西北部)和城乡(县/区),将全国划分为12层。①第一阶段:在12层中,第一阶段的初级抽样单位是县级行政区划,即县/区。每层内选择的初级抽样单位数量与该地区的户籍总数成正比。根据每个县/区的登记户数,采用按容量比例概率抽样法(PPS)选取各层的县/区。全国最终样本的初级抽样单位总数为200个。②第二阶段:在第一阶段选定的各县/区内,采用PPS选择2个村/居委会。因此,全国共选择400个村/居委会。如果选定的村/居委会的户籍数为1 000~2 000户,则将该村/居委会视为最终的第二阶段抽样单位;如果选定的村/居委会的户籍数 > 2 000户,则村/居委会将分为几个片区,每片区大致包含1 000户。采用简单随机抽样方法选择其中的1个片区,选定的片区是最终的第二阶段抽样单位。在每个选定的第二阶段抽样单位,调查员负责绘制详细的地图,并编制完整的住户名单。③第三阶段:使用简单随机抽样方法从每个选定片区/村/居委会的住户名单中抽取55户。全国共抽取22 000户家庭。因抽样过程无法排除空户等原因,共19 640户家庭完成了调查。④第四阶段:调查员将根据抽样住户名单进行入户调查,按照调查问卷对家庭成员信息进行登记后,平板电脑将自动随机抽取每户家庭的一名受访者。
3. 现场调查:采用入户调查的形式,经研究对象知情同意后,于2018年7-12月,由调查员现场使用平板电脑,通过面对面询问的方法进行数据采集。为保证现场调查工作质量,所有调查员均由项目组直接培训,考核通过后参加现场调查工作。调查问卷是在全球成人烟草调查核心问卷的基础上,根据我国需要,添加了部分问题形成,包括吸烟行为、二手烟暴露、戒烟、电子烟使用、烟草价格等内容。通过询问调查对象“您现在吸烟吗?每天吸、不是每天吸、还是不吸?”来界定现在吸烟者、每日吸烟者和偶尔吸烟者;对于现在不吸烟者,通过询问“您以前吸烟吗?每天吸、不是每天吸、还是从不吸?”来界定戒烟者;通过询问现在吸烟者“您现在平均每天吸多少支烟?”来计算每日吸烟量;通过询问每日吸烟者“您最初开始每天吸烟的时候多大年龄/您是多少年前开始每天吸烟的?”来计算每日吸烟者开始吸烟年龄。调查通过中国CDC伦理委员会的审查。
4. 统计学分析:鉴于抽样设计的复杂性,本次数据分析采用复杂抽样加权分析方法[8]。每个调查对象被赋予唯一调查权重,用于计算调查估计值。加权过程:①基本权重或设计权重,按抽样设计中所有随机选择步骤计算;②根据调查入选的抽样住户和抽样个人未应答问卷的情况进行调整;③按国家统计局提供的2018年≥15岁人群的城乡属性、性别和年龄组数据,进行事后分层校正调整。在所有的分析中均使用最终权重,得出人群参数估计值。数据分析使用SAS 9.4软件计算人口参数估计数值及其标准误,组间比较使用χ2检验,所有计算均采用复杂抽样分析程序,双侧检验α=0.05。此外,本研究使用2010、2015和2018年全国成人烟草调查的数据对人群吸烟行为的变化情况进行分析比较。
结果1. 基本情况:本次共19 376人完成调查,整体应答率为91.50%。其中,男性9 109人,女性10 267人;城市11 023人,农村8 353人;15~、25~、45~及≥65岁年龄组调查对象分别为930、5 128、8 652和4 666人;文化程度以初中最多(34.00%),其次为小学(32.55%),高中为16.44%,大专及以上为17.01%;从职业看,29.51%为农民,25.48%为企业、商业或服务业人员,3.43%为政府、事业单位人员,教师和医务工作者分别为2.27%和1.59%。经过人口加权分析,此次调查的19 376人代表中国≥15岁的1 156 987 000人,其中男性占50.64%,城市人口占59.86%。
2. 男性吸烟现状分析:
(1)吸烟率:2018年,我国50.47%的≥15岁男性为现在吸烟者,其中87.86%是每日吸烟者,12.14%是偶尔吸烟者。不同年龄组男性吸烟率差异较大(P < 0.001),45~64岁最高(57.14%),15~24岁最低(34.02%)。大专及以上文化程度人群吸烟率为38.02%,明显低于其他文化程度人群(P < 0.001)。居住在农村地区的男性吸烟率(55.07%)明显高于城市(47.41%)(P < 0.001),东部地区的男性吸烟率(47.02%)低于中部(51.68%)和西部(53.92%)(P < 0.05)。此外,不同职业者吸烟率差距较大,农民吸烟率最高,为58.39%,教师和医务工作者的吸烟率相对较低,分别为32.28%和37.94%。见表 1。
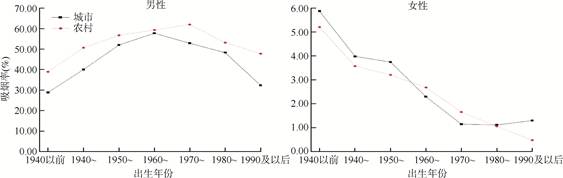
农村男性吸烟率高于城市,城市1960-1969年和农村1970-1979年出生的男性吸烟率高于其他年份出生的人群。城市1960年及以后出生和农村1970年及以后出生的男性,吸烟率开始下降。1980年及以后出生的城市男性,吸烟率下降幅度超过农村男性。见图 1。
|
| 图 1 不同年份出生人群吸烟率 |
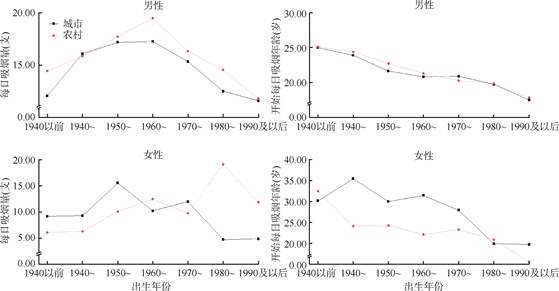
(2)每日吸烟量:男性吸烟者平均每日吸烟量为16.19支,其中每日吸烟量≥20.00支的占比为50.59%。不同年份出生者每日吸烟量略有不同,无论城市还是农村,均以1960-1969年出生者最高,1970年及以后出生的吸烟者每日吸烟量呈现下降趋势。见图 2。
|
| 图 2 不同年份出生人群每日吸烟量和开始每日吸烟年龄 |
(3)开始每日吸烟年龄:男性吸烟者开始每日吸烟的平均年龄为20.92岁。不同年份出生的城市和农村吸烟者开始每日吸烟年龄均差异无统计学意义(P > 0.05)。见图 2。另外,18岁以前开始每日吸烟的比例为22.30%,城乡之间差异无统计学意义(P=0.279)。
(4)戒烟率:男性吸烟者的戒烟率为19.64%,城乡之间差异无统计学意义(P=0.936),不同年龄组戒烟率有所不同(P < 0.001),≥65岁人群戒烟率最高(38.45%),45~岁次之(22.22%),15~和25~岁戒烟率相对较低,分别为8.18%和11.86%。见表 1。
3. 女性吸烟现状分析:
(1)吸烟率:2018年,我国≥15岁女性吸烟率为2.07%,其中每日吸烟者占76.52%,偶尔吸烟者占23.48%。≥65岁人群吸烟率最高,为4.06%。小学及以下文化程度人群吸烟率相对较高,为3.11%,大专及以上文化程度人群相对较低,仅为0.93%。东部和西部地区的女性吸烟率分别为1.32%和1.65%,低于中部地区(3.55%)。城乡之间差异无统计学意义(P=0.871)。见表 1。
女性人群中,1940年之前出生的人吸烟率最高,此后开始下降。1970年及以后出生的城市女性吸烟率不再下降且略有上升趋势,但农村女性吸烟率继续下降。见图 1。
(2)每日吸烟量:女性吸烟者平均每日吸烟量为11.31支,其中每日吸烟量≥20.00支的占比为28.48%。见图 2。
(3)开始每日吸烟年龄:女性吸烟者开始每日吸烟年龄平均为26.62岁,城市(29.23岁)高于农村(23.52岁)(P=0.035)。18岁以前开始每日吸烟的比例较低,为18.06%。
(4)戒烟率:女性吸烟者的戒烟率为30.22%,城乡之间差异无统计学意义(P=0.472),不同年龄组女性戒烟率有所不同(P=0.021),≥65岁最高(40.64%),15~24岁最低,仅为4.78%。见表 1。
4. 与既往调查结果的比较分析:2018年我国≥15岁人群吸烟率为26.59%,比2010和2015年成人烟草调查结果分别下降1.55和1.13个百分点。2010-2018年,25~44岁和45~64岁人群吸烟率下降较为明显,差异均有统计学意义(P < 0.05)。见图 3。不同文化程度人群吸烟率变化有所不同,其中,大专及以上文化程度的人群吸烟率下降最为显著,从26.58%降至20.50%,差异有统计学意义(P=0.002)。

|
| 图 3 2010-2018年不同年龄组人群吸烟率、戒烟率、开始每日吸烟年龄和每日吸烟量 |
从吸烟者戒烟情况看,2010年吸烟者戒烟率为16.90%,2018年该指标上升至20.10%,变化有统计学意义(P=0.007)。2010-2018年,45~64岁人群的变化最为明显,从19.28%上升至22.48%;其次是25~44岁人群,从10.84%上升至12.13%。从开始每日吸烟年龄看,2018年现在每日吸烟者开始每日吸烟的平均年龄为20.95岁,与2010年(21.31岁)相比略有下降(P=0.012)。2018与2010年相比,除≥65岁外,其余各年龄组差异有统计学意义(P < 0.05)。此外,2018年吸烟者平均每日吸烟量为16.00支,较2010年上升1.48支(P < 0.001)。≥65岁年龄组的变化最大,从12.76支上升至16.26支;其次是15~24岁组,从9.94支上升至12.12支。见图 3。
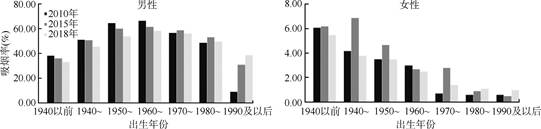
从不同出生年份人群吸烟率在2010-2018年的变化情况看,1990-1999年出生的男性吸烟率增长最多,从8.87%上升至38.65%,差异有统计学意义(P < 0.001)。此外,1950-1959年出生的男性吸烟率下降最多,从64.83%下降至54.05%,差异有统计学意义(P < 0.001)。不同年份出生的女性吸烟率在2010-2018年虽有波动,但均未见差异有统计学意义(P > 0.05)。见图 4。
|
| 图 4 2010-2018年不同年份出生的人群分性别吸烟率 |
根据国家卫生健康委员会发布的《中国居民营养与慢性病状况报告(2020年)》,我国居民慢性病死亡率为685/10万,因慢性病导致的死亡占总死亡数的88.5%,其中因心脑血管病、癌症和慢性呼吸系统疾病死亡的比例为80.7%[9]。这些疾病均与吸烟有着密切的联系[10],降低人群吸烟率是预防和控制这些疾病的重要手段[11-16]。因此,WHO 2003年组织制定第一部公共卫生的国际法—《烟草控制框架公约》以遏制烟草流行。随后,世界各国纷纷响应,全球控烟的进程迅速加快。2007-2017年,全球≥15岁人群吸烟率由22.5%降至19.2%[7]。美国、新西兰、澳大利亚、新加坡、加拿大等国家吸烟率已经分别降至14.0%、14.2%、14.3%、16.1%、17.8%[17-21]。俄罗斯、巴西、印度等国家也纷纷出台一系列强有力的控烟政策,吸烟率出现大幅下降[22-24]。如,俄罗斯2009-2016年采取了包括室内公共场所全面禁烟、提高烟草税收和禁止烟草广告、促销和赞助等一系列强有力的控烟措施,男性吸烟率从60.2%下降至48.1%[23-24]。然而,根据本次调查结果,2018年我国≥15岁人群吸烟率为26.59%,远高于全球平均水平,且下降速度低于全球平均水平,男性现在吸烟率仍高达50.47%。这可能与我国目前公众对烟草可导致的具体危害知晓率较低、尚未采取烟盒包装印制警示图片的有效宣传教育方式、卷烟税收价格相对较低、室内全面无烟的社会氛围尚未完全形成、戒烟服务体系有待健全等因素有关。
为遏制烟草流行,2019年国务院将控烟行动作为《健康中国行动(2019-2030年)》的第四项行动,明确要求2030年≥15岁人群吸烟率降至20%[25]。这意味着2019-2030年我国≥15岁人群吸烟率平均每年下降0.6个百分点。但从本次调查与既往调查结果之间的比较结果可以看出,2010-2015年,吸烟率平均每年下降不足0.1个百分点;2015-2018年,平均每年下降不足0.4个百分点。因此,必须加大控烟力度,才能保证健康中国行动控烟目标的顺利实现。
我国农村男性吸烟率高于城市,提示农村控烟工作亟需更多关注。与其他地区相比,西部地区人群吸烟率相对较高、戒烟率相对较低,提示今后应给予西部地区控烟工作更多的关注和支持。大专及以上文化程度人群吸烟率相对较低,且变化最大,可能是由于他们更容易获得吸烟危害和戒烟帮助等信息,且健康意识更强所致。此外,本研究发现我国≥15岁男性和女性开始每日吸烟的平均年龄分别为20.92和26.62岁,18岁以前开始每日吸烟的比例相对较低,分别为22.30%和18.06%。但是,1990-1999年出生的男性吸烟率在2010- 2018年快速上升。这提示我国青少年控烟工作取得成效,但成年以后的控烟工作亟待加强。
研究结果表明,戒烟越早,健康收益越高[26-27]。然而,本次调查发现我国吸烟人群,无论男女性,戒烟率最高的均为≥65岁人群,年轻吸烟者戒烟率相对较低。提示今后的戒烟工作中需要特别关注年轻人,提高他们的戒烟意愿,以更好地发挥控烟对于改善人群健康水平,提高期望寿命的作用。
本研究的局限性在于以非集体居住的人群为调查对象,因此以住校为主的部分中学生和大学生,以及在工厂、工地等集中居住的人群会被排除在外。此外,与其他年龄组相比,15~24岁跨度相对较小,因此样本数量较少。虽然通过加权和后调整对这种不均衡进行了一定程度的校正,但对这个年龄组群体的吸烟特征分析仍可能会受到一定的影响。
利益冲突 所有作者声明无利益冲突
作者贡献声明 肖琳:撰写、修改论文;南奕、邸新博:数据分析;孟子达:图表制作和修改
| [1] |
Centers for Disease Control and Prevention (US), National Center for Chronic Disease Prevention and Health Promotion (US), Office on Smoking and Health (US). How tobacco smoke causes disease: the biology and behavioral basis for smoking-attributable disease: a report of the surgeon general[R]. Atlanta (GA): Centers for Disease Control and Prevention (US), 2010.
|
| [2] |
Moritsugu K. The 2006 Report of the surgeon general: the health consequences of involuntary exposure to tobacco smoke[J]. Am J Prev Med, 2007, 32(6): 542-543. DOI:10.1016/j.amepre.2007.02.026 |
| [3] |
Ambrose JA, Barua RS. The pathophysiology of cigarette smoking and cardiovascular disease[J]. J Am College Cardiol, 2004, 43(10): 1731-1737. DOI:10.1016/j.jacc.2003.12.047 |
| [4] |
Sasco AJ, Secretan MB, Straif K. Tobacco smoking and cancer: a brief review of recent epidemiological evidence[J]. Lung Cancer, 2004, 45(Suppl 2): S3-9. DOI:10.1016/j.lungcan.2004.07.998 |
| [5] |
Santoro A, Tomino C, Prinzi G, et al. Tobacco smoking: Risk to develop addiction, chronic obstructive pulmonary disease, and lung cancer[J]. Recent Pat Anticancer Drug Discov, 2019, 14(1): 39-52. DOI:10.2174/1574892814666190102122848 |
| [6] |
Öberg M, Jaakkola MS, Woodward A, et al. Worldwide burden of disease from exposure to second-hand smoke: a retrospective analysis of data from 192 countries[J]. Lancet, 2011, 377(9760): 139-146. DOI:10.1016/S0140-6736(10)61388-8 |
| [7] |
World Health Organization. WHO report on the global tobacco epidemic 2019: offer help to quit tobacco use[EB/OL]. (2019-07-25)[2021-11-30]. https://www.who.int/publications/i/item/9789241516204.
|
| [8] |
刘世炜, 肖琳. 中国烟草流行监测的发展及挑战[J]. 中华流行病学杂志, 2022, 43(6): 804-810. Liu SW, Xiao L. Development and challenges of tobacco epidemic surveillance in China[J]. Chin J Epidemiol, 2022, 43(6): 804-810. DOI:10.3760/cma.j.cn112338-20211130-00931 |
| [9] |
中华人民共和国国家卫生健康委员会. 中国居民营养与慢性病状况报告(2020年)[J]. 营养学报, 2020, 42(6): 521. National Health Commission of the People's Republic of China. Report on nutrition and chronic diseases of Chinese residents (2020)[J]. J Nutr, 2020, 42(6): 521. |
| [10] |
中华人民共和国国家卫生健康委员会. 中国吸烟危害健康报告2020[M]. 北京: 人民卫生出版社, 2021. National Health Commission of the People's Republic of China. China smoking health hazards report 2020[M]. Beijing: People's Health Press, 2021. |
| [11] |
Siegel RL, Miller KD, Jemal AD. Cancer statistics, 2019[J]. CA Cancer J Clin, 2019, 69(1): 7-34. DOI:10.3322/caac.21551.Epub2019Jan8 |
| [12] |
Leão T, Perelman J, Clancy L, et al. Economic evaluation of five tobacco control policies across seven european countries[J]. Nicotine Tob Res, 2020, 22(7): 1202-1209. DOI:10.1093/ntr/ntz124 |
| [13] |
Luo QW, Steinberg J, O'Connell DL, et al. Lung cancer mortality in Australia in the twenty-first century: How many lives can be saved with effective tobacco control?[J]. Lung Cancer, 2019, 130: 208-215. DOI:10.1016/j.lungcan.2019.02.028 |
| [14] |
Rosen RJ. Smoking and lung cancer mortality in the United States from 2015 to 2065[J]. Ann Intern Med, 2019, 170(10): 740. DOI:10.7326/L19-0065 |
| [15] |
Maciosek MV, Lafrance AB, St. Claire AW, et al. The 20-year impact of tobacco price and tobacco control expenditure increases in Minnesota, 1998-2017[J]. PLoS One, 2020, 15(3): e0230364. DOI:10.1371/journal.pone.0230364 |
| [16] |
Tarride JE, Blackhouse G, Guindon GE, et al. Return on investment of Canadian tobacco control policies implemented between 2001 and 2016[J]. Tob Control, 2021. DOI:10.1136/tobaccocontrol-2021-056473 |
| [17] |
Nisar M, Kolbe-Alexander TL, Burton NW, et al. A longitudinal assessment of risk factors and chronic diseases among immigrant and non-immigrant adults in Australia[J]. Int J Environ Res Public Health, 2021, 18(16): 8621. DOI:10.3390/ijerph18168621 |
| [18] |
Edwards R, Stanley J, Waa AM, et al. Patterns of use of vaping products among smokers: findings from the 2016-2018 international tobacco Control (ITC) New Zealand surveys[J]. Int J Environ Res Public Health, 2020, 17(18): 6629. DOI:10.3390/ijerph17186629 |
| [19] |
Islam MS, Saif-Ur-Rahman KM, Bulbul MMI, et al. Prevalence and factors associated with tobacco use among men in India: findings from a nationally representative data[J]. Environ Health Prev Med, 2020, 25(1): 62. DOI:10.1186/s12199-020-00898-x |
| [20] |
Cornelius ME, Wang TW, Jamal A, et al. Tobacco product use among adults-United States, 2019[J]. MMWR Morb Mortal Wkly Rep, 2020, 69(46): 1736-1742. DOI:10.15585/mmwr.mm6946a4 |
| [21] |
Dai HJ, Younis A, Kong JD, et al. Trends and regional variation in prevalence of cardiovascular risk factors and association with socioeconomic status in Canada, 2005-2016[J]. JAMA Netw Open, 2021, 4(8): e2121443. DOI:10.1001/jamanetworkopen.2021.21443 |
| [22] |
World Health Organization. 2018 Global progress report on implementation of the WHO framework convention on tobacco control[R]. Geneva: World Health Organization, 2018.
|
| [23] |
Maia EG, Stopa SR, de Oliveira Santos R, et al. Trends in prevalence of cigarette smoking in Brazil: 2006-2019[J]. Am J Public Health, 2021, 111(4): 730-738. DOI:10.2105/AJPH.2020.306102 |
| [24] |
Sreeramareddy CT, Aye SN. Changes in adult smoking behaviours in ten global adult tobacco survey (GATS) countries during 2008-2018-a test of 'hardening' hypothesis'[J]. BMC Public Health, 2021, 21(1): 1209. DOI:10.1186/s12889-021-11201-0 |
| [25] |
中华人民共和国中央人民政府. 国务院关于实施健康中国行动的意见[EB/OL]. (2019-07-15)[2021-11-30]. http://www.gov.cn/zhengce/content/2019-07/15/content_5409492.htm.
|
| [26] |
Doll R, Peto R, Boreham J, et al. Mortality in relation to smoking: 50 years' observations on male British doctors[J]. BMJ, 2004, 328(7455): 1519. DOI:10.1136/bmj.38142.554479.AE |
| [27] |
Liu G, Hu Y, Zong G, et al. Smoking cessation and weight change in relation to cardiovascular disease incidence and mortality in people with type 2 diabetes: a population-based cohort study[J]. Lancet Diabetes Endocrinol, 2020, 8(2): 125-133. DOI:10.1016/S2213-8587(19)30413-9 |
 2022, Vol. 43
2022, Vol. 43