文章信息
- 苏鹤轩, 陈子烁, 徐慧雯, 罗颜, 王凯鹏, 胡永华, 许蓓蓓.
- Su Hexuan, Chen Zishuo, Xu Huiwen, Luo Yan, Wang Kaipeng, Hu Yonghua, Xu Beibei
- 中国老年人多病共存情况下肥胖状态与死亡关系的队列研究
- Relationship between obesity and death by multi-morbidity status in older adults in China
- 中华流行病学杂志, 2022, 43(3): 324-329
- Chinese Journal of Epidemiology, 2022, 43(3): 324-329
- http://dx.doi.org/10.3760/cma.j.cn112338-20210831-00697
-
文章历史
收稿日期: 2021-08-31
2. 北京大学医学信息学中心,北京 100191;
3. 丹佛大学社会工作学院,美国科罗拉多州丹佛市 80208
2. Medical Informatics Center, Peking University, Beijing 100191, China;
3. Graduate School of Social Work, University of Denver, Denver, Colorada 80208, USA
全球老龄化快速发展,同时经济水平提高带来了生活方式的改变,全球肥胖问题日益突出,老年人的肥胖患病率逐年增加[1]。苏格兰健康调查发现在1998-2008年,60~70岁老年人群的BMI持续升高[2],同时腰围在50~70岁老年人群中增加了5~10 cm[3]。此外,基于社区人群的多个流行病学研究发现,肥胖与多病共存患病率升高和死亡风险等不良结局的发生相关,也有研究报道低体重与死亡风险升高相关[4]。近年来,有学者提出“肥胖悖论”,即相对于正常体重,超重/适度肥胖可持续改善生存[5]。多个研究发现,在患有心血管疾病、心力衰竭、慢性肾病、糖尿病和肺源性高血压的人群中,采用BMI定义的超重/肥胖状态与死亡风险降低相关[6-9]。这些研究结果的差异可能是由于依据BMI进行肥胖状态分组时,所选取截断值的差异导致[10],因此在定义肥胖状态时有研究建议纳入其他指标,如腰围、腰臀比等[11];还可能与研究对象是否患有基础疾病等健康状态有关[12]。
针对肥胖与死亡风险的研究中,多数研究未考虑患者本身健康状态如多病共存状态对两者关系的影响,现有研究表明,多病共存患病风险在不同肥胖状态人群中存在差异,且不同肥胖状态人群患病数量和疾病组合模式均可能存在差异[13]。本研究将基于中国老年人健康长寿影响因素调查(Chinese Longitudinal Healthy Longevity Survey,CLHLS),采用BMI和腰围两个指标分别从全身性肥胖和中心性肥胖两个角度定义肥胖状态,探索不同多病共存状态下老年人肥胖状态与死亡的关系。
对象与方法1. 研究对象:数据来源于具有全国代表性的CLHLS。该项目始于1998年,共覆盖22个省/直辖市,并在2000、2002、2005、2008、2011、2014及2018年进行追踪随访。为避免高龄老年人样本量小,本研究对百岁老人进行了全样本采集,并对高龄老年人进行了过度抽样[14]。所有研究对象在进行问卷数据采集前均自愿签署知情同意书。由于腰围指标仅在2011年后开始采集,本研究仅选取CLHLS 2011-2018年进行调查的23 230名研究对象。依据研究目的排除 < 65岁(n=214)、身高或体重或腰围缺失(n=2 319)以及无随访记录(n=14 425)的研究对象,最终分析共纳入6 272名研究对象。
2. 研究内容:本研究共纳入高血压、糖尿病、心脏病、卒中、肺部疾病、癌症、胃肠道溃疡、帕金森病、关节炎、认知障碍、视听觉损伤、牙齿缺损和长期卧床13种疾病或不良健康状态。高血压的定义基于自报患病或基线调查中2次血压测量平均值≥140/90 mmHg(1 mmHg=0.133 kPa)。认知障碍定义为自报患有痴呆或简易智能状态检查量表 < 18分(总分30分)[15]。视听觉损伤定义为自报无法看清测试目标(圆圈)或无法听清询问者问题[16]。其他疾病或不良状态均基于自报“是否患病或具有该不良状态”定义。多病共存定义为某个体同时患有≥2种疾病或不良状态。
本研究采用BMI和腰围对研究对象的肥胖状态进行评价,研究对象的体重(kg)为调查员根据统一标准直接测量获得,考虑老年人身高收缩和直立测量身高较为困难,身高(cm)通过膝高(cm)间接估算(男性身高=67.78+2.01×膝高,女性身高=74.08+1.81×膝高)[17]。基于BMI对全身性肥胖状态进行评价,并采用国际通用计算方式:BMI=体重(kg)/身高的平方(m2),按照中国成年人体重标准,将研究对象分为低体重(BMI < 18.5 kg/m2),正常体重(18.5 kg/m2≤BMI < 24.0 kg/m2),超重或肥胖(BMI≥24.0 kg/m2)。采用腰围对中心性肥胖进行评价,按照中国人群的标准,将男性腰围≥85 cm,女性腰围≥80 cm定义为中心性肥胖。
社会人口学特征包括年龄、性别、婚姻状况(在婚:已婚和同居;非在婚:分居、未婚、离异或丧偶)、文化程度(未上过学、小学和小学以上)和经济状况(富裕、一般和贫困)。生活行为习惯包括吸烟状况(从不吸、曾经吸、现在吸)、饮酒状况(从不饮、曾经饮、现在饮)和锻炼情况(从不、曾经、现在)。身体功能状态分日常生活活动能力(activities of daily living,ADL)残疾和工具性日常生活活动能力(instrumental activities of daily living,IADL)残疾。ADL/IADL残疾定义为ADL/IADL有任何一项活动能力受限。研究以2011-2018年随访期间内的全因死亡作为结局,死亡时间通过询问研究对象的亲属进行收集,将研究对象分为存活组和死亡组。
3. 统计学分析:采用R 3.6.3软件进行数据整理和分析。描述研究对象的基线特征,计数资料用频数和构成比表示,年龄、BMI、腰围和随访时长用M(Q1,Q3)表示,分类变量的组间比较采用χ2检验,连续型变量的组间差异性分析采用Wilcoxon秩和检验。本研究基于四分相关矩阵的因子分析法进行多病共存模式的探索,纳入基线至少患有一种疾病的研究对象(n=5 721)。通过KMO(Kaiser-Meyer-Olkin)值和Bartlett球形检验评价因子分析的适用性,根据特征值和解释变异比例确定公因子数量。进行斜交旋转(Promax法)后,通过患有的疾病乘以对应的因子负荷,得到每个研究对象的因子得分,并将研究对象划分到因子得分最高的模式。本研究采用Cox比例风险回归模型分析不同多病共存状态下肥胖状态与死亡的关系。其中多病共存状态通过对研究对象分别进行疾病数和多病共存模式两种形式分层分析,肥胖状态以BMI和腰围分别分组,并纳入为主要研究变量。模型混杂因素包括年龄、性别、文化程度、婚姻状况、经济状况、吸烟状况、饮酒状况、锻炼情况和身体功能状态。以双侧P < 0.05为差异有统计学意义。
结果1. 基本特征:本研究共纳入6 272名研究对象,年龄M(Q1,Q3)为82.00(74.00,90.00)岁,女性3 333人(53.14%),年龄、婚姻状况和文化程度等因素的差异均有统计学意义(均P < 0.05)。见表 1。
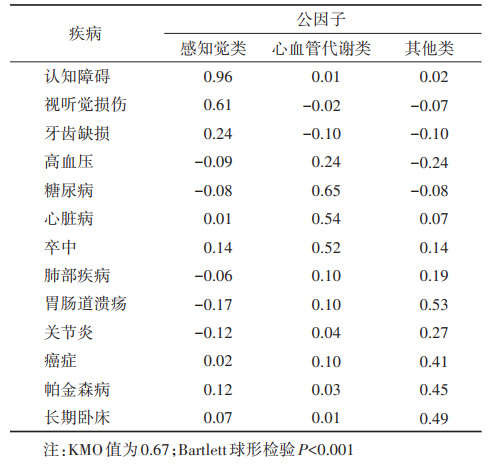
2. 多病共存模式:因子分析的KMO值为0.67,Bartlett球形检验P < 0.001,说明13种慢性疾病间存在相关性,适合进行因子分析,基于四分相关矩阵的因子分析结果,结合碎石图和因子可解释性,纳入3个公因子,依据每种疾病在不同公因子中因子得分的最大值进行疾病分组,即3种多病共存模式,分别为感知觉类(认知障碍、视听觉损伤和牙齿缺损)、心血管代谢类(高血压、糖尿病、心脏病和卒中)和其他类(肺部疾病、胃肠道溃疡、关节炎、癌症、帕金森病和长期卧床)。见表 2。
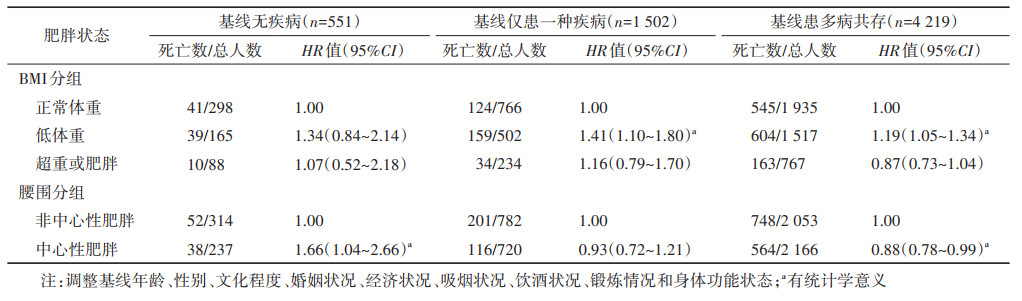
3. 不同多病共存状态下肥胖与死亡的关系:通过对基线患有不同疾病数进行分层分析得到,在基线无疾病的人群中,相较非中心性肥胖,中心性肥胖(HR=1.66,95%CI:1.04~2.66)的死亡风险更高。基线仅患一种疾病的人群中,相较正常体重,低体重(HR=1.41,95%CI:1.10~1.80)与死亡风险升高相关。基线患多病共存的人群中,相较正常体重,低体重(HR=1.19,95%CI:1.05~1.34)与死亡风险升高相关;相较非中心性肥胖,中心性肥胖(HR=0.88,95%CI:0.78~0.99)的死亡风险更低。见表 3。
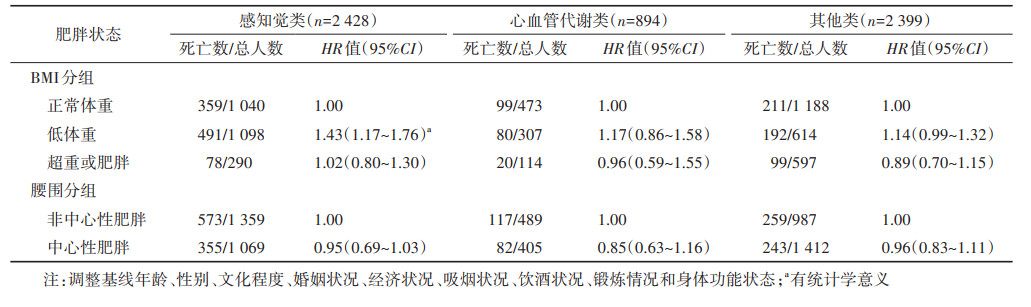
将多病共存模式分层,在患有感知觉类共病模式的人群中,相较于正常体重,低体重(HR=1.43,95%CI:1.17~1.76)的死亡风险更高。见表 4。
本研究基于全国代表性的CLHLS数据对老年人的多病共存模式进行探索,研究得出与既往研究类似的共病模式,包括感知觉类、心血管代谢类和其他类。心血管代谢类共病模式是较为常见稳定的多病共存模式,包括高血压和糖尿病等疾病[18],均与慢性炎症等生理机制和现代行为生活方式有关[19-20]。感知觉类共病模式包括视听觉损伤和认知障碍,既往研究发现老年群体视力损害与认知功能障碍有较强的相关关系[21],可能的解释有感觉剥夺与信息退化等[22]。还有研究表明,听力损害与认知衰退和痴呆等显著相关,这与听力损害影响语言交流,可能会混淆认知测试有关[23]。
本研究利用疾病数量区分不同多病共存状态,发现在不同的患病状态下,肥胖状态与死亡的关系呈现差异。在无疾病人群中,相较非中心性肥胖,中心性肥胖人群的死亡风险更高,与既往研究结果一致。有研究表明中心性肥胖是心血管疾病和糖尿病的危险因素[24],可能与中心性肥胖老年人的胰岛素抵抗、血压升高和代谢性肥胖有关[25],且老年人的体力活动水平下降,从而导致肌肉流失,即肌少症,进一步影响肥胖的发生,从而与不良结局事件发生相关[26]。Sahakyan等[27]在健康老年人中,控制了BMI及其他混杂变量,得到中心性肥胖与死亡风险升高相关的结论。还有研究表明,中心性肥胖是肺部疾患的危险因素[28],因此中心性肥胖的人群可能身体状况较差,其死亡风险更高。
与无疾病人群的结果不同,仅患一种疾病的人群中,低体重比正常体重的老年人死亡风险更高,与既往研究结果一致,有学者认为这可能因为低体重与免疫功能下降和心理障碍有关[29]。在基线患多病共存的人群中,相较于非中心性肥胖,中心性肥胖的死亡风险更低,与既往研究发现一致。一篇基于97个原始研究的荟萃分析得出,超重和适度肥胖的人群死亡风险更低[10],这可能是由于较高的BMI提供了生理储备从而对潜在疾病的发生具有抵抗作用[30]。此外,在冠心病和心力衰竭的患者中,较高的BMI与心脏相关死亡风险降低有关,有学者认为脂肪可通过提供保护机制如抗氧化作用从而延长预期寿命,保障机体的代谢储备并提高心脏保护性代谢能力[31]。此外,还有部分学者认为这可能与肥胖患者更倾向于及时得到治疗有关,相较于正常体重的患者,肥胖患者所推荐做的相关检查更多,更容易发现处于临床前期的疾病,并进行治疗[32]。
本研究还探索了不同多病共存模式下肥胖状态与死亡的关系,在患有感知觉类共病模式的人群中,低体重与死亡风险升高有关,在探索BMI、认知功能和死亡关系的研究中得出,低体重人群更可能患有严重疾病,而严重疾病导致其低体重[33]。此外,由于营养摄入不足、能量消耗增加以及代谢功能紊乱等原因,低体重往往与老年人患有感知觉类疾病相关[34]。
本研究采用全国代表性的CLHLS数据,从不同角度对研究对象的多病共存和肥胖状态进行定义,充分全面地探索研究对象的健康状态,为老年人群的健康管理提供依据。但本研究仍存在局限性。首先,由于具体患病时间数据无法获得,无法确定肥胖发生与患有疾病的明确时间顺序;其次,本研究中的疾病信息大多基于自报,可能存在误报、漏报等情况;且基于膝高对身高的估算可能与真实值存在偏差,但由于高龄老年人群中佝偻和脊柱缩短较常见,高龄老年人的身高测量存在很大困难,膝高被建议可用于高龄老年人的身高估算[17];此外,该研究纳入共病数和共病模式,但未对每一个慢性疾病的严重程度差异进行权重分配。
综上所述,本研究通过因子分析探索了老年人群较为常见的3种共病模式,并提出在患有多病共存老年人群中,相较正常体重和非中心性肥胖,超重、肥胖和中心性肥胖对其具有一定的保护作用,而低体重、非中心性肥胖则与死亡风险升高相关,本研究提示,在对老年人群进行健康管理时应考虑基线患有的疾病情况以及多病共存的模式,充分了解不同肥胖状态下的多病共存差异,有助于针对性指导老年人群的健康管理计划,为其健康管理提供更精确的建议与意见。
利益冲突 所有作者声明无利益冲突
作者贡献声明 苏鹤轩:酝酿和设计实验、实施研究、分析/解释数据、起草文章、统计分析;陈子烁:分析/解释数据、对文章的知识性内容作批评性审阅、统计分析;徐慧雯、罗颜、王凯鹏、胡永华:对文章的知识性内容作批评性审阅;许蓓蓓:酝酿和设计实验、解释数据、对文章的知识性内容作批评性审阅、研究经费支持
| [1] |
Chooi YC, Ding C, Magkos F. The epidemiology of obesity[J]. Metabolism, 2019, 92: 6-10. DOI:10.1016/j.metabol.2018.09.005 |
| [2] |
Han TS, Tajar A, Lean MEJ. Obesity and weight management in the elderly[J]. Br Med Bull, 2011, 97: 169-196. DOI:10.1093/bmb/ldr002 |
| [3] |
Mathus-Vliegen EM. Obesity and the elderly[J]. J Clin Gastroenterol, 2012, 46(7): 533-544. DOI:10.1097/MCG.0b013e31825692ce |
| [4] |
Adams KF, Schatzkin A, Harris TB, et al. Overweight, obesity, and mortality in a large prospective cohort of persons 50 to 71 years old[J]. N Engl J Med, 2006, 355(8): 763-778. DOI:10.1056/NEJMoa055643 |
| [5] |
Horwich TB, Fonarow GC, Clark AL. Obesity and the obesity paradox in heart failure[J]. Prog Cardiovasc Dis, 2018, 61(2): 151-156. DOI:10.1016/j.pcad.2018.05.005 |
| [6] |
Mcgee DL. Body mass index and mortality: a meta-analysis based on person-level data from twenty-six observational studies[J]. Ann Epidemiol, 2005, 15(2): 87-97. DOI:10.1016/j.annepidem.2004.05.012 |
| [7] |
Bhaskaran K, Dos-Santos-Silva I, Leon DA, et al. Association of BMI with overall and cause-specific mortality: a population-based cohort study of 3·6 million adults in the UK[J]. Lancet Diabet Endocrinol, 2018, 6(12): 944-953. DOI:10.1016/s2213-8587(18)30288-2 |
| [8] |
Ladhani M, Craig JC, Irving M, et al. Obesity and the risk of cardiovascular and all-cause mortality in chronic kidney disease: a systematic review and meta-analysis[J]. Nephrol Dial Trans, 2017, 32(3): 439-449. DOI:10.1093/ndt/gfw075 |
| [9] |
Lavie CJ, de Schutter A, Parto P, et al. Obesity and prevalence of cardiovascular diseases and prognosis-the obesity paradox updated[J]. Prog Cardiovasc Dis, 2016, 58(5): 537-547. DOI:10.1016/j.pcad.2016.01.008 |
| [10] |
Flegal KM, Kit BK, Orpana H, et al. Association of all-cause mortality with overweight and obesity using standard body mass index categories: a systematic review and meta-analysis[J]. JAMA, 2013, 309(1): 71-82. DOI:10.1001/jama.2012.113905 |
| [11] |
Ashwell M, Gunn P, Gibson S. Waist-to-height ratio is a better screening tool than waist circumference and BMI for adult cardiometabolic risk factors: systematic review and meta-analysis[J]. Obes Rev, 2012, 13(3): 275-286. DOI:10.1111/j.1467-789X.2011.00952.x |
| [12] |
Singh PN, Lindsted KD, Fraser GE. Body weight and mortality among adults who never smoked[J]. Am J Epidemiol, 1999, 150(11): 1152-1164. DOI:10.1093/oxfordjournals.aje.a009942 |
| [13] |
陈子烁, 罗颜, 徐慧雯, 等. 中国老年人不同体重状态下多病共存现状研究[J]. 现代预防医学, 2021, 48(10): 1843-1848. Chen ZS, Luo Y, Xu HW, et al. Current status of multimorbidity stratified by weight status among Chinese older adults[J]. Mod Prev Med, 2021, 48(10): 1843-1848. |
| [14] |
Zeng Y. Towards deeper research and better policy for healthy aging-using the unique data of Chinese longitudinal healthy longevity survey[J]. China Economic J, 2012, 5(2/3): 131-149. DOI:10.1080/17538963.2013.764677 |
| [15] |
Gao MY, Kuang WH, Qiu PY, et al. The time trends of cognitive impairment incidence among older Chinese people in the community: based on the CLHLS cohorts from 1998 to 2014[J]. Age Age, 2017, 46(5): 787-793. DOI:10.1093/ageing/afx038 |
| [16] |
Zhang Y, Ge ML, Zhao W, et al. Sensory impairment and all-cause mortality among the oldest-old: findings from the Chinese longitudinal Healthy Longevity Survey (CLHLS)[J]. J Nutr Health Ag, 2020, 24(2): 132-137. DOI:10.1007/s12603-020-1319-2 |
| [17] |
Zhang H, Hsu-Hage BH, Wahlqvist ML. The use of knee height to estimate maximum stature in elderly Chinese[J]. J Nutr Health Ag, 1998, 2(2): 84-87. |
| [18] |
Prados-Torres A, Calderón-Larrañaga A, Hancco-Saavedra J, et al. Multimorbidity patterns: a systematic review[J]. J Clin Epidemiol, 2014, 67(3): 254-266. DOI:10.1016/j.jclinepi.2013.09.021 |
| [19] |
Bray GA, Clearfield MB, Fintel DJ, et al. Overweight and obesity: the pathogenesis of cardiometabolic risk[J]. Clin Cornerst, 2009, 9(4): 30-42. DOI:10.1016/s1098-3597(09)80003-3 |
| [20] |
Almagro P, Ponce A, Komal S, et al. Multimorbidity gender patterns in hospitalized elderly patients[J]. PLoS One, 2020, 15(1): e0227252. DOI:10.1371/journal.pone.0227252 |
| [21] |
Wang J, Xiao LD, Wang K, et al. Cognitive impairment and associated factors in rural elderly in North China[J]. J Alzheimers Dis, 2020, 77(3): 1241-1253. DOI:10.3233/jad-200404 |
| [22] |
Lindenberger U, Baltes PB. Sensory functioning and intelligence in old age: a strong connection[J]. Psychol Ag, 1994, 9(3): 339-355. DOI:10.1037//0882-7974.9.3.339 |
| [23] |
Gordon-Salant S. Hearing loss and aging: new research findings and clinical implications[J]. J Rehabilitat Res Dev, 2005, 42(4 Suppl 2): 9-24. DOI:10.1682/jrrd.2005.01.0006 |
| [24] |
Stevens J, Mcclain JE, Truesdale KP. Selection of measures in epidemiologic studies of the consequences of obesity[J]. Int J Obes, 2008, 32 Suppl 3: S60-66. DOI:10.1038/ijo.2008.88 |
| [25] |
Bastien M, Poirier P, Lemieux I, et al. Overview of epidemiology and contribution of obesity to cardiovascular disease[J]. Prog Cardiovasc Dis, 2014, 56(4): 369-381. DOI:10.1016/j.pcad.2013.10.016 |
| [26] |
Zamboni M, Rubele S, Rossi AP. Sarcopenia and obesity[J]. Curr Opin Clin Nutr Metabol Care, 2019, 22(1): 13-19. DOI:10.1097/mco.0000000000000519 |
| [27] |
Sahakyan KR, Somers VK, Rodriguez-Escudero JP, et al. Normal-weight central obesity: implications for total and cardiovascular mortality[J]. Ann Int Med, 2015, 163(11): 827-835. DOI:10.7326/m14-2525 |
| [28] |
Alberti KGMM, Eckel RH, Grundy SM, et al. Harmonizing the metabolic syndrome: a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity[J]. Circulation, 2009, 120(16): 1640-1645. DOI:10.1161/circulationaha.109.192644 |
| [29] |
Flegal KM, Graubard BI, Williamson DF, et al. Excess deaths associated with underweight, overweight, and obesity[J]. JAMA, 2005, 293(15): 1861-1867. DOI:10.1001/jama.293.15.1861 |
| [30] |
Manson JE, Stampfer MJ, Hennekens CH, et al. Body weight and longevity. A reassessment[J]. JAMA, 1987, 257(3): 353-358. DOI:10.1001/jama.1987.03390030083026 |
| [31] |
Auyeung TW, Lee JSW, Leung J, et al. Survival in older men may benefit from being slightly overweight and centrally obese-a 5-year follow-up study in 4, 000 older adults using DXA[J]. J Gerontol Ser A Biol Sci Med Sci, 2010, 65(1): 99-104. DOI:10.1093/gerona/glp099 |
| [32] |
Chang VW, Asch DA, Werner RM. Quality of care among obese patients[J]. JAMA, 2010, 303(13): 1274-1281. DOI:10.1001/jama.2010.339 |
| [33] |
Gao SJ, Jin YL, Unverzagt FW, et al. Cognitive function, body mass index and mortality in a rural elderly Chinese cohort[J]. Arch Public Health, 2014, 72(1): 9. DOI:10.1186/2049-3258-72-9 |
| [34] |
Lee JY, Kim JM, Lee KY, et al. Relationships between obesity, nutrient supply and primary open angle glaucoma in Koreans[J]. Nutrients, 2020, 12(3): 878. DOI:10.3390/nu12030878 |
 2022, Vol. 43
2022, Vol. 43