文章信息
- 宋子伟, 张梅, 张笑, 赵振平, 黄正京, 李纯, 邓晓庆, 王丽敏.
- Song Ziwei, Zhang Mei, Zhang Xiao, Zhao Zhenping, Huang Zhengjing, Li Chun, Deng Xiaoqing, Wang Limin
- 2015年我国35岁及以上高血压患者社区健康管理与高血压治疗控制情况分析
- Study on community health management and control of hypertension in patients aged 35 years and above in China, 2015
- 中华流行病学杂志, 2021, 42(11): 2001-2009
- Chinese Journal of Epidemiology, 2021, 42(11): 2001-2009
- http://dx.doi.org/10.3760/cma.j.cn112338-20210727-00590
-
文章历史
收稿日期: 2021-07-27
高血压是导致心脑血管疾病和慢性肾脏疾病发生及死亡的重要危险因素[1]。据估计,全球成年人血压升高的人数从1975年的5.94亿增至2015年的13亿,高血压患病率居高不下[2]。在全球范围内,部分发达国家高血压患病率上升速度已逐渐放缓,而发展中国家的高血压患病率仍在上升,高血压知晓率及治疗率的增幅较小,部分国家的高血压控制率甚至略有下降[3-5]。国内外大量研究显示,对高血压患者进行社区健康管理是控制血压的有效途径,高血压患者的科学管理可以有效防止病情恶化与过早死亡[6-8]。随着近年来我国不断推进落实国家基本公共卫生服务,高血压患者社区健康管理及规范管理水平不断提高,高血压患者的知晓率、治疗率、控制率稳步提升[9-10]。本研究通过分析2015年中国成人慢性病与营养监测项目的调查数据,了解我国≥35岁居民的高血压患者社区健康管理及高血压控制现状并探索其影响因素,为全面评估国家基本公共卫生服务高血压管理情况及推动落实《中国防治慢性病中长期规划(2017-2025年)》[11]提供数据基础。
对象与方法1.研究对象与抽样方法:来自2015年中国成人慢性病与营养监测项目。该项目覆盖31个省(自治区、直辖市)的298个监测县(区)和新疆生产建设兵团的4个师。该项目对每个监测点内的≥ 18岁常住居民采用多阶段分层整群抽样的方法进行抽样。第一阶段与第二阶段抽样按人口规模排序进行系统抽样,分别在每个监测点内抽取3个乡镇(街道)及其中的2个行政村(居委会);第三阶段与第四阶段抽样遵循简单随机抽样的方法,分别抽取1个≥60户的村民(居民)小组,再从中抽取45户居民进行调查。本研究以乡镇卫生院(社区卫生服务中心)或以上级别医疗机构医生诊断为高血压的≥35岁患者为研究对象(新疆生产建设兵团的4个师未纳入分析),共23974例。本研究通过中国CDC伦理委员会审查(编号:201519-A)。调查对象在调查前均签署知情同意书。
2.调查内容:采用面对面询问的方法收集调查对象的基本社会人口学特征(年龄、性别、地区、文化程度、家庭年均收入);高血压及其他基础性疾病的诊断情况;身体活动情况、人均每日食盐摄入量(进行3天24小时的调味品称重)及乙醇摄入量;高血压治疗控制(用药治疗、血压监测、运动与饮食)情况;高血压患者参加社区健康管理及规范管理(血压测量、戒烟限酒指导、膳食指导、身体活动指导、用药指导)情况。各调查点统一使用欧姆龙HBP1300型电子血压计进行血压测量,结果精确到1mmHg(1mmHg=0.133kPa)。调查对象在进行血压测量时,测量场所保持独立且安静。室内等待测量的对象不超过3人,调查对象远离手机辐射。被测者在血压测量前1h内尽量避免剧烈运动以及进食、喝饮料(水除外),测量前30min内不吸烟,保持精神放松、膀胱排空状态。在调查对象安静休息5min后,调查人员开始测量,保证对每名调查对象进行3次血压测量,每次测量后调查对象需静坐1min后再进行下一次测量,2次测量间隔至少1min。测量后取后2次测量值的平均值作为个体最终血压值。
3.相关指标定义:① 高血压社区健康管理[10]:高血压患者被纳入基层卫生服务机构并提供相关高血压健康管理服务(如定期或不定期的随访、检查、用药指导及生活方式指导)。②高血压规范管理[10]:被纳入社区健康管理的高血压患者得到基层医疗卫生机构医生所提供的每年至少4次的血压测量服务并提供用药、膳食、身体活动、戒烟(其中对从不吸烟者不需提供)和限酒(其中对从不饮酒者不需提供)5个方面的指导。③高血压治疗率[10]:高血压患者中,2周内采用降压药物治疗患者所占的比例。④高血压控制率[10]:高血压患者中,本次测量血压水平控制在140/90mmHg以下者所占的比例。⑤高血压治疗控制率[10]:近2周服药的高血压患者中血压水平控制在140/90mmHg以下者所占的比例。⑥BMI分组:按照《中国成人超重和肥胖预防控制指南》标准[12],将BMI < 18.5kg/m2定义为低体重,18.5kg/m2≤BMI < 24.0kg/m2为正常体重,24.0kg/m2≤BMI < 28.0kg/m2为超重,BMI≥28.0kg/m2为肥胖。⑦饮酒:根据《中国居民膳食指南》[13],将男性饮酒者日均乙醇摄入量≥25g,女性饮酒者日均饮酒量≥15g的行为定义为过量饮酒。⑧身体活动:一周内中等强度或相当量(高强度活动时间×2)活动时间不足150min定义为身体活动不足[14]。⑨合并其他慢性病:高血压患者明确被乡镇(社区)级或以上医院确诊为糖尿病或心脑血管疾病(心肌梗死、脑卒中)。⑩城乡及地区划分(东、中、西部):地域划分原则与国家统计局的划分方法一致,具体参见文献[15]。
4.质量控制:为保证监测质量,本调查建立了由国家、省和监测县(区)三级质量控制体系。在调查前期,对监测方案及问卷进行论证,加强人员培训,明确现场调查队伍的职责和要求,统一测量方法与工具;在现场调查时,严格执行调查对象复核与问卷复核工作,进行三级督导工作;在调查后期统一数据录入、数据清理及数据分析规范,严格进行多环节质量控制。
5.统计学分析:使用SAS9.4软件进行统计学分析。高血压患者样本来自复杂抽样设计,统计学分析过程中均采用复杂加权进行调整,调整后的样本具有全国及省级代表性,详情见文献[16]。分类变量利用surveyfreq过程计算构成比及其95%CI,采用基于抽样设计校正的Rao-Scottχ2检验分析调查对象各特征间率的差异;采用surveylogistic过程对城乡高血压患者的社区健康管理及血压控制情况进行多因素logistic分析,将社区健康管理(1=纳入,0=未纳入)及血压水平控制在140/90mmHg(1=控制,0=未控制)作为因变量,最终纳入模型的变量有性别、年龄、城乡、地区、文化程度、家庭年均收入、BMI、吸烟、饮酒、人均每日食盐摄入量、身体活动情况、合并其他慢性病情况、高血压社区管理情况、服药及血压测量情况。所有统计学检验均为双侧检验,以P < 0.05为差异有统计学意义。
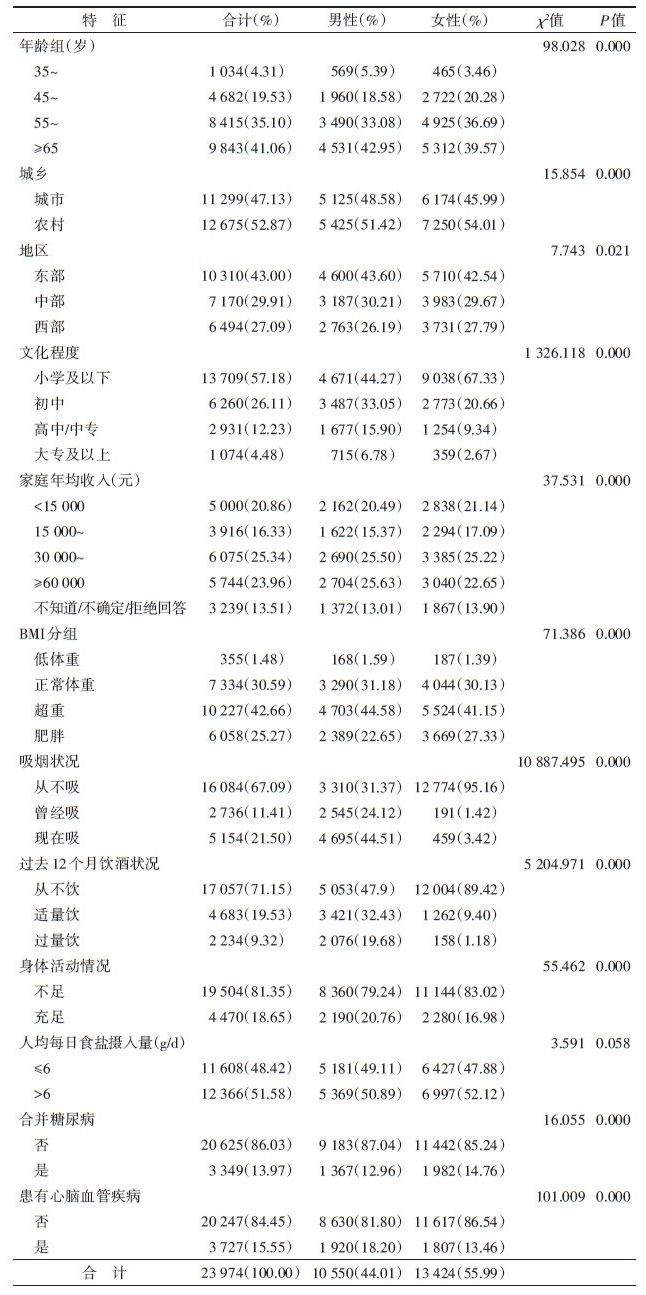
结果1.一般特征:共纳入≥35岁高血压患者23974例,其中男性10550人(占44.01%),女性13424人(占55.99%);35~、45~、55~和≥65的患者分别占4.31%、19.53%、35.10%、41.06%。城市高血压患者11299人(47.13%);东、中、西部地区患者分别占43.00%、29.91%、27.09%。文化程度、家庭年均收入、BMI、吸烟、饮酒状况、身体活动情况、是否合并糖尿病或心脑血管疾病在男、女性患者间的异有统计学意义(P < 0.05)。见表 1。
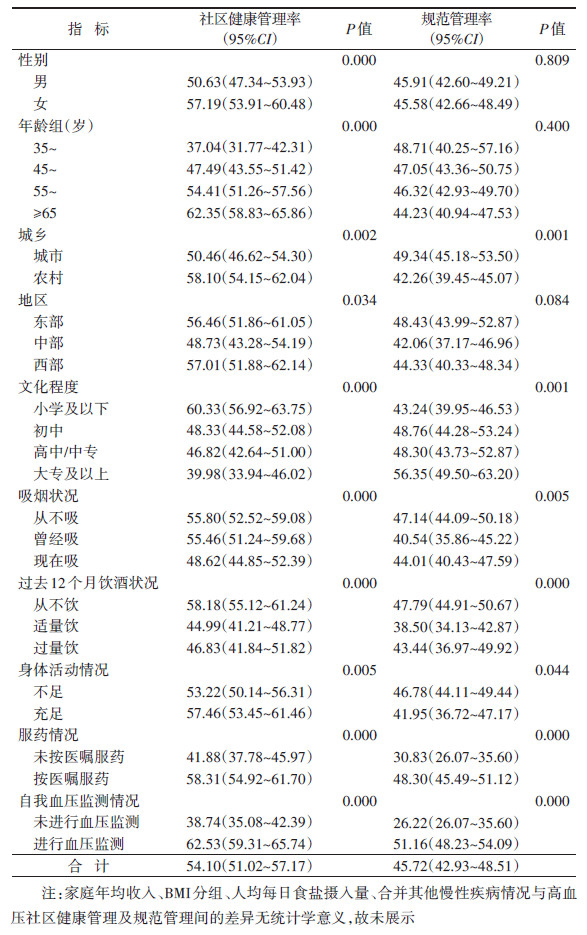
2.高血压社区健康管理及规范管理情况:我国≥35岁高血压患者社区健康管理率为54.10%(95%CI:51.02%~57.17%),高血压患者的规范管理率为45.72%(95%CI:42.93%~48.51%);单因素分析结果显示,高血压社区健康管理率及规范管理率在城乡、文化程度、吸烟饮酒状况、身体活动情况、服药情况及自我血压监测情况间的差异有统计学意义(P < 0.05)。见表 2。
3.高血压患者治疗控制情况:研究结果显示,我国≥35岁高血压患者的高血压治疗率为88.16%(95%CI:87.00%~89.31%),高血压控制率为22.67%(95%CI:21.25%~24.09%),高血压治疗控制率为27.76%(95%CI:26.09%~29.42%)。高血压患者的治疗率、控制率与治疗控制率在不同年龄、城乡、地区、文化程度、家庭年均收入、BMI、是否合并糖尿病、高血压管理模式、服药情况组间的差异有统计学意义(P < 0.05);高血压控制率及治疗控制率在人均每日食盐摄入量组间的差异有统计学意义(P < 0.05)。见表 3。
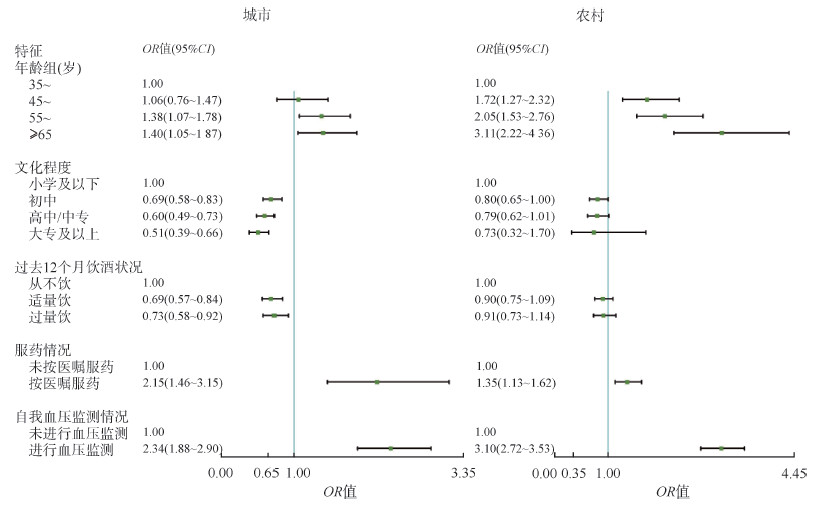
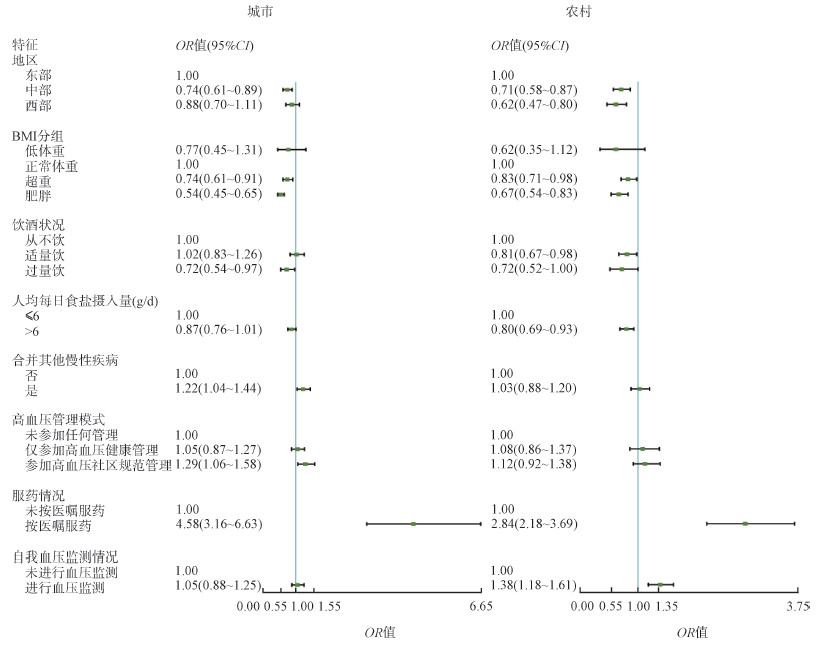
4.影响我国≥35岁高血压患者健康管理情况及血压控制情况的多因素分析:多因素logistic回归分析的结果显示,调整性别、年龄及社会经济学特征后,城市和农村按医嘱服药(OR=2.15,95%CI:1.46~3.15;OR=1.35,95%CI:1.13~1.62)、进行血压监测(OR=2.34,95%CI:1.88~2.90;OR=3.10,95%CI:2.72~3.53)的高血压患者更愿意接受高血压社区健康管理;文化程度大专及以上(OR=0.51,95%CI:0.39~0.66)、适量饮酒(OR=0.69,95%CI:0.57~0.84)或过量饮酒(OR=0.73,95%CI:0.58~0.92)的城市高血压患者接受社区高血压管理的情况不佳。在调整年龄、地区、文化程度等因素后,城市和农村中超重(OR=0.74,95%CI:0.61~0.91;OR=0.83,95%CI:0.71~0.98)、肥胖(OR=0.54,95%CI:0.45~0.65;OR=0.67,95%CI:0.54~0.83)的高血压患者血压控制情况较差,按医嘱服药(OR=4.58,95%CI:3.16~6.63;OR=2.84,95%CI:2.18~3.69)的高血压患者的血压控制状况较好;过量饮酒(OR=0.72,95%CI:0.54~0.97)的城市高血压患者血压控制情况较差,合并其他慢性疾病(OR=1.22,95%CI:1.04~1.44)、参加高血压社区规范管理(OR=1.29,95%CI:1.06~1.58)的城市高血压患者血压控制情况较好、适量饮酒(OR=0.81,95%CI:0.67~0.98)、人均每日食盐摄入量>6g(OR=0.80,95%CI:0.69~0.93)的农村高血压患者血压控制情况较差,进行血压监测(OR=1.38,95%CI:1.18~1.61)的农村高血压患者血压控制情况较好。见图 1,2。
|
| 图 1 我国城乡≥35岁高血压患者高血压社区健康管理影响因素的logistic模型分析 |
|
| 图 2 我国城乡≥35岁高血压患者高血压控制影响因素的logistic模型分析 |
2015年我国≥35岁高血压患者社区健康管理率为54.10%,高血压患者规范管理率为45.72%,高于2010年≥35岁高血压患者的健康管理率(43.99%)及规范管理率(35.30%)[17]。≥35岁高血压患者的高血压治疗率为88.16%,但是高血压控制率及治疗控制率仍然呈较低水平,这提示在我国基层卫生服务机构的数量不断增长、卫生设施不断完善的总体环境下,高血压患者的社区管理率及治疗率有所提高[18-19],但高血压患者的血压控制仍然效果较差。这提示基本公共卫生服务的落实不仅需要依靠基本公共卫生服务机构的扩充,更应注重提高服务质量,加强规范管理,从而帮助高血压患者有效控制血压水平。
本调查结果显示,农村的高血压患者的社区健康管理率较高,但是其规范管理率较低,这可能与农村地区人群健康意识不足有关。除此之外,农村的基层卫生服务机构单一、公共卫生服务者的数量不足且技能掌握较差[20],而临床医生重医轻防、健康教育生活方式指导不够,导致医防融合不充足,城乡慢性病控制不均衡[21]。因此,重视高血压的一级预防甚至零级预防,注重医防融合,强化基层公共卫生服务机构在农村高血压防控中的地位尤为重要。
年龄≥65岁的高血压患者的社区高血压健康管理率虽然较高,但社区规范管理率却较低。随着年龄增长,高血压患者的疾病负担不断增加,躯体不适感增强,导致患者的健康意识增强[22];但另一方面年迈的高血压患者对社区的规范化健康管理服务依从性较差,导致社区规范管理不到位[23]。此外,调查结果显示,文化程度高的高血压患者社区健康管理情况较差,但是社区规范管理情况较好,这可能因为文化程度较高的高血压患者往往自身更注重高血压控制,在进行高血压控制时会优先选择高级别的医疗机构进行诊疗,从而忽视社区进行的随访及健康教育等措施;而一旦被纳入高血压社区健康管理,高文化程度患者由于健康素养较高,依从性也较好,导致社区规范管理效果较好[24-25]。按医嘱服药及进行自我血压监测的高血压患者的健康管理率及社区规范管理率均较高,这提示自我管理效能高的高血压患者更倾向接受基层卫生服务机构的健康管理,培养良好的血压控制习惯[23, 26]。患者在参与高血压社区健康管理后往往更愿意保持良好的血压控制习惯,这也是参加社区健康管理的高血压患者的血压监测及服药情况更好的原因之一。
本研究结果显示,参加社区健康管理及规范管理的高血压患者的高血压治疗率与控制率显著高于未参加高血压社区管理的患者,这提示良好的血压控制习惯可以有效帮助高血压患者控制血压。文献报道:基层公共卫生服务机构提供的高血压健康管理措施有助于培养患者良好的自我血压监测习惯及规律服药习惯,提升患者自我管理效能,通过多种途径保证高血压患者的血压水平控制在正常范围内[27]。因此,在进行社区高血压管理时应注意提高服务质量,提高高血压患者自主血压监测的意识及能力,通过定期随访调整患者处方,从而节省医疗卫生资源,提高治疗效果。相关研究显示,组建同类疾病患者的自我管理组织,可在慢性病管理中发挥患者的主动作用,改变患者的态度和行为,提高患者的治疗依从性,有效帮助患者进行血压控制[28],与本研究结果一致。另外,超重与肥胖是影响高血压患者血压控制的重要因素,摄盐过多是影响农村高血压患者血压控制的独立因素。因此,在我国严峻的肥胖形势下[29],基层卫生服务机构应将体重管理和高盐饮食干预作为重点工作,开展多样化的健康教育活动,加强高血压患者对日常膳食控盐的认识,利用控盐勺、宣传手册等材料对高血压患者进行健康教育,使高血压患者明晰膳食中食盐的来源及含量,了解科学控盐对高血压控制的重要性[30-31]。
《“健康中国2030”规划纲要》中明确指出:到2030年,威胁我国居民的主要健康危险因素应得到有效控制,同时,我国医疗体系的健康服务能力应大幅提升[32]。本研究显示,现阶段我国≥35岁高血压患者的社区管理情况较之前虽有所改善,但要达到2025年的目标还存在较大挑战,因此,各地方应进一步推动社区高血压规范管理措施的实施,促进多部门合作,开展多样化的健康教育活动和健康促进活动,与此同时,均衡各地区之间的基层公共卫生服务资源配置、增加基层卫生服务机构人员数量,加强紧密型医共体的建设,使优质的卫生服务资源下沉到基层卫生服务机构,吸引群众到基层卫生服务机构就诊和管理。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Benjamin EJ, Virani SS, Callaway CW, et al. Heart disease and stroke statistics-2018 update: a report from the American heart association[J]. Circulation, 2018, 137(12): e67-492. DOI:10.1161/CIR.0000000000000558 |
| [2] |
NCD Risk Factor Collaboration (NCD-RisC). Worldwide trends in blood pressure from 1975 to 2015:a pooled analysis of 1479 population-based measurement studies with 19·1 million participants[J]. Lancet, 2017, 389(10064): 37-55. DOI:10.1016/S0140-6736(16)31919-5 |
| [3] |
Egan BM, Zhao Y, Axon RN. US trends in prevalence, awareness, treatment, and control of hypertension, 1988-2008[J]. JAMA, 2010, 303(20): 2043-2050. DOI:10.1001/jama.2010.650 |
| [4] |
Devi P, Rao M, Sigamani A, et al. Prevalence, risk factors and awareness of hypertension in India: a systematic review[J]. J Hum Hypertens, 2013, 27(5): 281-287. DOI:10.1038/jhh.2012.33 |
| [5] |
Melgarejo JD, Maestre GE, Thijs L, et al. Prevalence, treatment, and control rates of conventional and ambulatory hypertension across 10 populations in 3 continents[J]. Hypertension, 2017, 70(1): 50-58. DOI:10.1161/HYPERTENSIONAHA.117.09188 |
| [6] |
Long E, Ponder M, Bernard S. Knowledge, attitudes, and beliefs related to hypertension and hyperlipidemia self-management among African-American men living in the southeastern United States[J]. Patient Educ Couns, 2017, 100(5): 1000-1006. DOI:10.1016/j.pec.2016.12.011 |
| [7] |
Espejo M, Magabo S, Rivera-Castro A, et al. Qualitative study of knowledge, perception, and behavior related to hypertension and cardiovascular disease risk reduction among hypertensive African-Americans in urban inner city of South Bronx, New York[J]. J Racial Ethn Health Disparities, 2019, 6(1): 197-206. DOI:10.1007/s40615-018-0514-x |
| [8] |
陈彩云. 高血压规范性管理在社区诊疗中的效果[J]. 继续医学教育, 2019, 33(5): 161-163. Chen CY. Effect of normative management of hypertension in community diagnosis and treatment[J]. Continu Med Educ, 2019, 33(5): 161-163. DOI:10.3969/j.issn.1004-6763.2019.05.086 |
| [9] |
中国疾病预防控制中心慢性非传染性疾病预防控制中心. 中国慢性病及其危险因素监测报告-2010[M]. 北京: 军事医学科学出版社, 2012. National Center for Chronic and Non-communicable Disease Control and Prevention,Chinese Center for Disease Control and Prevention. Report on chronic disease risk factor surveillance in China (2010)[M]. Beijing: Military Medical Science Press, 2012. |
| [10] |
中国疾病预防控制中心慢性非传染性疾病预防控制中心. 中国慢性病及其危险因素监测报告-2013[M]. 北京: 军事医学科学出版社, 2016. National Center for Chronic and Non-communicable Disease Control and Prevention,Chinese Center for Disease Control and Prevention. Report on chronic disease risk factor surveillance in China (2013)[M]. Beijing: Military Medical Science Press, 2016. |
| [11] |
中华人民共和国国务院. 中国防治慢性病中长期规划(2017-2025年)[J]. 中国实用乡村医生杂志, 2017, 24(11): 6-11. State Council of the People's Republic of China. Mid- and long-term plan for the prevention and treatment of chronic diseases (2017-2025) in China[J]. Chin Pract J Rural Doctor, 2017, 24(11): 6-11. DOI:10.3969/j.issn.1672-7185.2017.11.002 |
| [12] |
陈春明, 孔灵芝. 中国成人超重和肥胖症预防控制指南[M]. 北京: 人民卫生出版社, 2006. Chen CM, Kong LZ. Guidelines for prevention and control of overweight and obesity in Chinese adults[M]. Beijing: People's Medical Publishing House, 2006. |
| [13] |
中国营养学会. 中国居民膳食指南(2016)[M]. 北京: 人民卫生出版社, 2016. Chinese Nutrition Society. Dietary guidelines for Chinese residents (2016)[M]. Beijing: People's Medical Publishing House, 2016. |
| [14] |
WHO. Global action plan for the prevention and control of NCDs 2013-2020[M]. Geneva, Switzerland: World Health Organization, 2013.
|
| [15] |
中华人民共和国卫生部. 中国卫生统计年鉴-2012[M]. 北京: 中国协和医科大学出版社, 2012. Minister of Health of the People's Republic of China. China health statistics Yearbook, 2012[M]. Beijing: Peking Union Medical College Press, 2012. |
| [16] |
赵振平, 王丽敏, 李镒冲, 等. 2013年中国慢性病及其危险因素监测系统省级代表性评价[J]. 中华预防医学杂志, 2018, 52(2): 165-169. Zhao ZP, Wang LM, Li YC, et al. Provincial representativeness assessment of China Non-communicable and chronic disease risk factor surveillance system in 2013[J]. Chin J Prev Med, 2018, 52(2): 165-169. DOI:10.3760/cma.j.issn.0253-9624.2018.02.009 |
| [17] |
曾新颖, 王丽敏, 王临虹, 等. 中国35岁以上高血压患者社区管理的现状研究[J]. 中华预防医学杂志, 2013, 47(11): 1014-1019. Zeng XY, Wang LM, Wang LH, et al. The study of management of hypertensive people aged 35 and over in communities in China[J]. Chin J Prev Med, 2013, 47(11): 1014-1019. DOI:10.3760/cma.j.issn.0253-9624.2013.11.010 |
| [18] |
付文琦, 刘国祥, 吴群红, 等. 医改背景下我国基层医疗机构卫生技术人员分布变化趋势分析[J]. 中国卫生经济, 2015, 34(7): 35-37. Fu WQ, Liu GX, Wu QH, et al. Analysis on the variation trends of medical personnel allocation in China grass-root medical organizations under the background of medical reform[J]. Chin Health Econom, 2015, 34(7): 35-37. DOI:10.7664/CHE20150711 |
| [19] |
李贵敏, 孙晓杰. 我国城乡基层医疗机构卫生资源配置变化趋势分析[J]. 卫生软科学, 2020, 34(11): 20-25. Li GM, Sun XJ. Analysis on changing trend of health resource allocations in urban and rural grass-root health institutions[J]. Soft Sci Health, 2020, 34(11): 20-25. DOI:10.3969/j.issn.1003-2800.2020.11.004 |
| [20] |
杨华. 新形势下乡镇卫生院护理管理的缺陷及优化策略分析[J]. 中国卫生产业, 2018, 15(14): 193-194. Yang H. Analysis of defects and optimization strategies of nursing management in township hospitals under the new situation[J]. China Health Ind, 2018, 15(14): 193-194. DOI:10.16659/j.cnki.1672-5654.2018.14.193 |
| [21] |
周吉. 我国社区高血压管理现状及对策[J]. 应用预防医学, 2020, 26(6): 529-533. Zhou J. Current situation and countermeasures of community hypertension management in China[J]. Appl Prev Med, 2020, 26(6): 529-533. DOI:10.3969/j.issn.1673-758X.2020.06.024 |
| [22] |
江长勇, 杨梅, 胡薇. 社区高血压签约患者参与慢病健康管理的影响因素研究[J]. 中国全科医学, 2020, 23(3): 323-326,332. Jiang CY, Yang M, Hu W. Influencing factors of community hypertension contract patients participating in chronic disease health management[J]. Chin General Pract, 2020, 23(3): 323-326,332. DOI:10.12114/j.issn.1007-9572.2019.00.781 |
| [23] |
魏岚, 霍永生. 家庭医生签约和慢性病管理对社区高血压控制效果及其影响因素分析[J]. 沈阳医学院学报, 2018, 20(5): 426-428. Wei L, Huo YS. Effect of family doctors contract service and chronic disease management on hypertension control in community patients and its influencing factors[J]. J Shenyang Med College, 2018, 20(5): 426-428. DOI:10.16753/j.cnki.1008-2344.2018.05.013 |
| [24] |
Neupane D, Mclachlan CS, Gautam R, et al. Literacy and motivation for the prevention and control of hypertension among female community health volunteers: a qualitative study from Nepal[J]. Glob Health Action, 2015, 8: 28254. DOI:10.3402/gha.v8.28254 |
| [25] |
Di Shi, Li JB, Wang Y, et al. Association between health literacy and hypertension management in a Chinese community: a retrospective cohort study[J]. Int Emergency Med, 2017, 12(6): 764-776. DOI:10.1007/s11739-017-1651-7 |
| [26] |
祖玉荣. 家庭责任医生签约模式下护理干预对老年高血压患者服药依从性及血压控制的研究[J]. 中国社区医师, 2019, 35(7): 173, 176. Zu YR. Study on medication compliance and blood pressure control of elderly patients with hypertension under the contract mode of family responsibility doctor[J]. Chin Community Doctors, 2019, 35(7): 173. DOI:10.3969/j.issn.1007-614x.2019.07.119 |
| [27] |
汪芳, 陈霞, 许守先, 等. 社区规范化管理高血压患者血压控制效果分析[J]. 安徽预防医学杂志, 2021, 27(1): 37-40. Wang F, Chen X, Xu SX, et al. Analysis on the current situation of blood pressure control and the influencing factors of hypertensive patients with community-based standardized management[J]. Anhui J Prev Med, 2021, 27(1): 37-40. DOI:10.19837/j.cnki.ahyf.2021.01.009 |
| [28] |
张周炎, 武静美, 李丽中. 社区糖尿病合并高血压患者参与自我管理活动的效果分析[J]. 中外医学研究, 2020, 18(23): 170-172. Zhang ZY, Wu JM, Li LZ. Analysis of the effect of community diabetes patients with hypertension participating in self-management activities[J]. Chin For Med Res, 2020, 18(23): 170-172. DOI:10.14033/j.cnki.cfmr.2020.23.068 |
| [29] |
Wang LM, Zhou B, Zhao ZP, et al. Body-mass index and obesity in urban and rural China: findings from consecutive nationally representative surveys during 2004-18[J]. Lancet, 2021, 398(10294): 53-63. DOI:10.1016/S0140-6736(21)00798-4 |
| [30] |
孙宁玲, 牟建军, 李玉明. 高血压患者盐摄入量评估和血压管理临床流程专家建议书[J]. 中华高血压杂志, 2016, 24(8): 727-728. Sun NL, Mou JJ, Li YM. Expert proposal on clinical process of salt intake assessment and blood pressure management in patients with hypertension[J]. Chin J Hypertens, 2016, 24(8): 727-728. DOI:10.16439/j.cnki.1673-7245.2016.08.008 |
| [31] |
李丹, 汤迎春. 高血压患者食盐摄入量与血压控制的现况分析[J]. 世界最新医学信息文摘, 2020, 20(67): 216-217. Li D, Tang YC. Analysis of salt intake and blood pressure control in patients with hypertension[J]. World Latest Med Inform, 2020, 20(67): 216-217. DOI:10.3969/j.issn.1671-3141.2020.67.107 |
| [32] |
中国共产党中央委员会, 中华人民共和国国务院. "健康中国2030"规划纲要[J]. 中国实用乡村医生杂志, 2017, 24(7): 1-12. Central Committee of the Communist Party of China, State Council of the People's Republic of China. Health China 2030 program[J]. Chin Pract J Rural Doctor, 2017, 24(7): 1-12. |
 2021, Vol. 42
2021, Vol. 42