文章信息
- 张梅, 吴静, 张笑, 胡彩红, 赵振平, 李纯, 黄正京, 周脉耕, 王丽敏.
- Zhang Mei, Wu Jing, Zhang Xiao, Hu Caihong, Zhao Zhenping, Li Chun, Huang Zhengjing, Zhou Maigeng, Wang Limin
- 2018年中国成年居民高血压患病与控制状况研究
- Prevalence and control of hypertension in adults in China, 2018
- 中华流行病学杂志, 2021, 42(10): 1780-1789
- Chinese Journal of Epidemiology, 2021, 42(10): 1780-1789
- http://dx.doi.org/10.3760/cma.j.cn112338-20210508-00379
-
文章历史
收稿日期: 2021-05-08
2. 中国疾病预防控制中心慢性非传染性疾病预防控制中心, 北京 100050
2. National Center for Chronic and Non-communicable Disease Control and Prevention, Chinese Center for Disease Control and Prevention, Beijing 100050, China
高血压(hypertension)以体循环动脉血压(SBP和/或DBP)增高为主要临床表现,与其他心血管危险因素共存,可导致心、脑、肾等器官的功能或器质性损害[1]。其中,尤以SBP与心脑血管疾病发病和死亡的关系更为密切。2019年全球疾病负担研究结果显示,SBP升高在全球导致死亡人数达到1 080万,在所有87种危险因素中位列第一[2]。估计中国有260万死亡可归因于SBP升高,占总死亡的24.4%[3]。2013年,WHO已将血压升高作为25个慢性非传染性疾病监测指标之一,推荐各国长期动态监测其变化情况[4]。《健康中国行动(2019-2030年)》亦明确提出应重视高血压等心血管病危险因素的干预,预防和避免心血管病的发生和复发。国内有多项全国性调查结果提示我国居民高血压患病率呈显著上升趋势,高血压防控形势严峻[5-8]。了解健康中国行动全面启动之前我国城乡等不同特征居民的高血压患病与控制状况,有助于完善相关卫生政策和更加精准地评估行动效果。为此,本研究对2018年中国慢性病及危险因素监测(慢病危险因素监测)资料进行分析。
对象与方法 (1) 调查对象2018年慢病危险因素监测由中国CDC慢性非传染性疾病预防控制中心(慢病中心)负责组织实施。监测的总体设计、抽样方法与调查内容参见文献[9]。监测采用分层多阶段整群随机抽样的方法,在全国31个省(自治区、直辖市)的298个监测县(区)(监测点)和新疆生产建设兵团的4个师(由于兵团的4个师不在全国代表性抽样框中,因此分析全国状况的时候不纳入兵团数据)抽取当地部分≥18岁常住居民,符合纳入标准者作为调查对象开展调查。纳入标准包括调查前12个月内在监测点居住至少6个月且调查期间在家居住、非孕妇、未因脑卒中或其他严重疾病导致行动障碍;无语言、认知、精神障碍等可能影响准确回答调查问题的状况。项目通过了中国CDC慢病中心伦理审查委员会审查(编号:201819),所有调查对象在调查之前均签署知情同意书。用于本研究估计全国31个省(自治区、直辖市)总体状况的298个监测点累计应调查194 779人,实际完成调查184 876人,应答率为94.9%。经数据清理排除血压测量结果异常或人口学特征缺失的5 003名调查对象后,实际纳入分析人数为179 873人。
(2) 调查方法2018年8月至2019年6月,采用面对面问卷调查方法收集调查对象人口学特征、吸烟、饮酒、膳食和身体活动等慢性病相关因素,以及高血压、糖尿病、血脂异常等主要慢性病信息。询问所有调查对象的血压测量状况和高血压诊断史,以及已诊断高血压的调查对象控制血压的措施。统一使用经验证合格的上臂式医用电子血压计(欧姆龙HBP1300)测量SBP和DBP,袖带为中号标准规格(气囊长22~26 cm,宽12 cm)。要求血压测量在独立、安静的房间中进行,室温保持在21 ℃左右。调查对象在测量前1 h内避免运动和进食(水除外);测量前30 min不能吸烟,保持精神放松,排空膀胱;静坐休息5 min后开始测量。每名调查对象接受3次血压测量,每次测量之间取下袖带休息至少1 min。本研究取第二次和第三次测量值的平均值作为个体血压值。采用中国CDC慢病中心自主开发的平板电脑调查系统对问卷、血压测量等信息进行实时录入。
(3) 质量控制所有调查员经过培训并考核合格才能参与调查。严格执行国家、省和调查点三级质控。省级CDC对不低于10%的问卷进行了远程在线复核,每份问卷中与录音不符合的结果均进行及时纠正。省级督导员抽查了3 093名调查对象的血压测量结果,SBP和DBP复核一致率[测量员与督导员测量均值之差,SBP < 10 mmHg(1 mmHg=0.133 kPa),DBP < 10 mmHg]分别为96.4%和97.8%。分析时,所有数据经过清理,剔除性别、年龄等关键分类变量缺失的记录,以及高血压测量、诊断、控制措施、血压测量值等分析变量缺失或出现逻辑错误的记录。分析采用双人独立平行分析,以确保结果准确性。
(4) 统计学分析 1 指标及定义参考《中国高血压防治指南2018年修订版》[10],SBP≥140 mmHg和(或)DBP≥90 mmHg,或既往有高血压病史且近2周内服用降压药物的调查对象被定义为高血压患者。血压水平等级按以下标准划分:SBP < 120 mmHg且DBP < 80 mmHg为正常血压,SBP处于120~139 mmHg之间和(或)DBP处于80~89 mmHg之间为正常高值血压,SBP处于140~159 mmHg之间和(或)DBP处于90~99 mmHg之间为1级高血压(轻度),SBP处于160~179 mmHg之间和(或)DBP处于100~109 mmHg之间为2级高血压(中度),SBP≥180 mmHg和(或)DBP≥110 mmHg为3级高血压(重度)。自报既往已被乡镇或以上级别医院诊断为高血压被视为已知晓患病状况;过去2周内曾服用降压药被视为正在治疗血压;经测量,SBP < 140 mmHg且DBP < 90 mmHg被视为血压得到控制。高血压患者中,已知晓患病状况者、正在治疗血压者和血压得到控制者所占的比例分别为高血压知晓率、治疗率和控制率。血压测量定义为自报在调查前3个月内接受过至少一次血压测量,测量血压者在不同人群中所占的比例即为3个月内血压测量率。
2 分析方法由于样本来自复杂抽样设计,所有统计分析均经过复杂加权调整。权重由抽样权重、无应答权重和事后分层权重计算所得。其中事后分层权重采用2010年第六次全国人口普查的人口数据进行计算[11]。不同特征人群SBP和DBP水平的估计采用x±s进行描述,以基于设计的方差分析比较组间差异。率的标准误的估计采用泰勒计数法,并考虑了初级抽样单元的有限总体校正。率随年龄变化的趋势采用基于设计的logistic模型进行检验。无序分类分组(男女性、城乡和七大地理区域)间率和构成比的比较采用基于抽样设计校正的Rao-Scott χ2检验。检验水准α=0.05。所有数据采用SAS 9.4软件进行清理和分析。
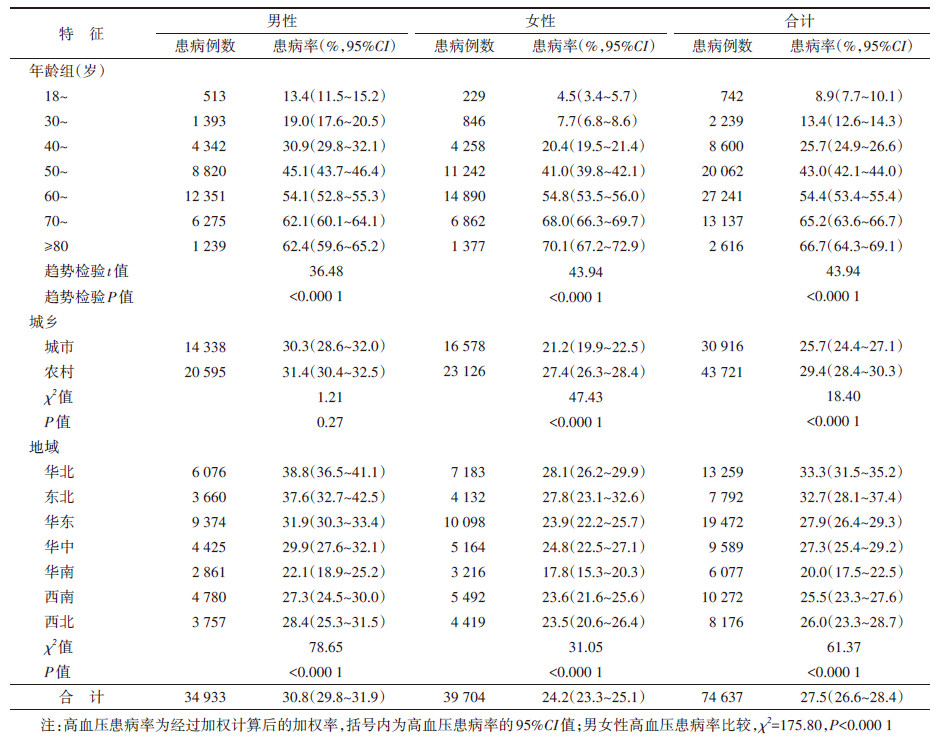
结果 (1) 样本情况共纳入179 873例人口统计学信息、高血压测量、诊断和控制相关数据完整的有效样本。其中,男性79 469人(44.2%),女性100 404人(55.8%)。年龄为(55.2±13.8)岁。见表 1。
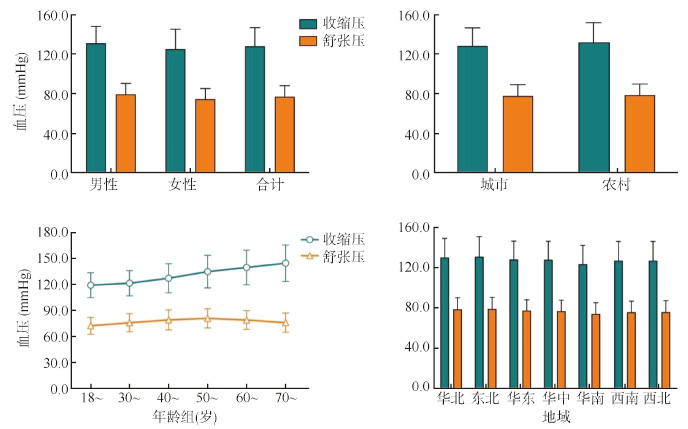
2018年,中国≥18岁居民SBP为(127.7±18.8)mmHg,DBP为(76.8±11.2)mmHg,男性高于女性(P < 0.000 1);SBP随年龄增长而升高,DBP则以50~59岁组为最高,组间差异均有统计学意义(P < 0.000 1);农村居民SBP高于城市(P < 0.000 1),城乡居民DBP差异无统计学意义;SBP最高的华北地区(130.9 mmHg)比最低的华南地区(123.5 mmHg)高7.4 mmHg,地区间差异有统计学意义。见图 1。
|
| 注:SBP和DBP为经过加权计算后的加权均值;不同性别、城乡、年龄组和地域居民的SBP均值比较,均P < 0.000 1;不同性别、城乡、年龄组和地域居民的DBP均值比较,均P < 0.000 1 图 1 2018年中国不同特征成年居民血压水平 |
中国≥18岁居民中,正常血压者所占比例为35.0%(95%CI:33.9%~36.2%),女性明显高于男性(P < 0.000 1)。未诊断高血压的成年居民中,正常高值血压和1、2、3级高血压者分别占50.9%(95%CI:49.9%~51.9%)、8.7%(95%CI:8.3%~9.0%)、1.5%(95%CI:1.3%~1.6%)和0.2%(95%CI:0.2%~0.2%)。男性和女性未诊断高血压者的血压等级分布差异有统计学意义(P < 0.000 1),男性正常血压者比例明显低于女性,而其他等级的比例均高于女性。已明确诊断高血压的成年居民中,1、2和3级高血压者分别占33.9%(95%CI:32.7%~35.1%)、10.0%(95%CI:9.4%~10.6%)和2.1%(95%CI:1.8%~2.4%)。见图 2。
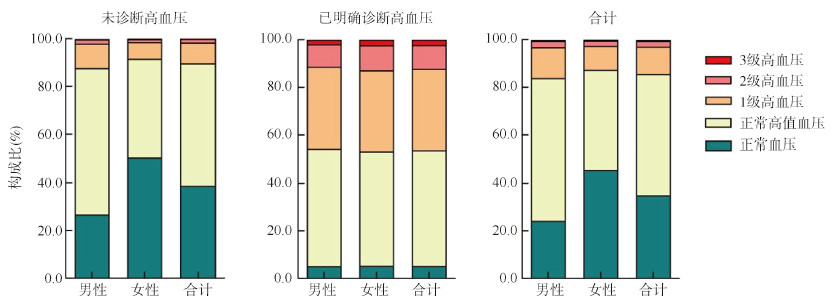
|
| 注:构成比为经过复杂加权计算后的数值;未诊断高血压居民男女性血压等级分布比较,χ2=1 677.22,P < 0.000 1;已明确诊断高血压居民男女性血压等级分布比较,χ2=5.90,P=0.206 9;全部居民男女性血压等级分布比较,χ2=1 652.80,P < 0.000 1 图 2 2018年中国成年居民血压等级分布状况 |
2018年,中国≥18岁居民高血压患病率为27.5%(95%CI:26.6%~28.4%),男性[30.8%(95%CI:29.8%~31.9%)]高于女性[24.2%(95%CI:23.3%~25.1%)](P < 0.000 1),农村[29.4%(95%CI:28.4%~30.3%)]高于城市[25.7%(95%CI:24.4%~27.1%)],七大地理行政区域间高血压患病率差异有统计学意义,且以华北地区为最高[33.3%(95%CI:31.5%~35.2%)]。见表 2。
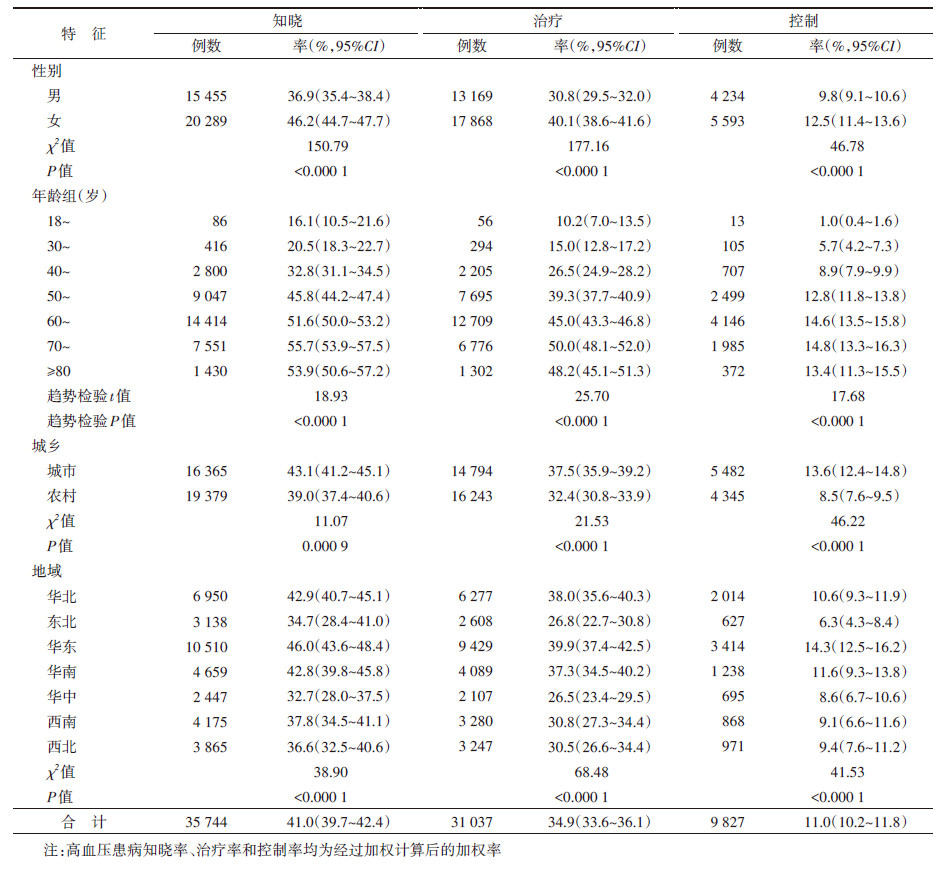
中国≥18岁高血压患者的患病知晓率、治疗率和控制率分别为41.0%(95%CI:39.7%~42.4%)、34.9%(95%CI:33.6%~36.1%)和11.0%(95%CI:10.2%~11.8%)。上述指标,女性均高于男性(均P < 0.000 1),城市高于农村(均P < 0.001 0),且均随年龄增长而升高(均P < 0.000 1)。七大区域中,以华中地区高血压患者的患病知晓率和治疗率最低,东北地区患者的控制率最低(均P < 0.000 1)。见表 3。
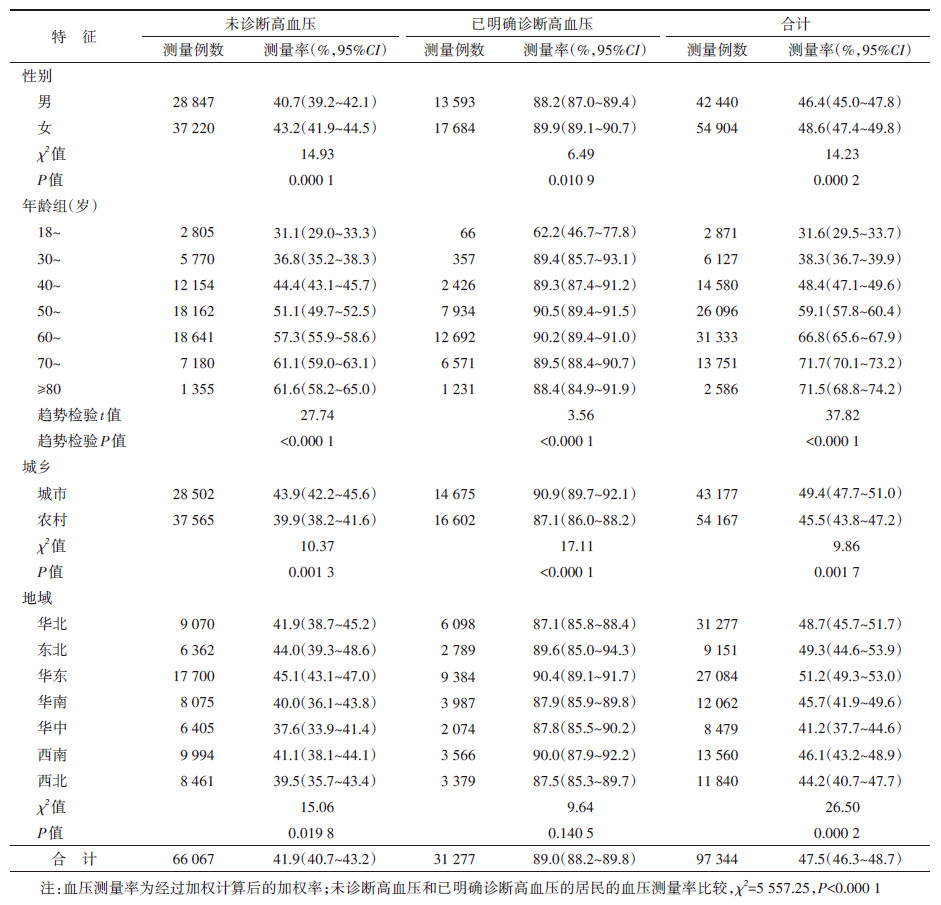
中国≥18岁居民3个月内血压测量率为47.5%(95%CI:46.3%~48.7%)。其中,未诊断高血压的成年居民3个月内血压测量率为41.9%(95%CI:40.7%~43.2%),女性高于男性(P < 0.000 1),城市高于农村(P=0.001 3),随年龄增长而上升(P < 0.000 1),华东地区居民测量率高于其他地区(P=0.019 8)。已明确诊断高血压的居民的血压测量率为89.0%(95%CI:88.2%~89.8%)。见表 4。
本研究利用具有全国代表性的慢病危险因素监测2018年最新调查数据,对我国≥18岁居民当前的血压水平均值和分级,高血压患病、知晓、治疗及控制,以及血压测量状况进行了分析。结果显示,我国27.5%的成年居民患有高血压,高血压患者的知晓率和治疗率较低,大部分患者未能有效控制血压。农村居民患病率已超过城市,且高血压患者的知晓、治疗和控制状况均不及城市居民。未诊断高血压的成年居民中超过半数处于正常高值血压状态,而近期测量过血压者不足一半。
自1959年全国首次高血压抽样调查开展以来,已有多项研究报告了我国成年居民的高血压患病状况[5-8]。虽然各研究在调查人群年龄范围和规模、调查地区、血压测量工具等方面不尽相同,无法直接对结果进行比较,但仍能反映出我国居民高血压患病状况呈上升趋势。本研究结果所呈现的我国成年人高血压患病率相比Wang等[8]报告的2012-2015年患病率(23.2%)高出4.3个百分点,低于美国2017-2018年营养与健康调查结果(31.7%)4.2个百分点[12]。男性患病率与韩国男性相近,女性略高[13]。提示我国高血压患病率仍在上升,患者规模在继续扩大。
Ma等[14]的研究结果显示,我国农村地区居民高血压患病率在近20年内的上升速度快于城市居民,且从2011年开始超过城市居民,至2015年已达27.4%,高于城市居民4.5个百分点。2010年和2013年慢病危险因素监测,以及2012-2015年高血压调查结果均报告城乡居民高血压患病率差异无统计学意义[6-8]。而本研究结果显示我国农村居民高血压患病率已比城市居民高3.7个百分点,且差异有统计学意义,与已有研究结果一致[14-15]。本研究还发现,农村男性高血压患病率略高于城市男性,但差异无统计学意义;而农村女性则比城市女性高6.2个百分点,差异有统计学意义。与2002年和2013年≥18岁居民高血压患病率比较,我国城乡男性和农村女性高血压患病率均在上升,而城市女性已呈现下降趋势。近年来,我国着力推广全民健康生活方式行动、慢性病综合防控示范区创建等慢性病防控相关行动和措施,特别是城市地区的深入推进和落实,在一定程度上促进了居民健康生活方式的形成,且城镇居民获益相对农村居民更为明显。Wang等[16]的研究即发现2010年以后我国城市地区居民肥胖的增长速度已显著放缓,但农村居民的肥胖增长还未有减缓的趋势。研究亦显示女性居民的大部分慢性病危险因素,如吸烟[17-18]、肥胖[16]、乙醇摄入[19]等的流行率均低于男性,且呈现稳定降低或者逐步降低的趋势,特别是城市女性。并且具备理想心血管健康指标的女性比例高于男性,且上升幅度更大[20-21]。这可能是形成目前高血压在城乡和男女性患病差异的原因之一。北方地区高血压患病率总体高于南方,与既往研究一致[22]。华北和东北地区较高的高血压患病率可能和这些地区居民中高盐摄入、肥胖等危险因素相对高流行[22]、寒冷季节身体活动较少[22-23]以及相对较低的户外温度相关[24]。
定期测量血压是早期发现和控制高血压的有效措施之一。如果不重视血压测量,大多数高血压患者可能延迟诊断和治疗,发生心血管病事件的风险也随之上升。本研究发现,按照高血压防治指南对正常高值血压的定义,我国超过一半的未诊断高血压的成年居民的血压值已处于正常高值,即心血管病患者的潜在高风险群体;而这些人中近3个月内测量过血压者占比不到一半,由此说明大多数人不关注自己的血压。以上结果与马冠生等[25]报告的2002年我国正常血压和正常高值血压居民中,至少测量过一次血压的人分别占37.1%和46.8%的结果比较接近。经常测量血压也是提高高血压患者患病知晓率的重要途径。我国高血压相关防治指南均指出,低知晓率是我国高血压控制的关键障碍之一[10, 26]。本研究结果显示目前我国高血压患者患病知晓率略微超过40%,与2002年的只有1/4的高血压患者知晓自己患病相比有明显提高[27],与2013年监测结果相当[28],略低于Wang等[8]的研究结果。国家基本公共卫生服务自实施开始,就要求各级医疗机构对≥35岁首诊患者测量血压。结合本研究结果和既往数据来看,相关制度和措施对普及居民血压测量的促进效果有待提升。除了加大宣传提高居民的血压测量意识,采取有力措施确保医疗机构真正落实患者就诊前测量血压也应得到重视。深圳市建立的公立医院首诊测血压平台即是信息化促进首诊测血压的有力举措[29]。
通过采取适当的药物治疗和生活方式干预将血压控制在合理范围内,可有效避免或延缓心血管疾病的发生和发展。本研究结果显示,我国现有高血压患者中仅有1/3的人接受药物治疗,而血压得到有效控制者仅占1/10。治疗率和控制率与2013年监测结果相比略有提升[28],但低于2012-2015年高血压调查结果[8]。与美国高血压患者超过50%的治疗率和超过40%的控制率相比,差距显著[30]。农村高血压患者的治疗率和控制率均低于城市患者约5个百分点,城乡差距相比2002年有所缩小[27]。居民高血压患病率相对较高的东北地区,其高血压患者的控制率亦低于其他地区。而全球疾病负担显示东北三省居民与高血压密切相关的缺血性心脏病、脑卒中以及高血压性心脏病的疾病负担明显高于其他地区[31]。多方面原因制约着高血压患者药物治疗率的有效提升,包括不重视血压测量使得未能发现血压升高因而未采取措施治疗,已明确诊断的患者对药物治疗的依从性低,基层医疗机构,特别是农村降压药物配备率和可获得性不足[32]等。此外,有研究指出大多数高血压患者需要接受2种或以上药物联合治疗才能有效控制血压,但目前我国,特别是基层医疗机构对高血压患者仍以单药治疗为主[32]。曾新颖等[33]报告我国≥35岁参加基层高血压管理的患者中仅有35.3%的人获得规范化管理,其中有21.78%的人在一年中接受用药指导的次数不足4次。诊疗时间有限、知识积累不足、主观认识不重视等可能是患者难以从医生处获得有效的生活方式指导的影响因素。但目前探讨高血压患者治疗措施影响因素的研究还鲜有报告。
本研究数据来源于2018年慢病危险因素监测,结果具有全国代表性,并且从抽样设计到结果加权调整,充分考虑了对我国成年居民相关状况的更优估计。现场调查采用平板电脑采集数据,血压计采用医用电子血压计,并对测量环境提出较高要求,结合现场抽查复测等质控措施,充分确保了调查数据的准确性。本研究存在局限性。《健康中国行动(2019-2030年)》倡导成年居民定期自我监测血压,而本研究呈现的血压检测率仅代表近期测量过血压者的比例,而未能反映有定期测量血压行为者的状况。此外,受数据所限,研究未能报告不同药物治疗措施对高血压患者的控制效果。
综上所述,《健康中国行动(2019-2030年)》所提出的高血压防控相关目标的实现,有赖于政府和社会多措并举,从健康知识普及、危险因素干预、主动测量意识提升、首诊血压测量制度落实,以及患者规范化管理等各个方面做出进一步的努力。与城市地区相比,高血压患病率较高,而知晓、治疗和控制率较低的我国农村地区无疑应成为未来高血压防治的主战场,有必要得到更多的关注和资源分配,以及更加有针对性的政策和措施落地。而居民中高血压相关危险因素流行水平较高的东北地区情况亦是如此。此外,建议学者利用可比数据进一步明晰城乡地区等不同特征居民高血压患病趋势的变化特点,并探究发展趋势差异的原因,从而为不同特征人群高血压及危险因素的精准控制提供科学参考。
利益冲突 所有作者均声明不存在利益冲突
志谢 本项目是在国家卫生健康委员会疾病预防控制局和中国CDC的领导和支持下开展,全国31个省(自治区、直辖市)和新疆生产建设兵团以及302个县(区、团)的卫生行政部门和CDC参与了项目的调查工作;在此对各单位和所有参与调查工作的人员表示衷心感谢!感谢各领域相关专家给予的指导!感谢所有调查对象的配合与支持!
| [1] |
葛均波, 徐永健, 王辰. 内科学[M]. 9版. 北京: 人民卫生出版社, 2018. Ge JB, Xu YJ, Wang C. Internal medicine[M]. 9th ed. Beijing: People's Medical Publishing House, 2018. |
| [2] |
GBD 2019 Risk Factors Collaborators. Global burden of 87 risk factors in 204 countries and territories, 1990-2019:a systematic analysis for the Global Burden of Disease Study 2019[J]. Lancet, 2020, 396(10258): 1223-1249. DOI:10.1016/S0140-6736(20)30752-2 |
| [3] |
Institute for Health Metrics and Evaluation. Globa health data exchange[EB/OL]. [2021-04-08]. http://ghdx.healthdata.org/gbd-results-tool.
|
| [4] |
World Health Organization. Global action plan for the prevention and control of noncommunicable diseases 2013-2020[M]. World Health Organization, 2013.
|
| [5] |
顾东风, He J, 吴锡桂, 等. 中国成年人高血压患病率、知晓率、治疗和控制状况[J]. 中华预防医学杂志, 2003, 37(2): 84-89. Gu DF, He J, Wu XG, et al. Prevalence, awareness, treatment and control of hypertension in Chinese adults[J]. Chin J Prev Med, 2003, 37(2): 84-89. DOI:10.3760/j:issn:0253-9624.2003.02.005 |
| [6] |
李镒冲, 王丽敏, 姜勇, 等. 2010年中国成年人高血压患病情况[J]. 中华预防医学杂志, 2012, 46(5): 409-413. Li YC, Wang LM, Jiang Y, et al. Prevalence of hypertension among Chinese adults in 2010[J]. Chin J Prev Med, 2012, 46(5): 409-413. DOI:10.3760/cma.j.issn.0253-9624.2012.05.007 |
| [7] |
Li YC, Yang L, Wang LM, et al. Burden of hypertension in China: A nationally representative survey of 174621 adults[J]. Int J Cardiol, 2017, 227: 516-523. DOI:10.1016/j.ijcard.2016.10.110 |
| [8] |
Wang ZW, Chen Z, Zhang LF, et al. Status of hypertension in China: results from the China hypertension survey, 2012-2015[J]. Circulation, 2018, 137(22): 2344-2356. DOI:10.1161/CIRCULATIONAHA.117.032380 |
| [9] |
Zhao ZP, Zhang M, Wu J, et al. E-cigarette use among adults in China: findings from repeated cross-sectional surveys in 2015-16 and 2018-19[J]. Lancet Public Health, 2020, 5(12): e639-649. DOI:10.1016/S2468-2667(20)30145-6 |
| [10] |
中国高血压防治指南修订委员会, 高血压联盟(中国), 中华医学会心血管病学分会中国医师协会高血压专业委员会, 等. 中国高血压防治指南(2018年修订版)[J]. 中国心血管杂志, 2019, 24(1): 24-56. Chinese Hypertension Prevention and Control Guidelines Revision Committee, Hypertension Alliance (China), Chinese Medical Association Cardiovascular Branch; Chinese Medical Doctor Association Hypertension Professional Committee, et al. Chinese Hypertension Prevention and Control Guidelines (revised in 2018)[J]. Chin J Cardiovascul Med, 2019, 24(1): 24-56. DOI:10.3969/j.issn.1007-5410.2019.01.002 |
| [11] |
胡楠, 姜勇, 李镒冲, 等. 2010年中国慢病监测数据加权方法[J]. 中国卫生统计, 2012, 29(3): 424-426. Hu N, Jiang Y, Li YC, et al. Data weighting methods for China chronic disease surveillance (2010)[J]. Chin J Health Stat, 2012, 29(3): 424-426. DOI:10.3969/j.issn.1002-3674.2012.03.045 |
| [12] |
Tsoi MF, Lo CWH, Cheung TT, et al. Blood lead level and risk of hypertension in the United States National Health and Nutrition Examination Survey 1999-2016[J]. Sci Rep, 2021, 11(1): 3010. DOI:10.1038/s41598-021-82435-6 |
| [13] |
Kim TJ, Lee JW, Kang HT, et al. Trends in blood pressure and prevalence of hypertension in Korean adults based on the 1998-2014 Knhanes[J]. Yonsei Med J, 2018, 59(3): 356-365. DOI:10.3349/ymj.2018.59.3.356 |
| [14] |
Ma SJ, Yang L, Zhao M, et al. Trends in hypertension prevalence, awareness, treatment and control rates among Chinese adults, 1991-2015[J]. J Hypertens, 2021, 39(4): 740-748. DOI:10.1097/HJH.0000000000002698 |
| [15] |
Lu JP, Lu Y, Wang XC, et al. Prevalence, awareness, treatment, and control of hypertension in China: data from 1·7 million adults in a population-based screening study (China PEACE Million Persons Project)[J]. Lancet, 2017, 390(10112): 2549-2558. DOI:10.1016/S0140-6736(17)32478-9 |
| [16] |
Wang LM, Zhou B, Zhao ZP, et al. Body-mass index and obesity in urban and rural China: findings from consecutive nationally representative surveys during 2004-18[J]. Lancet, 2021, 398(10294): 53-63. DOI:10.1016/S0140-6736(21)00798-4 |
| [17] |
Zhang M, Liu SW, Yang L, et al. Prevalence of smoking and knowledge about the hazards of smoking among 170 000 Chinese adults, 2013-2014[J]. Nicotine Tob Res, 2019, 21(12): 1644-1651. DOI:10.1093/ntr/ntz020 |
| [18] |
Wang MH, Luo X, Xu SB, et al. Trends in smoking prevalence and implication for chronic diseases in China: serial national cross-sectional surveys from 2003 to 2013[J]. Lancet Respir Med, 2019, 7(1): 35-45. DOI:10.1016/S2213-2600(18)30432-6 |
| [19] |
Zhao ZP, Wang LM, Zhang M, et al. Geographic distribution of alcohol use among Chinese Adults-China, 2015[J]. China CDC Wkly, 2020, 2(7): 98-103. DOI:10.46234/ccdcw2020.029 |
| [20] |
Bi YF, Jiang Y, He J, et al. Status of cardiovascular health in Chinese adults[J]. J Am Coll Cardiol, 2015, 65(10): 1013-1025. DOI:10.1016/J.JACC.2014.12.044 |
| [21] |
Zhang M, Shi Y, Shi OM, et al. Geographical variations in cardiovascular health in China: A nationwide population-based survey of 74726 adults[J]. Lancet Reg Health Western Pacif, 2020, 3: 100033. DOI:10.1016/j.lanwpc.2020.100033 |
| [22] |
Zhao LC, Stamler J, Yan LL, et al. Blood pressure differences between northern and southern Chinese: role of dietary factors: the international study on macronutrients and blood pressure[J]. Hypertension, 2004, 43(6): 1332-1337. DOI:10.1161/01.HYP.0000128243.06502.bc |
| [23] |
Tucker P, Gilliland J. The effect of season and weather on physical activity: a systematic review[J]. Public Health, 2007, 121(12): 909-922. DOI:10.1016/j.puhe.2007.04.009 |
| [24] |
Lewington S, Li LM, Sherliker P, et al. Seasonal variation in blood pressure and its relationship with outdoor temperature in 10 diverse regions of China: the China Kadoorie Biobank[J]. J Hypertens, 2012, 30(7): 1383-1391. DOI:10.1097/HJH.0b013e32835465b5 |
| [25] |
马冠生, 郝利楠, 胡小琪, 等. 我国不同血压状况成年人血压测量行为分析[J]. 中国慢性病预防与控制, 2009, 17(1): 4-7. Ma GS, Hao LN, Hu XQ, et al. Analysis on the behavior of blood pressure measurement in adults with different levels of blood pressure in China[J]. Chin J Prev Contr Chron Dis, 2009, 17(1): 4-7. DOI:10.16386/j.cjpccd.issn.1004-6194.2009.01.011 |
| [26] |
中国高血压联盟《家庭血压监测指南》委员会. 2019中国家庭血压监测指南[J]. 中国循环杂志, 2019, 34(7): 635-639. Home Blood Pressure Monitoring Guideline Committee of the Chinese Hypertension League. 2019 Chinese hypertension league guideline on home blood pressure monitoring[J]. Chin Circ J, 2019, 34(7): 635-639. DOI:10.3969/j.issn.1000-3614.2019.07.003 |
| [27] |
Wu YF, Huxley R, Li LM, et al. Prevalence, awareness, treatment, and control of hypertension in China: data from the China National Nutrition and Health Survey 2002[J]. Circulation, 2008, 118(25): 2679-2686. DOI:10.1161/CIRCULATIONAHA.108.788166 |
| [28] |
中国疾病预防控制中心慢性非传染性疾病预防控制中心. 中国慢性病及其危险因素监测报告(2013)[M]. 北京: 军事医学出版社, 2016. National Center for Chronic and Non-communicable Disease Control and Prevention; Chinese Center for Disease Control and Prevention. Report on chronic disease risk factor surveillance in China (2013)[M]. Beijing: Military Medical Press, 2016. |
| [29] |
吕德良, 冯铁建, 袁雪丽, 等. 深圳市公立综合性医院首诊测血压信息平台建设的现况分析[J]. 中华高血压杂志, 2017, 25(6): 554-559. Lyu DL, Feng TJ, Yuan XL, et al. The current status of information platform of office blood pressure monitoring for first-time visits in the public general hospitals in Shenzhen[J]. Chin J Hypertens, 2017, 25(6): 554-559. DOI:10.16439/j.cnki.1673-7245.2017.06.014 |
| [30] |
Foti K, Wang D, Appel LJ, et al. Hypertension awareness, treatment, and control in US adults: trends in the hypertension control cascade by population subgroup (National Health and Nutrition Examination Survey, 1999-2016)[J]. Am J Epidemiol, 2019, 188(12): 2165-2174. DOI:10.1093/aje/kwz177 |
| [31] |
Zhou MG, Wang HD, Zeng XY, et al. Mortality, morbidity, and risk factors in China and its provinces, 1990-2017:a systematic analysis for the Global Burden of Disease Study 2017[J]. Lancet, 2019, 394(10204): 1145-1158. DOI:10.1016/S0140-6736(19)30427-1 |
| [32] |
Wang ZW, Wang X, Chen Z, et al. Hypertension control in community health centers across China: analysis of antihypertensive drug treatment patterns[J]. Am J Hypertens, 2014, 27(2): 252-259. DOI:10.1093/ajh/hpt186 |
| [33] |
曾新颖, 张梅, 李镒冲, 等. 中国2011年城乡35岁及以上高血压患者社区管理现状及其效果影响因素分析[J]. 中华流行病学杂志, 2016, 37(5): 612-617. Zeng XY, Zhang M, Li YC, et al. Study on effects of community-based management of hypertension patients aged ≥ 35 years and influencing factors in urban and rural areas of China, 2011[J]. Chin J Epidemiol, 2016, 37(5): 612-617. DOI:10.3760/cma.j.issn.0254-6450.2016.05.005 |
 2021, Vol. 42
2021, Vol. 42