文章信息
- 樊俊宁, 杨淞淳, 孙至佳, 汪涵, 马圆, 王波, 余灿清, 宁毅, 吕筠, 李立明.
- Fan Junning, Yang Songchun, Sun Zhijia, Wang Han, Ma Yuan, Wang Bo, Yu Canqing, Ning Yi, Lyu Jun, Li Liming
- 北京美兆体检人群的衰弱状态变化及衰弱恶化的影响因素分析
- Transitions on frailty status and related risk factors for its status worsening: finding from the Beijing MJ Health Screening Center
- 中华流行病学杂志, 2021, 42(8): 1453-1459
- Chinese Journal of Epidemiology, 2021, 42(8): 1453-1459
- http://dx.doi.org/10.3760/cma.j.cn112338-20201217-01416
-
文章历史
收稿日期: 2020-12-17
2. 美年健康产业研究院 100191;
3. 北京大学医学部美年公众健康研究院 100191;
4. 北京大学公众健康与重大疫情防控战略研究中心 100191
2. Meinian Institute of Health, Beijing 100191, China;
3. Peking University Health Science Center Meinian Public Health Institute, Beijing 100191, China;
4. Peking University Center for Public Health and Epidemic Preparedness and Response, Beijing 100191, China
衰弱(frailty)是指随年龄增长,机体的生理学储备能力逐渐下降和器官功能受损,容易受外界不良刺激(如急性疾病、损伤或心理压力等)影响而产生不良结局的一种脆弱状态[1]。衰弱前期(prefrailty)是介于健康和衰弱中间的一种状态,被认为是衰弱的前兆,当机体再次受到外部有害刺激时,容易导致衰弱[2]。近年来,衰弱状态的评价指标又常被用来代理生物学年龄,反映个体的衰老速度[3]。来自西方人群的研究证据显示,年龄、性别、文化程度以及吸烟、饮酒等生活方式会影响衰弱的发生发展或衰老进程[4-7]。但既往研究多关注>60岁老年人,来自中年人群的研究证据较少。本研究旨在利用美兆健康体检中心(美兆健检)北京门店的健康体检数据,分析中老年人群约平均5年间隔的衰弱状态变化及其影响因素。本研究采用衰弱指数[8](frailty index)来评价人群的衰弱状态,该指标是常用的衰弱评价指标和生物学年龄代理指标,能较好地预测不良结局[9-10]。
对象与方法1. 研究对象:研究数据来自美兆健检北京门店的健康体检数据。美兆健检收集的资料主要有受检者自填的健康问卷、体格检查和实验室检查信息等[11-13]。本研究中纳入2008-2019年在美兆健检北京门店参加过健康体检、首次体检年龄≥30岁、且至少参加过2次健康体检的人群。对于有多次体检记录的研究对象,本研究只纳入首次体检和末次体检信息,且要求首末次体检的间隔时间>3年,剔除关键变量信息缺失者,最终纳入13 689名研究对象。
2. 研究内容和定义:通过体检对象自填问卷获得一般人口学信息(年龄、性别、文化程度)、生活方式特征(吸烟状况、饮酒状况等)、疾病史(脑血管疾病、心血管疾病、哮喘等)、症状(最近一个月是否有下肢浮肿、胸部喘息、关节红肿变形等)等。身高、体重、腰围、臀围、血压由体检医师测量获得。BMI定义为体重(kg)与身高(m)平方的比值(kg/m2),腰臀比(WHR)定义为腰围(cm)与臀围(cm)之比。本研究中,BMI和腰臀比被作为反映个体能量摄入与体力活动代谢平衡的代理指标。另外,还采集体检对象空腹血测定FPG、TC、HDL-C等。
参考之前文献中提到的构建衰弱指数的标准化流程[8],构建衰弱指数的变量或疾病、缺陷需满足以下条件:①与健康状况相关,包含多个身体系统,可以是疾病、症状、体格检查指标或生化检查指标等;②疾病或缺陷的患病率一般随年龄增长而增加;③不能过早达到饱和,即疾病或缺陷的患病率在60岁时应 < 80%;④疾病或缺陷在人群中的患病率不能太低,即>0.5%;⑤变量缺失值比例≤5%。如果2个变量相关性较强(Spearman相关系数>0.4),一般只保留与年龄相关性更强的那个变量。一般来说,纳入的变量越多,估计的精确性越高。既往研究通常纳入30~40个变量来构建衰弱指数。
在本研究中,经过变量筛选,选取了28个变量来构建衰弱指数(表 1),包括14个疾病指标、8个症状指标、4个体检测量指标,以及自评健康状况、手术史。根据每种疾病或缺陷的严重程度,对每个变量赋予0~1之间的数值,数值越大表示疾病或缺陷越严重。衰弱指数的数值等于个体累计的疾病或缺陷的数量除以纳入的变量总数(n=28),其取值范围为0~1。衰弱指数基于累积缺陷理论,数值越大,机体的衰弱程度越高。参照既往研究[14-15],进一步将衰弱状况分为3组:健康(衰弱指数≤0.10)、衰弱前期(0.10 < 衰弱指数 < 0.25)和衰弱(衰弱指数≥0.25)。首末次体检的衰弱状态变化可分为3种类型:不变(健康→健康,衰弱前期→衰弱前期,衰弱→衰弱)、恶化(健康→衰弱前期或衰弱,衰弱前期→衰弱)和改善(衰弱→健康或衰弱前期,衰弱前期→健康)。
3. 统计学分析:通过绘制直方图以描述衰弱指数在全人群的分布特征,绘制散点图以展示不同性别、年龄组的衰弱指数均值并拟合平滑曲线,绘制条形图以展示不同性别、年龄组的衰弱率。采用多项logistic回归模型计算不同特征人群的衰弱率、衰弱前期率和衰弱状态恶化率。分年龄和性别的分析模型不做任何调整,其他特征分析时模型调整年龄和性别。考虑到初始的衰弱状态可能会影响衰弱的发展与变化,在分析衰弱状态变化的影响因素时,按照首次体检时的衰弱状态进行分层分析。由于首次体检时处于衰弱状态的人数不多,且这些人可能因身体健康状况较差而改变行为生活方式,因此不对这部分人群进行影响因素分析。在首次体检健康人群,因变量是末次体检时是否恶化为衰弱或衰弱前期;在首次体检为衰弱前期的人群,因变量是末次体检时是否为衰弱。采用logistic回归模型分析首次体检时社会人口学因素(年龄、性别、文化程度)和生活方式特征(吸烟状况、饮酒状况、BMI、腰臀比)与衰弱状态变化的关联。另外,考虑到随访时间间隔会影响衰弱状态的变化,在模型中增加调整随访间隔。数据分析采用SAS 9.2软件,双侧检验,以P < 0.05为差异有统计学意义。
结果1. 一般情况:在纳入分析的13 689名研究对象中,首次体检时年龄为30~90(42.3±9.2)岁,末次体检时年龄为(47.9±9.3)岁。首末次体检间隔时间为(5.7±1.9)年,最短3.0年,最长11.0年。首次体检中,男性占55.7%,文化程度在大学及以上的研究对象占92.7%。男性中每天吸烟者占33.3%,每周饮酒者占40.2%;女性中每天吸烟者占1.5%,每周饮酒者占4.4%(表 2)。
2. 衰弱指数特征:衰弱指数在人群中呈现出右拖尾的偏态分布,全人群的衰弱指数值集中在0~0.2之间(图 1),首次体检和末次体检时分布特征类似。首次体检时,衰弱指数值为(0.111±0.061),女性(0.118±0.061)高于男性(0.104±0.060),衰弱指数界值(P99)为0.289,最大值为0.518。末次体检时,衰弱指数值增长为(0.122±0.065),女性(0.129±0.064)高于男性(0.116±0.065),衰弱指数界值为0.312,最大值为0.566。从年龄来看,衰弱指数的平均值随着年龄增长而增加,且在各年龄组,女性始终高于男性(图 1)。

|
| 图 1 首次体检时衰弱指数分布以及不同年龄组的衰弱指数均值和衰弱率 |
3. 衰弱率:首次体检时,全人群的衰弱率为2.5%,衰弱前期率为50.3%,女性(2.9%)衰弱率高于男性(2.3%)(表 2)。衰弱率随年龄增长而增加,30~、40~、50~和≥60岁人群的衰弱率分别为0.5%、1.8%、5.3%和16.8%。衰弱前期率也随年龄增长而增加,≥60岁人群的衰弱前期率高达64.7%。文化程度在研究生及以上的研究对象衰弱率较低。从生活方式来看,戒烟和每天吸烟、戒酒和每周饮酒、BMI≥24.0 kg/m2和腰臀比≥0.90(男)/0.85(女)的研究对象衰弱率或衰弱前期率较高。末次体检时,衰弱率表现出与初次体检相似的特征,但衰弱率有所上升。全人群衰弱率从2.5%上升到3.9%,衰弱前期率由50.3%上升到55.4%。
4. 衰弱状态变化:总的来看,全人群中9 218人(67.3%)衰弱状态保持不变,2 897人(21.2%)恶化,1 704人(12.5%)改善。首次体检健康的人群中,62.3%保持不变,37.7%衰弱状态恶化;首次体检为衰弱前期的人群,4.8%恶化为衰弱,95.2%保持不变或改善;首次体检衰弱的人群,50.7%在末次体检仍为衰弱,但49.3%改善为健康或衰弱前期(表 3)。研究对象更多的是在相邻的两种衰弱状态之间转换,直接在健康和衰弱之间的转化较少。文化程度较高者发生衰弱状态恶化的比例较低,而年长、每天吸烟者、BMI≥28.0 kg/m2和腰臀比≥0.90(男)/0.85(女)者更容易发生恶化(表 2)。
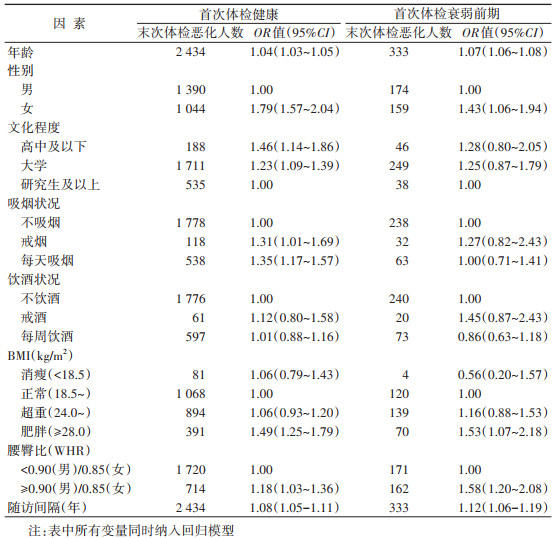
5. 衰弱状态恶化的影响因素:在首次体检健康的人群中,年龄大(OR=1.04,95%CI:1.03~1.05)、女性(OR=1.79,95%CI:1.57~2.04)、相对低文化程度(高中及以下:OR=1.46,95%CI:1.14~1.86;大学:OR=1.23,95%CI:1.09~1.39)、戒烟(OR=1.31,95%CI:1.01~1.69)和每天吸烟(OR=1.35,95%CI:1.17~1.57)、BMI≥28.0 kg/m2(OR=1.49,95%CI:1.25~1.79)和腰臀比≥0.90(男)/0.85(女)(OR=1.18,95%CI:1.03~1.36)会增加衰弱状态恶化的风险(表 4)。在首次体检衰弱前期的人群中,年龄大(OR=1.07,95%CI:1.06~1.08)、女性(OR=1.43,95%CI:1.06~1.94)、BMI≥28.0 kg/m2(OR=1.53,95%CI:1.07~2.18)和腰臀比≥0.90(男)/0.85(女)(OR=1.58,95%CI:1.20~2.08)会增加衰弱状态恶化的风险。
本研究基于美兆健检北京门店13 689名中年为主的体检人员的健康体检数据分析发现,衰弱指数的平均值和衰弱率随年龄增长而增加。在首末次体检平均5.7年的时间间隔里,大部分人的衰弱状态保持不变,部分人恶化,少部分人发生改善。年龄大、女性、低文化程度、吸烟、一般性肥胖和中心性肥胖是衰弱状态恶化的危险因素。
衰弱指数的构建具有稳健性。本研究中的衰弱指数特征与其他国内外研究相一致[8, 16-17]。既往研究显示,即使不同研究的设计类型不同,选取的疾病、缺陷或条目的数量和内容不同,由于各变量间是相互依存、彼此关联的,衰弱指数都会表现出相似或一致的特征[18]。比如,衰弱指数的分布呈现出类似于伽马分布的右拖尾形状,衰弱指数的数值随年龄增长,女性衰弱指数高于男性,且最大值不超过0.7。衰弱指数的性别差异可能与生理、社会心理和行为方式等多种因素有关[19]。而衰弱指数之所以存在0.7的上限值,可能是由于机体无法累积过多的疾病或缺陷,在衰弱指数达到上限值后无法存活。
本研究中,首次和末次体检时≥60岁人群的衰弱率在16%左右,衰弱前期率在65%左右,与既往研究相比处于较高水平。2019年1篇纳入14项中国≥65岁老年人群研究的Meta分析显示,不同研究的衰弱率从5.9%到17.4%不等,衰弱前期率从26.8%到62.8%不等,合并后的衰弱率为10%(8%~10%),衰弱前期率为43%(37%~50%)[20]。北京市老龄化纵向研究对10 039名>55岁中老年人的研究显示,总的衰弱率为12.3%,女性(13.9%)高于男性(9.9%)[21]。本研究发现,< 60岁人群中衰弱率较低,仅为1.7%,但衰弱前期率高达49.5%。来自中国慢性病前瞻性研究(CKB)的结果也显示,< 65岁人群的衰弱率为2.1%,衰弱前期率为36.3%[22]。英国生物银行的研究发现,40~60岁中年人的衰弱率约为3%,衰弱前期率约50%[23]。可见,尽管中年人群的衰弱率不高,但衰弱前期率很高,发生不良结局的风险仍然增加。
本研究结果显示衰弱状态是一个动态变化的过程。在平均5.7年的时间间隔里,67.3%的研究对象衰弱状态保持不变,21.2%的人恶化,但仍有12.5%的人衰弱状态发生好转。这一研究结果与其他几项研究相一致[5, 7]。欧洲地区11个国家的SHARE研究对14 424名>55岁中老年人随访2年后发现,61.8%的研究对象衰弱状态保持不变,22.1%发生恶化,16.1%发生改善,其同样显示,文化程度低的人更容易发生衰弱状态恶化[7]。来自美国的一项研究显示,衰弱状态变坏比变好更常见,且更容易发生临近衰弱状态的转变,在每隔18个月的随访中,从衰弱恢复到健康状态的比例仅为0~0.9%[5]。这些研究的研究对象多为老年人。本研究进一步在中年人群中证实了这一结论。
研究结果显示,在首次体检健康和衰弱前期的人群中,多种社会人口学和生活方式因素与衰弱状态变化有关。与既往研究一致[4, 6-7],本研究发现年龄大、女性、低文化程度、吸烟和肥胖会增加衰弱状态恶化的风险。而既往研究对于饮酒与衰弱变化的关联结果不太一致,有些研究显示适量饮酒对衰弱状态恶化具有保护作用[4, 24],而有的研究并未发现此关联[25]。本研究未发现饮酒与衰弱状态恶化之间存在关联。遗憾的是,受限于调查问卷饮酒问题的设置,我们无法在每周饮酒者中进一步区分适量饮酒者和过量饮酒者,所以对该结果的解释仍需慎重。
本研究存在局限性。美兆健检机构定位于高端体检人群,体检者整体的社会经济水平和文化程度偏高,且因为数据可得性问题,本研究仅纳入美兆健检北京门店的数据,结果需谨慎外推。问卷信息通过研究对象自填获得,可能存在信息偏倚。由于体检人群数据缺乏长期死亡终点结局信息,无法在该人群中检验衰弱指数对死亡的预测能力。不过,我们之前用这种方法在50余万人的CKB队列中构建的衰弱指数对死亡有较好的预测能力,尤其是在中年人中,衰弱指数每增加0.1个单位,死亡风险增加68%[22]。构建衰弱指数的条目中,疾病和症状的占比较高,缺乏日常生活活动能力和工具性日常生活活动能力的功能性测量指标。不过既往研究显示,衰弱指数的构建并不依赖于特定内容的条目,即使不同研究纳入的变量不同,也能得到类似的结果。最后,由于该研究人群以中年人为主,老年人较少,衰弱水平和衰弱恶化水平总体仍较低,一定程度上影响了统计学功效,限制了我们进一步分人群特征(如年龄)探讨衰弱恶化的影响因素。
综上所述,在当前这个成年体检人群中,衰弱率随年龄增长,女性衰弱率高于男性。衰弱是动态变化的过程,年龄大、女性、吸烟、肥胖、低文化程度及其带来的可能的多种健康危险因素会增加衰弱状态恶化的风险。本研究也提示,基于定期常规采集的体检信息对成年人进行综合健康状态的动态评估是可行的,对未来发生不良结局风险高的人群采取有针对性的预防措施,降低人群疾病负担,具有重要的公共卫生学意义。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Clegg A, Young J, Iliffe S, et al. Frailty in elderly people[J]. Lancet, 2013, 381(9868): 752-762. DOI:10.1016/s0140-6736(12)62167-9 |
| [2] |
Lang PO, Michel JP, Zekry D. Frailty syndrome: a transitional state in a dynamic process[J]. Gerontology, 2009, 55(5): 539-549. DOI:10.1159/000211949 |
| [3] |
Belsky DW, Caspi A, Houts R, et al. Quantification of biological aging in young adults[J]. Proc Natl Acad Sci USA, 2015, 112(30): E4104-4110. DOI:10.1073/pnas.1506264112 |
| [4] |
Trevisan C, Veronese N, Maggi S, et al. Factors influencing transitions between frailty states in elderly adults: the progetto veneto anziani longitudinal study[J]. J Am Geriatr Soc, 2017, 65(1): 179-184. DOI:10.1111/jgs.14515 |
| [5] |
Gill TM, Gahbauer EA, Allore HG, et al. Transitions between frailty states among community-living older persons[J]. Arch Intern Med, 2006, 166(4): 418-423. DOI:10.1001/archinte.166.4.418 |
| [6] |
Niederstrasser NG, Rogers NT, Bandelow S. Determinants of frailty development and progression using a multidimensional frailty index: evidence from the English Longitudinal Study of Ageing[J]. PLoS One, 2019, 14(10): e0223799. DOI:10.1371/journal.pone.0223799 |
| [7] |
Etman A, Burdorf A, van der Cammen TJM, et al. Socio-demographic determinants of worsening in frailty among community-dwelling older people in 11 European countries[J]. J Epidemiol Community Health, 2012, 66(12): 1116-1121. DOI:10.1136/jech-2011-200027 |
| [8] |
Searle SD, Mitnitski A, Gahbauer EA, et al. A standard procedure for creating a frailty index[J]. BMC Geriatr, 2008, 8: 24. DOI:10.1186/1471-2318-8-24 |
| [9] |
Kulminski AM, Ukraintseva SV, Kulminskaya Ⅳ, et al. Cumulative deficits better characterize susceptibility to death in elderly people than phenotypic frailty: lessons from the cardiovascular health study[J]. J Am Geriatr Soc, 2008, 56(5): 898-903. DOI:10.1111/j.1532-5415.2008.01656.x |
| [10] |
Rockwood K, Andrew M, Mitnitski A. A comparison of two approaches to measuring frailty in elderly people[J]. J Gerontol A, 2007, 62(7): 738-743. DOI:10.1093/gerona/62.7.738 |
| [11] |
Wen CP, Cheng TYD, Tsai MK, et al. All-cause mortality attributable to chronic kidney disease: a prospective cohort study based on 462293 adults in Taiwan[J]. Lancet, 2008, 371(9631): 2173-2182. DOI:10.1016/s0140-6736(08)60952-6 |
| [12] |
陶庆梅, 王胜锋, 孙凤, 等. 北京健康体检人群γ-谷氨酰转肽酶水平与代谢综合征的关联分析[J]. 北京大学学报: 医学版, 2013, 45(3): 364-369. Tao QM, Wang SF, Sun F, et al. Association analysis of serum γ-glutamyltransferase with risk of metabolic sydrome in Beijing healthy population[J]. J Peking Univ: Health Sci, 2013, 45(3): 364-369. DOI:10.3969/j.issn.1671-167X.2013.03.006 |
| [13] |
Man S, Ma Y, Jin C, et al. Association between Helicobacter pylori infection and diabetes: a cross-sectional study in China[J]. J Diabetes Res, 2020, 2020: 7201379. DOI:10.1155/2020/7201379 |
| [14] |
Shi GP, Ma T, Zhu YS, et al. Frailty phenotype, frailty index and risk of mortality in Chinese elderly population-Rugao longevity and ageing study[J]. Arch Gerontol Geriatr, 2019, 80: 115-119. DOI:10.1016/j.archger.2018.11.001 |
| [15] |
Hoogendijk EO, Afilalo J, Ensrud KE, et al. Frailty: implications for clinical practice and public health[J]. Lancet, 2019, 394(10206): 1365-1375. DOI:10.1016/s0140-6736(19)31786-6 |
| [16] |
Gu DA, Dupre ME, Sautter J, et al. Frailty and mortality among Chinese at advanced ages[J]. J Gerontol B, 2009, 64(2): 279-289. DOI:10.1093/geronb/gbn009 |
| [17] |
Theou O, O'Connell MDL, King-Kallimanis BL, et al. Measuring frailty using self-report and test-based health measures[J]. Age Ageing, 2015, 44(3): 471-477. DOI:10.1093/ageing/afv010 |
| [18] |
Mitnitski A, Song XW, Skoog I, et al. Relative fitness and frailty of elderly men and women in developed countries and their relationship with mortality[J]. J Am Geriatr Soc, 2005, 53(12): 2184-2189. DOI:10.1111/j.1532-5415.2005.00506.x |
| [19] |
Hubbard RE. Sex differences in frailty[J]. Frailty Aging, 2015, 41: 41-53. DOI:10.1159/000381161 |
| [20] |
He B, Ma Y, Wang C, et al. Prevalence and risk factors for frailty among community-dwelling older people in China: a systematic review and Meta-analysis[J]. J Nutr Health Aging, 2019, 23(5): 442-450. DOI:10.1007/s12603-019-1179-9 |
| [21] |
Zheng Z, Guan SC, Ding H, et al. Prevalence and incidence of frailty in community-dwelling older people: Beijing longitudinal study of aging Ⅱ[J]. J Am Geriatr Soc, 2016, 64(6): 1281-1286. DOI:10.1111/jgs.14135 |
| [22] |
Fan JN, Yu CQ, Guo Y, et al. Frailty index and all-cause and cause-specific mortality in Chinese adults: a prospective cohort study[J]. Lancet Public Health, 2020, 5(12): e650-660. DOI:10.1016/S2468-2667(20)30113-4 |
| [23] |
Williams DM, Jylhävä J, Pedersen NL, et al. A frailty index for UK biobank participants[J]. J Gerontol A, 2019, 74(4): 582-587. DOI:10.1093/gerona/gly094 |
| [24] |
Shah M, Paulson D, Nguyen V. Alcohol use and frailty risk among older adults over 12 years: the health and retirement study[J]. Clin Gerontol, 2018, 41(4): 315-325. DOI:10.1080/07317115.2017.1364681 |
| [25] |
Strandberg AY, Trygg T, Pitkälä KH, et al. Alcohol consumption in midlife and old age and risk of frailty: alcohol paradox in a 30-year follow-up study[J]. Age Ageing, 2018, 47(2): 248-254. DOI:10.1093/ageing/afx165 |
 2021, Vol. 42
2021, Vol. 42