文章信息
- 王薇, 刘韫宁, 殷鹏, 王黎君, 刘江美, 齐金蕾, 由金玲, 林琳, 周脉耕.
- Wang Wei, Liu Yunning, Yin Peng, Wang Lijun, Liu Jiangmei, Qi Jinlei, You Jinling, Lin Lin, Zhou Maigeng
- 2018年中国心血管疾病死亡地点影响因素分析
- Analysis on factors associated with the place of death among individuals with cardiovascular diseases in China, 2018
- 中华流行病学杂志, 2021, 42(8): 1429-1436
- Chinese Journal of Epidemiology, 2021, 42(8): 1429-1436
- http://dx.doi.org/10.3760/cma.j.cn112338-20201027-01283
-
文章历史
收稿日期: 2020-10-27
心血管疾病(cardiovascular diseases,CVD)位居我国城乡居民死亡原因之首[1]。2017年,我国人群CVD标化死亡率为261.90/10万,死亡约437.80万余人,占全死因死亡的41.89%[2]。心血管疾病以其发病率高、致残率高、死亡率高、复发率高等特点,已成为影响我国居民健康的重大公共卫生问题[3]。
死亡地点研究是临终关怀的重要内容之一。依据死亡地点信息,能够了解死亡于不同场所的人群特征,有利于提高死因数据报告的质量、完善死因监测系统。常见的死亡地点包括医疗卫生机构、来院途中、家中、养老服务机构等,且患者死亡地点受个人因素、疾病相关因素、社会因素等影响[4-5]。2018年,我国人群在医疗卫生机构死亡者仅为21.49%,而死于家中者占73.37%[5]。医疗卫生机构是我国面向基层人群提供医疗服务的重要单位,而以CVD为代表的慢性病保健则是医疗卫生机构分级管理应用与实施的重要对象[3]。掌握我国人群CVD死亡地点分布特征及影响因素,对提高临终关怀的质量、制定卫生保健政策具有重要意义[4]。目前,我国人群CVD死亡地点及影响因素研究较少。本研究基于我国人口死亡信息登记管理系统死因监测数据,描述2018年全国及分省CVD死亡地点分布特征,探索CVD死亡地点影响因素,衡量CVD死亡地点在省际间变异程度,并分析影响因素对省际空间差异的解释程度,以期对我国制定CVD健康管理政策措施提供证据支持。
资料与方法1. 资料来源:死亡数据来自全国人口死亡信息登记管理系统中的死因监测系统(National Cause-of-Death Reporting System,CDRS)。该系统遍布31个省(自治区、直辖市),覆盖超过3亿监测人口(约占我国总人口的24%)[5]。采用《疾病和有关健康问题的国际统计分类(ICD-10)》编码选择CVD死亡个案资料,本研究中CVD编码范围:I00~I99,包括I00~I02:风湿热和风湿性心脏病,I11~I13:高血压性心脏和/或肾脏病,I20~I25:缺血性心脏病,I60~I69:脑血管病,以及I00~I99中除以上ICD编码范围之外的其他循环系统疾病[5]。
2. 数据质量控制:为保证死因监测系统资料的高质量和较高可信度,在进行数据分析和形成结果之前对数据质量进行了评价。由于漏报很难避免,本次分析通过对所收集的资料进行数据清洗,并对整体质量和每个监测点的数据质量进行比较和判断,将一些认为是漏报严重、有可能影响总体结果的监测点数据进行剔除,形成最终数据库。本次分析中原卫生部死因统计系统和全国疾病监测系统监测点以死亡率 < 4.5‰为剔除标准,2013年新增加的监测点以死亡率 < 5.0‰为剔除标准,共剔除93个监测点的数据,最终纳入512个监测点的数据进行汇总分析,纳入分析的监测点最低死亡率为4.5‰[5]。
3. 统计学分析:采用频数(%)描述2018年我国死因监测地区不同人群CVD死亡地点分布特征及构成情况。采用多水平logistic回归模型探索CVD医疗机构死亡的影响因素,解释变量资料包括:人口统计学资料(性别、年龄、婚姻状况);个人社会经济水平(职业、文化程度);疾病相关因素(根本死因);区域社会经济因素(城乡、地区、平均受教育年限、城镇化率、每万人医疗机构床位数),其中,平均受教育年限指对一定时期、一定区域某一人口群体接受学历教育(包括成人学历教育,不包括各种学历培训)的年数总和的平均数,城镇化率指城镇人口占总人口(包括农业与非农业)的比重,每万人医疗机构床位数指每万人口拥有的医疗卫生机构床位数。二水平logistic模型构建过程:以死亡地点是否为医疗卫生机构为因变量,首先建立二水平(省级为水平2、个人为水平1)logistic回归的随机截距空模型(模型1)探索各水平随机效应,利用中位比值比(median odds ratio)测量各水平间差异[6]。依次建立多个二水平logistic随机截距模型,逐步将人口统计学特征(模型2)、个人社会经济状况(模型3)、疾病相关因素(模型4)、区域社会经济因素(模型5)等解释变量纳入分析。在探索以上因素与CVD医疗卫生机构死亡关联性的同时,通过比较不同模型各水平随机效应的方差改变值,说明不同变量簇对分省水平随机效应方差的解释比例(proportion change in variance)[7-9]。在二水平logistic随机截距模型基础上,对水平1解释变量的模型系数进行检验,并将具有显著水平的解释变量作为随机效应,构建随机系数模型,同时检验水平1与水平2的跨层交互作用,探索水平2解释变量对水平1解释变量的效应修饰作用[10-11]。本研究中采用双侧检验,检验水准为α=0.05。数据清洗及分析过程在SAS 9.4软件及MLwiN 3.01软件中完成。
结果1. CVD死亡地点分布特征:2018年,我国死因监测地区共有853 832人死于CVD,其中,死于家中有661 625人,占CVD总死亡人数的比例(77.49%)最高;其次,有156 441人(18.32%)死于医疗卫生机构,13 361人(1.56%)死于养老服务机构,10 333人(1.21%)死于来院途中。不同特征人群CVD死亡地点分布特征不同。见表 1。
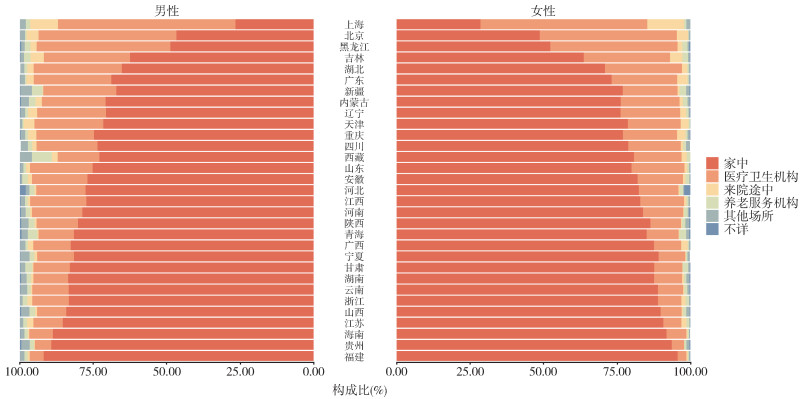
2. 分省CVD死亡地点构成:所有省份均为发生在家中的CVD死亡占比最高,其次为医疗卫生机构。其中,CVD家中死亡占比最高的5个省份为福建省(93.77%)、贵州省(91.22%)、海南省(90.14%)、江苏省(88.12%)和山西省(86.71%);最低的5个省份为上海市(27.67%)、北京市(47.66%)、黑龙江省(50.33%)、吉林省(63.04%)和湖北省(68.01%)。CVD医疗卫生机构死亡占比最高的5个省份为上海市(58.51%)、北京市(46.81%)、黑龙江省(44.55%)、吉林省(29.34%)和湖北省(28.20%);最低的5个省份为福建省(3.87%)、贵州省(4.95%)、海南省(7.48%)、江苏省(8.05%)和山西省(8.70%)。见图 1。
|
| 图 1 2018年不同省份心血管疾病死亡地点构成情况 |
3. 医疗卫生机构CVD死亡影响因素分析:2018年,我国发生在医疗卫生机构的CVD死亡主要影响因素有性别、年龄、民族、婚姻状况、文化程度、职业、根本死因、城乡等。通过建立不纳入解释变量的省级、个人的二水平logistic随机截距模型(模型1)发现,CVD医疗卫生机构死亡在省级水平的变异性差异有统计学意义。在模型1中纳入水平2和水平1各解释变量,构建二水平logistic随机截距模型,同时检验水平1与水平2同类解释变量的跨层交互作用,未见水平2解释变量对水平1解释变量具有明显效应修饰作用。见表 2。
二水平logistic随机截距模型主要结果:模型2在模型1中加入了人口统计学特征,省级水平方差减少为0.623,解释了21.24%的省级空间差异。模型3在模型2中加入了个人社会经济状况,省级水平方差减少为0.432,相较于模型1,解释了45.39%的省级空间差异。模型4在模型3中加入了疾病相关因素,省级水平方差减少为0.432,相较于模型1,解释了45.39%的省级空间差异。模型5在模型4中加入了区域社会经济因素,省级水平方差减少为0.507,相较于模型1,解释了35.90%的省级空间差异;固定效应结果显示,城市地区CVD患者发生在医疗卫生机构死亡的可能性是农村地区的1.157(95%CI:1.140~1.174)倍,而是否居住西部/中部/东部地区、人均GDP(元)、每万人医疗机构床位数(张)、平均受教育年限(年)与CVD医疗卫生机构死亡之间未见统计学关联。总体来说,对CVD医疗卫生机构死亡的空间差异影响较大的仍是个体年龄、性别及社会经济地位等因素。见表 2。
讨论本研究基于我国死因监测数据,描述了2018年我国及分省CVD死亡地点分布特征,探索了发生在医疗卫生机构的CVD死亡影响因素,并分析了人口统计学特征、个人社会经济状况、疾病相关因素、区域社会经济因素等对省级差异的解释程度。本研究发现,CVD死亡地点在不同人群中分布特征存在差异,且存在一定空间差别。发生在家中的CVD死亡最多,其次为医疗卫生机构;随着年龄的增长,医疗卫生机构死亡的可能性降低;文化程度高、经济条件好、居住在城市地区的CVD患者在医疗卫生机构死亡的可能性较高。
我国CVD人群发生在家中的死亡占比最高(>70%),其次为发生在医疗卫生机构的死亡(< 20%)。这与我国第三次死因回顾调查结果相近,表明我国过去近20年中,死亡地点分布情况未见明显变化[12]。Cross等[13]通过对2003-2017年美国死因监测数据中CVD死亡个案分析发现,CVD医院死亡比例从2003年的36.5%下降至2017年的27.3%,总体高于我国水平;在家死亡比例则从2003年21.3%上升至2017年的30.9%,远低于我国水平。有研究表明,过去100年间死亡地点在发达国家的变化大致可分为三个阶段:20世纪初因缺乏照料服务和医疗技术,90%以上个体死于家中;此后,随着医疗技术的进步和健康服务可获得性,死亡地点逐步从家中转移到病房,死于医院的比例逐步上升并在20世纪70年代达到80%左右;然而,死亡地点的“医院化”占用了大量资源,不必要的医学干预对患者的尊严和自主性造成伤害,不能满足家庭对患者关怀的期待,因此,自20世纪70年代后,为了发展临终关怀和家庭康复,临终照护质量逐渐被强调,政策向支持居家临床照料倾斜,姑息治疗等生命晚期照料模式业已成熟,在家死亡比例再次上升。目前,大多数发达国家正从第二阶段向第三阶段转变,而发展中国家死亡地点的变化正处在从第一阶段向第二阶段转变中[14-18]。
本研究发现,女性、15~44岁人群、汉族、已婚者、具有大专/大学/研究生文化程度者、专业技术人员/职员/公务员及离退休人员,且居住在城市地区的CVD患者发生在医疗卫生机构死亡的可能性较大。女性CVD患者在医疗卫生机构死亡可能性大可能与女性较男性具有更高的期望寿命,因伴侣早逝而选择入院治疗并死于医院有关[19],但国内外研究对性别与死亡地点的关联研究尚无定论[4, 16]。随着年龄的增加,CVD医疗卫生机构死亡的比例降低,可能与我国文化背景有关:儿童就医选择一般由其亲属或监护人做出,中国的家本位文化和以家庭为基础的社会结构中,子女往往受到特别照顾和关注,其健康情况不仅受到家庭的高度重视,也更能驱动家庭的就医选择并调动家庭拥有的各种资源[20];而对于老龄人群来说,多数人有落叶归根的意识,希望老年在故乡度过,并选择在家中去世[4]。相较于汉族人群,少数民族CVD患者发生在医疗卫生机构死亡的可能性更小,但差异并不明显,这可能与文化信仰、价值观、个人偏好以及医疗卫生服务可及性有关,尚需进一步研究证明[16]。相较于已婚,未婚、丧偶、离异者CVD医疗卫生机构死亡可能性较小,可能与住院治疗缺乏家庭支持和照料有关,因此未选择住院治疗,与相关研究一致[4, 19]。文化程度、职业、城乡是我国CVD人群医疗卫生机构死亡的重要影响因素,文化程度高、职业稳定、居住在城市地区的CVD人群发生在医疗卫生机构死亡的可能性较大,这与该类人群具有较好的社会经济地位及良好的医疗卫生服务可及性有关[4, 21],与国内其他研究结论一致[4, 21]。然而,综述研究指出,西方国家社会剥夺程度较高者死于医院的可能性更大[22],低文化程度、缺乏社会支持以及医疗保障的人群更有可能在医院死亡[23-24]。尽管国内外研究在个人社会经济状况对死亡地点的影响方面得出截然相反的结论,但其影响机制理论上可能相同,即在任何文化背景下,人们都倾向于临终前在相对安全、舒适且能够得到良好照料的地方度过[16]。目前我国临终关怀事业及家庭照料模式方兴未艾,CVD临终者在医疗卫生机构将得到更好照料,而西方国家临终者则在家中或临终关怀机构得到较高生活质量[16]。此外,根本死因对CVD医疗卫生机构死亡亦产生一定影响。根本死因对死亡地点的影响主要由疾病性质决定,国内外多项研究发现,发展缓慢且进展不规则的疾病如慢性心力衰竭一般会给患者留下时间来选择何处死亡,可能死于医院;而发病迅速、致死快的心源性猝死患者可能由于来不及就医而死于家中或来院途中[4, 25-26]。因此,急性CVD患者死亡地点分布或与区域医疗救治水平有关,应与慢性CVD患者死亡地点影响因素区别考虑。
我国CVD医疗卫生机构死亡在省级水平上存在显著空间差异,或与其影响因素分布不同有关。上海、北京等发达地区,居民具有较高的文化程度和社会经济地位,且城市具有完善的医疗卫生系统及医疗资源可及性,医疗卫生机构死亡占比较高。然而,江苏、浙江、福建等较发达地区CVD医疗卫生机构死亡占比较低,可能与当地习俗、临终者照料方式或相关政策有关[17]。总体来看,人口统计学特征及个人社会经济状况解释了近50%的CVD医疗机构死亡省际差异,而区域社会经济因素对该差异的解释程度并不高。有研究指出,CVD区域水平和个体水平之间的跨层交互作用能够帮助识别社会经济因素对个体结局的调节作用,即效应修饰作用或背景效应[11, 27-28]。然而,本研究未见地区分布、人均GDP(元)、每万人医疗机构床位数(张)、平均受教育年限(年)与个体水平解释变量之间的跨层交互效应存在显著统计学关联。这可能提示,背景效应对CVD发病、患病或死亡地点或存在一定影响,然而在我国死亡地点发展历程的现阶段,个人因素如个人意愿、文化程度、职业、疾病类型等可能是CVD医疗卫生机构死亡的主导因素[16]。
本研究存在局限性。从数据收集资料来看,作为可能影响CVD医疗卫生机构死亡的因素,本研究未纳入个体层面的意愿死亡地点[17, 29-32]、诊断后存活时间[4, 33-34]、与医疗服务机构地理距离[35-37]、家庭照料情况与社会支持[4, 36]、个人医疗保障情况[36]等信息,以及区域层面关于医疗卫生投入[17, 36]、医疗资源配置[17, 35-36]、医疗服务可及性[31, 35, 38]等信息。研究者应根据研究地区和人群特点,尽可能收集齐全影响死亡地点的相关信息并按照标准进行分类及探索[4, 36]。此外,急性和慢性CVD患者死亡地点分布可能存在较大差异,本研究未能从根本死因上明确区分急性及慢性CVD患者,也未能掌握二者死亡地点分布特征影响因素的差异。从分析方法来看,由于本研究样本量较大,几乎所有解释变量在统计学上均有阳性结果,但在公共卫生实践中未必有指导意义。如,性别、民族、CVD根本死因类别等,不同组之间差异并不大,应在实际工作中结合当地的文化背景和时代因素进行判定[21]。
死亡地点及影响因素研究有助于解释人群死亡地点差异原因,对提高临终关怀的质量、制定卫生保健政策具有重要意义。近年来,全球老龄化进程加速后,死亡质量与临终照料被逐渐引起重视。正基于此,发达国家逐步重视家庭在临终照护中的作用并通过一些社会政策来支持居家临终照护。然而,我国临终照料与临终关怀事业的发展仍处在起步阶段,公众对于死亡质量与临终关怀的认识还较为有限。作为距离城乡居民最近的基层卫生服务机构,以CVD为代表的慢性病保健、急救及临终关怀则是医疗卫生机构分级管理应用与实施的重要对象。在我国CVD患者临终地点仍以在家死亡为主的背景下,应进一步推进农村卫生室和城市社区卫生服务中心的发展,提高村医或社区医生医疗服务水平,在兼顾社会宏观因素和个人意愿的条件下,兼顾急性和慢性CVD患者实际情况,在提高急性事件医疗救治水平的同时,有针对性地形成“家庭照护+上门医疗服务”的居家临终照护模式,将是我国未来的重要发展方向[17, 32]。这不仅能够尊重多数患者在家死亡的意愿,提高CVD患者临终生活质量,减轻临终者家人的经济负担,也可以缓解死于医院所带来的医院床位资源紧缺[14, 32]。同时,鉴于CVD死亡地点人群和地区分布差异性,还要促进临终关怀资源分布的均衡性,逐步减小人群死亡质量差距[14, 17]。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
国家心血管病中心. 中国心血管病报告2018[M]. 北京: 中国大百科全书出版社, 2019. National Center for Cardiovascular Disease, China. Report on cardiovascular diseases in China 2018[M]. Beijing: Encyclopedia of China Publishing House, 2019. |
| [2] |
Institution of Health Metrics and Evaluation. GBD results tool[EB/OL]. [2020-10-08]. http://ghdx.healthdata.org/gbd-results-tool.
|
| [3] |
姜申易, 吴彬, 于晓松. 我国城乡居民心脑血管疾病死亡地点分析[J]. 中国卫生统计, 2020, 37(3): 448-451. Jiang SY, Wu B, Yu XS. Analysis on the place of death among residents with cardiovascular disease[J]. Chin J Health Stat, 2020, 37(3): 448-451. |
| [4] |
周脉耕, 杨功焕. 死亡地点影响因素研究进展[J]. 中华预防医学杂志, 2009, 43(6): 535-537. Zhou MG, Yang GH. Progress of research on associated factors of place of death[J]. Chin J Prev Med, 2009, 43(6): 535-537. DOI:10.3760/cma.j.issn.0253-9624.2009.06.021 |
| [5] |
中国疾病预防控制中心慢性非传染性疾病预防控制中心, 国家卫生健康委统计信息中心. 中国死因监测数据集-2018[M]. 北京: 中国科学技术出版社, 2019. National Center for Chronic and Non-communicable Disease Control and Prevention, Chinese Center for Disease Control and Prevention, National Health Statistics Information Center, National Health Commission. China mortality surveillance yearbook, 2018[M]. Beijing: Science and Technology of Press of China, 2019. |
| [6] |
Merlo J, Chaix B, Ohlsson H, et al. A brief conceptual tutorial of multilevel analysis in social epidemiology: using measures of clustering in multilevel logistic regression to investigate contextual phenomena[J]. J Epidemiol Commun Health, 2006, 60(4): 290-297. DOI:10.1136/jech.2004.029454 |
| [7] |
Merlo J, Chaix B, Yang M, et al. A brief conceptual tutorial of multilevel analysis in social epidemiology: linking the statistical concept of clustering to the idea of contextual phenomenon[J]. J Epidemiol Commun Health, 2005, 59(6): 443-449. DOI:10.1136/jech.2004.023473 |
| [8] |
李镒冲. 我国高血压患病、知晓、治疗和控制的多水平空间分析[D]. 北京: 中国疾病预防控制中心, 2016. Li YC. Multilevel spatial analysis of hypertension prevalence, awareness, treatment and control in China[D]. Beijing: Chinese Center for Disease Control and Prevention, 2016. |
| [9] |
杨珉, 李晓松. 医学和公共卫生研究常用多水平统计模型[M]. 北京: 北京大学医学出版社, 2007. Yang M, Li XS. Multilevel analysis model in medical and public health research[M]. Beijing: Peking University Medical Press, 2007. |
| [10] |
冯国双, 刘德平. 医学研究中的logistic回归分析及SAS实现[M]. 2版. 北京: 北京大学医学出版社, 2015. Feng GS, Liu DP. Logistic regression and SAS software[M]. 2nd ed. Beijing: Peking University Medical Press, 2015. |
| [11] |
何柳, 施小明, 胡永华. 地区社会经济水平与心血管疾病研究进展[J]. 中国公共卫生, 2014, 30(7): 936-939. He L, Shi XM, Hu YH. Progress of research on regional social-economic level and cardiovascular disease[J]. Chin J Public Health, 2014, 30(7): 936-939. DOI:10.11847/zgggws2014-30-07-27 |
| [12] |
陈竺. 全国第三次死因回顾抽样调查报告[M]. 北京: 中国协和医科大学出版社, 2008. Chen Z. Report on retrospective sampling survey of cause of death in China[M]. Beijing: Peking Union Medical College Press, 2008. |
| [13] |
Cross SH, Kaufman BG, Mentz RJ, et al. Trends in place of death for individuals with cardiovascular disease in the United States[J]. J Am Coll Cardiol, 2019, 74(15): 1943-1946. DOI:10.1016/j.jacc.2019.08.1015 |
| [14] |
张立龙, 韩润霖. 中国老年人临终地点及影响因素研究[J]. 人口学刊, 2020, 42(3): 102-112. Zhang LL, Han RL. A study on the death site among the elderly and its influencing factors in China[J]. Popul J, 2020, 42(3): 102-112. DOI:10.16405/J.CNKI.1004-129X.2020.03.009 |
| [15] |
Bowling A. The hospitalisation of death: should more people die at home?[J]. J Med Eth, 1983, 9(3): 158-161. DOI:10.1136/jme.9.3.158 |
| [16] |
Gu DA, Liu GY, Vlosky DA, et al. Factors associated with place of death among the Chinese oldest old[J]. J Appl Gerontol, 2007, 26(1): 34-57. DOI:10.1177/0733464806296057 |
| [17] |
Broad JB, Gott M, Kim H, et al. Where do people die? An international comparison of the percentage of deaths occurring in hospital and residential aged care settings in 45 populations, using published and available statistics[J]. Int J Public Health, 2013, 58(2): 257-267. DOI:10.1007/s00038-012-0394-5 |
| [18] |
Cross SH, Warraich HJ. Changes in the place of death in the United States[J]. N Engl J Med, 2019, 381(24): 2369-2370. DOI:10.1056/NEJMc1911892 |
| [19] |
Hedinger D, Braun J, Zellweger U, et al. Moving to and dying in a nursing home depends not only on health-an analysis of socio-demographic determinants of place of death in Switzerland[J]. PLoS One, 2014, 9(11): e113236. DOI:10.1371/journal.pone.0113236 |
| [20] |
袁兆宇, 高良敏. 死亡医学化的社会阶梯与文化抉择——基于云南省某市2009-2014年人口死亡地点分析[J]. 北京社会科学, 2018(1): 86-93. Yuan ZY, Gao LM. Social gradient and culture alternative in medicalization of death[J]. Beijing Soc Sci, 2018(1): 86-93. DOI:10.13262/j.bjsshkxy.bjshkx.180108 |
| [21] |
周脉耕, 杨功焕. 中国人群死亡地点影响因素研究[J]. 疾病监测, 2009, 24(5): 382-385. Zhou MG, Yang GH. Factors associated with place of death in China[J]. Dis Surveill, 2009, 24(5): 382-385. DOI:10.3784/j.issn.1003-9961.2009.05.022 |
| [22] |
Neergaard MA, Brunoe AH, Skorstengaard MH, et al. What socio-economic factors determine place of death for people with life-limiting illness? A systematic review and appraisal of methodological rigour[J]. Palliat Med, 2019, 33(8): 900-925. DOI:10.1177/0269216319847089 |
| [23] |
Berger A, Pereira D, Baker K, et al. A commentary: social and cultural determinants of end-of-life care for elderly persons[J]. Gerontologist, 2002, 42(Suppl 3): 49-53. DOI:10.1093/geront/42.suppl_3.49 |
| [24] |
Bruera E, Russell N, Sweeney C, et al. Place of death and its predictors for local patients registered at a comprehensive cancer center[J]. J Clin Oncol, 2002, 20(8): 2127-2133. DOI:10.1200/JCO.2002.08.138 |
| [25] |
Hayashi M, Shimizu W, Albert CM. The spectrum of epidemiology underlying sudden cardiac death[J]. Circ Res, 2015, 116(12): 1887-1906. DOI:10.1161/CIRCRESAHA.116.304521 |
| [26] |
Poole JE, Prutkin JM. Subcutaneous implantable cardioverter-defibrillator finding a place in sudden cardiac death prevention: emerging or emerged?[J]. J Am Coll Cardiol, 2017, 70(7): 842-844. DOI:10.1016/j.jacc.2017.06.055 |
| [27] |
Chuang YC, Li YS, Wu YH, et al. A multilevel analysis of neighborhood and individual effects on individual smoking and drinking in Taiwan[J]. BMC Public Health, 2007, 7: 151. DOI:10.1186/1471-2458-7-151 |
| [28] |
Diez-Roux AV, Link BG, Northridge ME. A multilevel analysis of income inequality and cardiovascular disease risk factors[J]. Soc Sci Med, 2000, 50(5): 673-687. DOI:10.1016/s0277-9536(99)00320-2 |
| [29] |
Ali M, Capel M, Jones G, et al. The importance of identifying preferred place of death[J]. BMJ Support Palliat Care, 2019, 9(1): 84-91. DOI:10.1136/bmjspcare-2015-000878 |
| [30] |
Evans R, Finucane A, Vanhegan L, et al. Do place-of-death preferences for patients receiving specialist palliative care change over time?[J]. Int J Palliat Nurs, 2014, 20(12): 579-583. DOI:10.12968/ijpn.2014.20.12.579 |
| [31] |
Tan WS, Bajpai R, Low CK, et al. Individual, clinical and system factors associated with the place of death: A linked national database study[J]. PLoS One, 2019, 14(4): e0215566. DOI:10.1371/journal.pone.0215566 |
| [32] |
Gomes B, Calanzani N, Gysels M, et al. Heterogeneity and changes in preferences for dying at home: a systematic review[J]. BMC Palliat Care, 2013, 12: 7. DOI:10.1186/1472-684X-12-7 |
| [33] |
Mccusker J. Where cancer patients die: an epidemiologic study[J]. Public Health Rep, 1983, 98(2): 170-176. DOI:10.1016/S0033-3506(83)80076-6 |
| [34] |
Axelsson B, Christensen SB. Place of death correlated to sociodemographic factors: A study of 203 patients dying of cancer in a rural Swedish county in 1990[J]. Palliat Med, 1996, 10(4): 329-335. DOI:10.1177/026921639601000409 |
| [35] |
Kalseth J, Halvorsen T. Relationship of place of death with care capacity and accessibility: a multilevel population study of system effects on place of death in Norway[J]. BMC Health Serv Res, 2020, 20(1): 454. DOI:10.1186/s12913-020-05283-6 |
| [36] |
Gao W, Chukwusa E, Verne J, et al. The role of service factors on variations in place of death: an observational study[M]. Southampton (UK): NIHR Journals Library, 2019.
|
| [37] |
Chukwusa E, Yu PH, Verne J, et al. Regional variations in geographic access to inpatient hospices and place of death: A population-based study in England, UK[J]. PLoS One, 2020, 15(4): e231666. DOI:10.1371/journal.pone.0231666 |
| [38] |
Johnson MJ, Allgar V, Chen H, et al. The complex relationship between household income of family caregivers, access to palliative care services and place of death: A national household population survey[J]. Palliat Med, 2018, 32(2): 357-365. DOI:10.1177/0269216317711825 |
 2021, Vol. 42
2021, Vol. 42