文章信息
- 张瑞, 张德生, 王若楠, 尹春, 白朝, 黄文雅, 杨景丽, 黄佩瑶, 柳念, 陈晓亮, 王玉峰, 程宁, 白亚娜.
- Zhang Rui, Zhang Desheng, Wang Ruonan, Yin Chun, Bai Zhao, Huang Wenya, Yang Jingli, Huang Peiyao, Liu Nian, Chen Xiaoliang, Wang Yufeng, Cheng Ning, Bai Yana
- 体质指数、血压与糖尿病发病关系的巢式病例对照研究
- Relationship of body mass index and blood pressure with diabetes: a nested case-control study
- 中华流行病学杂志, 2021, 42(4): 662-667
- Chinese Journal of Epidemiology, 2021, 42(4): 662-667
- http://dx.doi.org/10.3760/cma.j.cn112338-20200401-00493
-
文章历史
收稿日期: 2020-04-01
2. 金川集团职工医院, 金昌 737100;
3. 兰州大学基础医学院 730000
2. Workers'Hospital of Jinchuan Group, Jinchang 737100, China;
3. School of Basic Medical Sciences, Lanzhou University, Lanzhou 730000, China
据国际糖尿病联盟(International Diabetes Federation)统计,截至2019年全球糖尿病患病人数约4.63亿,患病率达9.3%,预计到2045年全球将有7亿糖尿病患者,而中国糖尿病患病人数约1.16亿,连续多年居世界首位[1]。糖尿病及其并发症是导致我国居民致残及死亡的主要原因之一,高血压、超重、肥胖是引起糖尿病发生、发展的独立危险因素[2-4]。糖尿病与高血压、超重、肥胖、吸烟和低体力活动等危险因素共存,可增加脑卒中及冠心病的发生风险[5]。因此,合理控制血压及体重对于预防糖尿病及心脑血管疾病、降低疾病负担至关重要。本研究基于金昌队列分析不同BMI及血压水平与新发糖尿病的关系,以及两者对糖尿病的联合作用。
对象与方法1. 研究对象:采用巢式病例对照研究,选取金昌队列2011年6月至2013年12月基线调查时无糖尿病及恶性肿瘤,且身高、体重、血压等资料完整者29 572名作为研究对象。以第一次随访期间(2013-2015年)新发的1 021例糖尿病患者作为病例组,在同期随访期间未新发糖尿病、循环系统及内分泌系统疾病者中,按照性别相同、年龄±2岁进行1∶1匹配,选取1 021名对照组,最终共纳入2 042名研究对象。
2. 研究方法:主要通过流行病学调查、体格检查及生理生化检测收集资料。流行病学调查由统一培训合格的调查员经研究对象知情同意后,进行一对一问卷调查,内容包括一般人口学特征、职业史、行为生活方式、疾病史及家族史等。体格检查及生理生化检测由金川集团职工医院的医务人员按照标准化流程进行。血压采用AMPa11公司生产的电子血压计测量(BP705),待研究对象至少安静休息30 min后,连续测量3次坐位上臂血压并取均值。身高及体重采用深圳双佳电子有限公司生产的电脑人体秤(SK-X80/TCS-160D-W/H)测量,并计算BMI(kg/m2)。采用日立公司生产的7600-020型全自动生化分析仪检测FPG、尿酸、TC、TG、HDL-C、LDL-C。FPG、尿酸、TC经氧化酶法测定,TG经甘油磷酸氧化酶-过氧化物酶法测定,HDL-C、LDL-C经酶直接法测定。本研究通过兰州大学公共卫生学院医学伦理委员会及金川集团职工医院伦理委员会审查。
3. 相关定义及诊断标准:新发糖尿病:FPG≥7.0 mmol/L和(或)自我报告有糖尿病临床诊断和(或)自我报告使用控血糖药物[6],并且自我报告糖尿病诊断时间在基线调查日期之后;高血压:未使用降压药物的情况下,SBP≥140 mmHg(1 mmHg=0.133 kPa)和(或)DBP≥90 mmHg,或血压低于140/90 mmHg,但既往诊断为高血压并服用降压药[7];参照《中国成人超重和肥胖症预防与控制指南》将BMI定义为4个水平:消瘦(< 18.5 kg/m2)、正常(18.5~23.9 kg/m2)、超重(24.0~27.9 kg/m2)、肥胖(≥28.0 kg/m2)[8];高尿酸血症:血尿酸水平男性 > 420 μmol/L,女性 > 360 μmol/L[9];高TC血症:血清TC≥6.2 mmol/L;高TG血症:血清TG≥2.3 mmol/L;低HDL-C血症:血清HDL-C < 1.0 mmol/L;高LDL-C血症:血清LDL-C≥4.1 mmol/L[10]。
4. 统计学分析:采用SPSS 24.0软件进行数据分析。分类变量采用例数及构成比进行描述,通过χ2检验比较病例与对照的基线特征差异。呈正态分布的连续变量采用x±s进行描述,通过t检验比较基线特征差异,不符合正态分布的连续变量采用M(P25,P75)描述,通过Mann-Whitney U非参数检验比较基线特征差异。采用logistic模型分析不同性别BMI、血压与糖尿病之间的关系、以及不同BMI及血压水平组合对新发糖尿病的影响。应用相加及相乘模型分析高血压及超重/肥胖对新发糖尿病是否存在交互作用。参照文献[11]编制的Excel表计算交互作用指数(the synergy index,S)、相对超额危险度(relative excess risk due to interaction,RERI)、归因比(attributable proportion due to interaction,AP),判断是否存在相加交互作用。所有检验均为双侧检验,以P < 0.05为差异有统计学意义。
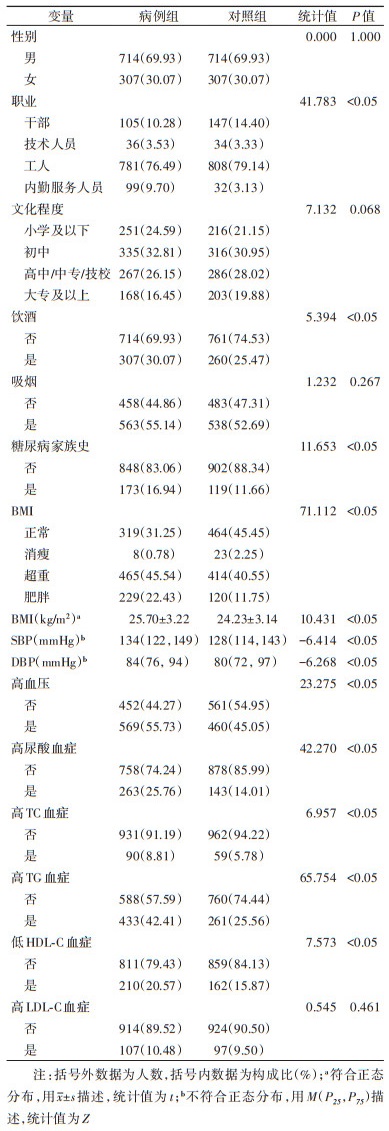
结果1. 基本信息:共纳入2 042名研究对象,包括1 021例病例及1 021名对照,其中,病例组年龄为(54.70±12.19)岁,对照组年龄为(54.77±11.64)岁。研究对象中,男性占69.93%,职业均以工人为主,文化程度以初中居多。病例组与对照组基线职业、饮酒情况、糖尿病家族史、BMI、高血压、高尿酸血症、高TC血症、高TG血症、低HDL-C血症之间的差异均有统计学意义,文化程度及吸烟间的差异无统计学意义。病例组饮酒、有糖尿病家族史、超重及肥胖、高血压、高尿酸血症、高TC血症、高TG血症、低HDL-C血症的比例以及BMI、SBP、DBP的平均水平均高于对照组(表 1)。
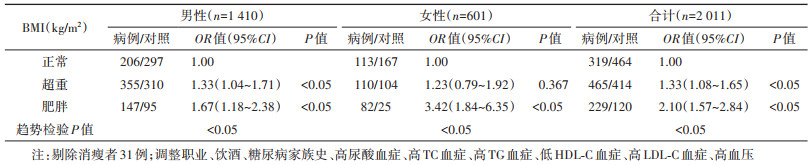
2. BMI与糖尿病的发生风险:将职业、饮酒、糖尿病家族史、高尿酸血症、高TC血症、高TG血症、低HDL-C血症、高LDL-C血症、高血压、BMI纳入多因素条件logistic回归模型进行分析,结果显示,随着BMI水平的递增,金昌队列人群糖尿病的发生风险呈上升趋势(趋势检验P < 0.05)。超重、肥胖者糖尿病的发生风险分别是正常体重人群的1.33倍(95%CI:1.08~1.65)、2.10倍(95%CI:1.57~2.84)(表 2)。
3. 血压与糖尿病的发生风险:多因素logistic回归分析结果显示,与非高血压患者相比,基线高血压患者糖尿病的发生风险增加了25%。随着SBP、DBP水平的递增,糖尿病的发生风险呈上升趋势(趋势检验P < 0.05)。女性人群中,相对于SBP < 120 mmHg者,SBP为120~、130~、≥140 mmHg者糖尿病的发生风险分别是2.13倍(95%CI:1.11~4.11)、2.84倍(95%CI:1.50~5.40)及3.74倍(95%CI:1.99~6.70)。DBP为85~、≥90 mmHg者糖尿病的发生风险分别是DBP < 80 mmHg者的3.65倍(95%CI:1.80~7.39)、1.96倍(95%CI:1.19~3.24)(表 3)。
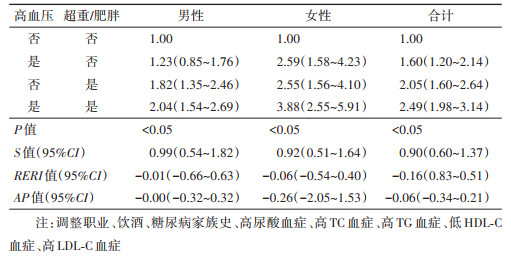
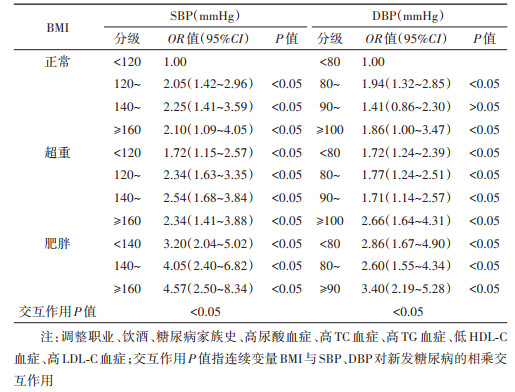
4. BMI、血压对糖尿病的联合作用:超重/肥胖与高血压对糖尿病的发生存在相乘交互作用(P < 0.05),但未见相加交互作用(表 4)。高血压与超重/肥胖共存时,男性、女性糖尿病的发生风险分别是体重及血压正常人群的2.04倍(95%CI:1.54~2.69)、3.88倍(95%CI:2.55~5.91)。肥胖且SBP≥160 mmHg者糖尿病的发生风险是体重及SBP正常者的4.57倍(95%CI:2.50~8.34),肥胖且DBP≥90 mmHg者糖尿病的发生风险是体重及DBP正常者的3.40倍(95%CI:2.19~5.28)。见表 5。
糖尿病是由环境及遗传因素联合导致的一种复杂的慢性疾病,与社会、行为及生活方式等因素密切相关,高血压、超重、肥胖等与糖尿病及相关心脑血管疾病的发生、发展密切相关[2-4]。BMI是识别及预测2型糖尿病的良好指标[12]。国内对于211 833名研究对象随访3.1年,经多因素调整后超重和肥胖组糖尿病的发生风险是正常人群的2.36倍、5.22倍[13],高于本研究结果,可能与本队列随访时间较短有关。其次,金昌队列人群属于职业人群,在就业时需参加体检,健康水平相对较高。本研究中,高血压患者糖尿病发生风险是非高血压者的1.25倍,女性人群糖尿病的发生风险随血压的递增呈上升趋势,女性血压仅处于正常高值血压范围(SBP为120~139 mmHg和/或DBP为80~89 mmHg),即可增加糖尿病的发生风险,并且SBP所致的糖尿病发生风险更大。一项采用相同高血压诊断标准的研究发现,在美国白人中,基线高血压患者糖尿病发生风险增加25%[2]。国外一项孟德尔随机化法研究发现,在血压与糖尿病的关系中,SBP所起的作用更大[14]。高血压、糖尿病共存可使心血管疾病、终末期肾病的发生及死亡风险增加2~4倍。血压监测及管理对于预防糖尿病至关重要,目前各项国际指南推荐糖尿病患者血压控制目标应低于130/80 mmHg[15],强化血压管理可显著降低糖尿病大血管病变及微血管病变的发生风险,对于减少糖尿病患者心脑血管疾病的发生及死亡有积极作用[16]。
社会经济及生活方式变迁导致肥胖、超重在世界范围内的流行,使全球高血压及糖尿病的疾病负担日趋加重,金昌队列人群超重、肥胖的患病率分别为33.6%、9.3%,与血压、血糖等代谢指标显著相关[17]。本研究基于金昌队列探讨高血压及肥胖是否协同作用于机体导致糖尿病的发生。在研究交互作用时,相乘模型用来解释统计学交互作用,而相加模型被许多学者认为更能解释生物学交互作用[18]。本研究结果显示,高血压与超重/肥胖对糖尿病的发生存在相乘交互作用,未见相加交互作用。然而,相加交互作用无意义并不意味着这两个因素不具有生物学交互作用,只能解释为不存在logistic回归模型下的交互作用。因此,还需进一步的前瞻性研究以及其他模型检验高血压与超重/肥胖对糖尿病的发生是否存在交互作用。肥胖且SBP≥160 mmHg者糖尿病的发生风险最高。Neeland等[19]对732名30~65岁的肥胖者(BMI≥30 kg/m2)随访7年后发现,调整混杂因素后SBP每增加10 mmHg,糖尿病发病的绝对风险增加2.6%。而韩国的一项队列研究发现,在BMI正常、超重及肥胖组中均发现,高血压患者糖尿病发生风险比血压正常者高1.5倍[20]。超重/肥胖人群需更多胰岛素维持机体正常血糖水平,导致胰岛β细胞负担过重而功能受损,最终因糖代谢调控失调引起糖尿病。此外,大量脂肪聚集引起促炎症细胞因子和游离脂肪酸增多,进而诱发胰岛β细胞功能障碍及胰岛素抵抗[3],胰岛素抵抗是高血压、糖尿病及心脑血管疾病的“共同土壤”[21]。约一半高血压患者表现出胰岛素抵抗[22],而血压升高可降低骨骼肌血流量以及骨骼肌细胞对葡萄糖的摄取,使外周血糖浓度升高导致糖尿病[23]。肥胖是高血压及糖尿病共同的致病因素,高血压引起的糖尿病发生风险增加可能部分是由超重或肥胖间接导致的。
本研究采用巢式病例对照研究,统计效率低于队列研究,但本研究依托于金昌队列,具有完整保存的基线及随访数据库,在一定程度上可减小回忆偏倚,效应估计也符合因果推断的时间顺序。
综上所述,超重、肥胖、高血压尤其是高SBP与糖尿病的发生有关,超重/肥胖、高血压共存可使糖尿病发生风险增加。血压、体重属于可控制可逆转的因素,受生活方式、饮食习惯等影响,应加强该人群体重及血压健康教育,降低糖尿病及心脑血管疾病风险。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
International Diabetes Federation. IDF DIABETES ATLAS Ninth edition 2019[M/OL]. [2020-03-25]. http://www.diabetesatlas.org.
|
| [2] |
Wei GS, Coady SA, Goff DC, et al. Blood pressure and the risk of developing diabetes in African Americans and whites: ARIC, CARDIA, and the Framingham Heart Study[J]. Diabetes Care, 2011, 34(4): 873-879. DOI:10.2337/dc10-1786 |
| [3] |
王超. 中国成人超重和肥胖及主要危险因素对糖尿病发病的影响[D]. 北京: 北京协和医学院, 2014. Wang C. The influence of overweight, obesity and major risk factors on the incidence of diabetes in Chinese adults[D]. Beijing: Peking Union Medical College, 2014. |
| [4] |
Wilson PWF, Meigs JB, Sullivan L, et al. Prediction of incident diabetes mellitus in middle-aged adults: the Framingham Offspring Study[J]. Arch Intern Med, 2007, 167(10): 1068-1074. DOI:10.1001/archinte.167.10.1068 |
| [5] |
吕筠, 吴曼, 郭彧, 等. 基于超大人群队列的心脑血管疾病的病因研究进展: 国家自然科学基金重大项目阶段性研究成果综述[J]. 中国科学基金, 2019, 33(4): 322-326. Lyu J, Wu M, Guo Y, et al. Chinese cohort study of the etiology of atherosclerotic cardiovascular diseases: findings from a Major Program of the National Natural Science Foundation of China[J]. Bull Natl Nat Sci Found China, 2019, 33(4): 322-326. DOI:10.16262/j.cnki.1000-8217.2019.04.002 |
| [6] |
中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2017年版)[J]. 中国实用内科杂志, 2018, 38(4): 292-344. Chinese Diabetes Society. Guidelines for the prevention and control of type 2 diabetes in China (2017 Edition)[J]. Chin J Pract Intern Med, 2018, 38(4): 292-344. DOI:10.19538/j.nk2018040108 |
| [7] |
《中国高血压防治指南》修订委员会. 中国高血压防治指南2018年修订版[J]. 心脑血管病防治, 2019, 19(1): 1-44. Revision Committee of Guidelines for the Prevention and Treatment of Hypertension in China. The 2018 revision of China's guidelines for the prevention and treatment of hypertension[J]. Prev Treat Cardio-Cereb ovasc Dis Prev Treat, 2019, 19(1): 1-44. |
| [8] |
中国肥胖问题工作组. 中国成人超重和肥胖症预防与控制指南(节录)[J]. 营养学报, 2004, 26(1): 1-4. Working Group on Obesity in China. Guidelines for the prevention and control of overweight and obesity in Chinese adults (excerpt)[J]. Acta Nutrim Sin, 2004, 26(1): 1-4. DOI:10.13325/j.cnki.acta.nutr.sin.2004.01.001 |
| [9] |
中华医学会内分泌学分会. 高尿酸血症和痛风治疗的中国专家共识[J]. 中华内分泌代谢杂志, 2013, 29(11): 913-920. Chinese Society of Endocrinology. Chinese expert consensus on hyperuricemia and gout treatment[J]. Chin J Endocrinol Metab, 2013, 29(11): 913-920. DOI:10.3760/cma.j.issn.1000-6699.2013.11.001 |
| [10] |
中国成人血脂异常防治指南修订联合委员会. 中国成人血脂异常防治指南(2016年修订版)[J]. 中国循环杂志, 2016, 31(10): 937-950. Joint Committee on Revising the Chinese Guidelines on the Prevention and Treatment of Dyslipidemia in Adults. Chinese guidelines on the prevention and treatment of dyslipidemia in adults (2016 Revision)[J]. Chin J Circul, 2016, 31(10): 937-953. DOI:10.3969/j.issn.1000-3614.2016.10.001 |
| [11] |
邱宏, 余德新, 王晓蓉, 等. logistic回归模型中交互作用的分析及评价[J]. 中华流行病学杂志, 2008, 29(9): 934-937. Qiu H, Yu DX, Wang XR, et al. Study on the interaction under logistic regression modeling[J]. Chin J Epidemiol, 2008, 29(9): 934-937. DOI:10.3321/j.issn:0254-6450.2008.09.019 |
| [12] |
Ding J, Chen XL, Bao KF, et al. Assessing different anthropometric indices and their optimal cutoffs for prediction of type 2 diabetes and impaired fasting glucose in Asians: The Jinchang Cohort Study[J]. J Diabetes, 2019, 12(5): 372-384. DOI:10.1111/1753-0407.13000 |
| [13] |
Chen Y, Zhang XP, Yuan J, et al. Association of body mass index and age with incident diabetes in Chinese adults: a population-based cohort study[J]. BMJ Open, 2018, 8(9): e021768. DOI:10.1136/bmjopen-2018-021768 |
| [14] |
Sun D, Zhou T, Heianza Y, et al. Type 2 diabetes and hypertension: a study on bidirectional causality[J]. Circ Res, 2019, 124(6): 930-937. DOI:10.1161/CIRCRESAHA.118.314487 |
| [15] |
Cryer MJ, Horani T, Dipette DJ. Diabetes and hypertension: a comparative review of current guidelines[J]. J Clin Hypertens (Greenwich), 2016, 18(2): 95-100. DOI:10.1111/jch.12638 |
| [16] |
UK Prospective Diabetes Study Group. Tight blood pressure control and risk of macrovascular and microvascular complications in type 2 diabetes: UKPDS 38[J]. BMJ, 1998, 317(7160): 703-713. DOI:10.1136/bmj.317.7160.703 |
| [17] |
陈晓霞, 白亚娜, 李萍, 等. 金昌队列人群肥胖与代谢性疾病指标的相关研究[J]. 兰州大学学报: 医学版, 2015, 41(6): 49-53. Chen XX, Bai YN, Li P, et al. Relationship between obesity and metabolic disease indexes in Jinchang cohort[J]. J Lanzhou Univ: Med Sci, 2015, 41(6): 49-53. DOI:10.13885/j.issn.1000-2812.2015.06.009 |
| [18] |
Ahlbom A, Alfredsson L. Interaction: A word with two meanings creates confusion[J]. Eur J Epidemiol, 2005, 20(7): 563-564. DOI:10.1007/s10654-005-4410-4 |
| [19] |
Neeland IJ, Turer AT, Ayers CR, et al. Dysfunctional adiposity and the risk of prediabetes and type 2 diabetes in obese adults[J]. JAMA, 2012, 308(11): 1150-1159. DOI:10.1001/2012.jama.11132 |
| [20] |
Kim MJ, Lim NK, Choi SJ, et al. Hypertension is an independent risk factor for type 2 diabetes: the Korean genome and epidemiology study[J]. Hypertens Res, 2015, 38(11): 783-789. DOI:10.1038/hr.2015.72 |
| [21] |
Stern MP. Diabetes and cardiovascular disease. The "common soil" hypothesis[J]. Diabetes, 1995, 44(4): 369-374. DOI:10.2337/diab.44.4.369 |
| [22] |
Tatsumi Y, Ohkubo T. Hypertension with diabetes mellitus: significance from an epidemiological perspective for Japanese[J]. Hypertens Res, 2017, 40(9): 795-806. DOI:10.1038/hr.2017.67 |
| [23] |
施继红, 季春鹏, 朱辰蕊, 等. 收缩压和静息心率与新发糖尿病的关系[J]. 中华高血压杂志, 2017, 25(10): 968-973. Shi JH, Ji CP, Zhu CR, et al. The association of systolic blood pressure and resting heart rate with new-onset diabetes[J]. Chin J Hypertens, 2017, 25(10): 968-973. DOI:10.16439/j.cnki.1673-7245.2017.10.020 |
 2021, Vol. 42
2021, Vol. 42