文章信息
- 姚仕堂, 何春燕, 曹东冬, 章银娣, 时允, 李品银, 冯艳玲, 魏华, 肖桂芳, 孙进廷, 叶润华, 杨跃诚, 王继宝, 何纳, 丁盈盈, 段松.
- Yao Shitang, He Chunyan, Cao Dongdong, Zhang Yindi, Shi Yun, Li Pinyin, Feng Yanling, Wei Hua, Xiao Guifang, Sun Jinting, Ye Runhua, Yang Yuecheng, Wang Jibao, He Na, Ding Yingying, Duan Song
- 德宏傣族景颇族自治州2010-2019年HIV感染者抗病毒治疗后艾滋病和非艾滋病相关死亡及其影响因素分析
- Incidence and influencing factors of AIDS-related and non-AIDS-related deaths after receiving antiretroviral therapy among HIV-positive individuals in Dehong Dai and Jingpo Autonomous Prefecture, 2010-2019
- 中华流行病学杂志, 2021, 42(4): 632-637
- Chinese Journal of Epidemiology, 2021, 42(4): 632-637
- http://dx.doi.org/10.3760/cma.j.cn112338-20200903-01121
-
文章历史
收稿日期: 2020-09-03
2. 复旦大学公共卫生学院流行病学教研室, 公共卫生安全教育部重点实验室, 上海 200032;
3. 德宏傣族景颇族自治州人民医院, 芒市 678400;
4. 芒市人民医院 678400;
5. 瑞丽市民族医院 678600;
6. 陇川县人民医院 678700;
7. 盈江县人民医院 679300;
8. 德宏傣族景颇族自治州中医医院, 芒市 678400;
9. 梁河县人民医院 679200
2. Department of Epidemiology, School of Public Health, Key Laboratory of Public Health Safety, Ministry of Education, Fudan University, Shanghai 200032, China;
3. People's Hospital of Dehong Dai and Jingpo Autonomous Prefecture, Mangshi 678400, China;
4. Mangshi City People's Hospital, Mangshi 678400, China;
5. Ruili City People's Hospital, Ruili 678600, China;
6. Longchuan County People's Hospital, Longchuan 678700, China;
7. Yingjiang County People's Hospital, Yingjiang 679300, China;
8. Dehong Dai and Jingpo Autonomous Prefecture Hospital of Traditional Chinese Medicine, Mangshi 678400, China;
9. Lianghe County People's Hospital, Lianghe 679200, China
抗病毒治疗(ART)能够延长HIV感染者的生存时间,改善其生存质量。德宏傣族景颇族自治州(德宏州)自2004年7月以来,辖区内大范围免费推广ART,使得HIV感染者发生艾滋病相关死亡的比例越来越小[1],但出于HIV感染者老龄化、长期免疫系统受损、持续存在炎症状态、药物副作用等原因,使得非艾滋病相关死亡的比例呈上升趋势[2-3]。随着非艾滋病相关死亡比例的增高,更多非艾滋病相关死亡情况和相应的影响因素需要被考虑,但一直以来国内针对HIV感染者死亡情况的研究,大部分只关注艾滋病相关死亡和全因死亡,并未考虑其他死亡的竞争风险[4-6]。本研究旨在探究德宏州HIV感染者接受ART后因艾滋病相关死亡和非艾滋病相关死亡的情况及其影响因素。
对象与方法1. 研究对象:来源于中国疾病预防控制信息系统艾滋病防治基本信息系统德宏州HIV感染者ART数据库。研究对象为德宏州2010年1月1日至2019年12月31日接受ART的HIV感染者,年龄15~85岁,基线资料完整。
2. 研究方法:采用回顾性队列研究方法,收集研究对象基线和随访的社会人口学特征、ART、CD4+ T细胞计数(CD4)等信息。基线时间为研究对象开始ART时间。随访开始时间为研究对象开始ART时间(截至2019年12月31日)。
3. 相关定义:
(1)艾滋病相关死亡病例:排除意外死亡、自杀、心血管疾病等非艾滋病相关疾病引起的死亡病例,由艾滋病相关疾病(肺孢子菌肺炎、组织胞浆菌病、卡波西肉瘤、霍奇金淋巴瘤等)引起的死亡,包括死亡原因不明者,死亡前6个月内CD4 < 200个/μl。
(2)非艾滋病相关死亡病例:排除因艾滋病相关疾病引起的死亡,包括死亡原因不明者,死亡前6个月内CD4≥200个/μl。
(3)删失病例:随访中因不明原因死亡、失访、停药、转出及截至2019年12月31日仍存活者。
(4)生存时间:①死亡病例:开始ART的时间与死亡时间的差值;②删失病例:开始ART时间与最后1次随访时间的差值。
(5)肾小球滤过率估算值(eGFR):反映肾功能的指标。基线eGFR=186.9×(血清肌酐/88.4)-1.234 ×年龄-0.179 ×(0.79女性)[7]。
(6)肝纤维化指数(FIB-4):反映肝脏纤维化程度的指标。基线FIB-4=(年龄×AST)/(血小板计数×ALT1/2)[8]。
4. 统计学分析:采用SAS 9.4软件进行统计学分析。计数资料采用频数、构成比描述。计量资料用x±s描述,偏态分布采用M(P25,P75)描述。采用累积发生函数(CIF)估算HIV感染者的死亡概率,用亚分布比例风险模型(F-G模型)比较不同特征的HIV感染者发生艾滋病相关死亡和非艾滋病相关死亡的差异,并分析不同死亡结局的影响因素。CIF是竞争风险模型的一种类型,当存在多个观察终点或竞争风险事件的时候,CIF可以对某一特定的结局进行解释;F-G模型是Fine and Gray提出的边际分布的半参数比例风险模型,它用部分似然函数和加权技术得到估计值,再利用边际风险模型估计出个体的累积风险及95%CI,可以直接估计协变量对边际概率模型的影响[9]。CIF和F-G模型可以用于有多种结局的生存分析[10]。考虑变量的共线性,排除基线WHO分期、基线血清肌酐升高、基线HCV合并感染和基线CD4/CD8比值进行多因素分析,随后基线CD4/CD8比值继续纳入多因素分析,纳入标准P < 0.05,剔除标准P > 0.10。双侧检验,检验水准α=0.05。
结果1. 基本情况:研究对象HIV感染者共7 068例。年龄(37.88±10.50)岁。其中男性4 484例(63.4%),女性2 584例(36.6%);汉族2 871例(40.6%),傣族2 103例(29.8%),景颇族1 677例(23.7%),其他民族417例(5.9%)。
2. 随访情况:截至2019年12月31日,5 459例HIV感染者在治,305例失访,986例死亡,215例转出,103例停药。总随访时间为34 415.43人年,随访时间M(P25,P75)为5.30(2.22,7.26)年。
3. 生存状况:2010-2019年共有388例HIV感染者发生艾滋病相关死亡,其开始ART年龄(40.81±10.14)岁,随访时间M(P25,P75)为1.59(0.43,3.24)年,男性323例(83.3%);570例发生非艾滋病相关死亡,其开始ART年龄(41.54±11.75)岁,随访时间M(P25,P75)为2.98(1.39,5.03)年,男性482例(84.6%);28例死亡原因不确定。随访第1、2、3、4、5、7、9年艾滋病相关死亡及非艾滋病相关死亡累积发生率分别为2.27%、3.46%、4.47%、5.03%、5.84%、6.61%、7.40%及1.63%、3.11%、4.68%、6.02%、7.42%、10.49%、12.75%。见图 1。
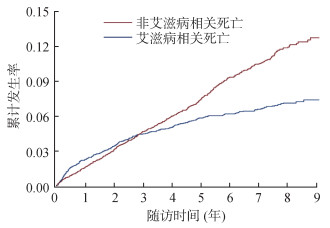
|
| 图 1 2010-2019年德宏傣族景颇族自治州HIV感染者抗病毒治疗后艾滋病和非艾滋病相关死亡累积发生率 |
4. 艾滋病相关死亡和非艾滋病相关死亡的影响因素单因素分析:单因素分析结果显示,艾滋病相关死亡的影响因素有开始ART年龄、性别、民族、婚姻状况、基线BMI、感染途径、WHO分期、基线CD4、基线CD4/CD8比值、基线FIB-4得分、基线eGFR、基线血清肌酐升高、基线贫血、基线最近1年肺结核感染。非艾滋病相关死亡的影响因素除基线CD4/CD8比值以外,与艾滋病相关死亡的影响因素一致。见表 1。
5. 艾滋病相关死亡和非艾滋病相关死亡的影响因素多因素分析:亚分布比例风险模型多因素分析结果显示,对于艾滋病相关死亡,相比于开始ART年龄 < 30岁组,年龄30~和≥45岁年龄组的aHR值分别为1.64和1.90;相比于男性,女性aHR值为0.55;相比于未婚,已婚/同居的aHR值为0.74;相比于异性性传播感染途径,注射吸毒感染途径的aHR值为2.05;相比于基线BMI正常者,基线BMI < 18.5 kg/m2的aHR值为1.35;相比于基线CD4 < 200个/μl组,基线CD4为200~、350~、≥500个/μl组的aHR值分别为0.52、0.52、0.26;相比于基线FIB-4得分 < 1.45,FIB-4得分 > 3.25组的aHR值为1.81;相比于基线未贫血,基线贫血的aHR值为2.28。见表 1。
对于非艾滋病相关死亡,相比于开始ART年龄 < 30岁组,≥45岁组的aHR值为2.04;相比于男性,女性的aHR值为0.38;相比于汉族,傣、景颇族的aHR值分别为1.43、1.29;相比于未婚,已婚/同居的aHR值为0.69;相比于感染途径为异性性传播,感染途径为注射吸毒的aHR值为1.52;相比于基线BMI正常者,基线BMI < 18.5 kg/m2的aHR值为1.28;相比于基线FIB-4得分 < 1.45,> 3.25组的aHR值为1.65;相比于基线eGFR≥60 ml·min-1·1.73 m-2,基线eGFR < 60 ml·min-1·1.73 m-2组aHR值为2.02;相比于基线未贫血,基线贫血的aHR值为1.59。见表 1。
单因素结果显示,CD4/CD8比值是艾滋病相关死亡的影响因素,将其和基线CD4同时纳入多因素分析,基线CD4仍与艾滋病相关死亡有关联。相比基线CD4 < 200个/μl组,200~、350~、≥500个/μl组发生艾滋病相关死亡的aHR值分别为0.55、0.57、0.30,与非艾滋病相关死亡没有关联。基线CD4/CD8比值相比于 < 0.4组,基线CD4/CD8比值在0.4~和≥0.7的aHR值分别为0.85和0.99,但是这与非艾滋病相关死亡的关联无统计学意义。见表 1。
讨论本研究发现,当以艾滋病相关死亡为结局时,德宏州HIV感染者接受ART后第1、2、3、4、5年死亡的累积发生率分别为2.27%、3.46%、4.47%、5.03%、5.84%,总体低于姚仕堂等[11]的研究结果,一方面是因为本研究考虑了竞争风险事件,另一方面也与德宏州近年来ART政策的完善和卫生服务质量的提升有关;以非艾滋病相关死亡为结局时,第1、2、3、4、5年死亡的累积发生率分别为1.63%、3.11%、4.68%、6.02%、7.42%。艾滋病相关死亡的累积发生率在开始ART时上升较快,随后增速下降至平缓;而非艾滋病相关死亡的累积发生率在开始ART后一直以较快的速度上升,开始ART后2~3年,非艾滋病相关死亡的累积发生率超过艾滋病相关死亡并一直维持较高水平。虽然发生非艾滋病相关死亡的HIV感染者平均生存时间比发生艾滋病相关死亡的平均生存时间长,但比例却呈上升趋势[3],HIV感染者中的非艾滋病相关死亡及其影响因素需要引起重视。
既往研究显示基线贫血是艾滋病相关死亡的独立危险因素[12],但并未揭示其与非艾滋病相关死亡的关系,本研究显示基线贫血是艾滋病相关死亡和非艾滋病相关死亡共同的危险因素,在治疗中需要注意改善HIV感染者的贫血状况。基线FIB-4 > 3.25是艾滋病相关死亡和非艾滋病相关死亡的危险因素。在HIV感染者中,较高的FIB-4得分与肝细胞癌有很强的关联[13],在HIV/HCV感染者中是全因死亡的危险因素[14],从而导致发生更多死亡。基线eGFR < 60 ml·min-1·1.73 m-2是非艾滋病相关死亡的危险因素,但是对于艾滋病相关死亡影响并不显著。在Ding等[7]的研究中也显示,进展到慢性肾脏疾病与非艾滋病相关死亡有关,但与全因死亡无关[7];另外慢性肾病者由于促红细胞生成素生成不足、炎症等多种原因,更加容易发生贫血[15]。因此肾功能的监测对于预防HIV感染者发生非艾滋病相关死亡具有重要意义。与肾功能的作用相反,CD4仅对艾滋病相关死亡影响显著,HIV感染者的CD4具有明确的临床意义,其数量对于了解机体免疫状态和病程进展、确定疾病分期、判断治疗效果和HIV感染者的临床并发症和预后有重要的指导意义[16-17]。但对于非艾滋病相关死亡,不同基线CD4并无显著影响。
此外,不同基线CD4/CD8比值HIV感染者艾滋病和非艾滋病相关死亡情况也有所不同。对于非艾滋病相关死亡,不同CD4/CD8比值的HIV感染者死亡状况没有显著差异;但对于艾滋病相关疾病,基线CD4/CD8比值< 0.4的HIV感染者累积死亡率明显升高。CD4/CD8比值倒置的变化提示HIV感染者的治疗效果和免疫功能重建状态,其与非艾滋病相关死亡的影响一直存在争议[18-20]。本研究发现,CD4/CD8比值在HIV感染者中对艾滋病相关死亡可能存在作用,这可能是因为CD4/CD8比值与HIV的疾病进展有关[21]。既往研究显示CD4/CD8比值与非艾滋病相关死亡有关联[18],与本研究的结论不同,这可能是由于对非艾滋病相关死亡的定义有所不同,该研究排除了自杀和意外死亡的对象,而本研究将其纳入非艾滋病相关死亡,并且本研究中存在少数不明原因死亡的对象。
本研究在传统的HIV感染者死亡影响因素的基础上,考虑了基线肝肾功能的组合指标和贫血等指标,能够全面反映随着HIV主要死亡原因改变疾病影响因素的转变,进一步控制潜在的混杂因素,有助于有针对性地展开预防措施。本研究存在不足,实际工作中可能对于艾滋病相关死亡和非艾滋病相关死亡会存在错分,导致一定程度的信息偏倚。
综上所述,2010-2019年德宏州HIV感染者开始ART后死亡的累积发生率较低,发生非艾滋病相关死亡的累积死亡率总体高于艾滋病相关死亡的累积死亡率。艾滋病相关死亡和非艾滋病相关死亡的影响因素也存在差异,应针对非艾滋病相关死亡的影响因素加强干预。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
杨跃诚, 段松, 项丽芬, 等. 云南省德宏州1989-2011年HIV感染者死亡率及其影响因素研究[J]. 中华流行病学杂志, 2012, 33(10): 1026-1030. Yang YC, Duan S, Xiang LF, et al. Study on the mortality and risk factors among HIV-infected individuals during 1989-2011 in Dehong prefecture, Yunnan province[J]. Chin J Epidemiol, 2012, 33(10): 1026-1030. DOI:10.3760/cma.j.issn.0254-6450.2012.10.007 |
| [2] |
Zicari S, Sessa L, Cotugno N, et al. Immune activation, inflammation, and non-AIDS co-morbidities in HIV-infected patients under long-term ART[J]. Viruses, 2019, 11(3): 200. DOI:10.3390/v11030200 |
| [3] |
Lucas S. Causes of death in the HAART era[J]. Curr Opin Infect Dis, 2012, 25(1): 36-41. DOI:10.1097/QCO.0b013e32834ef5c4 |
| [4] |
周琳, 吴琼海, 沈伟伟, 等. 浙江省台州市接受抗病毒治疗的艾滋病患者生存分析[J]. 中华疾病控制杂志, 2013, 17(12): 1049-1051. Zhou L, Wu QH, Shen WW, et al. Survival analysis of HIV/AIDS patients receiving antiretroviral treatment in Taizhou city of Zhejiang Province, China[J]. Chin J Dis Control Prev, 2013, 17(12): 1049-1051. |
| [5] |
张继红, 李怀亮, 史宏博, 等. 宁波市2004-2015年抗病毒治疗HIV/AIDS患者生存分析[J]. 中华流行病学杂志, 2016, 37(9): 1262-1267. Zhang JH, Li HL, Shi HB, et al. Survival analysis of HIV/AIDS patients with access to highly antiretroviral therapy in Ningbo during 2004-2015[J]. Chin J Epidemiol, 2016, 37(9): 1262-1267. DOI:10.3760/cma.j.issn.0254-6450.2016.09.016 |
| [6] |
宋玲, 蒋岸, 赵立华, 等. 宁夏1994-2017年HIV感染者生存时间及影响因素[J]. 中国艾滋病性病, 2019, 25(9): 928-931, 939. Song L, Jiang A, Zhao LH, et al. Survival time and related factors of HIV/AIDS cases in Ningxia from 1994 to 2017[J]. Chin J AIDS STD, 2019, 25(9): 928-931, 939. DOI:10.13419/j.cnki.aids.2019.09.14 |
| [7] |
Ding Y, Duan S, Ye R, et al. Effects of aging, baseline renal function and stage of HIV infection on post-treatment changes in renal function among HIV-infected patients: a retrospective cohort study[J]. HIV Med, 2019, 20(9): 591-600. DOI:10.1111/hiv.12763 |
| [8] |
Ding Y, Duan S, Ye R, et al. More improvement than progression of liver fibrosis following antiretroviral therapy in a longitudinal cohort of HIV-infected patients with or without HBV and HCV co-infections[J]. J Viral Hepat, 2017, 24(5): 412-420. DOI:10.1111/jvh.12658 |
| [9] |
Fine JP, Gray RJ. A proportional hazards model for the subdistribution of a competing risk[J]. J Am Stat Assoc, 1999, 94(446): 496-509. DOI:10.1080/01621459.1999.10474144 |
| [10] |
张娜, 朱晓艳, 王国永, 等. 山东省抗病毒治疗HIV/AIDS生存状况及影响因素分析[J]. 中华流行病学杂志, 2019, 40(1): 74-78. Zhang N, Zhu XY, Wang GY, et al. Survival status and influencing factors of HIV/AIDS on highly active anti-retroviral therapy in Shandong province[J]. Chin J Epidemiol, 2019, 40(1): 74-78. DOI:10.3760/cma.j.issn.0254-6450.2019.01.015 |
| [11] |
姚仕堂, 段松, 项丽芬, 等. 云南省德宏州3103例艾滋病患者抗病毒治疗后生存分析[J]. 中华流行病学杂志, 2010, 31(11): 1215-1218. Yao ST, Duan S, Xiang LF, et al. Survival analysis on 3103 HIV/AIDS patients receiving antiretroviral treatment in Dehong prefecture, Yunnan province[J]. Chin J Epidemiol, 2010, 31(11): 1215-1218. DOI:10.3760/cma.j.issn.0254-6450.2010.11.003 |
| [12] |
邓玲, 刘中夫, 张石则, 等. 四川省凉山州2008-2013年艾滋病患者生存时间及影响因素分析[J]. 中华流行病学杂志, 2015, 36(6): 569-575. Deng L, Liu ZF, Zhang SZ, et al. Survival time and related influencing factors of AIDS patients in Liangshan prefecture, Sichuan province, during 2008-2013[J]. Chin J Epidemiol, 2015, 36(6): 569-575. DOI:10.3760/cma.j.issn.0254-6450.2015.06.007 |
| [13] |
Park LS, Tate JP, Justice AC, et al. FIB-4 index is associated with hepatocellular carcinoma risk in HIV-infected patients[J]. Cancer Epidemiol Biomarkers Prev, 2011, 20(12): 2512-2517. DOI:10.1158/1055-9965.EPI-11-0582 |
| [14] |
Chen XC, Liu X, Tang RH, et al. Fibrosis-4 index predicts mortality in HIV/HCV co-infected patients receiving combination antiretroviral therapy in rural China[J]. Biosci Trends, 2019, 13(1): 32-39. DOI:10.5582/bst.2018.01299 |
| [15] |
Fishbane S, Spinowitz B. Update on anemia in ESRD and earlier stages of CKD: core curriculum 2018[J]. Am J Kidney Dis, 2018, 71(3): 423-435. DOI:10.1053/j.ajkd.2017.09.026 |
| [16] |
中华医学会感染病学分会艾滋病丙型肝炎学组, 中国疾病预防控制中心. 中国艾滋病诊疗指南(2018版)[J]. 国际流行病学传染病学杂志, 2018, 45(6): 361-378. AIDS and Hepatitis C Group, Infectious Diseases Branch, Chinese Medical Association, Chinese Center for Disease Control and Prevention. Chinese guidelines for diagnosis and treatment of HIV/AIDS(2018 edition)[J]. Inter J Epidemiol Infect Dis, 2018, 45(6): 361-378. DOI:10.3760/cma.j.issn.1673-4149.2018.06.001 |
| [17] |
汪澜, 黄文鸳, 庄鸣华, 等. 无抗病毒治疗史HIV感染者CD4+T淋巴细胞计数自然变化特征研究[J]. 上海预防医学, 2014, 26(6): 289-292. Wang L, Huang WY, Zhuang MH, et al. Characteristics of natural changes in CD4+ lymphocyte counts among untreated HIV-infected patients in central districts of Shanghai[J]. Shanghai J Prev Med, 2014, 26(6): 289-292. |
| [18] |
Mussini C, Lorenzini P, Cozzi-Lepri A, et al. CD4/CD8 ratio normalisation and non-AIDS-related events in individuals with HIV who achieve viral load suppression with antiretroviral therapy: an observational cohort study[J]. Lancet HIV, 2015, 2(3): e98-106. DOI:10.1016/S2352-3018(15)00006-5 |
| [19] |
王思苑, 孙丽琴, 段司沁, 等. CD4/CD8比值在HIV感染者中临床分析及其预测价值[J]. 新发传染病电子杂志, 2019, 4(2): 91-96. Wang SY, Sun LQ, Duan SQ, et al. The role of CD4/CD8 ratio in predicting clinical outcomes in human immunodeficiency virus (HIV) infected patients[J]. Elect J Emerg Infect Dis, 2019, 4(2): 91-96. DOI:10.3877/j.issn.2096-2738.2019.02.004 |
| [20] |
Serrano-Villar S, Moreno S, Fuentes-Ferrer M, et al. The CD4:CD8 ratio is associated with markers of age-associated disease in virally suppressed HIV-infected patients with immunological recovery[J]. HIV Med, 2014, 15(1): 40-49. DOI:10.1111/hiv.12081 |
| [21] |
Lu W, Mehraj V, Vyboh K, et al. CD4:CD8 ratio as a frontier marker for clinical outcome, immune dysfunction and viral reservoir size in virologically suppressed HIV-positive patients[J]. J Int AIDS Soc, 2015, 18(1): 20052. DOI:10.7448/IAS.18.1.20052 |
 2021, Vol. 42
2021, Vol. 42



