文章信息
- 张玲, 沈贞姬, 杨一偲, 李春伟, 罗超, 王尚博, 孙烨, 刘岩琳.
- Zhang Ling, Shen Zhenji, Yang Yisi, Li Chunwei, Luo Chao, Wang Shangbo, Sun Ye, Liu Yanlin
- 哈尔滨市2009-2018年男男性行为人群HIV感染状况分析
- Status of HIV infection among men who have sex with men in Harbin, 2009-2018
- 中华流行病学杂志, 2021, 42(3): 538-543
- Chinese Journal of Epidemiology, 2021, 42(3): 538-543
- http://dx.doi.org/10.3760/cma.j.cn112338-20200328-00462
-
文章历史
收稿日期: 2020-03-28
MSM是我国艾滋病流行的重点人群之一,2016-2018年全国新报告HIV/AIDS中,男男性行为感染途径分别为34 399例(27.6%)、34 358例(25.5%)和34 270例(23.0%)[1-3]。2016-2018年哈尔滨市现存活HIV/AIDS中,男男性行为感染的比例分别为76.6%、76.9%和80.9%[4]。本研究分析2009-2018年哈尔滨市MSM的HIV感染状况、时间变化趋势及其相关因素,为MSM艾滋病综合干预提供参考依据。
对象与方法1. 研究对象:纳入标准为≥16岁男性、最近1年发生同性肛交/口交、有独立民事行为能力并完成知情同意者。
2. 调查方法:采用横断面调查方法,在2009-2018年每年4-7月,通过网络招募、活动场所等滚雪球方法在MSM中招募研究对象,使用统一的调查问卷收集其社会人口学、艾滋病知识知晓和相关行为的信息。调查问卷采用国家艾滋病哨点监测网络服务器和客户端软件录入。
3. 实验室检测:采集5 ml静脉血进行HIV、梅毒和HCV抗体检测。HIV抗体初筛采用ELISA试剂(珠海丽珠试剂股份有限公司生产),初筛阳性者再选用ELISA试剂复检(北京万泰生物药业股份有限公司生产),2次抗体检测结果均为阳性者,进行免疫印迹试验确证(试剂由新加坡MP生物医学亚太私人有限公司生产)。梅毒抗体初筛采用ELISA试剂(北京万泰生物药业股份有限公司生产),初筛阳性者采用梅毒快速血浆反应素诊断试剂盒(PPR,北京万泰生物药业股份有限公司生产),2次结果均为阳性即判定为梅毒抗体阳性。HCV抗体初筛采用ELISA试剂(厦门新创试剂股份有限公司生产),初筛阳性者选用ELISA试剂复检(北京万泰生物药业股份有限公司生产),2次检测结果为阳性即判定为HCV抗体阳性。
4. 统计学分析:采用SPSS 23.0软件进行统计学分析。采用χ2检验比较2009-2018年相关变量的差异,筛选有统计学意义的自变量,采用logistic回归模型分析HIV感染的相关因素。选择相关变量(同性肛交及安全套坚持使用率、HIV抗体阳性率及梅毒抗体阳性率),运用Joinpoint 4.8.0.1软件计算各变量年度变化百分比(annual percent change,APC),采用Joinpoint回归模型进行时间趋势分析。双侧检验,以P < 0.05为差异有统计学意义。
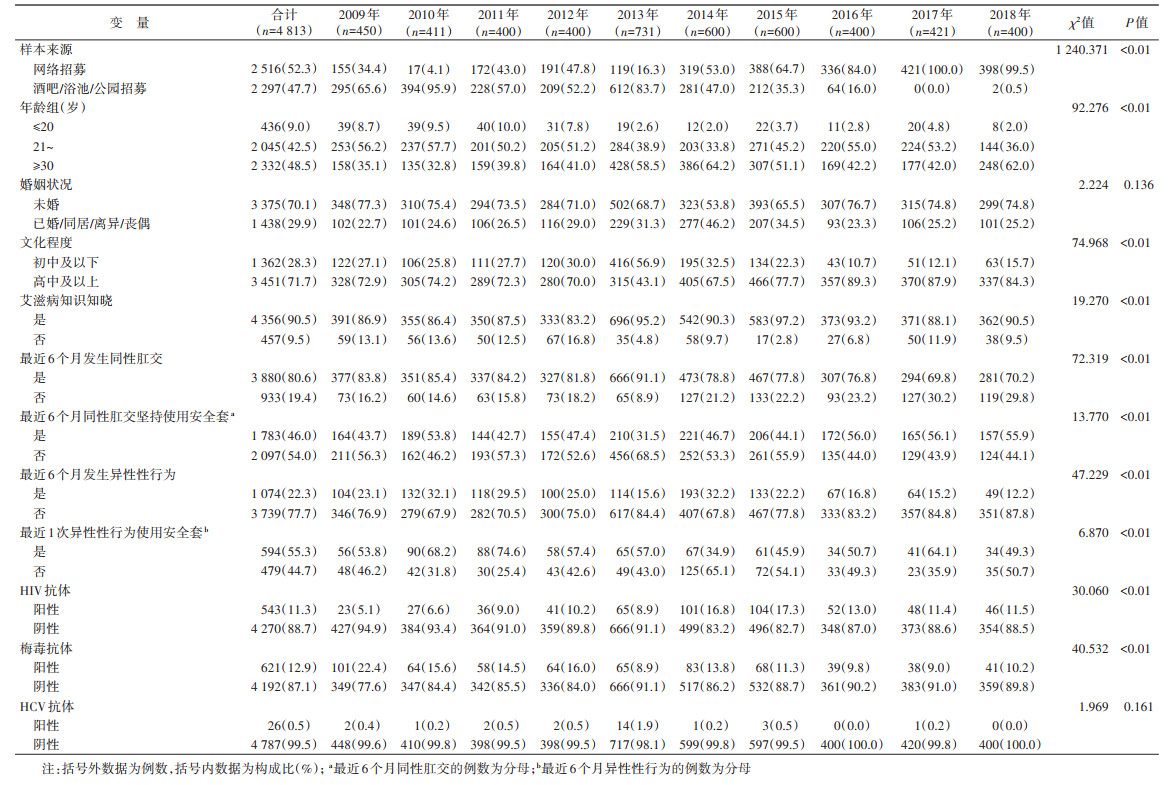
结果1. 人口学特征:2009-2018年共调查MSM 4 813人。年龄(32.1±10.9)岁,年龄范围16~71岁,21~岁和≥30岁分别占42.5%和48.5%,未婚者占70.1%,高中及以上文化程度占71.7%。样本来源于网络招募比例逐年升高,从2009年的34.4 % 上升到2018年的99.5%。见表 1。
2. 艾滋病知识知晓率与性行为特征:2009-2018年艾滋病知识知晓率为90.5%,历年依次为86.9%、86.4%、87.5%、83.3%、95.2%、90.3%、97.2%、93.2%、88.1%和90.5%。最近6个月发生同性肛交行为与坚持使用安全套比例分别为80.6%与46.0%;最近6个月发生异性性行为的比例为22.3%,最近1次异性性行为使用安全套的比例为55.3%。见表 1。
3. Joinpoint回归模型分析艾滋病知识知晓率、相关行为特征的变化趋势:
(1)知识知晓率:以2015年为分界点,2009-2015年呈上升趋势(Z=1.9,P=0.1),2015- 2018年呈下降趋势(Z=-0.7,P=0.5)。
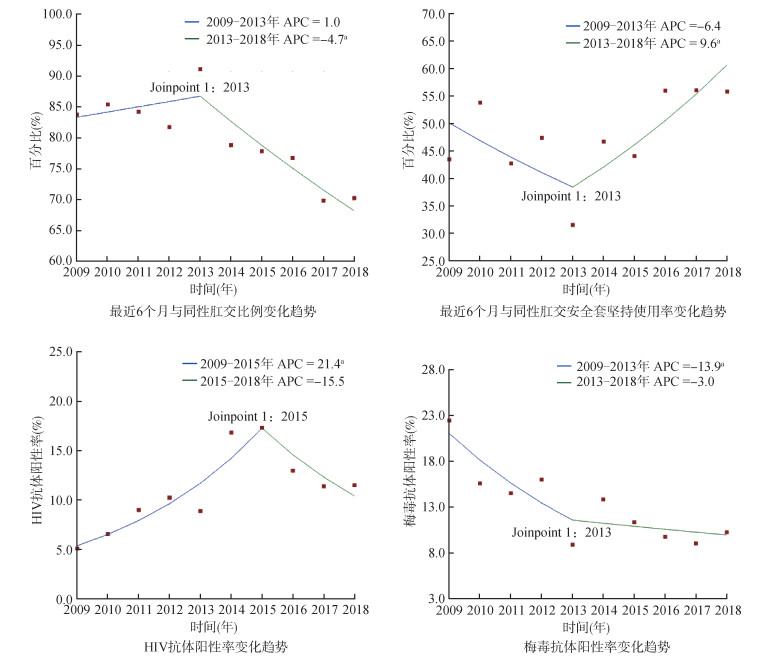
(2)相关行为特征:最近6个月同性肛交行为与坚持使用安全套的比例,均是以2013年为分界点,2009-2013年分别呈上升、下降趋势(Z=1.0,P=0.4;Z=-1.4,P=0.2),2013-2018年分别呈下降、上升趋势(Z=-6.9,P < 0.05;Z=2.9,P < 0.05)。见图 1。
|
| 注:APC:年度变化百分比;Joipoint 1:时间变化趋势分界点;a差异有统计学意义(P < 0.05) 图 1 2009-2018年哈尔滨市男男性行为人群相关指标变化趋势Joinpoint回归分析 |
4. 血清学检测情况:2009-2018年HIV抗体阳性率、梅毒抗体阳性率和HCV抗体阳性率分别为11.3%、12.9%和0.5%。Joinpoint回归分析结果显示,以2015年为分界点,2009-2015年HIV抗体阳性率呈上升趋势(Z=4.2,P < 0.05),2015-2018年呈下降趋势(Z=-1.3,P=0.3);2009-2013年梅毒抗体阳性率呈快速下降趋势(Z=-2.8,P < 0.05),2013- 2018年呈缓慢下降趋势(Z=-0.7,P=0.5)。见图 1。
5. HIV感染的相关因素分析:多因素logistic回归分析结果显示,MSM感染HIV危险因素包括网络招募(aOR=1.307,95%CI:1.057~1.617)、年龄≥30岁(aOR=1.905,95%CI:1.235~2.939)和梅毒抗体阳性(aOR=4.728,95%CI:3.751~5.961);保护因素包括艾滋病知识知晓(aOR=0.598,95%CI:0.433~0.825)和最近6个月同性肛交坚持使用安全套(aOR=0.683,95%CI:0.550~0.850)。见表 2。
本研究发现,2009-2018年哈尔滨市MSM以≥21岁青壮年(91.0%)、高中及以上文化程度(71.7%)、未婚者(70.1%)为主。艾滋病知识知晓率较高(90.5%),这与2009年以来哈尔滨市大力开展艾滋病健康教育及干预工作有关。但是,最近6个月同性肛交安全套坚持使用率仅为46.0%。说明大部分MSM知晓艾滋病基本知识,但存在侥幸心理,高危行为依然存在。应探索MSM的艾滋病有效干预模式。
2009-2018年哈尔滨市MSM的HIV抗体阳性率较高(11.3%),一方面与该人群HIV新发感染率有关[5],另一方面,哨点监测及专题调查接触到的MSM以活跃者为主,HIV抗体阳性率存在高估[6]。HIV抗体阳性率的时间趋势分析结果显示,哈尔滨市MSM的艾滋病疫情分2个阶段,2009-2015年为疫情上升阶段,针对MSM的健康教育和高危行为干预工作开展较为局限,艾滋病知识匮乏,且自我保护意识差,高危行为普遍存在,传播速度较快。2015-2018年为疫情下降阶段,在MSM中实施HIV扩大检测及治疗策略,及时管理与随访新发现HIV感染者,及早抗病毒治疗,HIV感染者的传染性下降[7-8],因此,HIV感染者数下降。而且,艾滋病宣传与高危行为干预工作初见成效,安全套坚持使用率有所上升,HIV抗体阳性率下降。虽然哈尔滨市MSM艾滋病疫情有下降趋势,但蔓延势头尚未有效遏制。哈尔滨市MSM的高危行为干预工作依然是艾滋病干预工作重点。
2009-2018年哈尔滨市MSM梅毒抗体阳性率较高(12.9%)。哈尔滨市MSM梅毒感染状况分2个阶段,2009-2013年哈尔滨市承担“比尔及梅琳达·盖茨基金会”艾滋病项目,对发现的梅毒抗体阳性者,提供及时的转诊和保价治疗服务,降低其传染性,在传染源层面及时控制梅毒疫情的蔓延。2009-2013年梅毒抗体阳性率呈快速下降趋势。2013-2018年哈尔滨市支持MSM社会组织为MSM提供干预-动员检测-转诊一站式服务模式,提供优惠的梅毒治疗服务,梅毒感染率呈缓慢下降趋势。应继续推广使用安全套,加强梅毒筛查及治疗,建立和健全梅毒及其他STD转诊和保价治疗机制。
MSM感染HIV的危险因素包括网络招募、年龄≥30岁和梅毒抗体阳性。网络招募在历年招募的构成比呈上升趋势,说明社交软件具有开放性强、隐蔽性高的特点,越来越普及也改变了MSM交友及寻找性伴的主要方式和媒介,也是开展艾滋病预防干预的重要平台[9]。探索基于社交软件的艾滋病预防干预是MSM艾滋病防治工作重点。年龄≥30岁的MSM具有较高的HIV感染风险,一方面与其性活跃程度有关,另一方面,年龄较大MSM更为隐匿,干预工作很难覆盖。梅毒抗体阳性也是HIV感染的危险因素。今后的干预工作应积极探索适用于该人群的高危行为干预模式。
艾滋病知识知晓、最近6个月同性肛交坚持使用安全套是MSM感染的保护因素。艾滋病健康教育、推广使用安全套,依然是艾滋病高危干预工作的重点。
本研究存在不足,2015-2018年网络招募的比例较大,代表性存在一定的偏倚。另外,浴池容易发生无保护肛交、多性伴[10-11]。今后需将浴池型纳入MSM哨点监测工作中。
综上所述,2009-2018年哈尔滨市MSM的HIV阳性率呈先上升后下降的趋势,2015年达到峰值,梅毒抗体阳性率呈下降趋势,基于社交软件、年龄≥30岁及梅毒抗体阳性的干预模式需重点探索,并促进使用安全套和梅毒转诊治疗。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
中国疾病预防控制中心, 性病艾滋病预防控制中心, 性病控制中心. 2016年12月全国艾滋病性病疫情[J]. 中国艾滋病性病, 2017, 23(2): 93. National Center for AIDS/STD Control and Prevention, National Center for STD Control, Chinese Center for Disease Control and Prevention. Update on the AIDS/STD epidemic in China in December, 2016[J]. Chin J AIDS STD, 2017, 23(2): 93. DOI:10.13419/j.cnki.aids.2017.02.01 |
| [2] |
中国疾病预防控制中心, 性病艾滋病预防控制中心, 性病控制中心. 2017年12月全国艾滋病性病疫情[J]. 中国艾滋病性病, 2018, 24(2): 111. National Center for AIDS/STD Control and Prevention, National Center for STD Control, Chinese Center for Disease Control and Prevention. Update on the AIDS/STD epidemic in China in December 2017[J]. Chin J AIDS STD, 2018, 24(2): 111. DOI:10.13419/j.cnki.aids.2018.02.01 |
| [3] |
中国疾病预防控制中心, 性病艾滋病预防控制中心. 艾滋病防治宣传教育核心信息(2019版)[EB/OL]. (2019-11-29)[2020-02-01]. http://ncaids.chinacdc.cn/xxgx/jszl/201910/t20191024_206453.htm. National Center for AIDS/STD Control and Prevention, Chinese Center for Disease Control and Prevention. Key information of AIDS prevention and control health education (2019 version)[EB/OL]. (2019-11-29)[2020-02-01]. http://ncaids.chinacdc.cn/xxgx/jszl/201910/t20191024_206453.htm. |
| [4] |
中国疾病预防控制中心, 性病艾滋病预防控制中心. 艾滋病防治工作信息系统[DB/OL]. (2019-04-26)[2020-02-01]. https://data.chinaaids.cn/. National Center for AIDS/STD Control and Prevention, Chinese Center for Disease Control and Prevention. National HIV/AIDS Comprehensive Response Information System[DB/OL]. (2019-04-26)[2020-02-01]. https://data.chinaaids.cn/. |
| [5] |
Yan C, Wei G, Li DM, et al. Estimating HIV incidence among key affected populations in China from serial cross-sectional surveys in 2010-2014[J]. J Int AIDS Soc, 2016, 19(1): 20609. DOI:10.7448/IAS.19.1.20609 |
| [6] |
葛琳, 李东民, 李培龙, 等. 2010-2015年中国艾滋病哨点监测人群HIV、梅毒和HCV感染状况分析[J]. 疾病监测, 2017, 32(2): 111-117. Ge L, Li DM, Li PL, et al. Population specific sentinel surveillance for HIV infection, syphilis and HCV infection in China, during 2010-2015[J]. Dis Surveill, 2017, 32(2): 111-117. DOI:10.3784/j.issn.1003-9961.2017.02.008 |
| [7] |
Cohen MS, Chen YQ, McCauley M, et al. Prevention of HIV-1 infection with early antiretroviral therapy[J]. N Engl J Med, 2011, 365(6): 493-505. DOI:10.1056/NEJMoa1105243 |
| [8] |
Cohen MS, Chen YQ, McCauley M, et al. Antiretroviral therapy for the prevention of HIV-1 transmission[J]. N Engl J Med, 2016, 375(9): 830-839. DOI:10.1056/NEJMoa1600693 |
| [9] |
Tang WM, Best J, Zhang Y, et al. Gay mobile apps and the evolving virtual risk environment: a cross-sectional online survey among men who have sex with men in China[J]. Sex Transm Infect, 2016, 92(7): 508-514. DOI:10.1136/sextrans-2015-052469 |
| [10] |
Binson D, Pollack LM, Blair J, et al. HIV transmission risk at a gay bathhouse[J]. J Sex Res, 2010, 47(6): 580-588. DOI:10.1080/00224490903216755 |
| [11] |
于增照, 史同新, 李秀芳, 等. 不同主要性交往场所与男男性行为者艾滋病高危行为关系的研究[J]. 中华流行病学杂志, 2010, 31(6): 642-646. Yu ZZ, Shi TX, Li XF, et al. Study on the association of partner-seeking and high risk behaviors related to AIDS among men who have sex with men in the different sites[J]. Chin J Epidemiol, 2010, 31(6): 642-646. DOI:10.3760/cma.j.issn.0254-6450.2010.06.009 |
 2021, Vol. 42
2021, Vol. 42