文章信息
- 董虹孛, 程红, 侯冬青, 朱忠信, 郁兆仓, 王宏健, 高爱钰, 赵小元, 王文鹏, 米杰.
- Dong Hongbo, Cheng Hong, Hou Dongqing, Zhu Zhongxin, Yu Zhaocang, Wang Hongjian, Gao Aiyu, Zhao Xiaoyuan, Wang Wenpeng, Mi Jie
- 学龄儿童青少年骨折新发特点及其影响因素的研究
- Incidence and risk factors of pediatric fractures in school-age children and adolescents in Beijing
- 中华流行病学杂志, 2021, 42(3): 448-454
- Chinese Journal of Epidemiology, 2021, 42(3): 448-454
- http://dx.doi.org/10.3760/cma.j.cn112338-20200807-01039
-
文章历史
收稿日期: 2020-08-07
2. 首都儿科研究所流行病学研究室, 北京 100020;
3. 北京市密云区中小学卫生保健所 101500;
4. 北京市通州区中小学卫生保健所 101100;
5. 北京市房山区中小学卫生保健所 102400;
6. 北京市东城区中小学卫生保健所 100009
2. Department of Epidemiology, Capital Institute of Pediatrics, Beijing 100020, China;
3. Beijing Miyun Primary and Secondary School Health Center, Beijing 101500, China;
4. Beijing Tongzhou Primary and Secondary School Health Center, Beijing 101100, China;
5. Beijing Fangshan Primary and Secondary School Health Center, Beijing 102400, China;
6. Beijing Dongcheng Primary and Secondary School Health Center, Beijing 100009, China
骨折是儿童常见损伤之一,发生后不仅影响患儿日常的生活学习,其伴发的感染、血管神经损伤等并发症也严重威胁着儿童正常生长发育与生命健康,给家庭和社会带来沉重负担[1-2]。了解儿童骨折的流行特征与影响因素是预防骨折发生的基础。然而,既往我国儿童骨折的流行病学研究多来自临床住院病例报道[3-4]。由于混杂大量的基础疾病患儿,无法了解自然人群中儿童骨折的流行特征。本研究旨在利用儿童青少年心血管与骨健康促进项目(School-based Cardiovascular and Bone Health Promotion Program,SCVBH)建立的自然人群队列,前瞻性分析北京市学龄儿童青少年骨折发生特点及影响因素,以期为儿童骨折的防治提供循证依据。
对象与方法1. 研究对象:SCVBH项目是一项在北京市(东城、房山、密云和通州区)30所学校开展的旨在了解北京市学龄儿童心血管与骨健康状况变化和相关影响因素的前瞻性队列研究。项目研究方案及基线调查结果见文献[5]。该项目采用分层整群抽样的方法于2017年11月至2018年1月对15 391名6~16岁儿童开展基线调查,并于2019年11月至2020年1月对该人群进行随访调查,共随访到12 984人(随访率84.4%),其中12 457人完成骨折调查问卷。为排除继发性骨折的潜在病例[6-7],本研究排除了患有骨代谢疾病以及糖尿病、甲状腺疾病等慢性疾病患者401人,最终共纳入12 056人进行分析。排除人群中,男童占53.6%,基线年龄(11.6±3.1)岁;最终纳入人群的男童比例为49.4%,而基线年龄为(11.1±3.3)岁。
研究方案通过首都儿科研究所伦理委员会批准(批号:SHERLL2016026),研究对象及其监护人均已阅读并签署知情同意书。
2. 研究方法:
(1) 问卷调查:通过结构化问卷收集研究对象的一般人口学特征、生活行为习惯、骨折史和家庭社会经济信息。
生活行为习惯包括:近半年①维生素D和钙的补充剂使用情况;②乳制品摄入频率,以牛奶及奶制品(如酸奶、奶粉等)摄入频率≥1次/d定义为日常摄入[8];③含糖饮料的饮用频率,将含糖饮料饮用频率≥1次/周定义为频繁[9];④中高强度身体活动的频率与时间,包括跑步、足球、篮球等导致体能消耗,呼吸较平时急促、心率增加且出汗的身体活动[10],并依据其频率与时长将其划分为3组:< 60、60~和≥120 min/d。
骨折史指在三级以上儿科医院或综合医院的专业科室诊断的“脱臼、骨碎或骨折”并需要石膏、夹板或吊索方式进行治疗的疾病史。骨折史相关问题包括既往骨折的次数、骨折发生的时间和骨折发生的部位。将随访期内(2018年1月至2020年1月)发生的骨折定义为新发骨折,并通过计算累计骨折人数占基线研究人口的比例获得骨折的2年累计发生率。
家庭社会经济信息包括:①父母文化程度:定义为父母任意一方的最高学历水平;②家庭收入水平:将家庭2017年人均月收入与北京市2017年低收入家庭标准(每月1 410元/人)相比[11],低于该标准为低收入水平,高于该标准的3倍为高收入水平,二者之间为中等收入水平。
(2) 体格检查:受试者穿轻薄衣物,使用经校准的仪器按照标准方法测量身高和体重,读数精确到0.1,连续测量2次,取平均值计算BMI(kg/m2)。采用《学龄儿童青少年营养不良筛查(WS/T 456-2014)》和《学龄儿童青少年超重与肥胖筛查(WS/T 586-2018)》的BMI界值点[12-13],将儿童的体重状态分别划分为消瘦、正常、超重和肥胖。采用八电极生物阻抗法检测体成分(H-Key350,北京四海华辰科技有限公司)。既往研究显示[14],该方法与体成分金标准之一的(双能X线吸收法)相比,体脂肪和非脂肪测量值高度相关(r>0.98),且平均差值< 0.9 kg,可以较为准确地评估儿童青少年体成分水平。分别通过计算测量的脂肪质量和肌肉质量与身高平方的比值,获得脂肪质量指数(fat mass index,FMI)和肌肉质量指数(lean mass index,LMI)。
3. 统计学分析:采用R 3.4.2软件。分类资料用频数(%)描述,组间比较采用似然比χ2检验。定量资料(FMI和LMI)满足正态分布,采用x±s描述,组间比较采用t检验。采用χ2趋势检验分析骨折发生率在年龄组间的变化趋势,采用Fisher确切概率法判别年龄组间不同骨折部位构成差异。此外,骨折的发生受多种因素影响,而骨折史、体成分、身体活动、膳食习惯和社会经济学因素等均在既往研究中报道为骨折的危险因素[15-16]。因而,采用多因素logistic回归模型分析风险因素时,将基线测量的上述变量强制纳入回归方程进行分析。其中,FMI和LMI转换为经性别⁃年龄别转校正的Z值,并检验其正态性后纳入logistic回归方程。同时,采用公式将logistic回归得到的OR值转换为RR值[17]。所有分析均以双侧检验P < 0.05为差异有统计学意义。
结果1. 队列人群基线特征:共纳入12 056名儿童(男童占49.4%),年龄(11.1±3.3)岁,消瘦、超重和肥胖的患病率分别为2.5%、17.3%和22.0%,共有857人(7.1%)具有骨折病史。与女童相比,男童的超重肥胖率、LMI水平以及每日中高强度身体活动≥60 min、服用维生素D/钙补充剂、日常摄入乳制品、频繁饮用含糖饮料、父母文化程度本科以上和中高水平家庭收入的比例也高于女童,而FMI水平低于女童,差异均有统计学意义(P < 0.05)。见表 1。
2. 骨折累计发生情况与骨折部位:随访2年内共369人发生骨折,其中58人发生2次骨折。全人群中,骨折累计发生率为3.1%(95%CI:2.8%~3.4%),且男童(4.1%,95%CI:3.6%~4.6%)高于女童(2.1%,95%CI:1.7%~2.4%),差异有统计学意义(χ2=40.565,P < 0.01)。按性别与基线年龄进一步分层后,发现男童的骨折发生率随年龄的增长不断增加,而女童则随年龄增长显著降低(趋势检验P < 0.01)。见图 1。

|
| 图 1 男、女童各年龄组骨折的2年累计发生率 |
在新发骨折的人群中,以上肢骨折为主(69.0%),其次为下肢骨折(16.1%)、躯干骨折(9.9%)和颅面部骨折(5.0%)。在男女童中均未发现骨折发生部位的年龄别差异(均P>0.05)。见图 2。此外,不同骨折次数的累计发生率和发生部位构成在性别和年龄分层间的差异无统计学意义(结果未显示)。
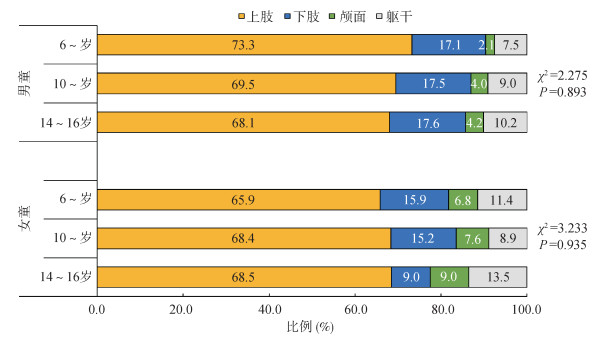
|
| 图 2 男、女童各年龄组骨折发生部位的构成 |
3. 骨折发生的影响因素:采用多因素logistic回归模型分别对男女童骨折影响因素进行分析,结果显示:年龄与骨折史均为男童和女童骨折发生的独立影响因素。另在男童中发现,每日中高强度体力活动时间超过120 min以及频繁饮用含糖饮料,使骨折发生风险分别增加158%(RR=2.58,95%CI:1.03~5.12)和38%(RR=1.38,95%CI:1.02~1.85),见表 3。然而,在男女童中,均未发现基线体重状态、FMI-Z值、LMI-Z值、维生素D/钙补充剂使用情况、父母文化程度和家庭收入水平与骨折发生风险之间存在统计学关联(均P>0.05)。见表 2。
本研究采用前瞻性队列研究方法分析了北京地区6~16岁学龄儿童青少年2年后的骨折发生特点与影响因素。结果发现,北京地区学龄儿童青少年骨折的2年累计发病率为3.1%,呈男童高于女童,且随年龄在男童中递增而在女童中递减的特点。此外,既往骨折史是增加男女童骨折发生风险的共同危险因素,另在男童中发现较长时间的中高强度身体活动和频繁饮用含糖饮料也可增加骨折发生风险。
本研究结果显示,儿童骨折部位有一半以上发生在上肢,这与既往发表的来自临床住院病例的研究结果一致[18-19]。然而,关于儿童骨折的发生特点,目前国内仅有2项基于一般人群的横断面研究。其中,2015年开展的中国居民骨折调查(China National Fracture Study,CNFS)的回顾性结果显示[20],2014年我国5~14岁儿童青少年的骨折发生率为1.79%(男童2.4%,女童1.2%);同一时期在深圳市开展的中小学生骨折横断面调查结果显示,8~18岁儿童青少年的骨折发生率为2.4%(男童3.3%,女童1.3%)[21]。本研究中,北京市学龄儿童青少年骨折的2年累计发生率为3.1%(男童4.1%,女童2.1%),年均骨折发生率约为1.5%,低于CNFS和深圳市的调查结果;但与两项研究一致发现男童的骨折发生率高于女童。此外,本研究发现,儿童骨折发生率随年龄在男童中递增而在女童中递减的特点,但在上述两项研究中均未见关于基于性别的年龄亚组的骨折发生率报道。考虑到男生较女生活泼好动,且活动量随着年龄不断增加,若该阶段安全意识不足,可导致意外受伤的概率增加。因此,有必要加强针对男生,尤其是处于小学高年级和初中的男生的监护和预防意外伤害的教育。
儿童骨折的发生原因十分复杂,受到生理、生活行为和社会经济环境等多重因素影响。与加拿大的一项儿童骨折随访队列研究结果类似[22],本研究发现有骨折史的男女童未来骨折发生风险较无骨折史儿童明显增加(男童RR=1.81;女童RR=3.11)。另外,男童中较长时间的中高强度身体活动(≥120 min/d)和频繁饮用含糖饮料(≥1次/周)也可增加其未来的骨折发生风险。来自新西兰的一项横断面调查显示[23],骨折史与每日饮用含糖饮料≥350 ml/d密切相关。大量研究指出[24-25],含糖饮料,尤其是碳酸饮料,含有大量磷酸,可通过抑制25-羟基维生素D3向1-25-羟基维生素D3的转化,从而导致骨吸收增强、骨密度下降。此外,近年来随着肥胖问题的加剧,越来越多的研究指出肥胖儿童是骨折的高危群体[26-27]。然而,本研究中尚未发现体重状态、体脂肪量与新发骨折的统计学关联。由于本研究随访距基线仅2年,可能需要更长时间的随访了解肥胖对骨折事件发生的影响。
本研究在自然人群中采用大样本前瞻性队列研究方法,分析了北京地区儿童的骨折发生率与影响因素,样本信息丰富,相较于横断面研究提供了更强的循证证据。本研究存在局限性:首先,研究对象来自北京市儿童,且本研究的纳入人群较排除人群的男童比例略低而基线年龄略小,可能低估/高估人群的新发骨折率及与各项影响因素的关联,因此结论的外推性尚待验证;其次,本研究中膳食行为的相关变量(如乳制品和含糖饮料)未包含摄入量及摄入种类的信息,有待未来研究中进一步细化并探讨其对骨折发生风险的潜在影响。另外,本研究随访时间较短,暂时无法观察到生理、生活行为因素对远期骨折及反复骨折发生的影响。因而儿童青少年骨折相关影响因素仍有待对该样本人群继续长期随访验证。
综上所述,北京地区学龄儿童青少年骨折在不同性别与年龄组中具有不同的发生特点,且受到骨折史、中高强度身体活动时间及含糖饮料饮用频率的影响。结果提示,应面向不同个体开展相应的一级预防与二级预防策略,如在一般儿童中进行安全意识教育与健康生活方式倡导,同时提高学校、家长对高危儿童的警惕与保护意识,以避免儿童骨折的发生。
利益冲突 所有作者均声明不存在利益冲突。
志谢 北京市东城区中小学卫生保健所(陈海华、石晓燕、陈春宇、付鹏翀);北京市密云区中小学卫生保健所(王莲革、尹钱、崔海洪、聂长琳);北京市通州区中小学卫生保健所(李建辉、韩卫民、王景波);北京市房山区中小学卫生保健所(林宁翔、高素梅);北京市教育委员会(宋玉珍)
| [1] |
Jiang X, Zhang YH, Wang YK, et al. An analysis of 6215 hospitalized unintentional injuries among children aged 0-14 in northwest China[J]. Accid Anal Prev, 2010, 42(1): 320-326. DOI:10.1016/j.aap.2009.08.012 |
| [2] |
Song F, Zeng YP, Tian J, et al. Epidemiology and the economic burden of pediatric fractures in China: A retrospective study of 14141 fractures[J]. Bone, 2020, 144: 115498. DOI:10.1016/j.bone.2020.115498 |
| [3] |
Wang HW, Feng CC, Liu H, et al. Epidemiologic features of traumatic fractures in children and adolescents: a 9-year retrospective study[J]. Biomed Res Int, 2019, 2019: 8019063. DOI:10.1155/2019/8019063 |
| [4] |
杨涛, 储瑞亮. 儿童骨折流行病学调查[J]. 世界最新医学信息文摘, 2018, 18(38): 13-15. Yang T, Chu RL. The fracture epidemiological investigation of child[J]. World Latest Med Info, 2018, 18(38): 13-15. DOI:10.19613/j.cnki.1671-3141.2018.38.005 |
| [5] |
侯冬青, 高爱钰, 朱忠信, 等. 儿童青少年心血管与骨健康促进项目基线特征[J]. 中华预防医学杂志, 2018, 52(11): 1117-1123. Hou DQ, Gao AY, Zhu ZX, et al. The baseline characteristics of school-based cardiovascular and bone health promotion program in Beijing[J]. Chin J Prev Med, 2018, 52(11): 1117-1123. DOI:10.3760/cma.j.issn.0253-9624.2018.11.005 |
| [6] |
Wasserman H, Gordon CM. Bone mineralization and fracture risk assessment in the pediatric population[J]. J Clin Densitom, 2017, 20(3): 389-396. DOI:10.1016/j.jocd.2017.06.007 |
| [7] |
Gordon CM, Leonard MB, Zemel BS, et al. 2013 Pediatric Position Development Conference: executive summary and reflections[J]. J Clin Densitom, 2014, 17(2): 219-224. DOI:10.1016/j.jocd.2014.01.007 |
| [8] |
中国营养学会. 中国居民膳食指南2016[M]. 北京: 人民卫生出版社, 2016. Chinese Nutrition Society. The Chinese Dietary Guidelines (2016)[M]. Beijing: People's Medical Publishing House, 2016. |
| [9] |
Steinberger J, Daniels SR, Hagberg N, et al. Cardiovascular health promotion in children: challenges and opportunities for 2020 and beyond: a scientific statement from the American heart association[J]. Circulation, 2016, 134(12): e236-255. DOI:10.1161/CIR.0000000000000441 |
| [10] |
中国儿童青少年身体活动指南制作工作组, 张云婷, 马生霞, 等. 中国儿童青少年身体活动指南[J]. 中国循证儿科杂志, 2017, 12(6): 401-409. Working Group of Physical Activities for Chinese Children and Adolescents, Zhang YT, Ma SX, et al. China Physical activity guidelines for Chinese children and adolescents[J]. Chin J Evid Based Pediatr, 2017, 12(6): 401-409. DOI:10.3969/j.issn.1673-5501.2017.06.001 |
| [11] |
北京: 城乡低收入家庭认定标准提至月人均1410元[DB/OL]. (2017-01-26)[2020-07-31]. http://www.gov.cn/xinwen/2017-01/26/content_5163582.htm. Beijing: The identification standard for low-income families in urban and rural areas has been raised to 1410 RMB per month[DB/OL]. (2017-01-26)[2020-07-31]. http://www.gov.cn/xinwen/2017-01/26/content_5163582.htm. |
| [12] |
国家卫生和计划生育委员会. WS/T 456-2014学龄儿童青少年营养不良筛查[S]. 北京: 中国标准出版社, 2014. National Health and Family Planning Commission. WS/T 456-2014 Screening standard for malnutrition of school-age children and adolescents[S]. Beijing: China Standards Press, 2014. |
| [13] |
国家卫生和计划生育委员会. WS/T 586-2018学龄儿童青少年超重与肥胖筛查[S]. 北京: 中国标准出版社, 2018. National Health and Family Planning Commission. WS/T 586-2018 Screening for overweight and obesity among school-age children and adolescents[S]. Beijing: China Standards Press, 2018. |
| [14] |
Lim JS, Hwang JS, Lee JA, et al. Cross-calibration of multi-frequency bioelectrical impedance analysis with eight-point tactile electrodes and dual-energy X-ray absorptiometry for assessment of body composition in healthy children aged 6-18 years[J]. Pediatr Int, 2009, 51(2): 263-268. DOI:10.1111/j.1442-200X.2008.02698.x |
| [15] |
Clark EM. The epidemiology of fractures in otherwise healthy children[J]. Curr Osteoporos Rep, 2014, 12(3): 272-278. DOI:10.1007/s11914-014-0227-y |
| [16] |
Goulding A. Risk factors for fractures in normally active children and adolescents[J]. Med Sport Sci, 2007, 51: 102-120. DOI:10.1159/000103007 |
| [17] |
Grant RL. Converting an odds ratio to a range of plausible relative risks for better communication of research findings[J]. BMJ, 2014, 348: f7450. DOI:10.1136/bmj.f7450 |
| [18] |
张涛, 刘晓光, 郭源, 等. 北京地区10977例儿童骨折分析[J]. 中国矫形外科杂志, 2014, 22(24): 2233-2237. Zhang T, Liu XG, Guo Y, et al. Study on 10977 cases of pediatric fractures in Beijing[J]. Orthop J Chin, 2014, 22(24): 2233-2237. DOI:10.3977/j.issn.1005-8478.2014.24.06 |
| [19] |
许世刚, 马文校, 王超, 等. 北京地区小儿骨折流行病学分析[J]. 中国骨与关节损伤杂志, 2012, 27(11): 1027-1028. Xu SG, Ma WX, Wang C, et al. The epidemiology of pediatric fracture in Beijing[J]. Chin J Bone Joint Inj, 2012, 27(11): 1027-1028. |
| [20] |
Chen W, Lv HZ, Liu S, et al. National incidence of traumatic fractures in China: a retrospective survey of 512 187 individuals[J]. Lancet Glob Health, 2017, 5(8): e807-817. DOI:10.1016/s2214-109x(17)30222-x |
| [21] |
杨昆鹏, 黄泽鹏, 周丽, 等. 深圳市中小学生骨折现状及其影响因素分析[J]. 中国学校卫生, 2016, 37(3): 371-375. Yang KP, Huang ZP, Zhou L, et al. Characteristics of fractures and influencing factors among primary and middle school students in Shenzhen in 2015[J]. Chin J School Health, 2016, 37(3): 371-375. DOI:10.16835/j.cnki.1000-9817.2016.03.016 |
| [22] |
Escott BG, To T, Beaton DE, et al. Risk of recurrent fracture: a population-based study[J]. Pediatrics, 2019, 144(2): e20172552. DOI:10.1542/peds.2017-2552 |
| [23] |
Delshad M, Beck KL, Conlon CA, et al. Fracture risk factors among children living in New Zealand[J]. J Steroid Biochem Mol Biol, 2020, 200: 105655. DOI:10.1016/j.jsbmb.2020.105655 |
| [24] |
Händel MN, Heitmann BL, Abrahamsen B. Nutrient and food intakes in early life and risk of childhood fractures: a systematic review and Meta-analysis[J]. Am J Clin Nutr, 2015, 102(5): 1182-1195. DOI:10.3945/ajcn.115.108456 |
| [25] |
Vorland CJ, Stremke ER, Moorthi RN, et al. Effects of excessive dietary phosphorus intake on bone health[J]. Curr Osteoporos Rep, 2017, 15(5): 473-482. DOI:10.1007/s11914-017-0398-4 |
| [26] |
Faienza MF, D'Amato G, Chiarito M, et al. Mechanisms involved in childhood obesity-related bone fragility[J]. Front Endocrinol (Lausanne), 2019, 10: 269. DOI:10.3389/fendo.2019.00269 |
| [27] |
Kim SJ, Ahn J, Kim HK, et al. Obese children experience more extremity fractures than nonobese children and are significantly more likely to die from traumatic injuries[J]. Acta Paediatr, 2016, 105(10): 1152-1157. DOI:10.1111/apa.13343 |
 2021, Vol. 42
2021, Vol. 42