文章信息
- 吴丹, 程伟彬, 熊媛, 陆荧, 倪宇馨, 唐卫明.
- Wu Dan, Cheng Weibin, Xiong Yuan, Lu Ying, Ni Yuxin, Tang Weiming
- 基于男性社交平台男男性行为人群HIV检测率及HIV自我检测率变化趋势分析
- Changing trends of HIV testing and HIV self-testing in men who have sex with men on a gay social networking app
- 中华流行病学杂志, 2021, 42(2): 269-272
- Chinese Journal of Epidemiology, 2021, 42(2): 269-272
- http://dx.doi.org/10.3760/cma.j.cn112338-20200624-00882
-
文章历史
收稿日期: 2020-06-24
2. 南方医科大学皮肤病医院, 广州 510095;
3. 广东省第二人民医院, 广州 510317;
4. 美国北卡罗来纳大学教堂山分校中国项目办, 广州 510095
2. Dermatology Hospital of Southern Medical University, Guangzhou 510095, China;
3. Guangdong Second Provincial General Hospital, Guangzhou 510317, China;
4. University of North Carolina at Chapel Hill, Project-China, Guangzhou 510095, China
MSM是HIV感染的重点人群之一[1]。有研究提示2019年我国MSM平均HIV感染率达5.7%[2],是普通人群HIV感染率的57倍[3],且不同地区、年龄组的差异较大[2]。促进MSM的HIV检测是艾滋病防控的关键措施之一[4]。但是MSM的HIV检测率并不理想,约有60.0%的MSM从未做过HIV检测[5-7]。运用新型的干预工具,促进HIV感染者知晓自身感染状态是做好MSM艾滋病防控的重要环节。HIV自我检测(自检)是促进MSM的HIV检测的关键措施之一,可以减少或避免基于场所检测的障碍,有利于扩大HIV检测。我国“十三五”规划明确提出,在药店和互联网推广HIV自检,进一步提高重点人群HIV检测率。本研究基于男性社交平台招募MSM,分析HIV检测率和HIV自检率及其变化趋势,初步评估HIV自检在促进MSM的HIV检测中的作用,为进一步推广HIV自检提供参考依据。
对象与方法1. 研究对象:2013-2016年及2018年,每年4-8月定期通过Blued男性社交平台线上招募MSM,研究对象纳入标准:①≥16岁;②出生性别为男性;③曾经发生男男性行为;④知情同意。
2. 调查方法及内容:每年开展1次MSM性健康横断面调查。自行设计调查问卷,调查内容包括社会人口学特征、性取向、HIV检测、HIV自检、梅毒检测、最近3个月同性肛交使用安全套等行为学信息(2014年本条目数据缺失)。每年均邀请10名MSM测试调查问卷并进行优化设计。
3. 统计学分析:数据整理采用Excel 2010软件。描述研究对象的基本情况,采用Excel 2010软件制作各年份相关指标的变化趋势图,应用Cochran-Armitage趋势性检验分析HIV检测率、HIV自检率和既往HIV自检比例的变化趋势。双侧检验,以P < 0.05为差异有统计学意义。
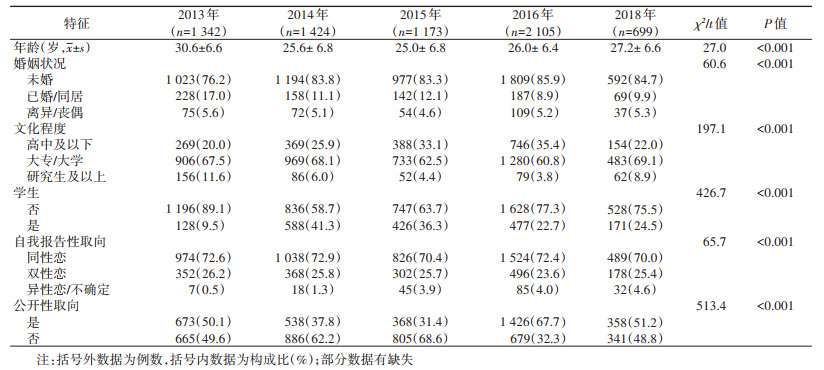
结果1. 基本情况:2013-2016、2018年研究对象人数分别为1 342、1 424、1 173、2 105和699人。2013年研究对象年龄(30.6±6.6)岁,此后研究对象的年龄更为年轻化。2013年未婚者占76.2%,之后年份的未婚者比例均 > 83.0%,文化程度呈现U形变化趋势,学生的构成比变化趋势不稳定,但整体较2013年有所增长。研究对象自报性取向为同性恋者≥70.0%,不愿公开性取向者占32.3%~68.6%。见表 1。
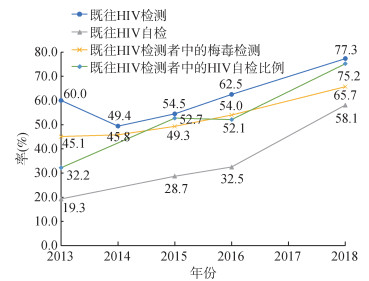
2. HIV检测率、HIV自检率及HIV检测者中HIV自检比例变化趋势:研究对象HIV检测率、既往HIV检测率、HIV检测者中HIV自检比例和梅毒检测率,均呈逐年增长趋势。2014年HIV检测率最低49.4%(703/1 424),较2013年有下降趋势,之后逐年上升至2018年的77.3%(540/699)(Cochran- Armitage值=19.3,P < 0.001)。2013、2018年HIV自检率分别为19.3%(259/1 342)、58.1%(406/699),2018年是2013年的3倍(χ2=237.5,P < 0.001),HIV检测者中HIV自检比例呈增长趋势,自2013年的32.2%(259/805)升至2018年的75.2%(406/540),(Cochran-Armitage值=14.3,P < 0.001)。HIV检测者中梅毒检测率也有逐年增长趋势,从2013年的45.1%(363/805)上升至2018年的65.7%(355/540),增长了20.6%(Cochran-Armitage值=11.2,P < 0.001)。见图 1。
|
| 注:2014/2017年部分数据缺失 图 1 2013-2016、2018年MSM的HIV检测率、HIV自检率、HIV检测者中HIV自检比例及梅毒检测率变化趋势 |
3. 最近3个月同性肛交不使用安全套的性行为:2013、2015-2016及2018年,最近3个月同性肛交不使用安全套的比例呈U形变化趋势(趋势检测Z=1.8,P=0.066),从2013年的35.0%(470/1 342)降至2015年的26.9%(316/1 173),但是2018年回升至45.2%(316/699)。说明MSM同性肛交不使用安全套的比例仍然很高。
讨论本研究发现,研究对象HIV检测率、HIV自检率、HIV检测者中HIV自检比例、HIV检测者中梅毒检测率均有所提高。最近3个月同性肛交不使用安全套的比例仍然较高,呈U形变化趋势,提示在促进MSM的HIV检测工作中,需倡导安全性行为,提高安全套使用率。
研究对象的HIV检测率不断提高。该人群HIV检测覆盖率提高,可能与政府及卫生部门开展MSM健康教育、扩大HIV检测、扩大抗病毒治疗、提高MSM社会组织在艾滋病防治工作中的参与度和积极性有关。国务院于2011年发布“国务院关于进一步加强艾滋病防治工作的通知”[8],针对我国艾滋病疫情及防治工作提出具体要求,包括扩大宣传教育、加强HIV检测和扩大HIV检测服务范围提高可及性、组织各级医疗机构主动开展HIV检测咨询、落实免费抗病毒治疗等政策,各地政府结合当地实际,制定行动指南,为艾滋病防治指明了工作方向,并在人力、财政等资源上分配和落到实处。此外,MSM社区在艾滋病宣传教育和推广HIV检测服务方面起到积极作用。现实中,不少MSM羞于谈论性取向和身份认同,存在戒备心理,害怕暴露性取向而遭到歧视,不愿意到医疗机构检测HIV[9]。加强MSM社会组织的志愿者培训和推广HIV检测工作,可以减轻MSM担心或焦虑,提高其对参与艾滋病防治工作的信任度,促进MSM参加HIV检测和扩大HIV检测覆盖面[10]。
研究对象的HIV自检率上升幅度较为明显,从2013年的19.3%上升至2018年的58.1%。HIV自检试剂具有方便、快捷、私密的优势,在MSM中可接受度较高[11],适合进一步推广。WHO推荐中低收入国家开展HIV快速检测和自检,以达到重点人群早检测、早发现及早治疗的目的。目前,全世界已有77个国家颁布政策或指南推广HIV自检。我国制定的《遏制与防治艾滋病“十三五”行动计划》建议通过药店或互联网销售推广HIV自检,当地政府可根据本地实际开展相关工作。既往研究指出,HIV自检在我国MSM中的需求和可接受度均较高[12]。本研究提示HIV自检与HIV检测率的变化趋势相似,HIV检测者中HIV自检比例逐年上升,两者有相关性,说明HIV自检对提高MSM的HIV检测率有促进作用。HIV自检能减少MSM对隐私暴露及歧视的担忧,能够尽早寻求HIV检测服务,减少MSM中HIV传播及感染,对我国艾滋病防控具有重大公共卫生意义。但是,我国在推广HIV自检工作方面面临诸多挑战,我国尚未制定HIV自检指南,HIV自检试剂市场尚不规范,不同HIV检测试剂的敏感度与特异度差异较大。有研究发现,互联网销售的HIV自检试剂的准确率仅为64.7%[11]。而且,各地政府与社会组织尚缺乏有效推广HIV自检的工作经验,针对HIV自检者的结果回传、对自检阳性者确证与后续抗病毒治疗服务等方面缺乏有效衔接和指导[11]。另外,HIV自检存在窗口期较长、自检试剂主要为抗体检测无法替代实验室确证等弱点,推广HIV自检时,需保持严谨的科学态度。
推广HIV与梅毒双重检测很有必要。本研究发现,MSM梅毒检测也是艾滋病防控的关键。HIV检测者中梅毒检测率呈逐年增长趋势,从2013年的45.1%上升至2018年的65.7%,HIV检测者中梅毒检测率还有提高空间。HIV与梅毒螺旋体的传播途径相近,可促进传播和共同感染,国际指南建议性活跃的MSM每年至少检测1次HIV和梅毒[13]。本研究的2018年MSM梅毒检测率(65.7%)高于既往研究的梅毒检测率(54%)[14]。与艾滋病防控和HIV检测力度相比,梅毒的防控策略尚有欠缺。有研究提示,梅毒自检与HIV自检相结合的推广策略在MSM中的可接受度和可行性均较高[15]。进一步推广HIV/梅毒双重自检是可行的重点探索方向。
本研究存在不足。一是男性社交平台招募研究对象较为年轻,文化程度较高,存在选择偏倚,无法代表我国MSM整体情况;二是问卷调查收集自报信息,且问题敏感,存在信息偏倚,可能存在低估HIV检测率及相关性行为情况;三是每年的横断面调查存在抽样误差,历年研究对象的社会人口学特征存在差异;四是2017年数据来自医疗机构平台,存在明显的选择偏倚,未纳入分析。
综上所述,基于男性社交平台的MSM的HIV检测率、HIV自检率、HIV检测者中HIV自检比例,2013-2018年均呈明显上升趋势。提示HIV自检可提高MSM的HIV检测覆盖面,对我国MSM艾滋病防控有重大公共卫生意义。
利益冲突 所有作者均声明不存在利益冲突
志谢 感谢中国CDC性病艾滋病预防控制中心吕繁、中华流行病学杂志编辑部王岚、中国性病艾滋病杂志编辑部刘霞、广东省CDC林鹏为本文提供建设性建议;感谢淡蓝公益对本研究的支持
| [1] |
Beyrer C, Baral SD, van Griensven F, et al. Global epidemiology of HIV infection in men who have sex with men[J]. Lancet, 2012, 380(9839): 367-377. DOI:10.1016/S0140-6736(12)60821-6 |
| [2] |
Dong MJ, Peng B, Liu ZF, et al. The prevalence of HIV among MSM in China: a large-scale systematic analysis[J]. BMC Infect Dis, 2019, 19(1): 1000. DOI:10.1186/s12879019-4559-1 |
| [3] |
National Health and Family Planning Commission of the People's Republic of China. 2015 China AIDS response progress report[EB/OL].(2015-05-30)[2020-04-30]. https://www.unaids.org/sites/default/files/country/documents/CHN_narrative_report_2015.pdf.
|
| [4] |
UNAIDS. 90-90-90: an ambitious treatment target to help end the AIDS epidemic[R]. Geneva: UNAIDS, 2014.
|
| [5] |
Best J, Tang WM, Zhang Y, et al. Sexual behaviors and HIV/Syphilis testing among transgender individuals in China: implications for expanding HIV testing services[J]. Sex Transm Dis, 2015, 42(5): 281-285. DOI:10.1097/OLQ.0000000000000269 |
| [6] |
Chow EPF, Wilson DP, Zhang L. The rate of HIV testing is increasing among men who have sex with men in China[J]. HIV Med, 2012, 13(5): 255-263. DOI:10.1111/j.14681293.2011.00974.x |
| [7] |
Zou HC, Hu N, Xin QQ, et al. HIV testing among men who have sex with men in China: a systematic review and Meta-analysis[J]. AIDS Behav, 2012, 16(7): 1717-1728. DOI:10.1007/s10461-012-0225-y |
| [8] |
国务院. 国务院关于进一步加强艾滋病防治工作的通知[EB/OL]. (2011-02-16)[2020-04-30]. http://www.gov.cn/zwgk/2011-02/16/content_1804536.htm. The State Council. Notice of The State Council on Fuvther Strengthening AIDS Prevention and Control[EB/OL].(2011-02-16)[2020-04-30]. http://www.gov.cn/zwgk/2011-02/16/content_1804536.htm. |
| [9] |
Watson J, Tang WM, Pan S, et al. Out of the closet, into the clinic: opportunities for expanding men who have sex with men-competent services in China[J]. Sex Transm Dis, 2018, 45(8): 527-533. DOI:10.1097/OLQ.0000000000000808 |
| [10] |
Wu D, Zhou Y, Yang N, et al. Social media-based secondary distribution of human immunodeficiency virus/syphilis self-testing among Chinese men who have sex with men[J]. Clin Infect Dis, 2020, ciaa825. DOI:10.1093/cid/ciaa825.Epubaheadofprint.https://pubmed.ncbi.nlm.nih.gov/32588883/ |
| [11] |
Tang WM, Wu D. Opportunities and challenges for HIV self-testing in China[J]. Lancet HIV, 2018, 5(11): e611-612. DOI:10.1016/S2352-3018(18)30244-3 |
| [12] |
Jin X, Xu JJ, Smith MK, et al. An internet-based self-testing model (Easy Test): cross-sectional survey targeting men who have sex with men who never tested for HIV in 14 provinces of China[J]. J Med Internet Res, 2019, 21(5): e11854. DOI:10.2196/11854 |
| [13] |
WHO. WHO information note on the use of dual HIV/syphilis rapid diagnostic tests (RDT). Geneva: WHO[EB/OL].(2017-01-06)[2020-04-30]. https://www.who.int/reproductivehealth/publications/rtis/dual-hiv-syphilisdiagnostic-tests/en/.
|
| [14] |
Ong JJ, Fu HY, Pan S, et al. Missed opportunities for human immunodeficiency virus and syphilis testing among men who have sex with men in China: a cross-sectional study[J]. Sex Transm Dis, 2018, 45(6): 382-386. DOI:10.1097/OLQ.0000000000000773 |
| [15] |
Wang C, Cheng WB, Li CC, et al. Syphilis self-testing: a nationwide pragmatic study among men who have sex with men in China[J]. Clin Infect Dis, 2020, 70(10): 2178-2186. DOI:10.1093/cid/ciz603 |
 2021, Vol. 42
2021, Vol. 42