文章信息
- 刘英丽, 李月, 王雨帆, 于树青, 李志霞, 袁蓓蓓, 唐少文, 吴涛, 詹思延, 孙凤.
- Liu Yingli, Li Yue, Wang Yufan, Yu Shuqing, Li Zhixia, Yuan Beibei, Tang Shaowen, Wu Tao, Zhan Siyan, Sun Feng
- 中外循证医学课程教学模式的现状与启示:系统综述
- Current status and enlightenment of teaching models in evidence-based medicine at home and abroad: a qualitative systematic review
- 中华流行病学杂志, 2020, 41(12): 2141-2148
- Chinese Journal of Epidemiology, 2020, 41(12): 2141-2148
- http://dx.doi.org/10.3760/cma.j.cn112338-20191127-00838
-
文章历史
收稿日期: 2019-11-27
2. 河北省环境与人群健康重点实验室, 石家庄 050017;
3. 北京大学公共卫生学院流行病与卫生统计学系 100191;
4. 北京大学循证医学中心 100191;
5. 北京大学医学部教育处 100191;
6. 北京大学中国卫生发展研究中心 100191;
7. 南京医科大学公共卫生学院流行病学系 211166
2. Hebei Provincial Key Laboratory of Environment and Human Health, Shijiazhuang 050017, China;
3. Department of Epidemiology and Biostatistics, School of Public Health, Peking University, Beijing 100191, China;
4. Center of Evidence-based Medicine and Clinical Research, Peking University, Beijing 100191, China;
5. Education Department of Peking University, Beijing 100191, China;
6. Peking University China Center for Health Development Studies, Beijing 100191, China;
7. Department of Epidemiology, School of Public Health, Nanjing Medical University, Nanjing 211166, China
我国《本科医学教育标准--临床医学专业(试行)》明确指出:医学院校要在整个教学期间实施科学研究方法及循证医学原理的教育,使学生养成科学思维,掌握科学研究方法[1]。如今,循证医学课程教学方式灵活多样,包括传统课堂授课模式(lecture)[2-3]、基于问题的学习(problem-based learning,PBL)[4]、专题工作坊(workshop)等[5],将课堂理论知识与课外的实际运用相结合,或者通过建立跨学科、多学科参与的教学组,定期交流教学经验和成果等[1]。但对于各种模式的教学效果评论不一,也尚未进行系统的梳理和评价。本研究拟采用系统综述方法,全面检索循证医学类课程的论文,客观、全面地评价国内外循证医学教学模式的现状,为推动我国循证医学教学工作提供借鉴。
资料与方法1.文献检索策略:系统检索PubMed、Embase、Proquest、Cochrane和Web of Science等英文数据库和SinoMed、CNKI、万方和维普期刊全文数据库等中文数据库,筛选循证医学课程教学模式的相关研究,检索截止时间为2019年5月13日,并对已发表的相关综述的文后文献列表进行手动检索。
中文检索主题词组配策略:(“循证医学”)+(“教学”)。
英文检索主题词组配策略:(“evidence-based medicine”OR“evidence based medicine” OR “EBM”)+(“teaching mode” OR “teaching model” OR“educational model”)。
2.文献筛选:纳入标准:①涉及循证医学类课程的论文;②不同教学方法或同一教学方法使用前后的对比研究;③评估指标为理论成绩或实践技能掌握情况;④语言为中文或英文。
排除标准:①综述、Meta分析或个案报道;②文章内容未涉及教学效果评价;③仅为循证医学知晓度、满意度或了解程度的相关文献;④循证医学理论方法的具体应用。
由两名研究人员平行独立筛选文献,如有分歧,则通过讨论或与第三名研究人员协商解决。
3.资料提取:由2名研究人员平行独立提取文献,如有分歧,则通过讨论或与第三名研究人员协商解决。资料提取内容包括:①研究的基本信息:包括第一作者、发表时间、国家等;②研究方法:包括研究对象、设计类型、教学模式等;③研究结局:包括考试成绩、知识、态度、行为等;④评价偏倚风险的相关信息。
4.偏倚风险评价:随机对照试验研究的质量评价基于Cochrane Reviewer's Handbook 5.0.1评价标准[6]。类实验研究的质量评价基于(methodological index for non-randomized studies,MINORS)评价标准[7]。若文献得分大于等于评价量表总分的一半,则定义为高质量文献[8]。
5.整合方法:本文采用叙述整合的方法,首先筛选出所有报告了循证医学教学模式效果评价的文献,并绘制国内外教学模式的研究关系图,进一步以教学方式为主要归类依据,分别列表归类和描述每种教学模式的文献数量、应用分布和教学的评价结果等信息。
结果1.文献筛选流程及结果:本研究共检索到29 029篇英文文献和4 852篇中文文献。根据纳入排除标准,最终纳入52篇文献,其中英文文献31篇[9-40],中文文献21篇[2, 3, 41-59],文献纳入排除流程见图 1。52篇教学论文共涉及PBL、联合模式、小组讨论(team-based learning,TBL)等共13种教学模式,应用最多的为PBL教学模式。质量评价结果显示纳入文献质量较好,72%的文献质量评价结果显示为高质量文献。
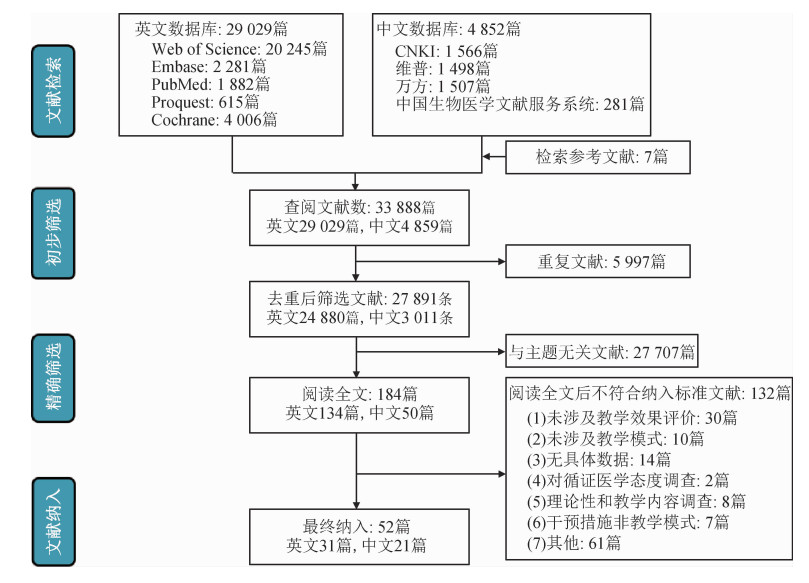
|
| 图 1 文献筛选流程图 |
13种教学模式中,中外不同教学模式之间的网状关系见图 2。
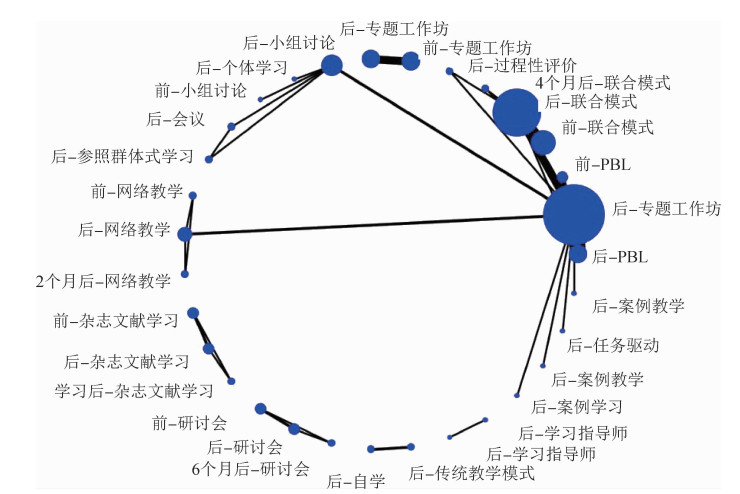
|
| 注:图中直线代表该两两比较研究数量,蓝色的点表示该干预措施的样本量 图 2 中外循证医学各教学模式的网状关系图 |
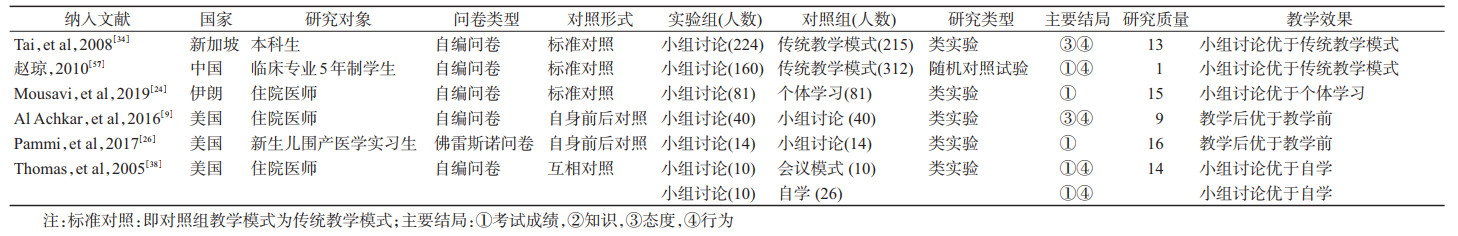
2. PBL教学模式的研究现状:共有14篇介绍应用PBL进行循证医学教学,发表于2007-2018年,仅有2篇英文文献[19, 40];研究对象全部为中国人,以医学本科生为主,占78.57%(11篇文献[2-3, 19, 44, 46-48, 52, 55-57])。研究类型主要是随机对照试验(10篇[2-3, 19, 40, 44, 46-47, 49, 53, 56])和类实验研究(4篇[48, 52, 55, 57])。只有1篇文献认为对照组效果优于实验组[19],其他均认为实验组优于对照组(表 1)。
3.联合教学模式的研究现状:共纳入12篇文献介绍了联合教学模式在循证医学教学中的应用[14, 18, 22, 29, 31, 36, 38, 41, 43, 50-51, 59],发表于2012-2016年。其中7篇文献[14, 18, 22, 29, 31, 36, 38]为英文文献。研究对象以本科生为主(9篇[14, 18, 22, 29, 31, 38, 41, 43, 51],占75.00%),6篇研究对象为中国人(本科生占66.67%),6篇为外国人(本科生占83.33%),研究类型主要为随机对照试验(4篇[14, 18, 50-51])和类实验研究(8篇[22, 29, 31, 36, 38, 41, 43, 59]),只有1篇文献认为效果无差别[18],其他均认为实验组优于对照组(表 2)。
4. TBL教学模式的研究现状:本研究共纳入6篇TBL教学模式在循证医学教学中应用的文献,发表于2008-2019年,5篇[9, 24, 26, 35, 39]为英文文献。研究对象以住院医师为主(3篇[9, 24, 39],占50%),1篇研究对象为中国人(本科生占100%),5篇为外国人(住院医师占60%),研究类型以类实验为主5篇[9, 24, 26, 35, 39],所有文献均认为实验组优于对照组(表 3)。
5.专题工作坊教学模式的研究现状:本研究共纳入5篇专题工作坊教学模式在循证医学教学中应用的文献,发表于2008-2019年,均为英文文献[10, 25, 30, 34, 37]。5篇教学对象均为外国人,以医学生为主,占60%(3篇[30, 34, 37]),研究类型全部为类实验。所有文献均认为干预后优于干预前(表 4)。
6.其他教学模式的研究现状:共纳入15篇应用其他模式进行循证医学教学的文献[11-13, 15-17, 20-21, 23, 28, 32-33, 42, 45, 54]。其中文献数量多于2篇的教学模式见表 5。全部文献发表于为1999-2019年,其中12篇[11-13, 15-17, 20-21, 23, 28, 32-33]为英文文献。研究对象均为外国人,以医学本科生为主,占40%(6篇文献[11-13, 20, 42, 54])。研究类型主要为类实验研究(8篇[15, 17, 20, 23, 28, 32-33, 42])和随机对照试验(7篇[11-13, 16, 21, 45, 54])。只有2篇认为两组无差别[16, 21],其他均认为实验组效果优于对照组。
7.中外循证医学各教学模式比较:本研究纳入的52篇研究中,有29篇研究为不同模式之间的对比,其中研究对象为中国人的为17篇,占58.6%,中国目前在循证医学教学中采用的教学和其他国家相比较单一,国内应用较多的教学模式为PBL、联合教学模式,其他国家应用较多的教学模式为联合、小组讨论教学模式。见图 3。
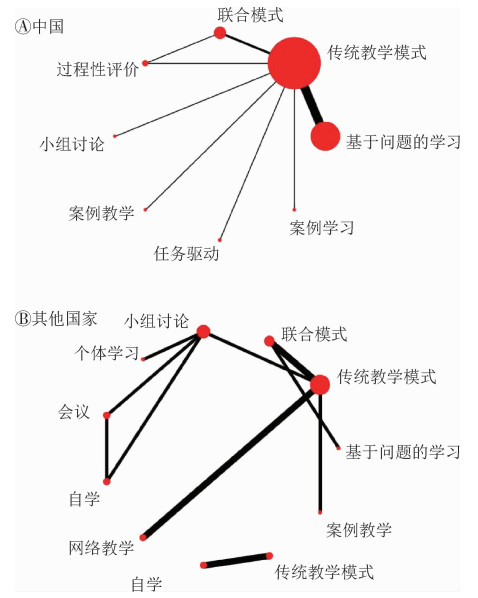
|
| 注:点越大代表该教学模式的样本量越大,连线越粗代表研究数越多 图 3 中外循证医学教学模式对比 |
目前循证医学的教学模式很多,包括PBL、小组讨论等多种形式,其教学效果各有千秋。基于目前国内外循证医学的教学模式,本研究按照研究数量的多少将其分为4部分进行总结:PBL、专题工作坊、混合教学及其他教学模式在循证医学教学中的应用现状。
目前除了传统教学模式,PBL教学模式是应用最多的一种教学模式。PBL模式是指以问题为基础、学生为中心、教师为导向的教学模式。其优点主要包括具有开放性和探究性,有助于培养学生个性和集体协作能力以及具有全员性、交互性和系统性[60]。因此能更好的培养学生的循证医学知识和技能,但同时也给学生和老师提出了巨大挑战:首先与传统教学模式相比,PBL教学模式要成功开展,需要学生主动配合,准备资料、查阅文献、互相沟通等,因此需要学生们有主动学习的自觉性,否则很难达到预期的教学效果和目标;其次PBL教学法作为一种开放式的教学模式,对教师自身的素质和教学技巧都有很高的要求,因此实施过程有一定难度[60]。专题工作坊也是循证医学教学中很重要的一种教学模式。它偏重于短期强化的专业训练,主要运用群体压力和有效的指导来完成一些复杂而具有挑战性的工作。它可以充分调动参与者的积极性,从而能够在短期内按部就班的完成各项工作。因此可以充分调动学生学习的主观能动性,变被动接受为主动探索,让学生以实践为基础,理论为指导,在实践中查漏补缺,夯实基础,巩固理论学习知识。但此模式同样也存在成本增加、不易实施等特点。网络教学模式也是目前应用较多的一种教学模式;此模式时间灵活,不需要特殊的教学场所,实施相对容易,学生比较容易接受,但学生的自主学习能力会影响教学效果,同时缺乏师生活动,有些问题不能及时解决,因此需加强教师的宣传与引导,激发学生的参与意识,唤起学生的责任感,培养学生的自主学习能力,促进学生的主动学习。不同类型的学生在学习能力、课堂参与度等方面具有不同特点,在循证医学教学中应该根据其特点选择不同的教学模式,从而达到因材施教,提高学习效率的目的。
从本研究纳入的52篇文献来看,中国目前在循证医学教学组采用的教学和其他国家相比较单一,目前研究最多的为PBL教学模式,而在其他教学模式的研究中,中文文献相对较少,例如纳入的12篇关于联合模式的研究中只有6篇中文文献,纳入的5篇关于专题工作坊的研究对象全部来自国外。在本次纳入的13种教学模式中,以中国人为研究对象的只有6种。产生此现象的原因可能有中文的文章大多以本科生为主,他们还主要出于理论学习阶段,发现临床问题的能力和机会还有所欠缺,因此由教师引导的这种PBL更适合这样的人群。其他国家也均在探讨传统教学的基础上积极探索更有效的循证医学教学方式。各国也需根据本国学生及教师的特性实施符合其教学环境的教学模式。例如网络环境发达的中国、美国、英国等国家可充分发挥出网络教育的优势,实现碎片学习、远程学习、线上积极沟通等。挪威、荷兰等欧洲国家应该积极参加欧盟教育计划,推进循证医学教学。各国都应互相借鉴其他国家经验,推动教学向国际化发展。
本研究对于不同教学模式在循证医学中的应用进行了全面总结,更好的反映各种教学模式在循证医学的应用现状。但本研究仍存在局限性:首先,本研究仅纳入中英文两种文献,尚不能覆盖整个循证医学教学现状;其次,本研究仅仅定性描述各不同模式的教学效果,而未进行定量分析,因此无法进行各种教学效果之间的比较。
综上所述,循证医学教学模式的选择直接影响教学效果以及今后在工作中的应用,因此了解每种教学模式的优点和局限性就显得非常重要。基于中西方的教学规模和文化差异,应选择不同的教学模式开展循证医学的教学工作。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
王伟, 施国伟. 循证医学传播对合理医疗的重要性[J]. 中国循证医学杂志, 2018, 18(9): 969-972. Wang W, Shi GW. The importance of evidence-based medicine communication for reasonable medical care[J]. Chin J Evidence-Based Med, 2018, 18(9): 969-972. DOI:10.7507/1672-2531.201806088 |
| [2] |
田金徽, 罗小峰, 李琳, 等. PBL在循证医学教学中的应用研究[J]. 中国循证医学杂志, 2009, 9(4): 392-395. Tian JH, Luo XF, Li L, et al. Research on the application of PBL in the teaching of evidence-based medicine[J]. Chin J Evidence-Based Med, 2009, 9(4): 392-395. DOI:10.3969/j.issn.1672-2531.2009.04.006 |
| [3] |
田金徽, 刘爱萍, 杨克虎, 等. PBL在研究生循证医学教学中的应用研究[J]. 中国高等医学教育, 2011(2): 106-108. Tian JH, Liu AP, Yang KH, et al. Research on the application of PBL in the teaching of evidence-based medicine for graduate students[J]. China Higher Med Edu, 2011(2): 106-108. DOI:10.3969/j.issn.1002-1701.2011.02.055 |
| [4] |
杨克虎, 田金徽, 马彬, 等. 兰州大学"循证医学"课程教学模式尝试性的探索[J]. 中国大学教学, 2009(4): 57-60. Yang KH, Tian JH, Ma B, et al. Trial exploration of the teaching model of "Evidence-based Medicine" in Lanzhou University[J]. China Univ Teach, 2009(4): 57-60. DOI:10.3969/j.issn.1005-0450.2009.04.018 |
| [5] |
Young T, Rohwer A, Volmink J, et al. What are the effects of teaching evidence-based health care (EBHC)? Overview of systematic reviews[J]. PLoS One, 2014, 9(1): e86706. DOI:10.1371/journal.pone.0086706 |
| [6] |
Higgins JPT, Altman DG, Gøtzsche PC, et al. The Cochrane collaboration's tool for assessing risk of bias in randomised trials[J]. BMJ, 2011, 343: d5928. DOI:10.1136/bmj.d5928 |
| [7] |
Slim K, Nini E, Forestier D, et al. Methodological index for non-randomized studies (MINORS):development and validation of a new instrument[J]. ANZ J Surg, 2003, 73(9): 712-716. DOI:10.1046/j.1445-2197.2003.02748.x |
| [8] |
Raj R, Mikkonen ED, Siironen J, et al. Alcohol and mortality after moderate to severe traumatic brain injury:a Meta-analysis of observational studies[J]. J Neurosurg, 2016, 124(6): 1684-1692. DOI:10.3171/2015.4.JNS141746 |
| [9] |
Al Achkar M, Davies MK. A small group learning model for evidence-based medicine[J]. Adv Med Educ Pract, 2016, 7: 611-615. DOI:10.2147/AMEP.S117672 |
| [10] |
Bastaninejad S, Soltani A, Dabiran S, et al. Determining effectiveness of EBM education in otolaryngology residents using modified fresno test[J]. Laryngoscope, 2019, 129(10): 2291-2294. DOI:10.1002/lary.27762 |
| [11] |
Bradley P, Oterholt C, Herrin J, et al. Comparison of directed and self-directed learning in evidence-based medicine:a randomised controlled trial[J]. Med Educ, 2005, 39(10): 1027-1035. DOI:10.1111/j.1365-2929.2005.02268.x |
| [12] |
Bradley P, Oterholt C, Nordheim L, et al. Medical students' and tutors' experiences of directed and self-directed learning programs in evidence-based medicine:a qualitative evaluation accompanying a randomized controlled trial[J]. Eval Rev, 2005, 29(2): 149-177. DOI:10.1177/0193841X04269085 |
| [13] |
Davis J, Crabb S, Rogers E, et al. Computer-based teaching is as good as face to face lecture-based teaching of evidence based medicine:a randomized controlled trial[J]. Med Teach, 2008, 30(3): 302-307. DOI:10.1080/01421590701784349 |
| [14] |
Eldredge JD, Bear DG, Wayne SJ, et al. Student peer assessment in evidence-based medicine (EBM) searching skills training:an experiment[J]. J Med Libr Assoc, 2013, 101(4): 244-251. DOI:10.3163/1536-5050.101.4.003 |
| [15] |
George P, Reis S, Nothnagle M. Using a learning coach to teach residents evidence-based medicine[J]. Fam Med, 2012, 44(5): 351-355. |
| [16] |
Hadley J, Kulier R, Zamora J, et al. Effectiveness of an e-learning course in evidence-based medicine for foundation (internship) training[J]. J Roy Soc Med, 2010, 103(7): 288-294. DOI:10.1258/jrsm.2010.100036 |
| [17] |
Hugenholtz NIR, Sluiter JK, van Dijk FJH, et al. EBM E-learning:feasible and effective for occupational physicians in different countries[J]. Saf Health Work, 2012, 3(3): 199-208. DOI:10.5491/SHAW.2012.3.3.199 |
| [18] |
Ilic D, Nordin RB, Glasziou P, et al. A randomised controlled trial of a blended learning education intervention for teaching evidence-based medicine[J]. BMC Med Educ, 2015, 15: 39. DOI:10.1186/s12909-015-0321-6 |
| [19] |
Johnston JM, Schooling CM, Leung GM. A randomised-controlled trial of two educational modes for undergraduate evidence-based medicine learning in Asia[J]. BMC Med Educ, 2009, 9: 63. DOI:10.1186/1472-6920-9-63 |
| [20] |
Khader YS, Batayha W, Al-Omari M. The effect of evidence-based medicine (EBM) training seminars on the knowledge and attitudes of medical students towards EBM[J]. J Eval Clin Pract, 2011, 17(4): 640-643. DOI:10.1111/j.1365-2753.2010.01604.x |
| [21] |
Kulier R, Coppus SF, Zamora J, et al. The effectiveness of a clinically integrated e-learning course in evidence-based medicine:a cluster randomised controlled trial[J]. BMC Med Educ, 2009, 9: 21. DOI:10.1186/1472-6920-9-21 |
| [22] |
Korin T, Thode JB, Kakar S, et al. Caffeinating the PBL return session:curriculum innovations to engage students at two medical schools[J]. Acad Med, 2014, 89(11): 1452-1457. DOI:10.1097/ACM.0000000000000395 |
| [23] |
Elnicki DM, Halperin AK, Shockcor WT, et al. Multidisciplinary evidence-based medicine journal clubs:curriculum design and Participants' reactions[J]. Am J Med Sci, 1999, 317(4): 243-246. DOI:10.1016/S0002-9629(15)40514-2 |
| [24] |
Mousavi MA, Amini M, Delavari S, et al. Using team-based learning to teach evidence-based medicine to first-year residents[J]. Acta Facultat Med Naissen, 2019, 36(1): 60-68. DOI:10.2478/afmnai-2019-0006 |
| [25] |
Nicholson LJ, Warde CM, Boker JR. Faculty training in evidence-based medicine:improving evidence acquisition and critical appraisal[J]. J Contin Educ Health Prof, 2007, 27(1): 28-33. DOI:10.1002/chp.90 |
| [26] |
Pammi M, Lingappan K, Carbajal MM, et al. Focused evidence-based medicine curriculum for trainees in neonatal-perinatal medicine[J]. MedEdPORTAL, 2017, 13: 10664. DOI:10.15766/mep_2374-8265.10664 |
| [27] |
Paravattil B, Shabana S, Rainkie D, et al. Evaluating knowledge, skills, and practice change after an accredited evidence-based medicine course for community pharmacy preceptors[J]. Curr Pharm Teach Learn, 2019, 11(8): 802-809. DOI:10.1016/j.cptl.2019.04.008 |
| [28] |
Ramos-Morcillo AJ, Fernández-Salazar S, Ruzafa-Martínez M, et al. Effectiveness of a brief, basic evidence-based practice course for clinical nurses[J]. Worldv Evid-Based Nurs, 2015, 12(4): 199-207. DOI:10.1111/wvn.12103 |
| [29] |
Rees E, Sinha Y, Chitnis A, et al. Peer-teaching of evidence-based medicine[J]. Clin Teach, 2014, 11(4): 259-263. DOI:10.1111/tct.12144 |
| [30] |
Ruzafa-Martínez M, López-Iborra L, Barranco DA, et al. Effectiveness of an evidence-based practice (EBP) course on the EBP competence of undergraduate nursing students:A quasi-experimental study[J]. Nurse Educ Today, 2016, 38: 82-87. DOI:10.1016/j.nedt.2015.12.012 |
| [31] |
Sadeghi A, Biglari M, Nasseri-Moghaddam S, et al. Medical journal club as a new method of education:modifications for improvement[J]. Arch Iran Med, 2016, 19(8): 556-560. |
| [32] |
Schoenfeld P, Cruess D, Peterson W. Effect of an evidence-based medicine seminar on participants' interpretations of clinical trials:a pilot study[J]. Acad Med, 2000, 75(12): 1212-1214. DOI:10.1097/00001888-200012000-00019 |
| [33] |
Taheri H, Mirmohamadsadeghi M, Adibi I, et al. Evidence-based medicine (EBM) for undergraduate medical students[J]. Ann Acad Med Singap, 2008, 37(9): 764-768. |
| [34] |
Tai BC, Koh WP. Does team learning motivate students' engagement in an evidence-based medicine course?[J]. Ann Acad Med Singap, 2008, 37(12): 1019-1023. |
| [35] |
Te Pas E, Waard MWD, de Ruijter W, et al. Learning results of GP trainers in a blended learning course on EBM:a cohort study[J]. BMC Med Educ, 2015, 15: 104. DOI:10.1186/s12909-015-0386-2 |
| [36] |
Zaidi Z, Iqbal M, Hashim J, et al. Making evidence-based medicine (EBM) doable in developing countries:A locally-tailored workshop for EBM in a Pakistani institution[J]. Edu Health (Abingdon), 2009, 22(1): 176. |
| [37] |
Ilic D, Hart W, Fiddes P, et al. Adopting a blended learning approach to teaching evidence based medicine:a mixed methods study[J]. BMC Med Educ, 2013, 13: 169. DOI:10.1186/1472-6920-13-169 |
| [38] |
Thomas KG, Thomas MR, York EB, et al. Teaching evidence-based medicine to internal medicine residents:the efficacy of conferences versus small-group discussion[J]. Teach Learn Med, 2005, 17(2): 130-135. DOI:10.1207/s15328015tlm1702_6 |
| [39] |
Tian JH, Liu AP, Yang KH, et al. The effectiveness of problem-based learning on evidence based medicine:a double-blind randomized trial[J]. Ind J Pharmaceut Educ Res, 2013, 47(3): 14-18. DOI:10.5530/ijper.47.3.3 |
| [40] |
艾金伟, 张秋莉, 苏仁意, 等. 小班制PBL+CBL在循证医学培训中的应用效果[J]. 襄阳职业技术学院学报, 2016, 15(3): 117-121. Ai JW, Zhang QL, Su RY, et al. Application effect of small-class PBL+CBL in evidence-based medicine training[J]. J Xiangyang Vocational and Tech College, 2016, 15(3): 117-121. |
| [41] |
拜争刚, 范源, 刘少堃, 等. CBL教学模式与传统教学模式在循证医学教学中的比较研究[J]. 中国高等医学教育, 2016(4): 69-70. Bai ZG, Fan Y, Liu SK, et al. Comparative study of CBL teaching mode and traditional teaching mode in the teaching of evidence-based medicine[J]. China Higher Med Edu, 2016(4): 69-70. DOI:10.3969/j.issn.1002-1701.2016.04.036 |
| [42] |
郜文秀, 张桂娣, 戴朝福, 等. 临床医学生循证医学教学改革的探索性研究[J]. 卫生职业教育, 2012, 30(24): 112-113. Gao WX, Zhang GD, Dai CF, et al. An exploratory study on the teaching reform of evidence-based medicine for clinical medical students[J]. Health Vocational Edu, 2012, 30(24): 112-113. DOI:10.3969/j.issn.1671-1246.2012.24.060 |
| [43] |
韩晓梅, 阿布都沙拉木·依米提, 雷君. PBL与LBL在循证医学教学中的应用研究[J]. 医学信息, 2016, 29(14): 89-91. Han XM, Yimiti A, Lei J. Application research of PBL and LBL in evidence-based medicine teaching[J]. Med Info, 2016, 29(14): 89-91. DOI:10.3969/j.issn.1006-1959.2016.14.058 |
| [44] |
李斌, 赵磊, 党占翠, 等. CBS与一般教学法在循证医学教学中的比较研究[J]. 教育教学论坛, 2016(43): 175-176. Li B, Zhao L, Dang ZC, et al. Comparative study of CBS and general teaching method in evidence-based medicine teaching[J]. Edu Teach Forum, 2016(43): 175-176. DOI:10.3969/j.issn.1674-9324.2016.43.077 |
| [45] |
李天骜, 高书杰, 穆晶晶, 等. PBL教学模式在循证医学教学中的实践与应用[J]. 国际眼科杂志, 2014, 14(10): 1852-1856. Li TA, Gao SJ, Mu JJ, et al. Practice and application of PBL teaching model in the teaching of evidence-based medicine[J]. Int J Ophthalmol, 2014, 14(10): 1852-1856. DOI:10.3980/j.issn.1672-5123.2014.10.32 |
| [46] |
李晓珍, 黄海溶. PBL教学法在本科循证医学教学中的应用研究[J]. 基层医学论坛, 2016, 20(10): 1412-1413. Li XZ, Huang HR. Application study of PBL teaching method in undergraduate evidence-based medicine teaching[J]. Public Med Forum Magazine, 2016, 20(10): 1412-1413. DOI:10.19435/j.1672-1721.2016.10.081 |
| [47] |
刘琴, 王宏, 钟朝晖. PBL在留学生循证医学教学中的应用[J]. 中华医学教育探索杂志, 2011, 10(9): 1133-1135. Liu Q, Wang H, Zhong ZH. Application of PBL in the teaching of evidence-based medicine for international students[J]. Chin J Med Edu Exploration, 2011, 10(9): 1133-1135. DOI:10.3760/cma.j.issn.2095-1485.2011.09.041 |
| [48] |
卢智泉, 闫佳, 张迪, 等. PBL教学模式在研究生临床流行病学教学中的实践[J]. 中国现代医学杂志, 2011, 21(9): 1126-1128. Lu ZQ, Yan J, Zhang D, et al. Practice of PBL teaching model in postgraduate clinical epidemiology teaching[J]. China J Modern Med, 2011, 21(9): 1126-1128. DOI:10.3969/j.issn.1005-8982.2011.09.013 |
| [49] |
陆菁菁, 赵性泉. 基于网络开放平台的血管神经病学循证医学教学模式探讨[J]. 中国卒中杂志, 2015, 10(6): 531-534. Lu JJ, Zhao XQ. Discussion on the evidence-based medicine teaching model of vascular neurology based on the open network platform[J]. Chin J Stroke, 2015, 10(6): 531-534. DOI:10.3969/j.issn.1673-5765.2015.06.015 |
| [50] |
平卫伟, 郭崇政, 王晓云, 等. 自媒体环境下过程性评价在循证医学教学中的效果评价[J]. 基础医学教育, 2018, 20(4): 317-320. Ping WW, Guo CZ, Wang XY, et al. Effectiveness evaluation of process evaluation in the teaching of evidence-based medicine in the self-media environment[J]. Basic Med Edu, 2018, 20(4): 317-320. DOI:10.13754/j.issn2095-1450.2018.04.24 |
| [51] |
孙红梅, 陈文彰. PBL联合LBL教学法在循证医学教学中的应用[J]. 卫生职业教育, 2018, 36(3): 66-67. Sun HM, Chen WZ. Application of PBL combined with LBL teaching method in the teaching of evidence-based medicine[J]. Health Vocational Edu, 2018, 36(3): 66-67. |
| [52] |
田金徽, 刘爱萍, 申希平, 等. PBL教学法在循证医学教学中的应用效果评价[J]. 中国循证医学杂志, 2011, 11(1): 39-43. Tian JH, Liu AP, Shen XP, et al. Evaluation of the application effect of PBL teaching method in the teaching of evidence-based medicine[J]. Chin J Evidence-Based Med, 2011, 11(1): 39-43. DOI:10.3969/j.issn.1672-2531.2011.01.008 |
| [53] |
田金徽, 王虹, 申希平, 等. 任务驱动项目教学法在循证医学教学中的应用研究[J]. 中国医药导刊, 2018, 20(6): 380-384. Tian JH, Wang H, Shen XP, et al. Application research of task-driven project teaching method in evidence-based medicine teaching[J]. Chin Med Guide, 2018, 20(6): 380-384. DOI:10.3969/j.issn.1009-0959.2018.06.014 |
| [54] |
王卫红, 刘铁滨, 金红, 等. 运用PBL教学法培养学生循证护理技能[J]. 中国高等医学教育, 2007(7): 15-16. Wang WH, Liu TB, Jin H, et al. Using PBL teaching method to train students' evidence-based nursing skills[J]. China Higher Med Edu, 2007(7): 15-16. DOI:10.3969/j.issn.1002-1701.2007.07.009 |
| [55] |
肖丹, 李海涛, 张磊, 等. 医学生循证医学PBL教学方法的教学效果评估研究[J]. 现代生物医学进展, 2015, 15(5): 945-949. Xiao D, Li HT, Zhang L, et al. Teaching effect evaluation research of PBL teaching method of evidence-based medicine for medical students[J]. Advances in Modern Biomedicine, 2015, 15(5): 945-949. DOI:10.13241/j.cnki.pmb.2015.05.037 |
| [56] |
闫宇翔, 宋曼殳, 张玲, 等. 以问题为基础的循证医学方法研究与实践[J]. 中国医药导报, 2015, 12(2): 117-120. Yan YX, Song MP, Zhang L, et al. Research and practice of problem-based evidence-based medicine methods[J]. China Med Herald, 2015, 12(2): 117-120. |
| [57] |
赵琼. 以团队为基础的研究性学习在循证医学课程中的实践[J]. 中国高等医学教育, 2010(10): 16-17. Zhao Q. Practice of team-based research learning in the curriculum of evidence-based medicine[J]. China Higher Med Edu, 2010(10): 16-17. DOI:10.3969/j.issn.1002-1701.2010.10.008 |
| [58] |
周英凤, 胡雁, 贾守梅, 等. 线上教学与翻转课堂相结合的《高级循证护理》设计与教学评价[J]. 护士进修杂志, 2015, 30(11): 968-971. Zhou YF, Hu Y, Jia SM, et al. Design and teaching evaluation of Advanced Evidence-based Nursing with the combination of online teaching and flip classroom[J]. J Nursing Training, 2015, 30(11): 968-971. |
| [59] |
胡明冬, 徐剑铖. 医学教育实施PBL教学法的优缺点[J]. 重庆医学, 2010, 39(16): 2145-2146. Hu MD, Xu JC. The advantages and disadvantages of PBL teaching method in medical education[J]. Chongqing Med Science, 2010, 39(16): 2145-2146. DOI:10.3969/j.issn.1671-8348.2010.16.026 |
| [60] |
张晓瑞, 郑先友. 基于Workshop的建筑学专业教学模式探讨[J]. 高等建筑教育, 2009, 18(3): 137-139. Zhang XR, Zheng XY. Discussion on the teaching mode of architecture major based on workshop[J]. Higher Architectural Edu, 2009, 18(3): 137-139. DOI:10.3969/j.issn.1005-2909.2009.03.038 |
 2020, Vol. 41
2020, Vol. 41