文章信息
- 王岩, 董璇, 赵雪莲, 热米拉·热扎克, 沈谷群, 迪达尔·塔勒哈提, 刘丽萍, 赵方辉.
- Wang Yan, Dong Xuan, Zhao Xuelian, Rezhake Remila, Shen Guqun, Talehati Didaer, Liu Liping, Zhao Fanghui
- 新疆维吾尔自治区哈萨克族女性HPV感染型别分布及危险因素分析
- Genotype distribution and behavioral risk factor analysis of human papillomavirus infection among Kazak women in Xinjiang Uygur Autonomous Region
- 中华流行病学杂志, 2020, 41(12): 2112-2118
- Chinese Journal of Epidemiology, 2020, 41(12): 2112-2118
- http://dx.doi.org/10.3760/cma.j.cn112338-20200210-00085
-
文章历史
收稿日期: 2020-02-10
2. 新疆医科大学附属肿瘤医院, 乌鲁木齐 830011;
3. 新疆医科大学, 乌鲁木齐 830011;
4. 塔城托里县妇幼保健院 834700;
5. 塔城托里县人民医院 834700
2. Affiliated Tumor Hospital of Xinjiang Medical University, Urumqi 830011, China;
3. Xinjiang Medical University, Urumqi 830011, China;
4. Tuoli Women and Children's Hospital, Tacheng 834700, China;
5. Tuoli People's Hospital, Tacheng 834700, China
子宫颈癌已成为严重威胁人类健康的公共卫生问题。据WHO/国际癌症研究署(WHO/IARC)2018年数据显示,子宫颈癌为女性第四大恶性肿瘤,估计2018年全球新发子宫颈癌病例约57万,死亡31万,在人类发展指数(human development index)较低的国家中,其发病率位于第二位,仅次于乳腺癌,死亡率位于第一位[1]。近年来,我国子宫颈癌发病率和死亡率呈现不同程度的上升趋势[2]。高危型HPV(high risk-human papillomavirus,HR-HPV)的持续感染是宫颈癌发生发展的必要因素。其流行病学和基因型分布已被广泛研究。已有研究表明HPV感染率和基因型分布在不同的地区、种族、年龄组间存在差异[3-5]。哈萨克族主要居住在新疆维吾尔自治区的北部,以游牧为生,有其独特的生活方式、习俗和遗传背景,目前针对其HPV型别感染情况及危险因素研究仍为空白。基于此,本研究对新疆维吾尔自治区哈萨克族女性HPV的感染、型别分布及危险因素进行研究,为制定适宜我国不同民族子宫颈癌防控策略提供依据。
对象与方法1.研究对象:本研究是中国医学科学院肿瘤医院和WHO/IARC合作开展的以人群为基础的多中心研究之一。在我国新疆维吾尔自治区农村地区采用以乡镇为基础整群抽样的方法选取了2 000名25~64岁哈萨克族女性,均遵循入组标准:无宫颈癌疾病史、宫颈癌及癌前病变治疗史,宫颈完整;无临床妊娠可疑症状;理解研究程序并自愿签署知情同意书。本研究获得中国医学科学院肿瘤医院和新疆医科大学附属肿瘤医院伦理委员会审查(批准文号:K-201802)。
2.研究流程:每位受检女性首先完成一对一的宫颈癌危险因素问卷调查,然后在当地妇幼保健院医务人员的指导下采集1份血液标本行梅毒检测及3份子宫颈脱落细胞标本,分别行HPV[careHPV(德国Qiagen公司产品)和PCR HPV(北京博晖创新生物技术股份有限公司产品)]、p16INK4a(深圳森盈生物科技有限公司产品)、薄层液基细胞学(Liquid-based cytology,LBC)(美国Hologic公司产品)检测。由经过中国医学科学院肿瘤医院专家培训的当地实验室人员操作,p16INK4a、LBC任一结果阳性由中国医学科学院肿瘤医院细胞学专家复审完成。子宫颈脱落细胞标本检测结果任一阳性者转诊阴道镜,阴道镜检查结果异常者在病变处取活检。
3.检测方法:
(1)careHPV检测:基于核酸杂交捕获技术,通过信号放大和化学发光法定性检测14种HR-HPV类型(HPV16、18、31、33、35、39、45、51、52、56、58、59、66和68型)。但careHPV检测无法确定特定的HPV基因型别。如果标本中检出HPV DNA含量达到或超过1.0 RLU/CO的阈值(≈1.0 pg DNA/ml),则将该标本记录为阳性。
(2)PCR HPV检测:采用BOHUI GenPlex的HPV基因分型检测法。该HPV微流控全自动核酸检测系统利用PCR多重扩增和DNA反向杂交可检测24种HPV类型,包括18种HR-HPV(HPV16、18、31、33、35、39、45、51、52、53、56、58、59、66、68、73、82和83型)和6种低危型HPV(low risk-human papillomavirus,LR-HPV)(HPV6、11、42、43、44和81型)。在该研究中,18种HR-HPV阳性则定义PCR HPV阳性。
(3)p16INK4a检测:采用森盈PathCIN®p16保存液保存标本,将制好的细胞芯片放入PathCIN®全自动免疫组化染色系统IHC Autostainer。用封闭液原液按照比例稀释(比例为封闭液原液:封闭液稀释液=1:9),放置于染色机c1试剂位上。用一抗稀释液将一抗按照比例稀释(比例为一抗原液:一抗稀释液=5:600),放置于染色机c2试剂位上。取适量的二抗溶液放置于染色机c3试剂位上。其余试剂按照染色机使用说明操作。脱水、过透明剂、封片、显微镜下检查,具有一个或多个子宫颈上皮细胞同时显示棕黄色细胞质免疫染色(p16伴有核样异型)的标本被定义为p16细胞学阳性。
(4)LBC检测:子宫颈细胞学采用Thinprep液基薄片法。检测结果用伯塞斯达系统(the Bethesda system,TBS)分类[6]。TBS分类为未明确意义的不典型鳞状上皮细胞(atypical squamous cells of uncertain significance)及以上者和肉眼可见的宫颈溃疡、肿块或可疑子宫颈浸润癌者为初筛阳性。
4.阴道镜和病理诊断:对上述18种HR-HPV(careHPV和PCR HPV共有的检测型别部分如果结果一致认为感染阳性,careHPV检测不包含的4种型别,则以PCR HPV结果为主)、p16INK4a及LBC任一检测结果呈阳性的女性行阴道镜检查。其阴道镜检查由新疆医科大学附属肿瘤医院有经验的妇科专家根据研究方案进行,必要时行活检:①从可疑区域进行直接活检;②如果未发现鳞柱交界处,则行宫颈内搔刮术;③如果HPV16/18型阳性,则从宫颈6点和12点位置进行靶向活检。所有活检标本首诊由新疆医科大学附属肿瘤医院的病理专家进行,根据《国际疾病分类》(ICD-10)进行疾病的确诊。其诊断分为:正常、子宫颈上皮内瘤样病变1级(cervical intraepithelial neplasia grade 1,CIN1)、子宫颈上皮内瘤样病变2级(cervical intraepithelial neplasia grade 2,CIN2)、子宫颈上皮内瘤样病变3级(cervical intraepithelial neplasia grade 3,CIN3)和子宫颈癌。CIN1及以上病变者标本由中国医学科学院肿瘤医院病理专家进行复诊。如未达到临床活检要求而无病理结果者,若属于以下情况其病理则认为是正常:HPV、p16INK4a和细胞学结果均为阴性;阴道镜检查正常。
5.统计学分析:符合正态分布的资料采用x±s描述。不服从正态分布的资料以M进行描述。年龄组间及不同病变组间HPV感染率比较采用χ2或Fish exact检验;采用单变量logistic回归分析HPV感染与潜在危险因素之间的关系,计算每个解释变量OR值及其95%CI。在单变量分析中确定为有统计学意义的变量纳入多变量logistic回归模型。所有分析均采用SPSS 23.0软件。以P<0.05为差异有统计学意义,所有检验均为双侧检验。
结果1.一般特征:共纳入2 000名哈萨克族女性,年龄为(40.11±8.41)岁;月经初潮和首次性交的年龄分别为(16.00±1.80)岁和(21.00±2.20)岁;21.20%(424/2 000)的女性具有高中及以上文化程度;21.20%(424/2 000)的女性已绝经,其平均绝经年龄为44.54岁;女性平均怀孕次数为3次,活产2胎次。
2. HPV感染的总体特征:HPV总感染率为14.55%(291/2 000)。HPV阳性女性年龄M为41岁。HR-HPV感染率为12.90%(258/2 000),LR-HPV感染率为1.65%(33/2 000)。最常见的HPV基因型别分别为HPV16型(2.80%,56/2 000)、HPV51、52、56和39型[分别占2.35%(47/2 000)、1.70%(34/2 000)、1.50%(30/2 000)和1.20%(24/2 000)]。见图 1。单一和多重HPV型别感染者分别占71.48%(208/291)和28.52%(83/291)。在83例HPV多重感染者中,双重感染58例,三重感染12例,四重感染9例,五重感染2例,六重感染2例。此外,在多重感染者中,HPV42和HPV56是合并感染最常见的感染型别(图 2),HPV82和HPV83型别合并感染率较低,仅出现在双重和四重感染中。
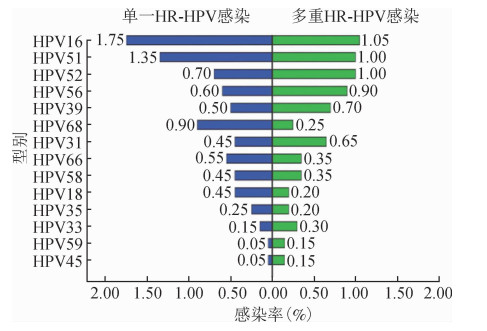
|
| 图 1 常见HR-HPV感染型别与感染率的分布 |

|
| 图 2 HPV多重感染型别与感染例数的分布 |
3. HPV年龄别感染情况:30~34岁年龄组HR-HPV感染率最低(10.26%,35/341),随着年龄的增长,HR-HPV感染率逐渐升高,至50~54岁年龄组达到最高峰,其感染率为20.93%(36/172),之后开始逐渐下降。见图 3。单一和多重感染的年龄别感染率见图 4。HPV单一感染率在各年龄组女性中差异无统计学意义(χ2=6.47,P=0.49),HPV多重感染差异有统计学意义(χ2=15.20,P=0.03),其中50~54岁年龄组多重感染率(8.72%)高于其他年龄组。
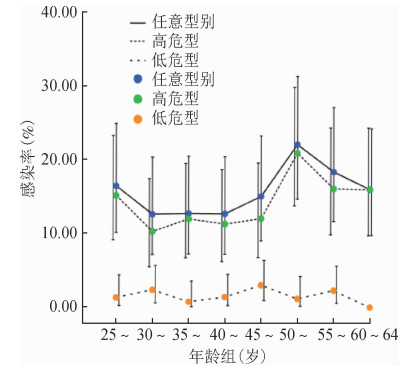
|
| 图 3 HR-HPV年龄别感染率分布 |
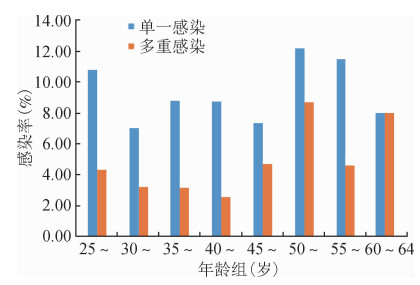
|
| 图 4 单一与多重HR-HPV感染年龄别感染率分布 |
4. HR-HPV型别在不同级别宫颈病变中的分布:2 000名女性中有315名女性HPV、p16INK4a及LBC检测结果任一阳性,按照研究方案均需转诊阴道镜,实际接受阴道镜检查者258名。最终正常的有1 902名(97.84%),被诊断为CIN1和CIN2级及以上的女性分别为24名(1.24%)和18名(0.93%)。CIN1中HPV16(31.82%)、HPV51(27.27%)和HPV18(13.64%)型感染率较高;CIN2中HPV16型(57.14%)感染率较高;CIN3级及以上中HPV16(55.56%)和HPV18(33.33%)型感染率较高。见图 5。
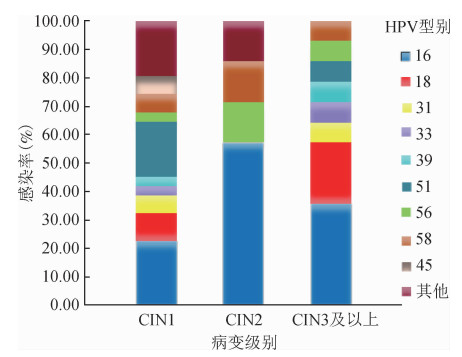
|
| 图 5 HR-HPV在不同级别宫颈病变中的分布 |
5. HR-HPV感染的潜在危险因素分析:单因素分析表明,与HR-HPV感染有关的因素包括年龄、婚姻状况、文化程度、职业、绝经状况、梅毒感染(表 1)。在多因素分析中,大学或本科及以上文化程度的感染风险最高,而在小学及以下文化程度中,HR-HPV感染的风险仅为大学或本科及以上文化程度的35.90%(P=0.003)。绝经后女性发生HR-HPV感染的风险最高,其HR-HPV感染风险比未绝经女性高56.30%(P=0.009)。梅毒感染女性的HR-HPV感染风险是未绝经女性的2.83倍(P=0.002)(表 2)。
HPV作为子宫颈癌的病原学病因,其流行病学研究较多。已有研究显示,HPV感染率和亚型分布在不同地域间差异较大,同时不同地区间HPV感染率年龄分布模式也不尽相同[4]。本研究主要为哈萨克族女性HPV感染的基因型分布和行为危险因素研究增加了新的数据。在该项基于2 000名哈萨克族女性的横断面研究中,HPV总感染率和HR-HPV感染率低于我国其他相关研究报道(中国北方农村22.20%[7]、山西15.20%[8]、沈阳17%[9]、深圳18%[10]、江苏19%[11])。这一结果可能与人群特征不同有关,该农村地区女性性伴数量较少,其中性伴≤1名女性占比为96.90%(1 878/1 944),所有女性的配偶在6~8岁时进行过包皮切除术;其次可能与该地区四面环山、交通不便、人口流动性较小有关。但该HPV感染率高于新疆维吾尔自治区其他相关研究(新疆维吾尔自治区生产建设兵团8.11%[12],和田墨玉县维吾尔族8.42%[13],喀什伽师县维吾尔族10.31%[14]),提示今后的筛查工作中,应对该地区加强防控,对重点人群进行随诊及追踪。本研究中最常见的HPV基因型别为HPV16和HPV51型,其与我国其他多数研究报告一致[8, 15]。然而,江苏、广州等省报道HPV52型是其子宫颈标本中最常见的HR-HPV类型[4]。一项来自五大洲的100万细胞学正常女性的Meta分析报告在HPV阳性女性中最常见的5种型别是HPV16(2.80%)、HPV52(1.50%)、HPV31(1.20%)、HPV53(1.20%)和HPV18(1.10%)[16]。尚有大量研究显示HPV18在大多数地区位居前列[5, 17],但在本研究中,HPV18型的感染率较低,这可能是由于地域和种族的差异,与新疆维吾尔自治区其他研究结果报道一致[12]。尽管不同研究中HPV18检出率的顺位在自然人群中不尽相同,但在宫颈病变中HPV16和HPV18型致病力仍较强[18]。本研究中,宫颈病变组中也以HPV16和HPV18型感染为主。
研究显示不同地区间HPV感染率年龄分布模式也存在差异。本研究按年龄分层后年龄特异性HR-HPV感染率曲线在30~岁年龄组的女性中呈现短暂性下降,后开始逐渐上升,至50~岁年龄组达到高峰,这种年龄特异性模式与墨西哥的研究相似[19],但与中国其他地区的研究有所不同,一项基于我国17项研究的pooled分析显示我国农村女性在15~24岁和45~49岁呈现HPV感染双峰现象[17];北京地区5 681名25~54岁年龄组女性调查结果显示30~34岁年龄组为HPV感染高峰年龄[20],因此在制定筛查和疫苗免疫策略时,应充分考虑大年龄组女性HPV感染风险。其次,Bruni等[16]对5个大洲的HPV数据进行Meta分析发现,HPV表现为双峰曲线或偏向左侧的单峰分布,在所有地区,在小年龄组(<25岁)发现HPV感染的峰值。本研究调查结果显示哈萨克族女性初婚年龄平均为22岁,但本研究纳入筛查对象年龄为25~64岁,今后仍需扩大年龄范围进行更大样本量的研究。
本研究发现单一和多重HPV型别的感染者分别占71.48%和28.52%。在多重感染中以双重感染为主,HPV42和HPV56是合并感染最常见的感染型别。各年龄组均以单一感染为主,在50~54岁年龄组中多重感染率最高,研究结果与之前报道基本一致[21]。可能是因为女性绝经、免疫力下降及个别使用激素治疗改变了自身的免疫状态等原因。提示在本地区对于多重感染尤其是多种HR-HPV合并感染者更要引起重视,积极开展随诊随访工作,减少子宫颈癌变的发生。
HR-HPV感染是由多种因素引起的,并且在不同地区导致HR-HPV感染的因素也不同。本研究多因素logistic回归结果显示,HPV感染率随女性文化程度的升高呈上升趋势,这与大部分文献报道的文化程度低的女性易感染HPV不相符[22-24],但与新疆维吾尔自治区其他少数民族相关报道一致[25-26],可能与文化程度高的女性性观念比较开放有关,初中及以下、初中以上文化程度女性性伴数量>1名的占比分别为0.50%和2.30%,差异有统计学意义。本研究发现绝经后女性发生HR-HPV感染的风险高于未绝经和围绝经期女性,该结果与其他文献报道一致[27-29],可能与绝经后女性卵巢功能衰退、雌激素水平降低、阴道黏膜变薄、阴道微环境发生改变,导致阴道防御功能下降、微生态失衡有关。其次本研究还显示梅毒感染是HPV感染的独立危险因素,同其他研究结果一致[30-31],梅毒是一种常见的性传播疾病,研究认为,梅毒感染导致机体细胞免疫功能的降低,增加了宿主感染HR-HPV的概率。因此应加强宣教,注意性卫生,增强女性的自我保健意识。
综上所述,哈萨克族女性HPV感染率高于新疆维吾尔自治区其他少数民族,常见感染型别为HPV16、51和52型,50~54岁年龄组HPV感染率较高,应加强绝经后女性的筛查,重视梅毒感染女性,有效地针对HPV感染的每个高危因素进行干预,通过早期的行为干预,减少HPV感染及持续发展。同时扩大筛查范围和制定区域性方针政策对于减少该地区子宫颈癌及癌前病变的发生发展很有必要。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Bray F, Ferlay J, Soerjomataram I, et al. Global cancer statistics 2018:GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J]. CA:A Cancer J Clin, 2018, 68(6): 394-424. DOI:10.3322/caac.21492 |
| [2] |
中华预防医学会疫苗与免疫分会. 子宫颈癌等人乳头瘤病毒相关疾病免疫预防专家共识[J]. 中华预防医学杂志, 2019, 53(8): 761-803. Vaccine and Immunization Branch Chinese Preventive Medicine Association. Expert consensus on immunological prevention of human papillomavirus-related diseases[J]. Chin J Prev Med, 2019, 53(8): 761-803. DOI:10.3760/cma.j.issn.0253-9624.2019.08.001 |
| [3] |
Franceschi S, Herrero R, Clifford GM, et al. Variations in the age-specific curves of human papillomavirus prevalence in women worldwide[J]. Int J Cancer, 2006, 119(11): 2677-2684. DOI:10.1002/ijc.22241 |
| [4] |
Zeng ZY, Yang HT, Li ZB, et al. Prevalence and genotype distribution of HPV infection in China:analysis of 51, 345 HPV genotyping results from China's Largest CAP certified laboratory[J]. J Cancer, 2016, 7(9): 1037-1043. DOI:10.7150/jca.14971 |
| [5] |
International Agency for Research on Cancer. Human papillomavirus and related diseases in the world[R]. Lyon: IARC, 2019.
|
| [6] |
Solomon D, Davey D, Kurman R, et al. The 2001 Bethesda system:terminology for reporting results of cervical cytology[J]. JAMA, 2002, 287(16): 2114-2119. DOI:10.1001/jama.287.16.2114 |
| [7] |
Zhao S, Zhao XL, Hu SY, et al. Distribution of high-risk human papillomavirus genotype prevalence and attribution to cervical precancerous lesions in rural North China[J]. Chin J Cancer Res, 2019, 31(4): 663-672. DOI:10.21147/j.issn.1000-9604.2019.04.10 |
| [8] |
Zhao XL, Hu SY, Zhang Q, et al. High-risk human papillomavirus genotype distribution and attribution to cervical cancer and precancerous lesions in a rural Chinese population[J]. J Gynecol Oncol, 2017, 28(4): e30. DOI:10.3802/jgo.2017.28.e30 |
| [9] |
Li LK, Dai M, Clifford GM, et al. Human papillomavirus infection in Shenyang city, People's Republic of China:A population-based study[J]. Br J Cancer, 2006, 95(11): 1593-1597. DOI:10.1038/sj.bjc.6603450 |
| [10] |
Wu RF, Dai M, Qiao YL, et al. Human papillomavirus infection in women in Shenzhen city, People's Republic of China, a population typical of recent Chinese urbanisation[J]. Int J Cancer, 2007, 121(6): 1306-1311. DOI:10.1002/ijc.22726 |
| [11] |
Zhao FH, Zhu FC, Chen W, et al. Baseline prevalence and type distribution of human papillomavirus in healthy Chinese women aged 18-25 years enrolled in a clinical trial[J]. Int J Cancer, 2014, 135(11): 2604-2611. DOI:10.1002/ijc.28896 |
| [12] |
Wang LN, Wang PY, Ren Y, et al. Prevalence of High-Risk Human Papillomavirus (HR-HPV) genotypes and multiple infections in cervical abnormalities from northern Xinjiang, China[J]. PLoS One, 2016, 11(8): e0160698. DOI:10.1371/journal.pone.0160698 |
| [13] |
唐努尔·阿布力米提, 古扎努尔·阿不都西库尔, 古扎丽努尔·阿不力孜, 等. 新疆和田墨玉县维吾尔族宫颈癌筛查结果分析[J]. 新疆医科大学学报, 2015, 38(4): 400-404. Abulimiti T, Abduxkur G, Abliz G, et al. The analysis of cervical cancer screening of Uyghur women in Xinjiang Moyu County[J]. J Xinjiang Med Univ, 2015, 38(4): 400-404. DOI:10.3969/j.issn.1009-5551.2015.04.003 |
| [14] |
狄丽努尔·热孜木, 再努尔·阿布都热衣木, 古扎丽努尔·阿不力孜, 等. 新疆喀什伽师县维吾尔族妇女HPV的分布研究[J]. 新疆医科大学学报, 2013, 36(9): 1357-1361, 1356. Rezim D, Abdiriyimu Z, Abliz G, et al. Research on distribution of HPV subtypes among Uyghur women in Payziwat county Kaxkar[J]. J Xinjiang Med Univ, 2013, 36(9): 1357-1361, 1356. DOI:10.3969/j.issn.1009-5551.2013.09.037 |
| [15] |
Wang YL, Xue JS, Dai XY, et al. Distribution and role of high-risk human papillomavirus genotypes in women with cervical intraepithelial neoplasia:A retrospective analysis from Wenzhou, southeast China[J]. Cancer Med, 2018, 7(7): 3492-3500. DOI:10.1002/cam4.1559 |
| [16] |
Bruni L, Diaz M, Castellsagué X, et al. Cervical human papillomavirus prevalence in 5 continents:Meta-analysis of 1 million women with normal cytological findings[J]. J Infect Dis, 2010, 202(12): 1789-1799. DOI:10.1086/657321 |
| [17] |
Zhao FH, Lewkowitz AK, Hu SY, et al. Prevalence of human papillomavirus and cervical intraepithelial neoplasia in China:a pooled analysis of 17 population-based studies[J]. Int J Cancer, 2012, 131(12): 2929-2938. DOI:10.1002/ijc.27571 |
| [18] |
Zhang R, Velicer C, Chen W, et al. Human papillomavirus genotype distribution in cervical intraepithelial neoplasia grades 1 or worse among 4215 Chinese women in a population-based study[J]. Cancer Epidemiol, 2013, 37(6): 939-945. DOI:10.1016/j.canep.2013.10.005 |
| [19] |
Lazcano-Ponce E, Lörincz AT, Salmerón J, et al. A pilot study of HPV DNA and cytology testing in 50159 women in the routine Mexican Social Security Program[J]. Cancer Causes Control, 2010, 21(10): 1693-1700. DOI:10.1007/s10552-010-9598-2 |
| [20] |
Zhao R, Zhang WY, Wu MH, et al. Human papillomavirus infection in Beijing, People's Republic of China:a population-based study[J]. Br J Cancer, 2009, 101(9): 1635-1640. DOI:10.1038/sj.bjc.6605351 |
| [21] |
Wang R, Guo XL, Wisman GB, et al. Nationwide prevalence of human papillomavirus infection and viral genotype distribution in 37 cities in China[J]. BMC Infect Dis, 2015, 15: 257. DOI:10.1186/s12879-015-0998-5 |
| [22] |
张爱凤, 韩娜, 胡玉玲. 北京通州地区妇女HPV亚型分布及感染状况及危险因素分析[J]. 公共卫生与预防医学, 2019, 30(6): 95-98. Zhang AF, Han N, Hu YL. Investigation on the subtype distribution, infection status and risk factors of HPV in women in Tongzhou, Beijing[J]. J Public Health Prev Med, 2019, 30(6): 95-98. DOI:10.3969/j.issn.1006-2483.2019.06.023 |
| [23] |
范鹏超.大连某农村地区HPV感染及亚型分布特征与宫颈病变关系的研究[D].大连: 大连医科大学, 2018. Fan PC. Study on the distribution of HPV infection subtypes and cervical lesions in some rural areas in Dalian[D]. Dalian: Dalian Medical University, 2018. |
| [24] |
Shi RH, Devarakonda S, Liu LH, et al. Factors associated with genital human papillomavirus infection among adult females in the United States, NHANES 2007-2010[J]. BMC Res Notes, 2014, 7: 544. DOI:10.1186/1756-0500-7-544 |
| [25] |
张璐, 高洁, 古扎丽努尔·阿不力孜, 等. 新疆和田墨玉县维吾尔族女性HPV感染相关因素分析[J]. 新疆医科大学学报, 2015, 38(4): 394-399. Zhang L, Gao J, Abliz G, et al. Factors analysis for HPV infection within Uyghur women in Moyu county Hotan region[J]. J Xinjiang Med Univ, 2015, 38(4): 394-399. DOI:10.3969/j.issn.1009-5551.2015.04.002 |
| [26] |
Abulizi G, Li H, Mijiti P, et al. Risk factors for human papillomavirus infection prevalent among Uyghur women from Xinjiang, China[J]. Oncotarget, 2017, 8(58): 97955-97964. DOI:10.18632/oncotarget.18901 |
| [27] |
Sui S, Zhu MY, Jiao Z, et al. Prognosis and related factors of HPV infections in postmenopausal Uyghur women[J]. J Obstetr Gynaecol, 2018, 38(7): 1010-1014. DOI:10.1080/01443615.2018.1440285 |
| [28] |
武利涛, 郭楠, 李宝萍, 等. 北京2183例女性高危型HPV感染状况分析[J]. 中国实验诊断学, 2019, 23(10): 1711-1714. Wu LT, Guo N, Li BP, et al. Infection features of high-risk human papillomaviruses (HPV) among women in Beijing[J]. Chin J Lab Diagn, 2019, 23(10): 1711-1714. DOI:10.3969/j.issn.1007-4287.2019.10.009 |
| [29] |
伊吉乐木仁, 宋静慧. 绝经后妇女阴道微生态变化与HPV感染及宫颈病变相关性研究[J]. 实用妇科内分泌电子杂志, 2019, 6(15): 17. Yijilemuren, Song JH. Study on the relationship between vaginal microecological changes and HPV infection and cervical lesions in postmenopausal women[J]. Electr J Pract Gynecol Endocrinol, 2019, 6(15): 17. DOI:10.16484/j.cnki.issn2095-8803.2019.15.010 |
| [30] |
Menezes LJ, Pokharel U, Sudenga SL, et al. Patterns of prevalent HPV and STI co-infections and associated factors among HIV-negative young Western Cape, South African women:the EVRI trial[J]. Sexually Transmitt Infect, 2018, 94(1): 55-61. DOI:10.1136/sextrans-2016-053046 |
| [31] |
杨佳, 冯阳春, 黄艳春. 新疆妇科就诊者高危型人乳头状瘤病毒与梅毒螺旋体感染的相关性研究[J]. 中国病原生物学杂志, 2012, 7(7): 534-536. Yang J, Feng YC, Huang YC. Study of the Correlation between high-risk human papillomavirus and Treponema pallidum infection in patients seen by a gynecological clinic in Xinjiang[J]. J Pathogen Biol, 2012, 7(7): 534-536. DOI:10.13350/j.cjpb.2012.07.027 |
 2020, Vol. 41
2020, Vol. 41




