文章信息
- 过恒升, 冯献湘, 章奇, 符院生, 韦陶, 韦莉, 杨妙英, 蓝建国, 范引光, 刘雪梅, 叶冬青.
- Guo Hengsheng, Feng Xianxiang, Zhang Qi, Fu Yuansheng, Wei Tao, Wei Li, Yang Miaoying, Lan Jianguo, Fan Yinguang, Liu Xuemei, Ye Dongqing
- 柳州市2008-2018年HIV/AIDS生存状况及影响因素分析
- Survival status and influencing factors of HIV/AIDS cases in Liuzhou, 2008-2018
- 中华流行病学杂志, 2020, 41(12): 2098-2103
- Chinese Journal of Epidemiology, 2020, 41(12): 2098-2103
- http://dx.doi.org/10.3760/cma.j.cn112338-20200228-00211
-
文章历史
收稿日期: 2020-02-28
2. 柳州市疾病预防控制中心性病艾滋病防治科 545001
2. Department of STD and AIDS Prevention and Control, Liuzhou Center for Disease Control and Prevention, Liuzhou 545001, China
据中国CDC、联合国艾滋病规划署与WHO联合评估,截至2018年底,我国估计存活艾滋病感染者约125万,截至2018年9月底,全国报告存活感染者85.0万,死亡26.2万例[1],参照国际标准,与其他国家相比,我国艾滋病疫情处于低流行水平,但疫情分布不平衡,并且由于我国人口基数大,总体防治形势依然严峻。柳州地区由于HIV流行因素复杂和民族聚集性等特点,HIV感染和艾滋病疾病负担较重,HIV/AIDS人群死亡率较高[2]。为了了解柳州市HIV/AIDS的生存时间及其影响因素,本研究对柳州市2008-2018年报告的HIV/AIDS生存状况进行分析,为延长本地区HIV/AIDS的生存时间和降低死亡风险提供参考。
对象与方法1.研究对象:从全国艾滋病综合防治信息系统中选取2008-2018年柳州市报告的诊断HIV感染时年龄≥15岁HIV/AIDS首次诊断时传染病报告卡和随访表信息,剔除<15岁、查无此人和外籍病例。
2.研究方法:采用回顾性队列研究,开始观察时间为HIV/AIDS的确诊时间,观察截止时间为2019年8月31日,观察结局为艾滋病相关死亡(由艾滋病相关机会性感染和肿瘤而引起的死亡),截尾删失包括失访、非艾滋病相关死亡(车祸、自杀和其他疾病引起的死亡)及观察结束时仍存活的病例。根据全国艾滋病综合防治信息系统现有变量,选取HIV/AIDS的人口学特征、报告年份、样本来源、感染途径、是否进行抗病毒治疗、首次CD4+T淋巴细胞计数(CD4)、是否死亡、主要死因及死亡时间等变量进行分析。
3.统计学分析:选取的数据经Excel 2010软件整理后,导入SPSS 23.0软件进行统计分析。HIV/AIDS人口学特征用n(%)表示,并根据特征分类进行χ2检验。用寿命表法计算各年生存率,用Kaplan-Meier方法计算平均生存时间。采用Cox比例风险回归模型分析影响HIV/AIDS生存时间的影响因素。双侧检验,检验水准α=0.05。
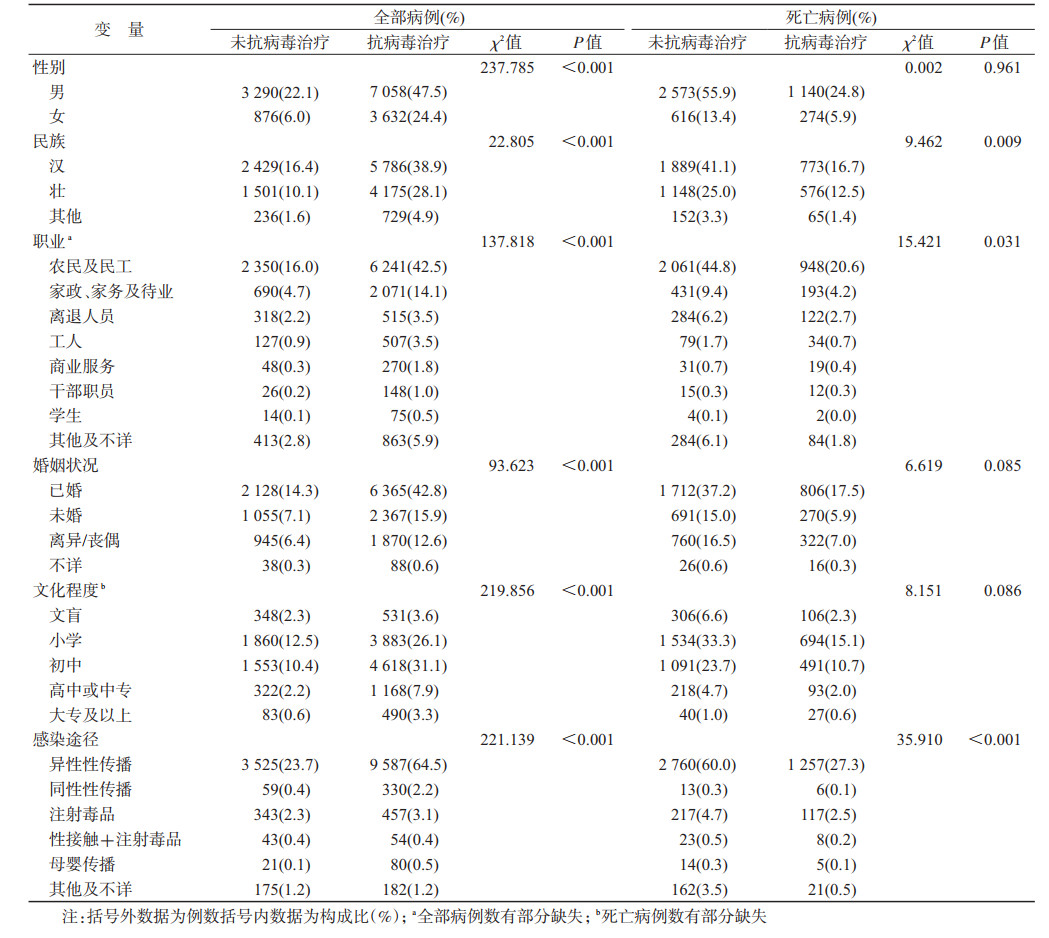
结果1.人口学特征:2008-2018年柳州市共报告HIV/AIDS 14 856例,其中以男性(69.6%)为主;汉族8 215例(55.3%);农民及民工8 591例(58.5%);已婚8 493例(57.1%);初中学历6 171例(41.5%);主要为异性性传播13 112例(88.2%)。性别、民族、职业、婚姻状况、文化程度和感染途径在抗病毒治疗组和未抗病毒治疗组间的差异均有统计学意义(均P<0.05)。在艾滋病相关死亡病例(4 603人)中,男性(80.7%)、汉族(57.8%)、农民及民工(65.4%)、已婚(54.7%)、小学文化程度(48.4%)和异性性传播(87.3%)死亡占比较大,此外,民族、职业、感染途径在抗病毒治疗组和未抗病毒治疗组间差异均有统计学意义(均P<0.05)。见表 1。
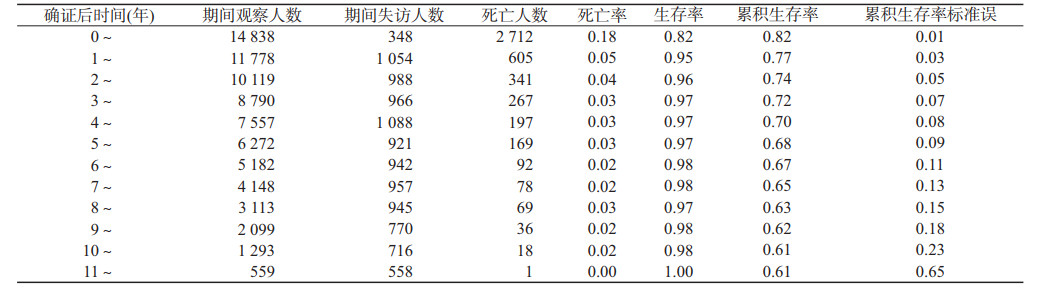
2. HIV/AIDS总体生存状况:14 856例HIV/AIDS,截至观察终点时间,随访14 561例(98.0%),失访295例(2.0%);观察时间最短为0个月,最长为141个月;平均生存时间为98.74(95%CI:97.73~99.75)个月,第1、3、5和10年累积生存率分别为77.0%、72.0%、68.0%和61.0%。见表 2。
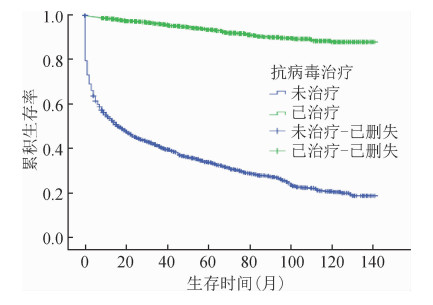
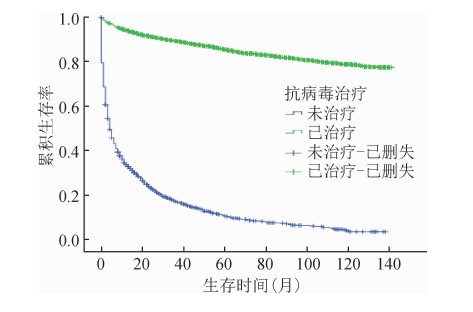
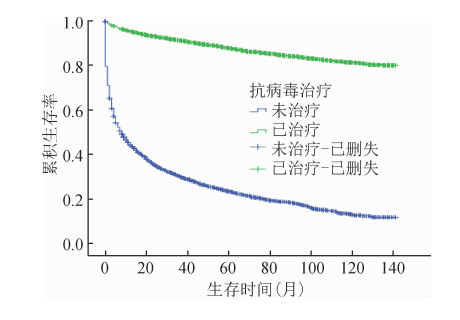
3.抗病毒治疗对HIV/AIDS生存时间的影响:经Kaplan-Meier方法分析抗病毒治疗对于HIV/AIDS的影响,未抗病毒治疗的HIV感染者的平均生存时间为47.73(95%CI:45.23~50.24)个月,低于已抗病毒治疗者130.96(95%CI:129.65~132.28)个月(t=-32.42,P<0.001);未抗病毒治疗的AIDS患者平均生存时间为20.02(95%CI:18.33~21.70)个月,低于抗病毒治疗者平均生存时间120.16(95%CI:119.09~121.23)个月(t=-55.95,P<0.001)。HIV/AIDS总体平均生存时间为98.74(95%CI:97.73~99.75)个月,未抗病毒治疗HIV/AIDS平均生存时间为35.20(95%CI:33.57~36.84)个月,低于已抗病毒治疗者123.19(95%CI:122.33~124.04)个月(t=-69.63,P<0.001)。从图 1、2和3看出,抗病毒治疗对于HIV感染者、AIDS患者的生存时间均有延长。
|
| 图 1 2008-2018年柳州市抗病毒治疗HIV感染者生存曲线 |
|
| 图 2 2008-2018年柳州市抗病毒治疗AIDS患者生存曲线 |
|
| 图 3 2008-2018年柳州市抗病毒治疗HIV/AIDS生存曲线 |
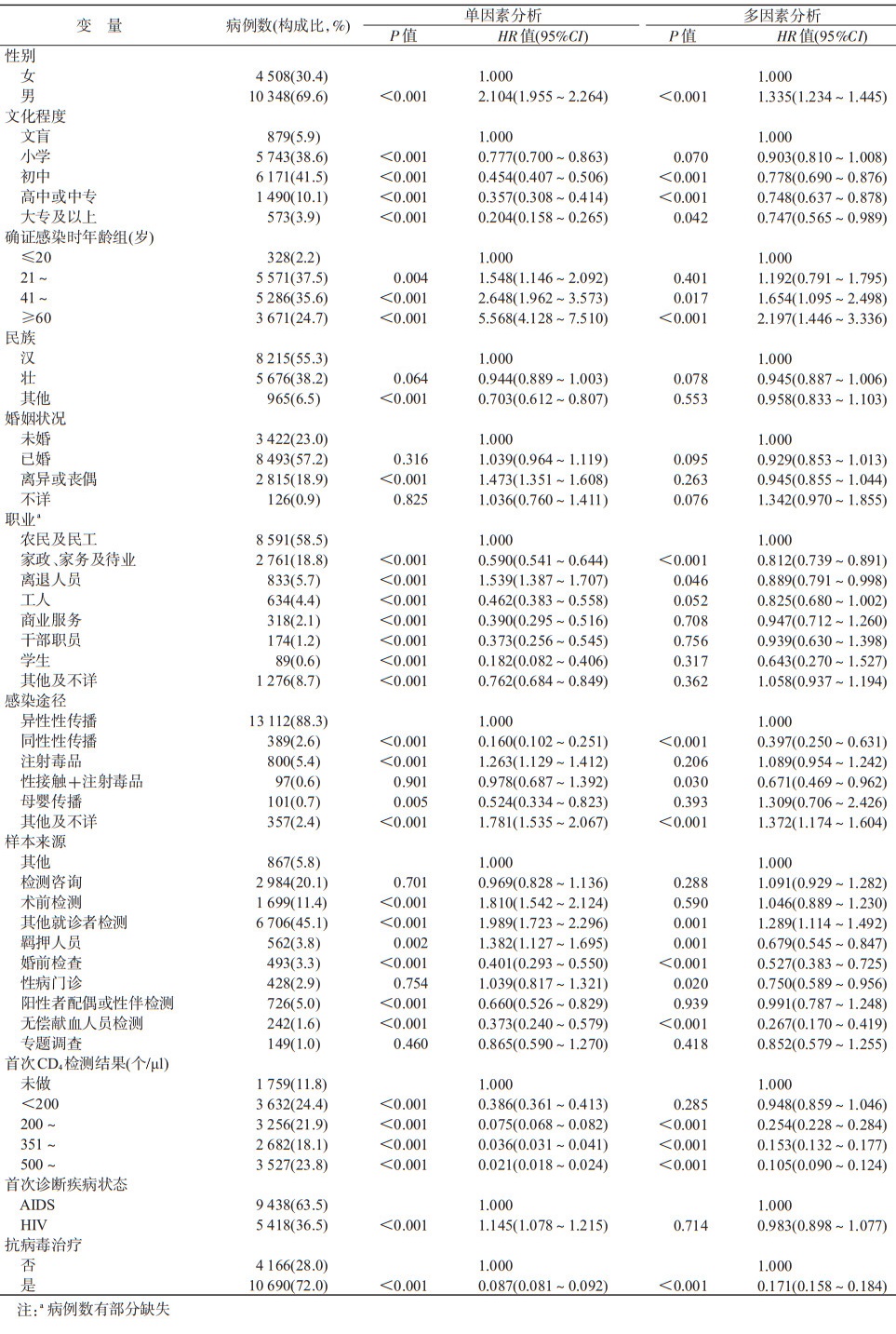
4. HIV/AIDS生存时间的影响因素:单因素Cox回归分析结果显示,性别、文化程度、确证感染时年龄、民族、婚姻状况、职业、感染途径、样本来源、首次CD4检测结果、首次诊断疾病状态和抗病毒治疗是HIV/AIDS生存时间的影响因素。多因素Cox回归分析结果显示,性别、文化程度、确证感染时年龄、职业、感染途径、样本来源、首次CD4检测结果和抗病毒治疗是HIV/AIDS生存时间的影响因素。见表 3。
HIV感染者可发展为AIDS患者,其特征是CD4显著减少并对免疫系统造成损害。目前HIV/AIDS治疗策略是抗病毒治疗,可抑制HIV-1复制周期,控制疾病的进程,及时、持续的抗病毒治疗可以让HIV/AIDS生存时间达到正常人的水平[3]。柳州市HIV/AIDS以汉、壮族男性为主;外来的农民务工者较多;文化程度以小学和初中为主;绝大部分通过异性性传播,注射毒品传播略高,该流行特征大致与全国艾滋病流行特征相似[4-7]。
本研究发现,柳州市2008-2018年HIV/AIDS平均生存时间为98.74(95%CI:97.73~99.75)个月,低于柳忠泉等[4]在天津市的研究水平,但高于邓玲等[5]在四川省凉山彝族自治州的研究水平和张娜等[6]在山东省的研究水平。第1、3、5、10年累积生存率在60%~80%之间,也低于柳忠泉等[4]的研究水平,提示柳州地区HIV/AIDS人群的疾病负担较重,可能与不同地区的整体HIV/AIDS人群的发现和治疗时间不同有关,而发现时间与治疗时间可能与当地经济条件、医疗水平有较大关系。柳州市首次随访报告为AIDS患者生存时间低于HIV感染者,这提示了早治疗该病早期阶段的HIV感染者能降低该人群的死亡水平。
研究结果显示,性别、文化程度、确证感染时年龄、职业、感染途径、样本来源、首次CD4检测结果和抗病毒治疗均是影响HIV/AIDS生存时间的因素。相对于女性,男性HIV/AIDS的死亡风险较高,而且男性HIV/AIDS死亡人数较多,这可能与男性一些不良的生活习惯(如吸烟、饮酒、熬夜等)较多有关。相较于初中及以下文化程度,高中或中专文化程度的HIV/AIDS死亡风险较低,文化程度较高的人群可能对艾滋病的认识更理智,感染上HIV后主动寻求医学帮助并积极配合,使得文化程度较高人群风险较低,提示对男性和文化程度较低的HIV/AIDS加强宣传,促使其减少相关的危险行为,这与董丽芳等[8]的研究结果一致。年龄越高,HIV/AIDS的死亡风险越高,与周琳等[9]研究结果一致,提示对≥41岁中老年人进行正向的干预将降低其死亡风险。在HIV/AIDS人群中,农民及民工相比其他职业,死亡风险更高,人数更多,可能原因是柳州市为工业城市,外来务工者较多,农民工对艾滋病的防治知识掌握较低,获取渠道比较单一,农民工群体的艾滋病知识知晓率普遍较低[10]。相比较通过异性性传播的HIV/AIDS人群,同性性传播的死亡风险较低,这可能与MSM文化程度较高[11],接受了更多艾滋病防治知识,更注意自身身体情况,增加其主动检测的行为有关,异性性传播病例更多是被动检测发现的,发现时间较晚,该结果与胡冉等[12]和麻小龙等[13]的研究结果相一致。随着首次CD4检测结果逐渐增加,HIV/AIDS死亡风险也逐渐降低,该因素为HIV/AIDS生存时间的独立影响因素,结果提示HIV/AIDS被发现时的免疫状态与生存时间有较大关系,CD4检测结果较低,死亡风险较高,可能与其自身免疫系统受损较严重,合并机会性感染的风险较高有关[14]。国外一项队列研究显示[15],相比首次CD4检测结果为351~450个/μl组,首次CD4检测结果为≤350个/μl组抗病毒治疗后的死亡风险增加了69%,因此,早期发现病例,在较高的首次CD4检测结果水平上进行抗病毒治疗对于提高HIV/AIDS的生存时间至关重要。接受抗病毒治疗比未治疗的HIV感染者的死亡风险低,提示尽早发现HIV感染者,以及促使其接受抗病毒治疗和提高治疗依从性将大大地有利于其生存,此结果与多项研究结果一致[16-18]。
本研究存在不足。观察时间为2008-2019年8月,尚不能代表整个柳州市历年来最终生存情况,并且以确诊时间,而不是发病时间作为研究起点进行生存分析,一定程度上影响生存分析的准确性,有待进一步的研究结论支持。
综上所述,2008-2018年柳州市HIV/AIDS男性、≥41岁中老年人、初中及以下的文化程度、农民及民工的HIV/AIDS的死亡风险较高,早发现、提高首次CD4检测率、尽早进行抗病毒治疗能降低HIV/AIDS死亡风险。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
国务院新闻办公室.国家卫生健康委员会举行我国艾滋病防治工作进展情况发布会[EB/OL]. (2018-11-23)[2020-01-16]. http://www.scio.gov.cn/xwfbh/gbwxwfbh/xwfbh/wsb/Document/1642083/1642083.htm. Press Office of the State Council. Nutcional Health Commission held a press conference on the progress of AIDS prevention and control in China[EB/OL]. (2018-11-23)[2020-01-16]. http://www.scio.gov.cn/xwfbh/gbwxwfbh/xwfbh/wsb/Document/1642083/1642083.htm. |
| [2] |
梁健, 邓鑫, 张亚萍. 广西艾滋病流行状况和防治对策探讨[J]. 广西医学, 2011, 33(1): 107-109. Liang J, Deng X, Zhang YP. The prevalence of AIDS and its control countermeasures in Guangxi[J]. Guangxi Med J, 2011, 33(1): 107-109. DOI:10.3969/j.issn.0253-4304.2011.01.043 |
| [3] |
Zhang ZQ, Li SW, Gu Y, et al. Antiviral therapy by HIV-1 broadly neutralizing and inhibitory antibodies[J]. Int J Mol Sci, 2016, 17(11): 1901. DOI:10.3390/ijms17111901 |
| [4] |
柳忠泉, 周宁, 柏建芸, 等. 天津市2004-2014年HIV/AIDS生存时间及影响因素[J]. 中华流行病学杂志, 2017, 38(3): 369-373. Liu ZQ, Zhou N, Bai JY, et al. Analysis of survival and influencing factors of HIV/AIDS patients in Tianjin, 2004-2014[J]. Chin J Epidemiol, 2017, 38(3): 369-373. DOI:10.3760/cma.j.issn.0254-6450.2017.03.019 |
| [5] |
邓玲, 刘中夫, 张石则, 等. 四川省凉山州2008-2013年艾滋病患者生存时间及影响因素分析[J]. 中华流行病学杂志, 2015, 36(6): 569-575. Deng L, Liu ZF, Zhang SZ, et al. Survival time and related influencing factors of AIDS patients in Liangshan prefecture, Sichuan province, during 2008-2013[J]. Chin J Epidemiol, 2015, 36(6): 569-575. DOI:10.3760/cma.j.issn.0254-6450.2015.06.007 |
| [6] |
张娜, 王国永, 朱晓艳, 等. 山东省AIDS患者生存时间及影响因素分析[J]. 中华疾病控制杂志, 2014, 18(9): 839-842. Zhang N, Wang GY, Zhu XY, et al. Analysis of survival time and influencing factors of AIDS patients in Shandong province[J]. Chin J Dis Control Prev, 2014, 18(9): 839-842. |
| [7] |
冯瑞芳, 刘中夫. HIV感染者/AIDS病人死亡原因的研究进展[J]. 中国艾滋病性病, 2013, 19(3): 229-230. Feng RF, Liu ZF. Analysis of the causes of death of HIV infectors/AIDS patients[J]. Chin J AIDS STD, 2013, 19(3): 229-230. DOI:10.13419/j.cnki.aids.2013.03.027 |
| [8] |
董丽芳, 王敬军, 常文辉, 等. 陕西省HIV/AIDS患者生存时间回顾性队列研究[J]. 中国卫生统计, 2014, 31(2): 213-216. Dong LF, Wang JJ, Chang WH, et al. Survival of HIV/AIDS patients in Shaanxi province:a retrospective cohort study[J]. Chin J Health Statis, 2014, 31(2): 213-216. |
| [9] |
周琳, 吴琼海, 沈伟伟, 等. 浙江省台州市接受抗病毒治疗的艾滋病患者生存分析[J]. 中华疾病控制杂志, 2013, 17(12): 1049-1051. Zhou L, Wu QH, Shen WW, et al. Survival analysis of HIV/AIDS patients receiving antiretroviral treatment in Taizhou city of Zhejiang province, China[J]. Chin J Dis Control Prev, 2013, 17(12): 1049-1051. |
| [10] |
刘姝, 李杏莉, 刘志胜, 等. 长沙地区农民工艾滋病防治知识、行为及感染状况调查[J]. 中国卫生产业, 2015, 12(28): 81-82. Liu S, Li XL, Liu ZS, et al. Research on AIDS prevention knowledge, behavior, and infection of migrant workers in Changsha[J]. China Health Ind, 2015, 12(28): 81-82. DOI:10.16659/j.cnki.1672-5654.2015.28.081 |
| [11] |
刘雪梅, 过恒升, 范引光, 等. 广西柳州MSM艾滋病非职业性暴露后预防服务的需求和影响因素[J]. 中华疾病控制杂志, 2019, 23(12): 1517-1522. Liu XM, Guo HS, Fan YG, et al. Demand for non-occupational post-exposure prophylaxis services for HIV and associated factors a-mong men who have sex with men in Liuzhou, Guangxi[J]. Chin J Dis Control Prev, 2019, 23(12): 1517-1522. DOI:10.16462/j.cnki.zhjbkz.2019.12.016 |
| [12] |
胡冉, 吴亚松, 马烨, 等. 中国成人HIV/AIDS病人抗病毒治疗失访情况及其影响因素分析[J]. 中国艾滋病性病, 2016, 22(4): 224-227. Hu R, Wu YS, Ma Y, et al. Analysis on the lost visit of antiviral treatment for Chinese adult HIV/AIDS patients and its influencing factors[J]. Chin J AIDS STD, 2016, 22(4): 224-227. DOI:10.13419/j.cnki.aids.2016.04.02 |
| [13] |
麻小龙, 朱鑫, 李智军. 洛阳市发现并管理的1532例HIV感染者生存分析[J]. 中国初级卫生保健, 2019, 33(11): 89-91. Ma XL, Zhu X, Li ZJ. Survival analysis on 1532 HIV-infected persons discovered and managed in Luoyang[J]. Chin Primary Health Care, 2019, 33(11): 89-91. DOI:10.3969/j.issn.1001-568x.2019.11.0029 |
| [14] |
王斌, 龚德光, 朱洁群. 鄞州区艾滋病抗病毒治疗患者生存率及影响因素分析[J]. 预防医学, 2020, 32(4): 346-350. Wang B, Gong DG, Zhu JQ. Survival rate and influencing factors of HIV/AIDS after highly active antiretroviral therapy in Yinzhou district[J]. Prev Med, 2020, 32(4): 346-350. DOI:10.19485/j.cnki.issn2096-5087.2020.04.006 |
| [15] |
Kitahata MM, Gange SJ, Abraham AG, et al. Effect of early versus deferred antiretroviral therapy for HIV on survival[J]. N Engl J Med, 2009, 360(18): 1815-1826. DOI:10.1056/NEJMoa0807252 |
| [16] |
李雷, 汪涛, 来学惠, 等. 广东省某市871例HIV/AIDS病人生存影响因素的回顾性队列研究[J]. 中国艾滋病性病, 2014, 20(12): 905-906, 913. Li L, Wang T, Lai XH, et al. Retrospective cohort analysis of 871 HIV/AIDS patients in a city of Guangdong province[J]. Chin J AIDS STD, 2014, 20(12): 905-906, 913. DOI:10.13419/j.cnki.aids.2014.12.008 |
| [17] |
Ewings FM, Bhaskaran K, McLean K, et al. Survival following HIV infection of a cohort followed up from seroconversion in the UK[J]. AIDS, 2008, 22(1): 89-95. DOI:10.1097/qad.0b013e3282f3915e |
| [18] |
Mocroft A, Youle M, Morcinek J, et al. Survival after diagnosis of AIDS:a prospective observational study of 2625 patients[J]. BMJ, 1997, 314(7078): 409-413. DOI:10.1136/bmj.314.7078.409 |
 2020, Vol. 41
2020, Vol. 41