文章信息
- 沈丹洋, 张曼晖, 郭晓敏, 殷鹏, 周脉耕, 马吉祥, 谭吉宾.
- Shen Danyang, Zhang Manhui, Guo Xiaomin, Yin Peng, Zhou Maigeng, Ma Jixiang, Tan Jibin
- 农村男性人群体质指数与心血管疾病死亡关系的前瞻性随访研究
- Boss mass index and mortality from cardiovascular disease in China: a prospective study in rural men
- 中华流行病学杂志, 2020, 41(12): 2072-2079
- Chinese Journal of Epidemiology, 2020, 41(12): 2072-2079
- http://dx.doi.org/10.3760/cma.j.cn112338-20200515-00728
-
文章历史
收稿日期: 2020-05-15
2. 北京大学第三医院 100191;
3. 中国疾病预防控制中心慢性非传染性疾病预防控制中心, 北京 100050
2. Peking University Third Hospital, Beijing 100191, China;
3. National Center for Chronic and Non-communicable Disease Control and Prevention, Chinese Center for Disease Control and Prevention, Beijing 100050, China
心血管疾病(cardiovascular disease,CVD)在我国是首要的死亡原因[1],2012年死亡人数已经增加到19.6万人,在总死亡之中所占的比例为42.81%[2]。同时随着社会经济的发展和人们生活方式、饮食结构的改变,超重和肥胖已经成为全球重要的公共健康问题[3-4]。2012年,中国≥18岁居民超重(24 kg/m2≤BMI<28 kg/m2)率为30.1%,肥胖率为11.9%[5]。有研究证实超重和肥胖是CVD死亡的危险因素之一[6-7]。然而BMI变化和CVD死亡率之间关系的大多数证据来自西方国家[8-9]或亚洲发达国家(如新加坡[10]、韩国[11]),这些发现可能不适用于中国等发展中国家[12]。本研究利用“影响成年男性死亡相关危险因素的前瞻性研究”大型队列项目数据,分析BMI与CVD死亡风险的关联。
对象与方法1.研究对象:本研究以1990年中国CDC(原中国预防医学科学院)与牛津大学合作联合开展的“影响成年男性死亡相关危险因素的前瞻性研究”项目队列为基础,有关本研究的设计、现场调查方法和调查对象的选择见参考文献[13-15]。从该项目的45个监测点(县、区)中选取河南省唐河县、湖南省凤凰县为研究调查地区。基线人群纳入队列的标准:男性,年龄≥40岁(即1950年1月1日以前出生),当地户籍居民,既往病史报告无CVD史等。基线调查及随访开始时间为1990-1991年,随访截止时间为2017年1月1日,共计随访核实22 282人。
2.基线调查:基线调查由经过专门培训的调查员在各乡镇/街道所设置的临时诊所内对调查对象进行问卷调查和体格检查。基线调查获得的信息包括被调查者的年龄、性别、文化程度、职业、吸烟、饮酒、饮食、疾病史等。同时对调查对象的身高、体重、血压进行测量。
3.人群死亡信息随访:死亡原因主要是从死亡医学证明中获得,必要时则查阅死者的医疗记录。每例死亡的根本死因都由经过专门培训的监测点工作人员按照WHO国际疾病分类进行死因编码。将河南省唐河县、湖南省凤凰县随访人群的死亡信息从整体的死因监测数据库中导出,将死亡病例的姓名、性别、年龄、身份证号码、住址、身高等个人特征信息与基线数据信息进行一一匹配。同时,唐河、凤凰县CDC的工作人员组织乡村医生对所有随访对象信息进行现场核查。
4.统计学分析:使用SAS 9.4软件进行统计分析。2个项目点基线特征不同类别的构成比比较使用χ2检验,连续变量以及2个项目点的总体均数比较使用t检验与F检验。检验水准α=0.05,统计效力90%。单因素分析时用以BMI为自变量,CVD死亡为结局变量的Cox比例风险模型,计算每个BMI群组的CVD死亡风险(HR)值;多因素分析时以BMI为自变量,将地区、年龄、民族、文化程度、职业、吸烟、饮酒、血压等相关因素一同带入Cox比例风险回归模型,计算每个BMI群组CVD的HR值。
结果截至2017年1月1日,人均随访(19.1±8.7)年,死亡10 828人,死亡比例为48.6%。随访期间在所报告的10 828例死亡对象中,4 504例归因于CVD,其中缺血性心脏病(ischemic heart disease,IHD)1 279例,缺血性卒中(ischemic stroke,IS)1 201例,出血性卒中(hemorrhagic stroke,HS)1 317例,其他心脑血管疾病707例。死亡人数随时间分布情况见图 1。
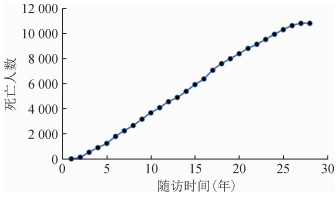
|
| 图 1 死亡人数随时间变化的分布情况 |
1.基线特征:所有22 282名基线≥40岁男性随访人群为本次研究的对象,队列人群年龄为(53.7±10.3)岁。不同BMI分组人群在年龄、文化程度、民族、职业、婚姻状况、吸烟、饮酒、体重、身高、SBP、DBP之间的差异均有统计学意义(均P<0.001)。见表 1。
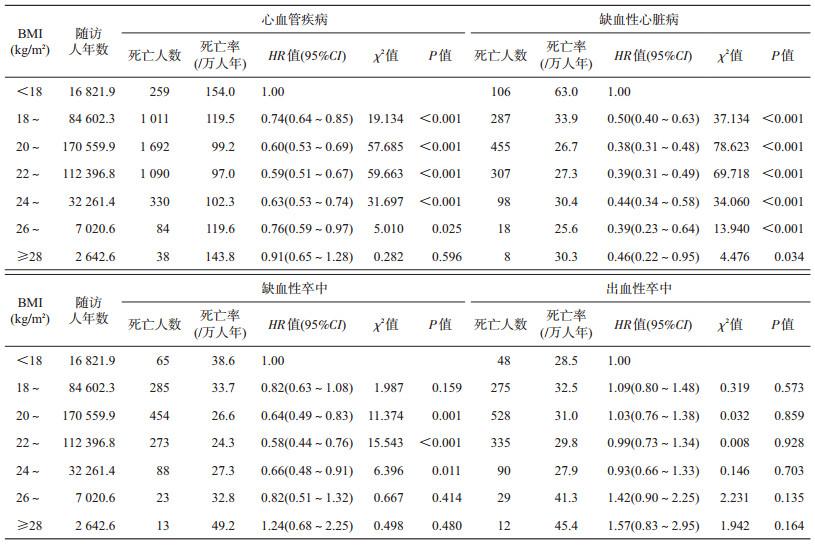
2. BMI与CVD死亡关系的单因素分析:以BMI<18 kg/m2为参照,从BMI≥18 kg/m2开始,CVD死亡风险开始逐步下降,22 kg/m2≤BMI<24 kg/m2时最低,BMI≥24 kg/m2以后,CVD死亡风险开始上升,变化曲线呈现“U”形趋势。见图 2,表 2。从不同疾病的死亡风险角度分析,以BMI<18 kg/m2为参照,当18 kg/m2≤BMI<28 kg/m2时,IHD人群的死亡风险HR值均<1,且差异有统计学意义(P<0.05),当20 kg/m2≤BMI<22 kg/m2时最低,HR值为0.38(95%CI:0.31~0.48),总体没有呈现特定的趋势变化;从BMI≥18 kg/m2开始,IS死亡风险开始逐步下降,BMI≥24 kg/m2以后,IS死亡风险开始上升,变化曲线呈现“U”形趋势,但BMI≥26 kg/m2以后,IS死亡风险差异无统计学意义(P>0.05);BMI对HS的死亡风险影响不显著(P>0.05)。见表 2。
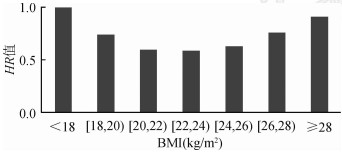
|
| 图 2 基线BMI分类与CVD死亡的HR值 |
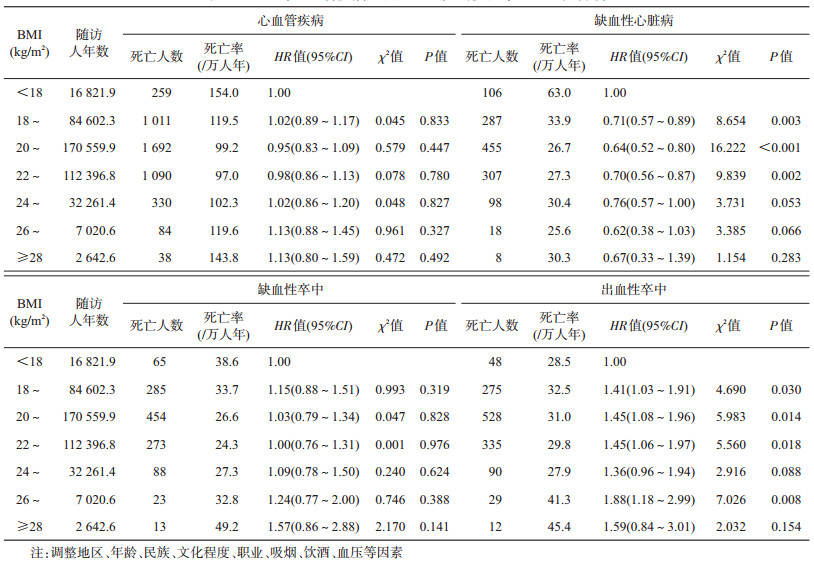
3. BMI与CVD死亡的多因素分析:调整了年龄、民族、文化程度、地区、职业、吸烟、饮酒、血压等因素后,以BMI<18 kg/m2为参照,人群20 kg/m2≤ BMI<22 kg/m2时患CVD死亡的风险最低(HR=0.95,95%CI:0.83~1.09);BMI≥20 kg/m2时,患CVD死亡的风险随BMI增加而升高,总体呈“U”形趋势变化,但从统计学分析,差异均无统计学意义(P>0.05)。从不同疾病的死亡风险角度分析,以BMI<18 kg/m2为参照,当18 kg/m2≤BMI<24 kg/m2时患IHD的死亡风险低于BMI<18 kg/m2人群(P<0.05),其中20 kg/m2≤BMI<22 kg/m2时患IHD死亡的风险最低(HR=0.64,95%CI:0.52~0.80);而IS死亡风险与人群BMI变化无显著性差异(P>0.05);人群18 kg/m2≤BMI<24 kg/m2时患HS的死亡风险高于BMI<18 kg/m2人群(P<0.05);人群26 kg/m2≤BMI<28 kg/m2时风险最高(HR=1.88,95%CI:1.18~2.99),统计学显示具有显著性差异(P=0.008)。见表 3。
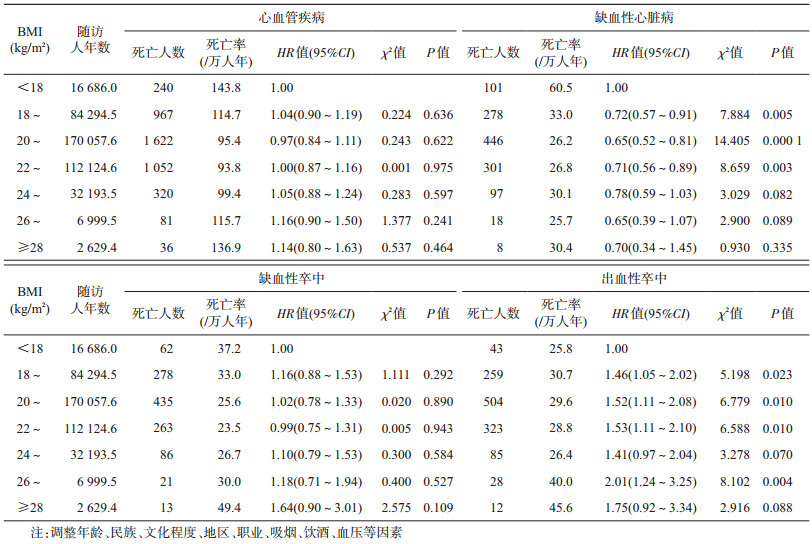
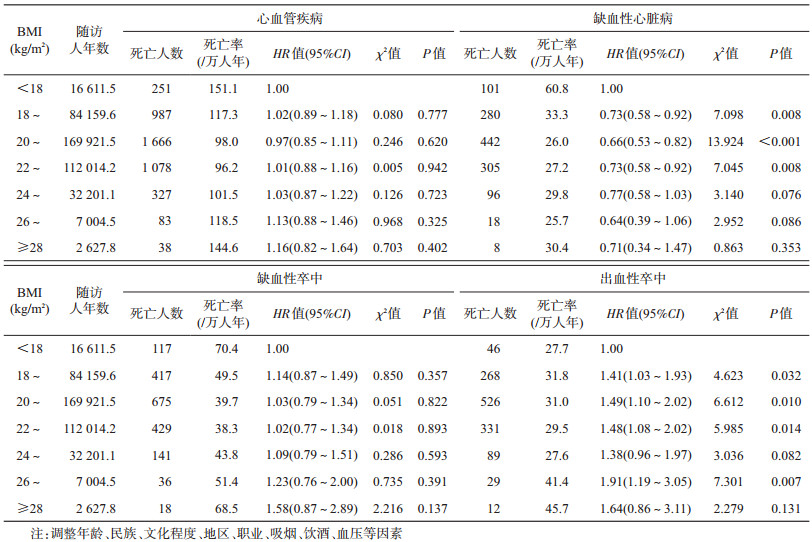
4.敏感性分析:剔除>80岁研究对象后进行敏感性分析,以BMI<18 kg/m2为参照,当20 kg/m2≤BMI<22 kg/m2时,患CVD死亡风险最低(HR=0.97,95%CI:0.85~1.11),当BMI≥22 kg/m2时,人群患CVD的死亡风险随BMI增大而升高,但差异均无统计学意义(P>0.05)。剔除随访期间前3年死亡研究对象后进行敏感性分析,以BMI<18 kg/m2为参照,当20 kg/m2≤BMI<22 kg/m2时,患CVD死亡风险最低(HR=0.97,95%CI:0.84~1.11),当26 kg/m2≤BMI<28 kg/m2时,患CVD死亡风险最高(HR=1.16,95%CI:0.90~1.50),但差异均无统计学意义(P>0.05)。两次敏感性分析患IHD、IS和HS的死亡风险随BMI变化的趋势均与未进行敏感性分析时一致,见表 4,5。
本研究利用队列研究数据,分析男性BMI水平与CVD死亡风险的关联。结果显示,在随访时间内,单因素分析时,队列人群BMI与CVD的死亡风险呈现“U”形趋势,调整相关变量进行多因素分析后,队列人群BMI与CVD、IS的死亡风险之间无显著性差异。同时发现,偏瘦是影响IHD死亡风险的重要因素,超重是影响HS死亡风险的重要因素。
与欧美、中国的一些研究结论相一致[9, 16-17],本研究显示偏瘦是影响CVD死亡的一个重要因素,尤其是增加IHD、IS死亡的风险。一项纳入40项研究的系统综述也有类似的结果[18],与正常BMI组相比,低BMI(即BMI<20 kg/m2)患者有较高的CVD死亡风险(HR=1.45,95%CI:1.16~1.81),肥胖组(30 kg/m2≤BMI<35 kg/m2)的CVD死亡风险没有增加(HR=0.97,95%CI:0.82~1.15),严重肥胖组(BMI≥35 kg/m2)的CVD死亡风险增加(HR=1.88,95%CI:1.05~3.34)。可能因为较低的BMI值是由于肌肉量的减少,超重和轻度肥胖患者BMI的小幅上升是由于保持或增加了肌肉量,而非体脂的增加,以上这些都会导致CVD患者的死亡风险增加。所以BMI并不能真正反映患者的体脂量。另外由于过度营养不良导致脂肪存储的流失,使一些重要的保护心脏的营养物质供应不足,从而增加CVD的发生风险[19]。偏瘦人群相对于超重或肥胖人群一般不会主动或被动地进行CVD的预防,或许会增加CVD的死亡风险。
本研究显示肥胖组也有相对较高的CVD死亡风险,尤其是IS、HS死亡风险的增加。这和欧美[9, 20-22]、日本[23]、韩国[24]、中国[25]的研究结果一致。其中一项包含亚洲、澳大利亚、新西兰、欧洲和北美的32个国家239项前瞻性队列研究的Meta分析显示[20],当BMI>25 kg/m2时,BMI与冠心病、中风的死亡率显著正相关。Framingham研究显示,肥胖为男性冠心病危险因素中继年龄及血脂异常后的第三个最重要的危险因素[26]。脂肪组织可产生TNF和IL-6等细胞因子,与CVD的发生危险性增加有密切关系[27],另外肥胖患者的SBP、TG、TC、尿酸、肌酐水平明显高于非肥胖者,同时肥胖也可引起心脏质量和形态结构的改变[28],这些都可能使CVD患者的死亡风险增加。
在单因素分析时,队列人群BMI与CVD、IS的死亡风险呈现“U”形趋势,但经过调整相关变量进行多因素分析后,队列人群BMI与CVD、IS的死亡风险之间无显著性差异。提示,BMI可能不是影响CVD、IS死亡的独立因素,CVD、IS的死亡风险与BMI的关联可能同时由其他因素介导。经过多因素调整后分析,BMI与HS的死亡风险之间的关联具有统计学意义,这表明HS的死亡风险随BMI增加而增加可能与糖尿病、血脂异常等其他相关因素有关。Zhou等[15]研究表明,调整年龄、地区、吸烟、饮酒后经多因素分析,IS在BMI>27.5 kg/m2(HR=1.67,95%CI:1.28~2.19)、HS在BMI为25.0~27.4 kg/m2时(HR=1.16,95%CI:1.02~1.33)和BMI≥27.5 kg/m2时(HR=1.67,95%CI:1.40~1.98),死亡风险随BMI的升高而逐渐升高,和其他BMI分组和IS、HS的死亡风险关联关系不显著。由于周脉耕等[19]的研究调整因素与本研究不尽相同,可能导致结果不同。
本研究的优势在于前瞻性设计,队列随访持续时间较长,失访率低,能较为准确的反映BMI与CVD死亡风险的关系;有研究显示自报的体重身高和测量的数值有很高的相关性[29],本研究分析所用的BMI为现场测量的身高、体重算得,相比于自报数值较为准确,避免了相关的信息偏倚。但是由于早期死亡的研究对象未排除,可能会影响BMI与CVD死亡风险关系的分析;另外有研究显示体力活动会对CVD的结局造成一定影响[8],本研究中未收集血脂的数据,这些因素可能是影响全脑卒中及其亚型的重要因素,需要进一步的研究来评估这些因素的影响。BMI的数据是在基线时进行收集,未考虑随访期间BMI的变化对结局变量的影响。本研究中肥胖的人数占比较小,因此未将肥胖进一步根据严重等级进行划分,未能探究更高BMI分组和CVD死亡风险的关系。
综合本研究结果显示,BMI与总的CVD死亡风险呈“U”形曲线关系,低BMI人群的CVD死亡风险高,尤其是IHD、IS的死亡风险增加,肥胖人群的CVD死亡风险也相对较高,尤其是IS、HS的死亡风险增加。提示我们保持合理体重会减少CVD疾病的死亡风险,需要控制中国人口肥胖的上升趋势,及时对CVD采取有效的一级预防和干预策略,对我国的公共卫生决策具有重要意义。
利益冲突 所有作者均声明不存在利益冲突
志谢 感谢河南省、信阳市、唐河县、湖南省、西土家族苗族自治州、凤凰县CDC的同事对本研究现场数据收集工作的大力支持
| [1] |
Zhou MG, Wang HD, Zeng XY, et al. Mortality, morbidity, and risk factors in China and its provinces, 1990-2017:a systematic analysis for the Global Burden of Disease Study 2017[J]. Lancet, 2019, 394(10204): 1145-1158. DOI:10.1016/S0140-6736(19)30427-1 |
| [2] |
中国疾病预防控制中心慢性非传染性疾病预防控制中心. 全国疾病监测系统死因监测数据集2012[M]. 北京: 军事医学科学出版社, 2013. National Center for Chronic and Non-communicable Disease Control and Prevention, Chinese Center for Disease Control and Prevention. National disease surveillance system death cause surveillance data set 2012[M]. Beijing: Military Medical Science Press, 2013. |
| [3] |
Ng M, Fleming T, Robinson M, et al. Global, regional, and national prevalence of overweight and obesity in children and adults during 1980-2013:a systematic analysis for the Global Burden of Disease Study 2013[J]. Lancet, 2014, 384(9945): 766-781. DOI:10.1016/S0140-6736(14)60460-8 |
| [4] |
NCD Risk Factor Collaboration (NCD-RisC). Trends in adult body-mass index in 200 countries from 1975 to 2014:a pooled analysis of 1698 population-based measurement studies with 19·2 million participants[J]. Lancet, 2016, 387(10026): 1377-1396. DOI:10.1016/S0140-6736(16)30054-X |
| [5] |
中国慢病管理网. 《中国居民营养与慢性病状况报告(2015年)》解读[EB/OL]. (2015-06-30)[2020-05-01]. http://www.ncd.org.cn/Mobile/Zixun/view/id/12484. China chronic disease management network. 2015 report on Chinese resident's chronic disease and nutrition[EB/OL]. (2015-06-30)[2020-05-01]. http://www.ncd.org.cn/Mobile/Zixun/view/id/12484. |
| [6] |
Lewington S, Gajalakshmi V, Lacey B, et al. PT045 blood pressure, body-mass index and vascular mortality in 331, 000 Indian non-smokers:the Chennai prospective study[J]. Global Heart, 2016, 11(Suppl 2): e134. DOI:10.1016/j.gheart.2016.03.466 |
| [7] |
Prospective Studies Collaboration. Body-mass index and cause-specific mortality in 900000 adults:collaborative analyses of 57 prospective studies[J]. Lancet, 2009, 373(9669): 1083-1096. DOI:10.1016/S0140-6736(09)60318-4 |
| [8] |
Ajani UA, Lotufo PA, Gaziano JM, et al. Body mass index and mortality among US male physicians[J]. Ann Epidemiol, 2004, 14(10): 731-739. DOI:10.1016/j.annepidem.2003.10.008 |
| [9] |
Calle EE, Thun MJ, Petrelli JM, et al. Body-mass index and mortality in a prospective cohort of U.S. adults[J]. N Engl J Med, 1999, 341(15): 1097-1105. DOI:10.1056/NEJM199910073411501 |
| [10] |
Ng TP, Jin AZ, Chow KY, et al. Age-dependent relationships between body mass index and mortality:Singapore longitudinal ageing study[J]. PLoS One, 2017, 12(7): e180818. DOI:10.1371/journal.pone.0180818 |
| [11] |
Jee SH, Sull JW, Park J, et al. Body-mass index and mortality in Korean men and women[J]. N Engl J Med, 2006, 355(8): 779-787. DOI:10.1056/NEJMoa054017 |
| [12] |
He Y, Lam TH, Jiang B, et al. Changes in BMI before and during economic development and subsequent risk of cardiovascular disease and total mortality:a 35-year follow-up study in China[J]. Diabetes Care, 2014, 37(9): 2540-2547. DOI:10.2337/dc14-0243 |
| [13] |
Niu SR, Yang GH, Chen ZM, et al. Emerging tobacco hazards in China:2. Early mortality results from a prospective study[J]. BMJ, 1998, 317(7170): 1423-1424. DOI:10.1136/bmj.317.7170.1423 |
| [14] |
Chen ZM, Yang GH, Zhou MG, et al. Body mass index and mortality from ischaemic heart disease in a lean population:10 year prospective study of 220000 adult men[J]. Int J Epidemiol, 2006, 35(1): 141-150. DOI:10.1093/ije/dyi215 |
| [15] |
Zhou MG, Offer A, Yang GH, et al. Body mass index, blood pressure, and mortality from stroke:a nationally representative prospective study of 212000 Chinese men[J]. Stroke, 2008, 39(3): 753-759. DOI:10.1161/STROKEAHA.107.495374 |
| [16] |
Gu DF, He J, Duan XF, et al. Body weight and mortality among men and women in China[J]. JAMA, 2006, 295(7): 776-783. DOI:10.1001/jama.295.7.776 |
| [17] |
Kjøllesdal MKR, Smith GD, Ariansen I, et al. The association between BMI and mortality using early adulthood BMI as an instrumental variable for midlife BMI[J]. Sci Rep, 2018, 8: 11499. DOI:10.1038/s41598-018-29089-z |
| [18] |
Romero-Corral A, Montori VM, Somers VK, et al. Association of bodyweight with total mortality and with cardiovascular events in coronary artery disease:a systematic review of cohort studies[J]. Lancet, 2006, 368(9536): 666-678. DOI:10.1016/S0140-6736(06)69251-9 |
| [19] |
周脉耕, 陈铮鸣, 胡以松, 等. 中国22万男性人群体重指数与缺血性心脏病关系的15年前瞻性研究[J]. 中华流行病学杂志, 2010, 31(4): 424-429. Zhou MG, Chen ZM, Hu YS, et al. Body mass index and mortality from ischaemic heart disease in China:a 15-year prospective study on 220000 adult men[J]. Chin J Epidemiol, 2010, 31(4): 424-429. DOI:10.3760/cma.j.issn.0254-6450.2010.04.015 |
| [20] |
Flegal KM, Graubard BI, Williamson DF, et al. Cause-specific excess deaths associated with underweight, overweight, and obesity[J]. JAMA, 2007, 298(17): 2028-2037. DOI:10.1001/jama.298.17.2028 |
| [21] |
Stevens J, Cai JW, Pamuk ER, et al. The effect of age on the association between body-mass index and mortality[J]. N Engl J Med, 1998, 338(1): 1-7. DOI:10.1056/NEJM199801013380101 |
| [22] |
Kurth T, Gaziano JM, Berger K, et al. Body mass index and the risk of stroke in men[J]. Arch Intern Med, 2002, 162(22): 2557-2562. DOI:10.1001/archinte.162.22.2557 |
| [23] |
Funada S, Shimazu T, Kakizaki M, et al. Body mass index and cardiovascular disease mortality in Japan:the Ohsaki study[J]. Prev Med, 2008, 47(1): 66-70. DOI:10.1016/j.ypmed.2008.03.010 |
| [24] |
Song YM, Sung J, Smith GD, et al. Body mass index and ischemic and hemorrhagic stroke:a prospective study in Korean men[J]. Stroke, 2004, 35(4): 831-836. DOI:10.1161/01.STR.0000119386.22691.1C |
| [25] |
Bazzano LA, Gu DF, Whelton MR, et al. Body mass index and risk of stroke among Chinese men and women[J]. Ann Neurol, 2010, 67(1): 11-20. DOI:10.1002/ana.21950 |
| [26] |
Kim KS, Owen WL, Williams D, et al. A comparison between BMI and Conicity index on predicting coronary heart disease:the Framingham Heart Study[J]. Ann Epidemiol, 2000, 10(7): 424-431. DOI:10.1016/S1047-2797(00)00065-X |
| [27] |
Blake GJ, Ridker PM. Novel clinical markers of vascular wall inflammation[J]. Circ Res, 2001, 89(9): 763-771. DOI:10.1161/hh2101.099270 |
| [28] |
王林平. 肥胖与心血管疾病的关系[J]. 中国分子心脏病学杂志, 2007, 7(5): 310-313. Wang LP. The relationship of obesity and myocardial disease[J]. Mol Cardiol China, 2007, 7(5): 310-313. DOI:10.3969/j.issn.1671-6272.2007.05.012 |
| [29] |
Stevens J, Keil JE, Waid LR, et al. Accuracy of current, 4-year, and 28-year self-reported body weight in an elderly population[J]. Am J Epidemiol, 1990, 132(6): 1156-1163. DOI:10.1093/oxfordjournals.aje.a115758 |
 2020, Vol. 41
2020, Vol. 41