文章信息
- 肖培, 赵小元, 洪伟, 侯冬青, 郁兆仓, 王莲革, 王宏健, 高爱钰, 程红, 米杰.
- Xiao Pei, Zhao Xiaoyuan, Hong Wei, Hou Dongqing, Yu Zhaocang, Wang Liange, Wang Hongjian, Gao Aiyu, Cheng Hong, Mi Jie
- 儿童维生素D营养状况与心血管代谢异常关系的前瞻性队列研究
- A prospective cohort study on the associations between vitamin D nutritional status and cardiometabolic abnormities in children
- 中华流行病学杂志, 2020, 41(12): 2059-2065
- Chinese Journal of Epidemiology, 2020, 41(12): 2059-2065
- http://dx.doi.org/10.3760/cma.j.cn112338-20200804-01020
-
文章历史
收稿日期: 2020-08-04
2. 首都儿科研究所流行病学研究室, 北京 100020;
3. 北京中同蓝博医学检验实验室 100070;
4. 北京市通州区中小学卫生保健所 101100;
5. 北京市密云区中小学卫生保健所 101500;
6. 北京市房山区中小学卫生保健所 102400;
7. 北京市东城区中小学卫生保健所 100009
2. Department of Epidemiology, Capital Institute of Pediatrics, Beijing 100020, China;
3. Beijing Zhongtong Lambo Medical Laboratory, Beijing 100070, China;
4. Beijing Tongzhou Primary and Secondary School Health Center, Beijing 101100, China;
5. Beijing Miyun Primary and Secondary School Health Center, Beijing 101500, China;
6. Beijing Fangshan Primary and Secondary School Health Center, Beijing 102400, China;
7. Beijing Dongcheng Primary and Secondary School Health Center, Beijing 100009, China
维生素D缺乏是全球重要的公共卫生问题之一[1],在儿童中可引起佝偻病等相关骨代谢疾病,近年来我国儿童维生素D缺乏和不足患病率达50%~80%[2-3]。研究发现维生素D受体广泛存在于心脏、肾脏和血管内皮等心血管系统,提示除了传统的骨生物学效应外,维生素D还可能参与心血管代谢调节[4]。既往的流行病学研究报道了人群中维生素D水平与高血压、血脂异常、肥胖和糖代谢异常等心血管代谢异常的关系,但研究结果并不一致,且多为横断面设计[5-7]。研究儿童中维生素D营养状况与心血管代谢异常之间的关系对慢性病的防治窗口前移至儿童期具有重要意义,目前我国尚缺乏相关大样本前瞻性研究证据。因此,本研究利用儿童青少年心血管与骨健康促进项目(School-based Cardiovascular and Bone Health Promotion Program,SCVBH)的随访调查数据,前瞻性探讨儿童中维生素D水平降低是否会增加心血管代谢异常的发生风险。
对象与方法1.研究对象:SCVBH项目是在北京地区开展的旨在了解北京市学龄儿童心血管与骨健康状况的变化及其相关影响因素的前瞻性队列研究,研究方案及基线调查结果见参考文献[8]。该项目采用分层整群抽样的方法于2017年11月至2018年1月在北京市东城、房山、密云和通州区的30所学校进行了基线调查,排除因外伤和疾病等不能参加体检者,共对15 391名6~16岁儿童进行了问卷调查和体格检查;2年后于2019年11月至2020年1月对该人群进行了随访调查,共随访到12 984人(随访率84.4%)。排除2次调查中任一次血标本检测(n=2 168人)和相关分析指标缺失者(n=334人),最终纳入10 482人进行分析。本研究未纳入分析的人群基线年龄为(11.0±3.2)岁,男童占51.8%,维生素D补充剂使用率为20.6%,与纳入分析人群的差异无统计学意义(P=0.288)。
研究方案通过首都儿科研究所伦理委员会批准(批号:SHERLL2016026),研究对象及其监护人均已阅读并签署知情同意书。
2.研究方法:
(1) 问卷调查:通过结构化问卷收集研究对象的一般人口学特征、生活行为因素(吸烟、饮酒、膳食和运动等)和家族疾病史等信息。
(2) 体格检查:①受试者穿轻薄衣物,使用经校准的仪器按照标准方法测量身高和体重,读数分别精确到0.1 cm和0.1 kg,连续测量2次,取平均值纳入分析,计算BMI。②使用经过美国医疗器械协会(American Association of Medical Instrumentation,AMMI)验证的欧姆龙HBP-1300电子血压计(日本Omron公司)测量血压。要求受试者测量前安静休息至少15~30 min,排空膀胱后测量坐位右上臂肱动脉血压,并间隔1~2 min重复测量,连续测量血压3次,取后2次平均值作为分析值[9]。
(3) 实验室检测:2次调查均采集了空腹12 h后的静脉血5 ml,静置30 min后,1 509.3×g离心10 min,分离血清,冷藏运输至中心实验室进行相关指标检测。采用化学发光免疫法(DiaSorin公司)检测基线血清25(OH)D浓度,作为衡量维生素D水平的指标。使用日立7080全自动生化检测仪检测基线和随访的血生化指标,包括血脂4项(TC、LDL-C、HDL-C和TG)和血糖。非HDL-C通过TC减去HDL-C获得。
3.指标定义与诊断:根据综述文献报道[10],维生素D水平与年龄、运动、膳食及生活行为习惯具有相关性,且这些因素可能与心血管代谢参数有关,故本研究在分析相关性时考虑控制如下变量:
(1) 生活行为习惯:①尝试吸烟:参照美国心脏协会儿童青少年吸烟定义[11]结合北京市学生实际情况,指近1个月吸过1支及以上完整的香烟。②尝试饮酒:参考WHO“全球学校学生健康调查”相关定义,指近1个月喝过1个标准量及以上的酒(白酒1两/啤酒1听/葡萄酒120 ml)。③理想运动:平均每天中等及以上强度运动≥60 min[11]。④饮食习惯:根据受试者最近一个月摄入5类食品的情况(蔬菜/水果≥1次/d;水产品≥1次/周;全谷物食品≥1次/d;豆/奶制品≥1次/d;含糖饮料<1次/周),将其分为三级,即良好(满足4~5项)、中等(满足2~3项)和较差(满足≤1项)。⑤维生素D补充剂使用:过去半年服用过维生素D营养补充剂。⑥青春期发育状态:按照基线和随访时点是否出现遗精(男生)或初潮(女生)分为三类,即已成熟(基线时已出现)、成熟中(随访期间出现)和未成熟(至随访时点仍未出现)。⑦家族心血管疾病史:父母任一方患高血压、糖尿病或血脂异常者。
(2) 心血管代谢异常:①超重和肥胖:BMI超过“学龄儿童青少年超重与肥胖筛查标准”(WS/T 586- 2018)中相应界值者定义为超重和肥胖状态[12]。②高血压:根据“中国3~17岁儿童性别、年龄别和身高别血压参照标准”,SBP和/或DBP高于性别、年龄别及身高别P95或正服用降压药物定义为高血压[13]。③FPG升高:FPG≥5.6 mmol/L或正服用降血糖药物[14]。④血脂异常:采用“中国儿童血脂异常参考切点”进行判定,高TC、LDL-C和TG定义为检测结果高于性别和年龄别边缘升高切点,低HDL-C为检测结果≤性别和年龄别降低切点[15]。高非HDL-C定义为其值≥3.75 mmol/L[16]。
(3) 维生素D营养状况:根据“人群维生素D缺乏筛查方法”(WS/T 677-2020)标准[17],25(OH)D浓度按照<30、30 ~、≥50 nmol/L分别判定为维生素D缺乏、不足和充足。
4.统计学分析:采用R 3.4.2软件。TG呈偏态分布,以M(P25,P75)描述,其余定量资料近似正态分布采用x±s描述,组间比较采用F检验。定性资料用频数(%)描述,采用χ2检验进行组间比较。首先通过多重线性回归初步分析校正潜在混杂因素后本研究人群(n=10 482)基线维生素D水平与基线各项心血管代谢指标的关系,考虑到儿童生理参数随生长发育的变异性,连续性变量(年龄除外)均进行性别和年龄别的Z值转换后进行分析,其中TG进行对数转化后再计算其Z值。采用累积发病率(cumulative incidence rate,CIR)表示随访时点心血管代谢异常的发病情况。为分析基线维生素D营养状况与随访时点心血管代谢危险因素发生风险的关系,本研究排除基线时已患相应心血管代谢异常的人群后,通过log-binomial回归直接计算RR值及其95%CI,并作趋势性检验。为检验不同性别的效应值是否存在差异,在总人群分析的基础上进一步按照性别进行分层分析,并做性别和维生素D营养状况的交互作用检验。考虑到心血管代谢异常与超重/肥胖有关,故本研究进一步剔除超重/肥胖个体后进行敏感性分析,以检验结果的稳定性。所有分析均以双侧检验P<0.05为差异有统计学意义。
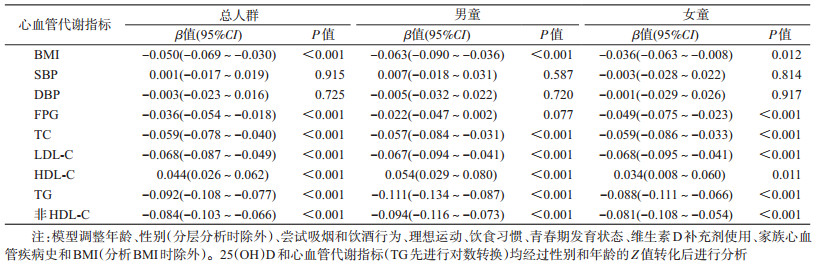
结果1.基线特征:共纳入10 482名儿童(男童占49.6%),基线年龄(10.9±3.3)岁,25(OH)D平均水平为(35.6±12.0)nmol/L,维生素D缺乏儿童3 684人(占35.1%)。不同性别儿童维生素D营养状况分布差异具有统计学意义(χ2=207.1,P<0.001),其中女童缺乏率为43.9%,高于男童(30.4%)。不同维生素D营养状况组的SBP、DBP、BMI、TC、LDL-C、TG、HDL-C和非HDL-C的水平差异均有统计学意义(P<0.05),且维生素D充足组中上述指标水平最低(HDL-C水平最高)。见表 1。
2.维生素D水平与心血管代谢指标的关联分析:多重线性回归分析结果显示,在总人群中维生素D水平与BMI、FPG、TC、LDL-C、TG和非HDL-C呈负相关(P<0.05),而与HDL-C呈正相关(P<0.05),与SBP和DBP的关联无统计学意义(P>0.05)。维生素D水平每增加一个标准差,TC、LDL-C和非HDL-C分别降低0.059(95%CI:0.040~0.078)、0.068(0.049~0.087)和0.084(0.066~0.103)个标准差。进一步按性别分层分析后发现,维生素D与男童的FPG关联无统计学意义(P>0.05)。见表 2。
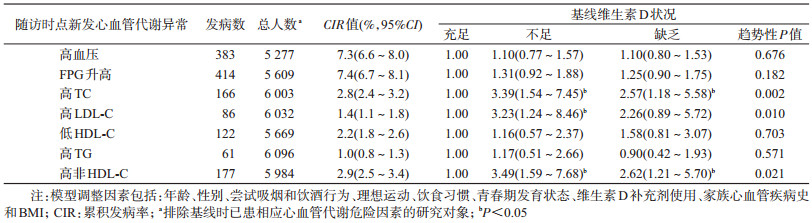
3.维生素D营养状况与心血管代谢异常的发生风险:随访调查发现,高血压的新发人数最多(955人),2年CIR为10.8%(95%CI:10.1%~11.5%)。以维生素D充足组为参照组,采用log-binomial回归模型校正相关因素后的分析结果显示:维生素D不足和缺乏的儿童高TC的发病风险RR值(95%CI)分别为2.06(1.19~3.58)和2.80(1.61~4.89),高LDL-C的发病风险分别为1.67(1.02~2.73)和1.99(1.19~3.33),高非HDL-C的发病风险分别为2.00(1.26~3.17)和2.45(1.53~3.92),且这3项血脂异常的发病风险随维生素D水平的降低而呈增高趋势(高TC:χ2=4.05,趋势性P<0.001;高LDL-C:χ2=2.56,趋势性P=0.011;高非HDL-C:χ2=3.69,趋势性P<0.001)。进一步按性别分层分析后发现:维生素D缺乏的儿童高TC[RR值(95%CI):男童,2.64(1.19~5.87);女童,3.13(1.43~6.83)]和高非HDL-C[RR值(95%CI):男童,2.58(1.40~4.77);女童,2.31(1.10~4.84)]发病风险仍升高(P<0.05)。见表 3。
剔除超重和肥胖个体后(n=4 310),在体重正常儿童中进行敏感性分析发现维生素D缺乏和不足仍与高TC和高非HDL-C发病风险增高相关(P<0.05)。见表 4。
本研究采用前瞻性随访数据探讨我国学龄儿童维生素D营养状况与心血管代谢异常发生的关系。结果发现,调整潜在混杂因素后,维生素D缺乏和不足的儿童随访期出现TC、LDL-C和非HDL-C异常的风险增高,且维生素D水平越低,发病风险越高,而与肥胖、高血压和FPG升高的关联无统计学意义。进一步按性别分层后发现,维生素D缺乏与TC和非HDL-C异常的关联仍然存在,虽然女童中维生素D营养状态与LDL-C异常的关联变得无统计学意义,但经交互作用检验未发现该效应在不同性别中的差异具有统计学意义(χ2=0.48,交互P=0.647)。
目前我国儿童青少年血脂异常率呈上升趋势[18],而儿童期血脂异常与成年人动脉粥样硬化性心血管疾病发生密切相关,并可直接损害儿童健康。Bogalusa研究发现,儿童的主动脉脂质条纹累及面积比例与LDL-C水平呈线性正相关(P=0.003)[19]。Magnussen等[20]通过队列研究发现,青少年期的高LDL-C是成年期颈动脉内中膜厚度增厚的独立危险因素(RR值:1.6~2.5)。本研究发现维生素D不足和缺乏儿童的高LDL-C发病风险分别增加了67%和99%,因此儿童期的维生素D水平降低可能引起动脉粥样硬化性血脂水平的升高,进而增加成年后心血管疾病发生的风险。
本研究部分结果与既往的流行病学报道存在一定差异。美国居民健康与营养调查数据的横断面分析发现[7],肥胖患病风险随维生素D水平的降低而增高(趋势性P<0.05)。虽然本研究的横断面分析也发现25(OH)D与BMI呈负相关,但进一步的纵向分析结果提示维生素D降低与肥胖的发生风险关联无统计学意义。双向孟德尔随机化研究发现[21],肥胖可能是维生素D水平降低的原因而不是结果,因此横断面分析的关联结果在纵向分析时变得无统计学意义。
与本研究结果一致,国外学者通过分析美国成人脂质数据库也发现,维生素D不足的成年人中TC、LDL-C和非HDL-C水平分别升高了9.4%、13.5%和15.4%[22]。另一项孟德尔随机化研究通过将维生素D缺乏相关的单核苷酸多态性基因位点作为工具变量分析也发现,维生素D水平降低可使残余胆固醇升高8.9%(95%CI:2.3%~15.0%)[23]。维生素D与血脂代谢的生物学机制尚未明确。但有观点认为维生素D不足可能会减少胃肠道对钙的吸收,进而影响胃肠道对脂质的吸收,导致动脉粥样硬化性血脂水平增高[24]。此外,研究发现25(OH)D是固醇调节元件结合蛋白(sterol regulatory element-binding proteins,SREBP)的抑制剂,维生素D水平降低可引起SREBP表达增多,从而造成脂质合成相关酶基因转录增高,引起脂质的过度集聚[25]。
相较于既往的横断面研究,本研究采用自然人群队列设计前瞻性地分析了维生素D营养状况与心血管代谢异常发生的关系,提供了更强的循证证据。但仍存在以下主要局限性。首先,研究对象来自北京市儿童,不同地区人群的维生素D水平和心血管代谢异常的流行情况具有差异,因此结论的外推性尚待验证;其次,本研究属于观察性研究,可能存在尚未控制的混杂因素,结论仍需实验性研究进一步验证;此外,研究中的失访现象可能导致累积发病率的估计具有偏差,并引起失访偏倚。
综上所述,维生素D缺乏和不足的儿童TC、LDL-C和非HDL-C异常的发病风险增高,且维生素D水平越低,发病风险越高。结果提示,在儿童中倡导维持维生素D的充足水平,有助于在生命历程早期预防心血管疾病。
利益冲突 所有作者均声明不存在利益冲突
志谢 北京市东城区中小学卫生保健所(陈海华、石晓燕、陈春宇、付鹏翀);北京市密云区中小学卫生保健所(朱忠信、尹钱、崔海洪、聂长琳);北京市通州区中小学卫生保健所(李建辉、韩卫民、王景波);北京市房山区中小学卫生保健所(林宁翔、高素梅);北京市教育委员会(宋玉珍)
| [1] |
Holick MF. Vitamin D deficiency[J]. N Engl J Med, 2007, 357(3): 266-281. DOI:10.1056/NEJMra070553 |
| [2] |
Li HB, Huang T, Xiao P, et al. Widespread vitamin D deficiency and its sex-specific association with adiposity in Chinese children and adolescents[J]. Nutrition, 2020, 71: 110646. DOI:10.1016/j.nut.2019.110646 |
| [3] |
Hu YC, Chen J, Wang R, et al. Vitamin D nutritional status and its related factors for Chinese children and adolescents in 2010-2012[J]. Nutrients, 2017, 9(9): 1024. DOI:10.3390/nu9091024 |
| [4] |
Al Mheid I, Quyyumi AA. Vitamin D and cardiovascular disease:controversy unresolved[J]. J Am College Cardiol, 2017, 70(1): 89-100. DOI:10.1016/j.jacc.2017.05.031 |
| [5] |
Fu JL, Han LW, Zhao YL, et al. Vitamin D levels are associated with metabolic syndrome in adolescents and young adults:The BCAMS study[J]. Clin Nutr, 2019, 38(5): 2161-2167. DOI:10.1016/j.clnu.2018.08.039 |
| [6] |
Xiao P, Dong HB, Li HB, et al. Adequate 25-hydroxyvitamin D levels are inversely associated with various cardiometabolic risk factors in Chinese children, especially obese children[J]. BMJ Open Diabetes Res Care, 2020, 8(1): e000846. DOI:10.1136/bmjdrc-2019-000846 |
| [7] |
Reis JP, von Muhlen D, Miller ER, et al. Vitamin D status and cardiometabolic risk factors in the United States adolescent population[J]. Pediatrics, 2009, 124(3): e371-379. DOI:10.1542/peds.2009-0213 |
| [8] |
侯冬青, 高爱钰, 朱忠信, 等. 儿童青少年心血管与骨健康促进项目基线特征[J]. 中华预防医学杂志, 2018, 52(11): 1117-1123. Hou DQ, Gao AY, Zhu ZX, et al. The baseline characteristics of school-based cardiovascular and bone health promotion program in Beijing[J]. Chin J Prev Med, 2018, 52(11): 1117-1123. DOI:10.3760/cma.j.issn.0253-9624.2018.11.005 |
| [9] |
Flynn JT, Kaelber DC, Baker-Smith CM, et al. Clinical practice guideline for screening and management of high blood pressure in children and adolescents[J]. Pediatrics, 2017, 140(3): e20171904. DOI:10.1542/peds.2017-1904 |
| [10] |
Dolinsky DH, Armstrong S, Mangarelli C, et al. The association between vitamin D and cardiometabolic risk factors in children:a systematic review[J]. Clin Pediat, 2013, 52(3): 210-223. DOI:10.1177/0009922812470742 |
| [11] |
Steinberger J, Daniels SR, Hagberg N., et al. Cardiovascular health promotion in children:challenges and opportnnities for 2020 and beyond:a scientific statement from the American Heart Association[J]. Circulation, 2016, 134(12): e236-255. DOI:10.1161/CIR.0000000000000441 |
| [12] |
北京大学儿童青少年卫生研究所, 中国疾病预防控制中心营养与健康所, 中国疾病预防控制中心妇幼保健中心. WS/T 586-2018学龄儿童青少年超重与肥胖筛查[S].北京: 中国标准出版社, 2018. Institute of Child and Adolescent Health, Peking University, National Institute of Nutrition and Health, Chinese Center for Disease Control and Prevention, National Maternal and Child Health Center, Chinese Center for Disease Control and Prevention. WS/T 586-2018 Screening for overweight and obesity among school-age children and adolescents[S]. Beijing: China Standards Publishing House, 2018. |
| [13] |
范晖, 闫银坤, 米杰. 中国3~17岁儿童性别、年龄别和身高别血压参照标准[J]. 中华高血压杂志, 2017, 25(5): 428-435. Fan H, Yan YK, Mi J. Updating blood pressure references for Chinese children aged 3-17 years[J]. Chin J Hypert, 2017, 25(5): 428-435. DOI:10.16439/j.cnki.1673-7245.2017.05.009 |
| [14] |
Alberti KGMM, Eckel RH, Grundy SM, et al. Harmonizing the metabolic syndrome:a joint interim statement of the international diabetes federation task force on epidemiology and prevention; national heart, lung, and blood institute; American heart association; world heart federation; international atherosclerosis society; and international association for the study of obesity[J]. Circulation, 2009, 120(16): 1640-1645. DOI:10.1161/circulationaha.109.192644 |
| [15] |
肖培, 程红, 侯冬青, 等. 中国儿童青少年血脂异常诊断切点的比较研究[J]. 中华流行病学杂志, 2020, 41(1): 62-67. Xiao P, Cheng H, Hou DQ, et al. A comparative study on diagnostic cut points of dyslipidemia in children and adolescents in China[J]. Chin J Epidemiol, 2020, 41(1): 62-67. DOI:10.3760/cma.j.issn.0254-6450.2020.01.012 |
| [16] |
Expert Panel on Integrated Guidelines for Cardiovascular Health and Risk Reduction in Children and Adolescents, National Heart, Lu ng, and Blood Institute. Expert panel on integrated guidelines for cardiovascular health and risk reduction in children and adolescents:summary report[J]. Pediatrics, 2011, 128(Suppl 5): S213-256. DOI:10.1542/peds.2009-2107C |
| [17] |
中国疾病预防控制中心营养与健康所, 宁波市疾病预防控制中心, 深圳市慢性病防治中心, 等. 人群维生素D缺乏筛查方法[M]. 北京: 中国标准出版社, 2020. National Institute of Nutrition and Health, Chinese Center for Disease Control and Prevention, Ningbo Center for Disease Control and Prevention, Shenzhen Center for Chronic Disease Prevention, et al. Method for vitamin D deficiency screening[M]. Beijing: China Standards Publishing House, 2020. |
| [18] |
中国成人血脂异常防治指南修订联合委员会. 中国成人血脂异常防治指南(2016年修订版)[J]. 中国循环杂志, 2016, 31(10): 937-953. Joint Committee on Revision of Guidelines for Prevention and Treatment of Dyslipidemia in Chinese Adults. Guidelines for the prevention and treatment of dyslipidemia in Chinese adults (Revised Edition 2016)[J]. Chin Circ J, 2016, 31(10): 937-953. DOI:10.3969/j.issn.1000-3614.2016.10.001 |
| [19] |
Newman Ⅲ WP, Freedman DS, Voors AW, et al. Relation of serum lipoprotein levels and systolic blood pressure to early atherosclerosis. The Bogalusa Heart Study[J]. N Engl J Med, 1986, 314(3): 138-144. DOI:10.1056/NEJM198601163140302 |
| [20] |
Magnussen CG, Venn A, Thomson R, et al. The association of pediatric low-and high-density lipoprotein cholesterol dyslipidemia classifications and change in dyslipidemia status with carotid intima-media thickness in adulthood:evidence from the cardiovascular risk in Young Finns study, the Bogalusa Heart study, and the CDAH (Childhood Determinants of Adult Health) study[J]. J Am Coll Cardiol, 2009, 53(10): 860-869. DOI:10.1016/j.jacc.2008.09.061 |
| [21] |
Vimaleswaran KS, Berry DJ, Lu C, et al. Causal relationship between obesity and vitamin D status:bi-directional Mendelian randomization analysis of multiple cohorts[J]. PLoS Med, 2013, 10(2): e1001383. DOI:10.1371/journal.pmed.1001383 |
| [22] |
Lupton JR, Faridi KF, Martin SS, et al. Deficient serum 25-hydroxyvitamin D is associated with an atherogenic lipid profile:the very large database of lipids (VLDL-3) study[J]. J Clin Lipidol, 2016, 10(1): 72-81.e1. DOI:10.1016/j.jacl.2015.09.006 |
| [23] |
Ooi EM, Afzal S, Nordestgaard BG. Elevated remnant cholesterol in 25-hydroxyvitamin D deficiency in the general population:Mendelian randomization study[J]. Circ Cardiovasc Genet, 2014, 7(5): 650-658. DOI:10.1161/CIRCGENETICS.113.000416 |
| [24] |
Reid IR. Effects of calcium supplementation on circulating lipids:potential pharmacoeconomic implications[J]. Drugs Aging, 2004, 21(1): 7-17. DOI:10.2165/00002512-200421010-00002 |
| [25] |
Asano L, Watanabe M, Ryoden Y, et al. Vitamin D metabolite, 25-hydroxyvitamin D, regulates lipid metabolism by inducing degradation of SREBP/SCAP[J]. Cell Chem Biol, 2017, 24(2): 207-217. DOI:10.1016/j.chembiol.2016.12.017 |
 2020, Vol. 41
2020, Vol. 41