文章信息
- 方欣, 钟文玲, 俞玲, 杨泽, 林修全, 陈铁晖.
- Fang Xin, Zhong Wenling, Yu Ling, Yang Ze, Lin Xiuquan, Chen Tiehui
- 患有代谢综合征的高血压患者血压达标及影响因素
- Blood pressure control and influencing factors in hypertension patients with metabolic syndrome
- 中华流行病学杂志, 2020, 41(9): 1514-1517
- Chinese Journal of Epidemiology, 2020, 41(9): 1514-1517
- http://dx.doi.org/10.3760/cma.j.cn112338-20190926-00704
-
文章历史
收稿日期: 2019-09-26
2. 福建省立医院心内科, 福州 350001
2. Department of Cardiology, Fujian Provincial Hospital, Fuzhou 350001, China
MS是一组以肥胖、高血糖、血脂异常以及高血压等聚集发病、严重影响机体健康的临床症候群,是一组在代谢上相互关联的危险因素的组合。研究显示MS患者是发生心脑血管疾病的高危人群,同时具有血压升高的MS患者心血管病的相对危险度为2.34[1]。目前我国≥18岁成年人MS患病率为11.0%,其中高血压组分的患病率为22.4%[2],患者群体规模较大,由此增加的年医疗费用是非MS患者的3倍以上[3]。严格的血压控制有助于<75岁MS患者降低心血管病风险[4]。因此MS患者血压管理非常重要,直接影响其心血管病事件的发病风险,但是以往有关患有MS的高血压患者的血压治疗控制现况及影响因素的研究较少报道。本研究通过了解患有MS的高血压患者血压控制情况,发现影响因素,为降低此类高危人群心血管事件风险提供依据。
对象与方法1.样本来源:来自心血管病高危人群早期筛查与综合干预项目福建省2017-2018年35~75周岁的人群。项目点涵盖沿海山区、城市、农村等不同地理位置、经济条件的6个县/区(台江、涵江、武平、延平、大田、寿宁),由人口集中的31个乡镇社区卫生院采用方便抽样法,对筛查前12个月内在项目点居住≥6个月的常住居民进行筛查。将其中具有高血压组分的5 281名MS患者纳入研究对象。本项目经中国医学科学院阜外医院伦理委员会批准,所有调查对象均签署知情同意书。
2.调查方法:采用统一技术方案和调查问卷,研究方案已先期发表[5],统一培训工作人员,统一关键设备(欧姆龙HBP-1300血压计、Cardiocheck PA快速血脂检测仪、百捷PD-G001-血糖仪)。调查筛查对象的一般情况、生活史、疾病史、用药史、家族史等。测量身高、体重、腰围、血压等体格指标,其中血压测量为测量2次右上臂血压,间隔1 min。若SBP差值>10 mmHg(1 mmHg=0.133 kPa),则测量第3次血压,取后2次结果平均值。检测血脂4项、FPG、尿常规。
3.诊断标准:根据《中国2型糖尿病防治指南(2017年)》的诊断标准[6],将具备腰围男性≥90 cm、女性≥85 cm,FPG≥6.1 mmol/L,血压≥130/85 mmHg及(或)已确认为高血压并治疗者,空腹TG≥1.70 mmol/L,空腹HDL-C<1.04 mmol/L,标准≥3条的诊断为MS。根据《中国高血压防治指南(2010年)》[7],将高血压定义为平均SBP≥140 mmHg和(或)DBP≥90 mmHg,或已被诊断为高血压患者。血压达标率为本次调查确定的高血压人群中,通过治疗血压水平控制在<130/80 mmHg者所占的比例[6, 8]。采用“国人ICVD 10年发病危险评估表”计算对象的ICVD 10年发病预测得分[9]。
4.统计学分析:数据采集全程电子化,体格测量和实验室检查结果双录入。使用Python软件的numpy、pandas、scipy数据包及SPSS 18.0软件清洗分析数据。对满足正态分布的定量资料采用均数加减标准差(x±s)表示,不满足正态分布的定量资料采用M(四分位数间距,IQR)表示,对满足正态分布且方差齐的两组定量资料采用成组t检验,对不满足正态分布的两组定量资料采用Mann-Whitney U检验。定性资料采用频数、百分比表示,组间比较采用χ2检验。为明确影响因素,进一步进行非条件二元logistic回归分析,筛选变量的方法为向前逐步法,进入水准0.05,剔除水准0.10。统计推断均采用双侧检验,以P<0.05为差异有统计学意义。
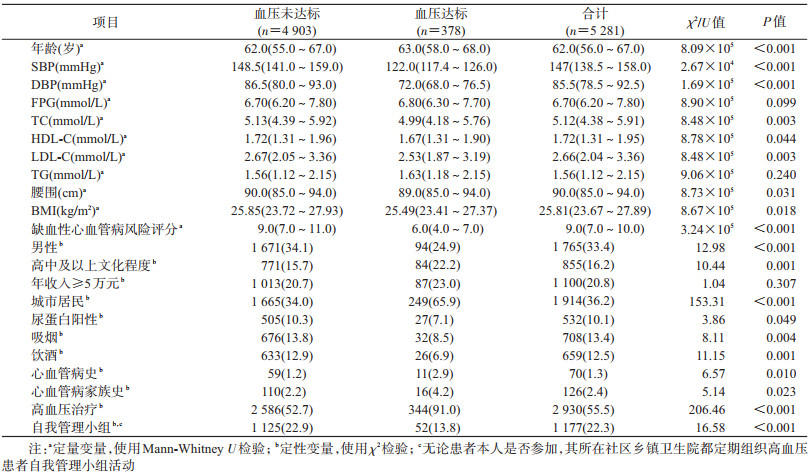
结果1.基本特征及危险因素暴露情况:共纳入具有高血压组分的MS患者5 281人,其中男性1 765人(33.4%),女性3 516人(66.6%),常住城市1 914人(36.2%),常住乡镇3 367人(63.8%)。高中及以上文化程度855人(16.2%),年收入≥5万元1 100人(20.8%)。高血压治疗率为55.5%,达标率为7.2%。相较血压未达标患者,血压达标的患者年龄更大,女性、城镇居民、高中及以上文化程度、心血管病史及家族史、血压治疗率更高,血压、TC、HDL-C、LDL-C、腰围、BMI、10年缺血性心血管病风险评分、尿蛋白阳性、吸烟和饮酒率更低,组间差异均有统计学意义(P<0.05)。见表 1。
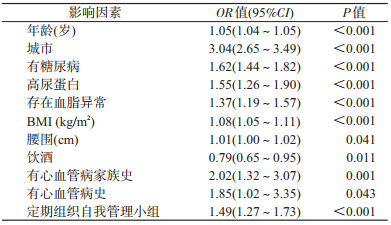
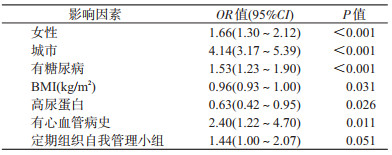
2.高血压治疗及达标影响因素的多因素分析:以年龄、性别、文化程度、收入、城乡、糖尿病、血脂异常、腰围、BMI、尿蛋白、吸烟、饮酒、心血管病和家族史、高血压自我管理小组作为自变量,以高血压治疗和达标作为因变量发现,除饮酒是高血压治疗的危险因素外,年龄增长、城市居住、有糖尿病、高尿蛋白、存在血脂异常、高BMI、宽腰围、有心血管病史或家族史和定期组织自我管理小组均是高血压治疗促进因素,见表 2;而高BMI和尿蛋白是高血压达标的危险因素,女性、城市居住、有糖尿病和有心血管病史是高血压达标的促进因素,见表 3。
本次研究发现患有MS的高血压患者的高血压治疗率和控制率分别为55.5%和7.2%,治疗率高于全国高血压调查中同年龄段人群的40.1%[10],但达标率低于其发现的15.4%。由于本研究将MS患者的血压达标要求定为130/80 mmHg,可能也是大幅低于一般高血压群体控制率的原因之一。
在研究样本中女性占66.6%,可能与年龄中位数达62岁有关,研究显示>50岁女性较男性具有更高的MS患病率和心血管病风险[2, 11-12]。与以往多数高血压研究结果类似,患有MS的高血压患者中同样存在男性、低文化程度、低收入、乡镇居民的达标率更低的情况,此类人群的血压管理依然是薄弱环节,而有心血管病家族史或病史的患者达标率更高[13]。
与我国有关高血压的现况研究结论比较[10, 13-15],本研究除了观察到城镇居民、女性、高龄、高BMI、宽腰围、糖尿病、心血管病家族史或(和)病史、无饮酒同样是MS患者进行高血压治疗的促进因素以外,还发现血脂异常是治疗的促进因素;而城镇居民、女性、糖尿病、心血管病史是MS患者血压达标的促进因素,高BMI是血压达标的危险因素。虽然本次研究未发现家庭收入、文化程度、吸烟是影响MS患者接受治疗和血压达标的影响因素。但是通过描述性分析发现血压达标的患者中吸烟、饮酒率更低,结合我国高血压防治指南,依然认为患者需戒烟限酒。
一般认为肾脏病与高血压相互影响,互为因果,同时也有研究认为蛋白尿是反映肾脏受血流动力学和血压、血糖、血脂代谢异常影响的敏感指标[16]。本研究发现尿蛋白阳性对于接受治疗是促进因素,对于血压达标却是危险因素。可能是当患者出现尿蛋白时医患均会意识到多种代谢异常同时存在已造成肾功能损伤,有助于促进接受治疗。但由于存在多种代谢异常,血压往往较难有效控制,同时血压控制不理想也导致肾功能下降。
本研究纳入高血压自我管理小组作为影响因素,认为基层医疗机构能定期组织管理小组,而患者本身是否参与都对其治疗率和达标率起到促进作用。证实高血压自我管理小组是一个切实有效的群体干预手段,哪怕患者本人不参与,可能也会受到社区病友的积极影响,或是反映所属基层医疗机构具有较好的高血压干预管理质量。
由于本研究样本来自采用方便抽样获得的人群,未能平衡性别、年龄等因素,可能存在对象依从性更高、健康状况更恶劣等偏倚。同时未涉及饮食和活动方面,在影响因素的选择时不够全面,纳入BMI、腰围和血脂作为衡量日常生活习惯的一个补充。
综上所述,具有MS的高血压患者血压治疗率不理想、达标率较低,要重视这一类心血管病高危人群的健康状况,加强对其的健康教育和血压监测及管理。工作中应重点关注乡镇、男性、低龄群体,低收入低文化程度群体。要指导患者通过科学运动和饮食、戒烟限酒、合理用药等方式联合管理MS和血压[17-19]。医疗机构要继续加强高血压、糖尿病患者的两病规范化管理,坚持定期开展高血压自我管理小组活动。结合“健康中国行动2030”的要求,以血压达标为关键,推进三高共管,多管齐下降低这类高危人群的心血管病发病率。
利益冲突 所有作者均声明不存在利益冲突
志谢 中央财政转移支付地方卫生计生服务项目:心血管病高危人群早期筛查与综合干预项目。感谢国家心血管病中心及福建省各项目点承担单位及工作人员大力支持
| [1] |
郭璐, 胡晓抒, 郭志荣, 等. 代谢综合征与心血管疾病的关系及其组分间的交互作用[J]. 中华心血管病杂志, 2009, 37(7): 644-647. Guo L, Hu XS, Guo ZR, et al. Association and interaction between components of metabolic syndrome and cardiovascular disease[J]. Chin J Cardiol, 2009, 37(7): 644-647. DOI:10.3760/cma.j.issn.0253-3758.2009.07.019 |
| [2] |
何宇纳, 赵文华, 赵丽云, 等. 中国2010-2012年成年人代谢综合征流行特征[J]. 中华流行病学杂志, 2017, 38(2): 212-215. He YN, Zhao WH, Zhao LY, et al. Prevalence of metabolic syndrome in Chinese adults in 2010-2012[J]. Chin J Epidemiol, 2017, 38(2): 212-215. DOI:10.3760/cma.j.issn.0254-6450.2017.02.015 |
| [3] |
Scholze J, Alegria E, Ferri C, et al. Epidemiological and economic burden of metabolic syndrome and its consequences in patients with hypertension in Germany, Spain and Italy; a prevalence-based model[J]. BMC Public Health, 2010, 10: 529. DOI:10.1186/1471-2458-10-529 |
| [4] |
Kawano Y, Ogihara T, Saruta T, et al. Association of blood pressure control and metabolic syndrome with cardiovascular risk in elderly Japanese:JATOS study[J]. Am J Hypertens, 2011, 24(11): 1250-1256. DOI:10.1038/ajh.2011.138 |
| [5] |
Lu JP, Xuan S, Downing NS, et al. Protocol for the China PEACE(patient-centered evaluative assessment of cardiac events) million persons project pilot[J]. BMJ Open, 2016, 6(1): e010200. DOI:10.1136/bmjopen-2015-010200 |
| [6] |
中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2017年)[J]. 中华糖尿病杂志, 2018, 10(1): 4-67. Chinese Diabetes Society. Chinese Guidelines for the prevention and treatment of Type 2 diabetes(2017)[J]. Chin J Diabetes, 2018, 10(1): 4-67. DOI:10.3760/cma.j.issn.1674-5809.2018.01.003 |
| [7] |
中国高血压防治指南修订委员会. 中国高血压防治指南2010[J]. 中华心血管病杂志, 2011, 39(7): 579-616. Revision Committee for Chinese Guidelines On Prevention and Control of Hypertension. The guidelines on prevention and control of hypertension in China(2010)[J]. Chin J Cardiol, 2011, 39(7): 579-616. DOI:10.3760/cma.j.issn.0253-3758.2011.07.002 |
| [8] |
Whelton PK, Carey RM, Aronow WS, et al. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA guideline for the prevention, detection, evaluation, and management of high blood pressure in adults:a report of the American College of Cardiology/American Heart Association task force on clinical practice guidelines[J]. Hypertension, 2018, 71(19): e127-248. DOI:10.1016/j.jacc.2017.11.006 |
| [9] |
国家"十五"攻关"冠心病、脑卒中综合危险度评估及干预方案的研究"课题组. 国人缺血性心血管病发病危险的评估方法及简易评估工具的开发研究[J]. 中华心血管病杂志, 2003, 31(12): 893-901. The Collaborative Research Group of the National 10th Five Year Plan Project:A Study on Evaluation and Intervention of the Coronary Heart Disease and Stroke Integrated Risk Corresponding author. A study on evaluation of the risk of ischemic cardiovascular in Chinese and the development of simplified tools for the evaluation[J]. Chin J Cardiol, 2003, 31(12): 893-901. DOI:10.3760/j:issn:0253-3758.2003.12.005 |
| [10] |
Wang ZW, Chen Z, Zhang LF, et al. Status of hypertension in China:results from the China hypertension survey, 2012-2015[J]. Circulation, 2018, 137(22): 2344-2356. DOI:10.1161/CIRCULATIONAHA.117.032380 |
| [11] |
Pucci G, Alcidi R, Tap L, et al. Schillaci. Sex-and gender-related prevalence, cardiovascular risk and therapeutic approach in metabolic syndrome:A review of the literature[J]. Pharmacol Res, 2017, 120: 34-42. DOI:10.1016/j.phrs.2017.03.008 |
| [12] |
Khosravi A, Sadeghi M, Barghikar M. Which components of metabolic syndrome have a greater effect on mortality, CVA and myocardial infarction, hyperglycemia, high blood pressure or both?[J]. Adv Biomed Res, 2017, 6(1): 121. DOI:10.4103/abr.abr_249_16 |
| [13] |
王增武, 王馨, 王文, 等. 中国部分省市社区高血压患者血压控制状况及影响因素分析[J]. 中华流行病学杂志, 2012, 33(9): 903-906. Wang ZW, Wang X, Wang W, et al. The current situation of blood pressure control and the influencing factors on hypertensive patients in residential communities of China[J]. Chin J Epidemiol, 2012, 33(9): 903-906. DOI:10.3760/cma.j.issn.0254-6450.2012.09.006 |
| [14] |
Lu JP, Lu Y, Wang XC, et al. Prevalence, awareness, treatment, and control of hypertension in China:data from 1·7 million adults in a population-based screening study (China PEACE Million Persons Project)[J]. Lancet, 2017, 390(10112): 2549-2558. DOI:10.1016/S0140-6736(17)32478-9 |
| [15] |
曹亚景, 祁素芬, 殷洪山, 等. 河北省老年居民高血压患病率、知晓率、治疗率和控制率现况分析[J]. 中华流行病学杂志, 2019, 40(3): 296-300. Cao YJ, Qi SF, Yin HS, et al. Prevalence, awareness, treatment and control of hypertension in elderly residents in Hebei province[J]. Chin J Epidemiol, 2019, 40(3): 296-300. DOI:10.3760/cma.j.issn.0254-6450.2019.03.008 |
| [16] |
霍丽, 宁光, 李小英, 等. 微量白蛋白尿与代谢综合征各组分相关性研究[J]. 世界临床药物, 2011, 32(5): 275-279. Huo L, Ning G, Li XY, et al. Study on correlation of microalbuminuria with components of metabolic syndrome[J]. World Clinic Drugs, 2011, 32(5): 275-279. |
| [17] |
Nursalim A, Siregar P. A comprehensive management of hypertension among patients with metabolic syndrome:an evidence-based update[J]. Med J Indones, 2013, 22(3): 189. DOI:10.13181/mji.v22i3.590 |
| [18] |
江美花, 赖善榕, 林少凯, 等. 福建省成年居民膳食模式与代谢综合征的关系研究[J]. 营养学报, 2018, 40(5): 439-444. Jiang MH, Lai SR, Lin SK, et al. Relationship between dietary and metabolic syndrome among adult residents in Fujian province[J]. ACTA Nutrimenta Sinica, 2018, 40(5): 439-444. DOI:10.3969/j.issn.0512-7955.2018.05.006 |
| [19] |
Lackland DT, Voeks JH. Metabolic syndrome and hypertension:regular exercise as part of lifestyle management[J]. Curr Hypertens Repo, 2014, 16: 294. DOI:10.1007/s11906-014-0492-2 |
 2020, Vol. 41
2020, Vol. 41