文章信息
- 从祥丰, 刘少博, 徐婷玲, 王文绢, 马吉祥, 陈波, 李剑虹.
- Cong Xiangfeng, Liu Shaobo, Xu Tingling, Wang Wenjuan, Ma Jixiang, Chen Bo, Li Jianhong
- 中国成年人静坐时间与2型糖尿病发病关系的前瞻性队列研究
- Relationship between sedentary time and incidence of type 2 diabetes in adults in China: a prospective cohort study
- 中华流行病学杂志, 2020, 41(9): 1465-1470
- Chinese Journal of Epidemiology, 2020, 41(9): 1465-1470
- http://dx.doi.org/10.3760/cma.j.cn112338-20190926-00705
-
文章历史
收稿日期: 2019-09-26
2. 中国疾病预防控制中心慢病和老龄健康管理处, 北京 102206
2. Office of Non-communicable Diseases and Ageing Health Management, Chinese Center for Disease Control and Prevention, Beijing 102206, China
中国是糖尿病患病率增长最快的国家之一, 从2002年的4.2%迅速上升至2012年的9.7%, 到2013年已上升为10.9%.糖尿病已成为我国重要的公共卫生问题之一, 加强糖尿病防治工作迫在眉睫[1-3].尽早识别糖尿病危险因素是有效开展针对性干预措施的前提和基础.国外研究显示, 静坐时间过长会增加2型糖尿病的发病风险[4-5]、升高FPG和餐后2 h血糖(OGTT-2h)水平[6-8].我国关于静坐时间与糖尿病发病关系的研究相对较少.本研究以人群前瞻性队列为基础, 分析我国成年人静坐时间与2型糖尿病发病关系, 为今后建立具有中国特色的糖尿病防治措施提供依据.
对象与方法1.研究对象:从2010年中国慢性病及其危险因素监测点中选取8个省(河北省、浙江省、湖南省、吉林省、江西省、贵州省、陕西省和四川省), 每个省选择2个监测点(城市和农村监测点各1个)作为随访点, 于2016-2017年完成随访调查.排除基线2型糖尿病患者(1 093人), 共8 625人进入随访队列. 2016-2017年实际完成随访者5 991人.排除基线心梗或脑卒中患者(70人)、基线糖尿病患病信息不清者(9人)、年龄 < 18岁者(23人)、基线静坐时间信息缺失者(7人)和随访糖尿病患病信息不清者(100人), 最终纳入5 782人进入分析.本研究通过中国疾病预防控制中心慢性非传染性疾病预防控制中心伦理审查委员会的审查(审批号: 201524B), 所有调查对象均签署了知情同意书.
2.调查内容: 2010年基线调查内容包括问卷调查、身体测量和实验室检测.问卷调查由经过统一培训并考核合格后的调查员, 以面对面询问方式进行调查.问卷内容包括个人基本信息, 生活方式(吸烟、饮酒、饮食、身体活动状况等), 慢性病发生、诊断及控制情况等.身体测量指标包括身高、体重、腰围和血压.实验室检测指标包括FPG、OGTT-2h、TC、LDL-C、HDL-C和TG[9]. 2016-2017年进行随访, 随访调查内容与基线相同, 同时还包括糖尿病发病时间的询问.
3.指标定义: ①2型糖尿病: FPG≥7.0 mmol/L和(或)OGTT-2h≥11.1 mmol/L, 或已被乡镇(社区)级或以上医院确诊为糖尿病[9]. ②静坐时间及其分组:通常1 d内, 调查对象安静地坐位工作、学习、阅读、看电视、用电脑、休息等静态行为(不包括睡觉时间)累计时间.将静坐时间按四分位数划分为0.0~、3.1~、4.1~和>6.0 h/d组. ③每日身体活动量:根据Ainsworth等[10]提出的身体活动代谢当量(MET)值概要, 将睡眠、静坐时间、轻度、中度和重度身体活动MET值分别定义为0.9、1.0、2.0、4.0和8.0 METs, 每日身体活动量=各特定身体活动代谢当量×平均每天相应活动时间(H)之和. ④糖尿病家族史:研究对象的一级亲属(父母、子女及兄弟姐妹)中有≥1位是糖尿病患者[11]. ⑤血脂异常: TG≥2.26 mmol/L, 或TC≥6.22 mmol/L, 或HDL-C < 1.04 mmol/L, 或LDL-C≥4.14 mmol/L, 或已被乡镇(社区)级或以上医院诊断为血脂异常[9]. ⑥高血压: SBP≥140 mmHg(1 mmHg=0.133 kPa)和(或)DBP≥90 mmHg, 或已被乡镇(社区)级或以上医院确诊为高血压且近2周服药[9]. ⑦中心性肥胖:男性腰围≥85 cm, 女性腰围≥80 cm.
4.统计学方法:采用EpiData Entry 3.1模块进行数据录入.采用SAS 9.4软件进行数据整理和统计分析.研究对象基线特征比较, 分类资料采用χ2检验, 用n(%)表示; 符合正态分布或近似正态分布计量资料采用F检验, 用x±s表示; 等级资料采用Kruskal-Wallis H检验, 用n(%)表示.应用Schoenfeld residuals方法进行等比例风险假设验证, 应用Cox比例风险模型进行单因素和多因素分析, 计算风险比(HR)和95%CI值, 评估静坐时间与糖尿病发病风险的关联.交互检验采用似然比检验, 比较有、无交互项模型间差异是否有统计学意义, 采用Stata 14.0软件计算P值.双侧检验, 以P < 0.05为差异有统计学意义.
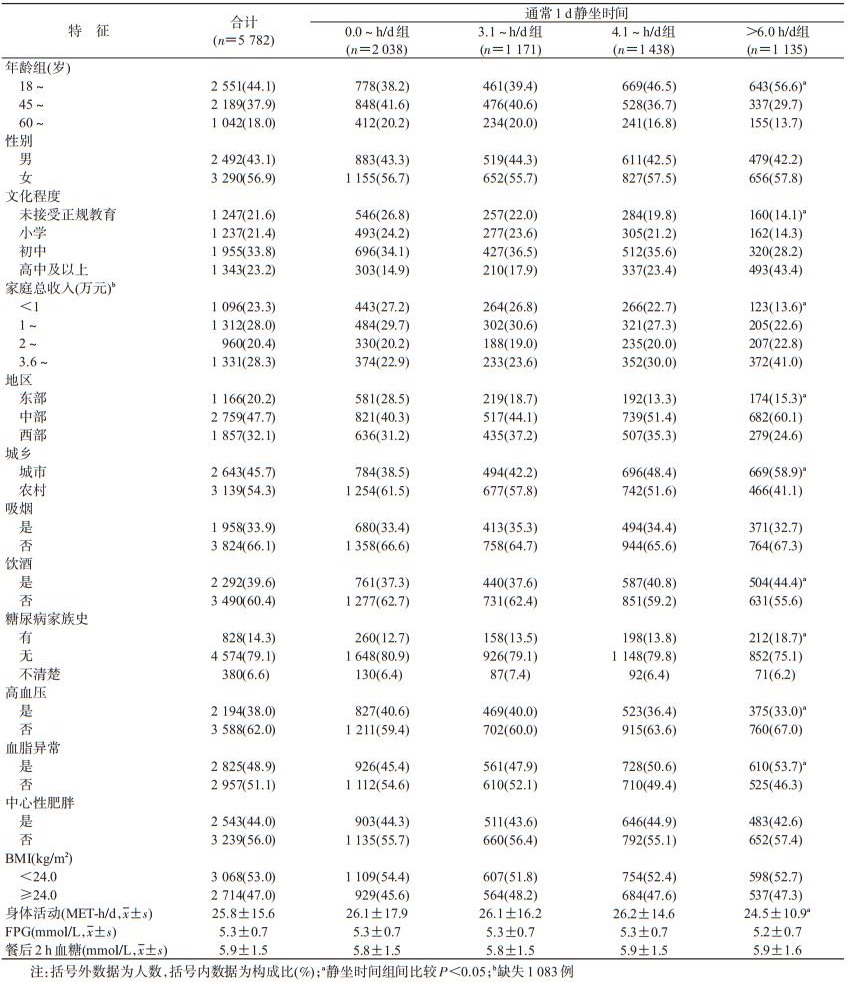
结果1.研究对象的基线特征: 5 782名研究对象中, 男性2 492人(43.1%), 女性3 290人(56.9%).年龄(46.7±13.4)岁, 18~岁组占比最大(44.1%), 60~岁组占比最小(18.0%).在静坐时间>6.0 h/d组中, 18~岁、高中及以上文化程度、家庭总收入3.6万元以上、中部地区、城市、饮酒、有糖尿病家族史、非高血压者及血脂异常者所占比例较高, 每日身体活动总量低于其他组(均P < 0.05).见表 1.
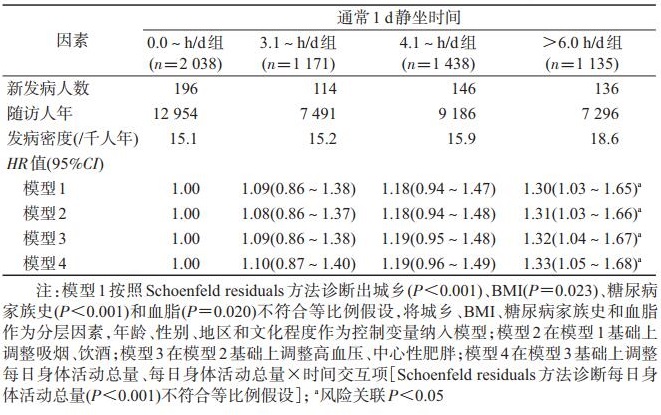
2.静坐时间与2型糖尿病发病关系分析:本研究平均随访6.4年(36 927.0人年), 共观察到592例2型糖尿病发病病例, 发病密度为16.0/千人年.以静坐时间为自变量, 2型糖尿病是否发病和发病时间为因变量进行多因素Cox回归分析.在调整相关混杂因素后, 模型1、模型2和模型3结果显示, 与静坐时间0.0~h/d组的研究对象相比, 静坐时间>6.0 h/d组的研究对象糖尿病发病风险分别增加30%(HR=1.30, 95%CI: 1.03~1.65)、31%(HR=1.31, 95%CI: 1.03~1.66)和32%(HR=1.32, 95%CI: 1.04~1.67).进一步调整研究对象的每日身体活动总量, 糖尿病发病风险增加到33%(HR=1.33, 95%CI: 1.05~1.68).同时将静坐时间组作为连续变量放入模型(模型4), 显示每增加1个静坐时间组段, 2型糖尿病发病风险增加9.6%(95%CI: 1.7%~18.1%).见表 2.
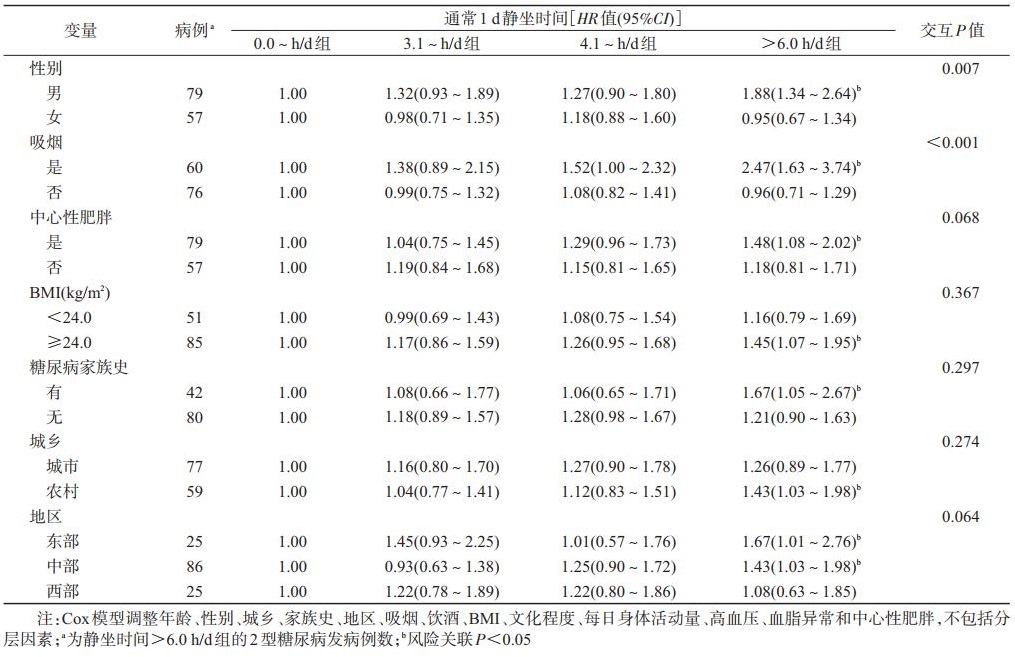
3.静坐时间与2型糖尿病发病关系亚组分析:与0.0~h/d组糖尿病发病风险发现, 在男性、吸烟、中心性肥胖、超重/肥胖、有糖尿病家族史、农村、东部和中部地区人群中, 静坐时间>6.0 h/d组更容易患病(均P < 0.05);在女性、不吸烟、无中心性肥胖、低体重/正常、无糖尿病家族史、城市和西部地区人群中发现风险关联无统计学意义(均P>0.05);静坐时间与性别、吸烟(是和否)之间对糖尿病的发生存在交互作用(均交互P < 0.05), 与其他组未发现交互作用(均P>0.05).见表 3.
近年来, 随着我国城市化、工业化进程的加快, 人们的工作方式和生活方式发生了显著改变, 其中重要特征之一就是体力活动明显下降.主要表现为脑力工作强度加大、静坐工作时间延长[12]、体力活动时间减少[3].中国慢性病及其危险因素监测数据显示, 2010-2013年, 我国≥18岁居民平均每日静坐时间由2.7 h上升为4.9 h[9, 13].有研究显示, 长时间的静坐行为与糖尿病发病风险增加有关[14-15].
本研究采用前瞻性研究设计, 探讨静坐时间与2型糖尿病发病关系.结果显示, 静坐时间过长会增加2型糖尿病发病风险.以静坐时间0.0~h/d组研究对象为参照, 调整不同因素后, 静坐时间>6.0 h/d组研究对象发生糖尿病的风险增加33%(HR=1.33, 95%CI: 1.05~1.68).国外多项研究的结论与本研究一致[14-18], 均提示静坐时间是增加糖尿病发病的危险因素.对印度1 376人的队列研究发现, 最高静坐时间组(四分位数划分)发生糖尿病的风险是最低组的2.09(95%CI: 1.42~3.05)倍; 对16项前瞻性研究和2项横断面研究进行Meta分析发现, 静坐时间最高组发生糖尿病的风险是最低组的2.12(95%CI: 1.61~2.78)倍.本研究所观察到的关联强度低于国外的一些研究, 可能是由于研究对象的构成、静坐时间分类标准以及静坐时间的调查方法不同所致[16-17, 19-20].也有研究显示静坐时间与糖尿病发病风险无关.如对澳大利亚4 811名公务员进行13年的队列研究发现[21], 静坐时间最高组与最低组相比, 发生糖尿病的风险无统计学关联(HR=1.19, 95%CI: 0.92~1.55, P=0.220).这可能是由于该研究的对象是公务员人群, 其知识水平和经济状况均较好, 该人群的一些行为(或因素)可能会削弱静坐带来的危害.
本研究进一步亚组分析结果显示, 静坐时间对糖尿病发病风险在不同性别中存在差异, 男性发病风险关联更强.在女性中未发现长时间静坐会增加糖尿病发病风险.可能原因是, 在获取女性每日身体活动量时, 一些家务活动(如做饭、洗衣、拖地等)可能被调查对象忽视, 而这些活动的增加对减少或推迟2型糖尿病的发生具有关联[12, 22-23].本研究显示, 静坐时间对糖尿病的影响在个体是否吸烟、肥胖与否、是否糖尿病家族史上发生风险关联不同, 这提示我们静坐时间对糖尿病的发病影响可能是非独立危险因素.对丹麦72 608人进行5年的队列研究发现, 仅在身体活动不足和肥胖人群中发现静坐时间是增加糖尿病发病的危险因素[24].本研究在城市居民和西部地区居民中, 均未发现静坐时间与糖尿病的发生具有关联, 可能原因是城市的环境较好, 如运动基础设施多、健康知识普及性好等, 这些因素可能会削弱长时间静坐所带来的危害; 西部地区经济相对落后, 人们对疾病的知晓率水平仍较低, 在获取静坐时间等信息时可能存在一定偏差, 对结果产生影响.对日本居民的研究发现, 限制静坐时间和增加步行时间可以降低糖尿病的发病风险[25].
本研究存在一定局限性.首先, 本研究只获得了基线时的静坐时间, 随防期间静坐时间未能获得, 可能对静坐时间的分类存在偏差, 对结果产生一定影响.其次, 本研究虽考虑了一些混杂因素, 但依然存在未测量因素(如饮食因素), 这可能会导致残余混杂.再次, 本研究失访率高, 由于失访偏倚的存在, 可能会低估(或高估)研究结果.这些不足之处, 为我们今后进一步的研究提供了思路和方向.
综上所述, 静坐时间过长会增加2型糖尿病的发病风险.应针对不同特征人群采取个性化干预措施, 减少静坐时间[26], 从而降低糖尿病的发生风险.应继续加强重点人群的健康知识宣传教育, 可通过智能化手段(如微信公众号, 手机APP等)进行健康知识传播, 使人们了解长时间静坐带来的危害; 同时鼓励人们增加身体活动, 使人们了解到非休闲时间的身体活动同样有益[22]; 还应加强农村地区环境建设, 增加运动基础设施, 普及健康知识.
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Wang LM, Gao P, Zhang M, et al. Prevalence and ethnic pattern of diabetes and prediabetes in China in 2013[J]. JAMA, 2017, 317(24): 2515-2523. DOI:10.1001/jama.2017.7596 |
| [2] |
国家卫生健康委员会.健康中国行动(2019-2030年)[EB/OL]. (2019-07-15)[2019-09-06]. http://www.gov.cn/xinwen/2019-07/15/content_5409694.htm. National Health Commission. Healthy China initiative (2019-2030)[EB/OL]. (2019-07-15)[2019-09-06]. http://www.gov.cn/xinwen/2019-07/15/content_5409694.htm. |
| [3] |
Zhang N, Du SM, Ma GS. Current lifestyle factors that increase risk of T2DM in China[J]. Eur J Clin Nutr, 2017, 71(7): 832-838. DOI:10.1038/ejcn.2017.41 |
| [4] |
Patterson R, McNamara E, Tainio M, et al. Sedentary behaviour and risk of all-cause, cardiovascular and cancer mortality, and incident type 2 diabetes:a systematic review and dose response Meta-analysis[J]. Eur J Epidemiol, 2018, 33(9): 811-829. DOI:10.1007/s10654-018-0380-1 |
| [5] |
Shah AD, Vittinghoff E, Kandula NR, et al. Correlates of prediabetes and type Ⅱ diabetes in US South Asians:findings from the Mediators of Atherosclerosis in South Asians Living in America (MASALA) study[J]. Ann Epidemiol, 2015, 25(2): 77-83. DOI:10.1016/j.annepidem.2014.10.013 |
| [6] |
Powell C, Herring MP, Dowd KP, et al. The cross-sectional associations between objectively measured sedentary time and cardiometabolic health markers in adults-a systematic review with Meta-analysis component[J]. Obes Rev, 2017, 19(3): 381-395. DOI:10.1111/obr.12642 |
| [7] |
Henson J, Yates T, Biddle SJH, et al. Associations of objectively measured sedentary behaviour and physical activity with markers of cardiometabolic health[J]. Diabetologia, 2013, 56(5): 1012-1020. DOI:10.1007/s00125-013-2845-9 |
| [8] |
Bellettiere J, Winkler EAH, Chastin SFM, et al. Associations of sitting accumulation patterns with cardio-metabolic risk biomarkers in Australian adults[J]. PLoS One, 2017, 12(6): e0180119. DOI:10.1371/journal.pone.0180119 |
| [9] |
中国疾病预防控制中心, 中国疾病预防控制中心慢性非传染性疾病预防控制中心. 中国慢性病及其危险因素监测报告(2013)[M]. 北京: 军事医学科学出版社, 2016. National Center for Chronic and Non-communicable Disease Control and Prevention, Chinese Center for Disease Control and Prevention. Report on chronic disease risk factor surveillance in China 2013[M]. Beijing: Military Medical Science Press, 2016. |
| [10] |
Ainsworth BE, Haskell WL, Leon AS, et al. Compendium of physical activities:classification of energy costs of human physical activities[J]. Med Sci Sports Ecerc, 1993, 25(1): 71-80. DOI:10.1249/00005768-199301000-00011 |
| [11] |
Xu F, Wang Y, Ware RS, et al. Physical activity, family history of diabetes and risk of developing hyperglycaemia and diabetes among adults in Mainland China[J]. Diabet Med, 2012, 29(5): 593-599. DOI:10.1111/j.1464-5491.2011.03495.x |
| [12] |
Fan S, Chen JC, Huang JF, et al. Physical activity level and incident type 2 diabetes among Chinese adults[J]. Med Sci Sports Exerc, 2015, 47(4): 751-756. DOI:10.1249/MSS.0000000000000471 |
| [13] |
中国疾病预防控制中心, 中国疾病预防控制中心慢性非传染性疾病预防控制中心. 中国慢性病及其危险因素监测报告(2010)[M]. 北京: 军事医学科学出版社, 2012. National Center for Chronic and Non-communicable Disease Control and Prevention, Chinese Center for Disease Control and Prevention. Report on chronic disease risk factor surveillance in China 2010[M]. Beijing: Military Medical Science Press, 2012. |
| [14] |
Wilmot EG, Edwardson CL, Achana FA, et al. Sedentary time in adults and the association with diabetes, cardiovascular disease and death:systematic review and Meta-analysis[J]. Diabetologia, 2012, 55(11): 2895-2905. DOI:10.1007/s00125-012-2677-z |
| [15] |
Ahmad S, Shanmugasegaram S, Walker KL, et al. Examining sedentary time as a risk factor for cardiometabolic diseases and their markers in South Asian adults:a systematic review[J]. Int J Public Health, 2017, 62(4): 503-515. DOI:10.1007/s00038-017-0947-8 |
| [16] |
Anjana RM, Sudha V, Nair DH, et al. Diabetes in Asian Indians-How much is preventable? Ten-year follow-up of the Chennai Urban rural epidemiology study (CURES-142)[J]. Diabet Res Clin Pract, 2015, 109(2): 253-261. DOI:10.1016/j.diabres.2015.05.039 |
| [17] |
Waidyatilaka I, Lanerolle P, Wickremasinghe R, et al. Sedentary behaviour and physical activity in South Asian women:time to review current recommendations?[J]. PLoS One, 2013, 8(3): e58328. DOI:10.1371/journal.pone.0058328 |
| [18] |
Hu FB, Li TY, Colditz GA, et al. Television watching and other sedentary behaviors in relation to risk of obesity and type 2 diabetes mellitus in women[J]. JAMA, 2003, 289(14): 1785-1791. DOI:10.1001/jama.289.14.1785 |
| [19] |
Dunstan DW, Barr EL, Healy GN, et al. Television viewing time and mortality:the Australian diabetes, obesity and lifestyle study (AusDiab)[J]. Circulation, 2010, 121(3): 384-391. DOI:10.1161/CIRCULATIONAHA.109.894824 |
| [20] |
Hawkes AL, Lynch BM, Owen N, et al. Lifestyle factors associated concurrently and prospectively with co-morbid cardiovascular disease in a population-based cohort of colorectal cancer survivors[J]. Eur J Cancer, 2011, 47(2): 267-276. DOI:10.1016/j.ejca.2010.10.002 |
| [21] |
Stamatakis E, Pulsford RM, Brunner EJ, et al. Sitting behaviour is not associated with incident diabetes over 13 years:the Whitehall Ⅱ cohort study[J]. Br J Sports Med, 2017, 51(10): 818-823. DOI:10.1136/bjsports-2016-096723 |
| [22] |
Wareham NJ. Epidemiological studies of physical activity and diabetes risk, and implications for diabetes prevention[J]. Appl Physiol Nutr Metab, 2007, 32(4): 778-782. DOI:10.1139/H07-032 |
| [23] |
Tuomilthto J, Lindström J, Eriksson JG, et al. Prevention of type 2 diabetes mellitus by changes in lifestyle among subjects with impaired glucose tolerance[J]. N Engl J Med, 2001, 344(18): 1343-1350. DOI:10.1056/NEJM200105033441801 |
| [24] |
Petersen CB, Bauman A, Tolstrup JS. Total sitting time and the risk of incident diabetes in Danish adults (the DANHES cohort) over 5 years:a prospective study[J]. Br J Sports Med, 2016, 50(22): 1382-1387. DOI:10.1136/bjsports-2015-095648 |
| [25] |
Ikehara S, Iso H, Maruyama K, et al. Television viewing time, walking time, and risk of type 2 diabetes in Japanese men and women:the Japan collaborative cohort study[J]. Prev Med, 2019, 118: 220-225. DOI:10.1016/j.ypmed.2018.11.006 |
| [26] |
Rockette-Wagner B, Edelstein S, Venditti EM, et al. The impact of lifestyle intervention on sedentary time in individuals at high risk of diabetes[J]. Diabetologia, 2015, 58(6): 1198-1202. DOI:10.1007/s00125-015-3565-0 |
 2020, Vol. 41
2020, Vol. 41