文章信息
- 羊柳, 马传伟, 赵敏, 席波.
- Yang Liu, Ma Chuanwei, Zhao Min, Xi Bo
- 基于非同日三时点筛查的儿童高血压率及其与肥胖的关系
- Detection of hypertension based on measurements at three occasions in different days and its relationship with obesity in children
- 中华流行病学杂志, 2020, 41(9): 1445-1449
- Chinese Journal of Epidemiology, 2020, 41(9): 1445-1449
- http://dx.doi.org/10.3760/cma.j.cn112338-20200225-00173
-
文章历史
收稿日期: 2020-02-25
2. 山东大学齐鲁医学院公共卫生学院毒理与营养学系, 济南 250012
2. Department of Toxicology and Nutrition, School of Public Health, Cheeloo College of Medicine, Shandong University, Ji'nan 250012, China
近年来,随着不健康生活方式和超重/肥胖的流行,儿童青少年血压偏高检出率逐年上升[1]。值得注意的是,虽然儿童期高血压没有明显的临床症状,但诸多研究表明,儿童期高血压可引起心脏、血管等靶器官结构和功能的早期损害[2]。同时,血压从儿童期到成年期存在“轨迹现象”,儿童期高血压者易发展为成年期高血压[3],增加心血管疾病的风险[4]。因此,在儿童期对高血压进行规范的判定至关重要。血压作为一种波动性较大的生理参数,其测量数值容易受到环境(如温度、噪音等)、测量时间、心理情绪等诸多因素的影响,同时,还受到“白大衣效应”影响[5]。国内外儿童青少年高血压指南均推荐,儿童青少年高血压的判定应基于非同日三时点血压测量值[6-7]。但国内基于非同日三时点血压测量值筛查高血压的研究较少[8-9]。同时,关于BMI和腰围与儿童青少年血压偏高的关系研究较多,但主要限于肥胖指标与单时点血压的关系。本研究基于非同日三时点血压测量探讨儿童血压偏高率的变化趋势,并分析不同肥胖类型与血压偏高在三时点的关联强度变化。
对象与方法1.研究对象:来源于2017年11月至2018年1月进行的“儿童心血管健康队列”基线调查。采用方便整群抽样的方法,选取淄博市桓台县某所公立小学作为调查点。将该校所有知情同意并自愿参加的1 516名6~11岁学生均纳入此次调查。本研究要求研究对象的性别、年龄、身高、体重、腰围、SBP、DBP、父母高血压史及父母文化程度等信息完整,排除相关指标缺失者11名,最终纳入1 505名研究对象。本研究通过了山东大学公共卫生学院伦理委员会审查(批准文号:20160308)。采用问卷调查收集研究对象的性别、年龄、父母高血压史及父母文化程度等信息。
2.指标测量:身体测量指标包括身高、体重、腰围和血压等。①身高和体重采用HGM-300型超声身高体重仪(河南盛苑公司)进行测量,要求研究对象脱帽脱鞋且穿轻便衣服,计算BMI(kg/m2)=体重/身高2。②采用非弹性腰围尺于脐上缘1 cm处水平围绕腹部1周,于平静呼气末测得腰围值。③在安静环境下采用欧姆龙HEM-7012型电子血压计测量血压。该电子血压计经过临床验证准确性较高,适合大规模人群调查[10]。测量前,要求受试者排空大小便、至少休息10 min。研究者根据研究对象的右上臂围选择合适袖带测量血压,每位受试者血压至少测量3次,每次测量完成后嘱咐受试者抬高右臂活动5~10 s进行放松,要求每2次血压测量值间不超过4 mmHg(1 mmHg=0.133 kPa),否则继续进行测量,直至达到要求为止。取后2次血压测量平均值进行数据分析。
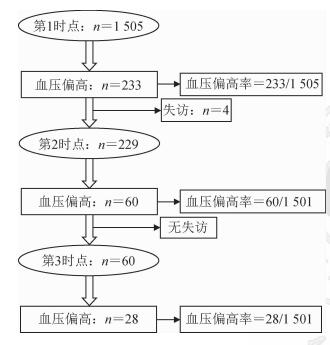
3.诊断标准:超重/肥胖的判定采用2018年原国家卫生和计划生育委员会发布的WS/T 586-2018《学龄儿童青少年超重与肥胖筛查》[11]。7~11岁儿童腹型肥胖前期和腹型肥胖的判定根据马冠生等[12]于2010年制定的学龄儿童青少年腰围参照标准,以性别、年龄别腰围P75和P90作为界值点;6岁儿童参考北京市儿童腰围界值点[13]。根据儿童BMI与腰围进行组合,将研究对象分为4组:均正常(BMI<肥胖百分位界值,并且腰围<P90)、仅外周型肥胖(BMI≥肥胖百分位界值,并且腰围<P90)、仅腹型肥胖(BMI<肥胖百分位界值,并且腰围≥P90)和混合型肥胖(BMI≥肥胖百分位界值,并且腰围≥P90)。血压偏高采用《2018年中国高血压指南》推荐的儿童青少年性别、年龄别和身高别血压P95界值点[7]进行判定。根据目前儿童血压标准参照指南[6-7]推荐,经第1时点测量SBP和(或)DBP≥P95者判定为血压偏高,在2周后对第1时点血压偏高的研究对象进行第2时点血压测量,若第2时点测量SBP和(或)DBP仍≥P95,则2周后对第2时点血压偏高的研究对象进行第3时点血压测量。连续三时点测量SBP和(或)DBP均≥P95者则判定为高血压。具体筛查流程见图 1。
|
| 图 1 非同日三时点高血压筛查流程 |
4.统计学分析:连续性资料(年龄、身高、体重、BMI和腰围)采用(x ±s)表示,采用t检验比较不同性别间的差异;分类资料采用频数(百分比,%)表示,采用χ2检验比较不同性别组间差异。调整性别、年龄和体重状态,采用多元线性回归模型检验非同日三时点儿童SBP和DBP的变化趋势,采用Cochran-Armitage趋势分析检验三时点儿童血压偏高率的变化趋势,采用logistic回归模型分析超重/肥胖、腹型肥胖、混合型肥胖与血压偏高在三时点的关系。数据分析采用SAS 9.4统计软件进行,双侧检验,以P<0.05为差异有统计学意义。
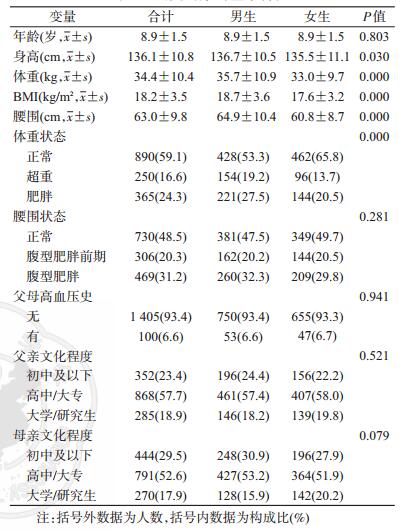
结果1.基本特征:共纳入1 505名6~11岁儿童,其中男生803人(53.4%)。男生身高、体重、BMI和腰围均高于女生,差异有统计学意义(均P<0.05),男生超重和肥胖的检出率(19.2%和27.5%)高于女生(13.7%和20.5%)。男女生在腹型肥胖检出率、父母高血压史、父母文化程度上差异均无统计学意义(均P>0.05)。见表 1。
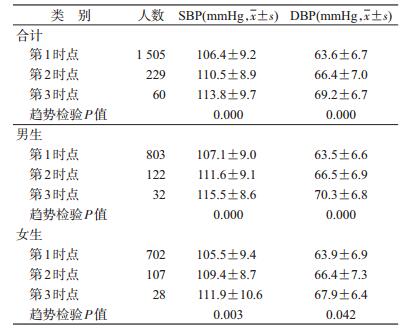
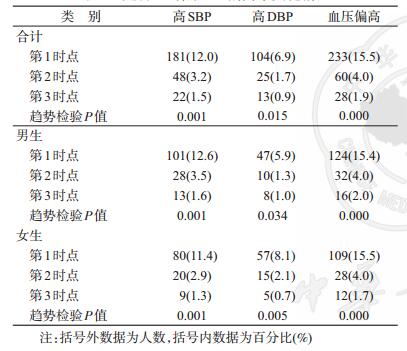
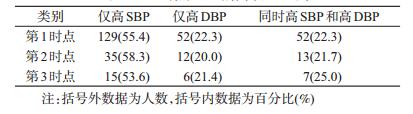
2.非同日三时点血压水平、血压偏高率的变化情况:随着随访次数的增加,人群的SBP/DBP水平显著升高(趋势检验P<0.001)。按性别进行亚组分析,结果与合计变化趋势一致(表 2)。三时点的血压偏高率分别为15.5%、4.0%和1.9%,呈显著下降趋势(趋势检验P<0.05)。按性别进行亚组分析,结果与合计变化趋势一致(表 3)。非同日三时点血压偏高人群中,均表现为仅高SBP者占的比例最高,其次是同时高SBP和高DBP者,以及仅高DBP者(表 4)。
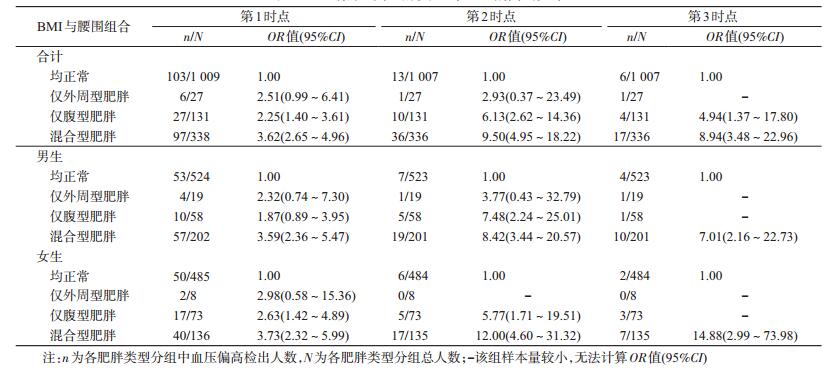
3.不同肥胖类型与血压偏高的关系:调整性别、年龄、父母高血压史和父母文化程度,以体重和腰围均正常儿童作为参照组,不同类型的肥胖与血压偏高的关联强度在三时点增加,且表现为混合型肥胖>仅腹型肥胖>仅外周型肥胖。见表 5。
本研究基于非同日三时点血压值来判定儿童高血压。研究表明,血压偏高率在三时点中显著降低,由第1时点的15.5%降至第3时点的1.9%。这提示对儿童高血压的判定应基于非同日三时点血压值,从而减少大量的假阳性病例。另外,研究还发现,不同类型的肥胖(尤其是混合型肥胖)与血压偏高的关联强度在三时点逐渐增加,提示肥胖儿童,尤其是混合型肥胖儿童,更易患高血压,应作为高血压早期筛查和干预的简易指标。
血压测量值的稳定性受多种因素的影响,包括测量环境、心理情绪以及“白大衣效应”等。儿童青少年处于身心发育阶段,血压受影响更为明显,更容易出现假阳性病例。近年来国内外儿童青少年高血压指南均建议,儿童高血压的判定应基于非同日三时点测量血压[6-7, 14]。Meng等[8]对北京6 692名3~18岁儿童青少年的研究发现,血压偏高率从第1次的18.2%下降到第3次的3.1%。本团队近期对济南7 832名6~17岁儿童青少年的研究发现,血压偏高率从第1次的17.2%下降到第3次的4.9%[9]。同时,本团队通过汇总全球21篇相关文献,并进行Meta分析,结果显示,血压偏高率在第1、2、3时点分别为12.1%、5.6%、2.7%[15],呈大幅度降低趋势,即经非同日三时点血压测量获得儿童青少年高血压患病率仅为3%。另一项纳入47篇相关文献的Meta分析也表明,基于非同日三时点血压测量的儿童高血压患病率仅为4.0%[16]。总之,为了降低较大比例的假阳性,减少儿童及家长不必要的心理负担,对儿童进行规范的非同日三时点血压筛查至关重要。
关于肥胖与儿童血压关系的研究较多,但关于肥胖与非同日三时点儿童血压偏高关系的研究较少。本研究表明,随着血压随访次数的增加,相较于正常儿童,混合型肥胖与血压偏高的关联强度逐渐增加。尤其是混合型肥胖与血压偏高的关联强度大于仅腹型肥胖以及仅外周型肥胖。BMI主要反映脂肪在全身的分布情况,而且该指标不能区分肌肉和脂肪。而腰围一定程度上能代表脂肪在腹部内脏器官的堆积,会导致脏器的一系列炎性反应和代谢异常,更易引发高血压[17]。这提示,不仅要关注基于BMI判定的肥胖儿童,同时还应结合腰围指标,关注不同肥胖类型对儿童心血管健康的影响。
本研究存在局限性。首先,本研究采用方便整群抽样选取一所小学的儿童,结果的代表性和外推性受限;其次,本研究的样本量仅为1 500余人,今后需要扩大样本量进行验证。
综上所述,经过非同日三时点测量血压值对儿童高血压进行判定,6~11岁儿童血压偏高率从15.5%下降到1.9%。说明该筛查策略可以显著降低假阳性病例。另外,本研究进一步表明,混合型肥胖儿童应作为儿童高血压早期筛查和干预的重点高危人群。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
马淑婧, 羊柳, 赵敏, 等. 1991-2015年中国儿童青少年血压水平及高血压检出率的变化趋势[J]. 中华流行病学杂志, 2020, 41(2): 178-183. Ma SJ, Yang L, Zhao M, et al. Changing trends in the levels of blood pressure and prevalence of hypertension among Chinese children and adolescents from 1991 to 2015[J]. Chin J Epidemiol, 2020, 41(2): 178-183. DOI:10.3760/cma.j.issn.0254-6450.2020.02.008 |
| [2] |
Kollias A, Dafni M, Poulidakis E, et al. Out-of-office blood pressure and target organ damage in children and adolescents:a systematic review and Meta-analysis[J]. J Hypertens, 2014, 32(12): 2315-2331. DOI:10.1097/HJH.0000000000000384 |
| [3] |
Chen XL, Wang YF. Tracking of blood pressure from childhood to adulthood:a systematic review and Meta-regression analysis[J]. Circulation, 2008, 117(25): 3171-3180. DOI:10.1161/CIRCULATIONAHA.107.730366 |
| [4] |
Yang LL, Magnussen CG, Yang L, et al. Elevated blood pressure in childhood or adolescence and cardiovascular outcomes in adulthood:a systematic review[J]. Hypertension, 2020, 75(4): 948-955. DOI:10.1161/HYPERTENSIONAHA.119.14168 |
| [5] |
Andrade H, Pires A, Noronha N, et al. Importance of ambulatory blood pressure monitoring in the diagnosis and prognosis of pediatric hypertension[J]. Rev Port Cardiol, 2018, 37(9): 783-789. DOI:10.1016/j.repc.2017.09.026 |
| [6] |
Flynn JT, Kaelber DC, Baker-Smith CM, et al. Clinical practice guideline for screening and management of high blood pressure in children and adolescents[J]. Pediatrics, 2017, 140(3): e20171904. DOI:10.1542/peds.2017-1904 |
| [7] |
范晖, 闫银坤, 米杰. 中国3~17岁儿童性别、年龄别和身高别血压参照标准[J]. 中华高血压杂志, 2017, 25(5): 428-435. Fan H, Yan YK, Mi J. Updating blood pressure references for Chinese children aged 3-17 years[J]. Chin J Hypertens, 2017, 25(5): 428-435. DOI:10.16439/j.cnki.1673-7245.2017.05.009 |
| [8] |
Meng LH, Liang YJ, Liu JT, et al. Prevalence and risk factors of hypertension based on repeated measurements in Chinese children and adolescents[J]. Blood Press, 2013, 22(1): 59-64. DOI:10.3109/08037051.2012.701790 |
| [9] |
Zhang Q, Yang LL, Zhang YQ, et al. Hypertension prevalence based on three separate visits and its association with obesity among Chinese children and adolescents[J]. Front Pediatr, 2019, 7: 307. DOI:10.3389/fped.2019.00307 |
| [10] |
孟玲慧, 侯冬青, 单馨影, 等. OMRONHEM-7012电子血压计测量儿童青少年血压的准确性评价[J]. 中华高血压杂志, 2013, 21(2): 158-162. Meng LH, Hou DQ, Shan XY, et al. Accuracy evaluation of OMRON HEM-7012 electronic sphygmomanometers in measuring blood pressure of children and adolescents[J]. Chin J Hypertens, 2013, 21(2): 158-162. DOI:10.16439/j.cnki.1673-7245.2013.02.036 |
| [11] |
中华人民共和国国家卫生和计划生育委员会.WS/T586-2018学龄儿童青少年超重与肥胖筛查[S].北京: 中国标准出版社, 2018. National Health and Family Planning Commission of the People's Republic of China. WS/T 586-2018 Screening for overweight and obesity among school-age children and adolescents[S]. Beijing: Standard Press of China, 2018. |
| [12] |
马冠生, 季成叶, 马军, 等. 中国7~18岁学龄儿童青少年腰围界值点研究[J]. 中华流行病学杂志, 2010, 31(6): 609-615. Ma GS, Ji CY, Ma J, et al. Waist circumference reference values for screening cardiovascular risk factors in Chinese children and adolescents aged 7-18 years[J]. Chin J Epidemiol, 2010, 31(6): 609-615. DOI:10.3760/cma.j.issn.0254-6450.2010.06.003 |
| [13] |
孟玲慧, 罗纳, 程红, 等. 北京与全国7~18岁儿童青少年腰围适宜界值对心血管危险因素筛查效度的对比分析[J]. 中华预防医学杂志, 2011, 45(8): 717-722. Meng LH, Luo N, Cheng H, et al. Waist circumference reference values in Beijing versus the national values in detecting cardiovascular risk factors in 7-18 years old children[J]. Chin J Prev Med, 2011, 45(8): 717-722. DOI:10.3760/cma.j.issn.0253-9624.2011.08.010 |
| [14] |
Xi B, Zong XN, Kelishadi R, et al. Establishing international blood pressure references among nonoverweight children and adolescents aged 6 to 17 years[J]. Circulation, 2016, 133(4): 398-408. DOI:10.1161/CIRCULATIONAHA.115.017936 |
| [15] |
Sun JH, Steffen LM, Ma CW, et al. Definition of pediatric hypertension:are blood pressure measurements on three separate occasions necessary?[J]. Hypertens Res, 2017, 40(5): 496-503. DOI:10.1038/hr.2016.179 |
| [16] |
Song PG, Zhang Y, Yu JY, et al. Global prevalence of hypertension in children:a systematic review and Meta-analysis[J]. JAMA Pediatr, 2019, 173(12): 1154-1163. DOI:10.1001/jamapediatrics.2019.3310 |
| [17] |
Lo K, Wong M, Khalechelvam P, et al. Waist-to-height ratio, body mass index and waist circumference for screening paediatric cardio-metabolic risk factors:a Meta-analysis[J]. Obes Rev, 2016, 17(12): 1258-1275. DOI:10.1111/obr.12456 |
 2020, Vol. 41
2020, Vol. 41