文章信息
- 戴洁, 孙鹏艳, 陈会超, 董莉娟, 金晓媚, 李佑芳, 王珏, 杨朝军, 杨敏, 曾志君, 马艳玲, 陈敏.
- Dai Jie, Sun Pengyan, Chen Huichao, Dong Lijuan, Jin Xiaomei, Li Youfang, Wang Jue, Yang Chaojun, Yang Min, Zeng Zhijun, Ma Yanling, Chen Min
- 昆明市2018年男男性行为者HIV-1基因型及耐药特征分析
- Characteristics of HIV-1 genotype and drug resistance among men who have sex with men in Kunming, 2018
- 中华流行病学杂志, 2020, 41(8): 1335-1340
- Chinese Journal of Epidemiology, 2020, 41(8): 1335-1340
- http://dx.doi.org/10.3760/cma.j.cn112338-20191107-00792
-
文章历史
收稿日期: 2019-11-07
近年来,我国MSM的HIV-1感染率上升较快,省会城市MSM的HIV-1感染情况更为严重[1]。2012-2015年昆明市MSM的HIV-1新发感染率达到9.51%,明显高于玉溪市、大理白族自治州和红河哈尼族彝族自治州[2]。分子流行病学研究对分析HIV-1感染溯源、追踪传播轨迹、监测耐药流行情况等方面都有重要作用。本研究通过分析2018年昆明市MSM的HIV-1基因型及耐药特征,为HIV-1防控策略精准化提供参考依据。
对象与方法1.研究对象:通过昆明市MSM社会组织协助,招募2018年1-12月新报告感染途径为MSM的HIV-1感染者193例,收集血液样品及其流行病学资料。
2.病毒RNA提取:使用Qiagen公司QIAamp Viral RNA试剂盒,根据试剂盒说明书从140 μl血浆中提取HIV-1病毒RNA,在-80 ℃条件下保存。
3.序列扩增和测定:采用巢式PCR对HIV-1的gag(HXB2:781-1861)、pol(HXB2:2147-3462)和env(HXB2:7002-7541)基因片段进行扩增,所用引物和扩增条件见参考文献[3]。使用TaKaRa公司One Step RNA PCR Kit(AWM)试剂盒进行反转录和第1轮PCR扩增,使用Tiangen公司的2×Taq PCR MasterMix试剂盒进行第2轮PCR扩增。第2轮扩增产物用1%琼脂糖凝胶电泳鉴定,将获得目的片段的样品送北京诺赛基因组研究中心有限公司进行纯化和测序。
4.亚型分析:使用Sequencher 5.3软件进行拼接,用BioEdit软件进行序列比对和清理,将序列与HIV-1国际参考株对应基因区序列一起通过Mega 6.0软件构建Neighbor-joining(N-J)系统进化树,以Bootstrap值>70%判断HIV-1亚型或重组型,对可能是未定型的新重组型用在线工具RIP(https://www.hiv.lanl.gov/content/sequence/RIP)进行分析。综合gag、pol和env基因分型确定每例样品的基因型,若其中1个基因区的基因型不能确定,则依据其他2个基因区进行判断,若3个基因区的基因型不一致或其中1个基因区发生了重组,则判定为独特型重组(URFs)。URFs命名按gag/pol/env的顺序标注。
5. Bayesian Markov Chain Monte Carlo(MCMC)进化分析:针对3个CRF55_01B的pol序列(18KMM144、18KMM185和18KMM198)和2013-2015年在昆明市MSM中发现的4个CRF55_01B的pol序列(13KMM027、13KMM045、14KMM033和15KMM041)进行Blast分析,选择与靶序列匹配的前5条序列,去除重复的序列后获得17个序列,其中12个序列明确分型为CRF55_01B,5个序列暂分型为“01B”。分型明确的12个序列中有9个序列有明确的地理位置信息,将其和昆明市的7个序列合并后进行分析。在HIV sequence database数据库(https://www.hiv.lanl.gov/components/sequence/HIV)中共搜索到12个CRF68_01B的pol序列与本研究中发现的1个CRF68_01B的pol序列(18KMM040)合并进行分析。应用BEAST 1.8.2软件进行Bayesian MCMC分析,核酸替代模型GTR+I+Γ4,选择非关联指数松弛分子时钟和联合Bayesian Skyline树先验分布。
6. HIV-1基因型耐药分析:将所得pol区序列整理后提交至美国斯坦福大学HIV耐药数据库(http://hivdb.stanford.edu),用校正群体耐药分析工具(the calibrated population resistance,CPR,version 6.0)进行耐药分析。
7.统计学分析:应用SPSS 19.0软件进行统计分析,人口学特征和HIV-1基因型分布的比较采用χ2检验,以P<0.05为差异有统计学意义。
结果1.人口学特征:193例研究对象的年龄[15~65(M=34)]岁;云南省户籍占71.0%(137/193);汉族占80.3%(155/193);未婚占85.5%(165/193);大专及以上文化程度占67.3%(130/193);职业构成分别以商业服务(30.6%,59/193)、干部职员(20.7%,40/193)和学生(16.6%,32/193)为主。见表 1。
2. HIV-1基因型分布:193份样品共成功获得gag基因序列179条、pol基因序列190条、env基因序列164条。其中,CRF07_BC最多,占39.4%(76/193),其次CRF01_AE占34.2%(66/193),URFs占20.2%(39/193),CRF08_BC占3.1%(6/193),CRF55_01B占1.6%(3/193),B亚型占1.0%(2/193)和CRF68_01B占0.5%(1/193)。不同年龄、地区类别、民族、婚姻状况和职业的研究对象的基因型构成差异无统计学意义,但不同文化程度的研究对象的基因型构成差异有统计学意义,初中及以下和高中或中专的首位基因型为CRF07_BC,大专及以上的首位基因型为CRF01_AE。见表 1。
按gag/pol/env的顺序对URFs进行标注,可区分出17种URFs(表 2),主要为01_AE/01_AE/C(23.1%)和07_BC/07_BC/01_AE(20.5%),9种的单基因区内未发生重组,即gag、pol和env 3个基因区来自不同的亚型/CRFs类型A(表 2)中的;另外8种的单基因区内发生重组,即gag、pol和env 3个基因区中至少有1个区发生了内部的重组类型B(表 2)中的。
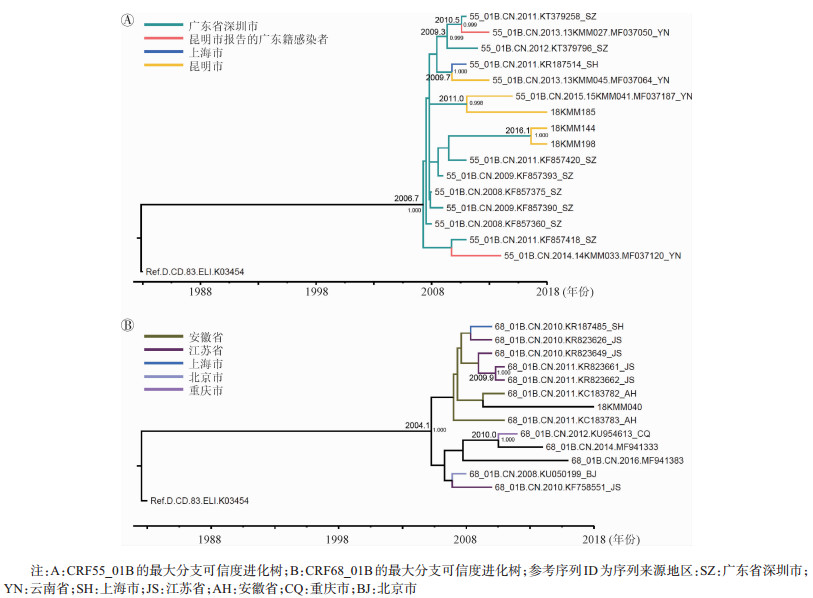
3. CRF55_01B和CRF68_01B的传播特征:为进一步了解CRF55_01B和CRF68_01B是如何进入昆明市MSM的,将其他地区报告MSM的CRF55_01B和CRF68_01B序列,与本研究中发现的序列一起进行Bayesian进化分析结果显示,CRF55_01B的最近的共同祖先时间(tMRCA)为2006.7(图 1A)。其中在昆明市发现的2例广东省户籍HIV-1感染者(13KMM027和14KMM033)和深圳市的CRF55_01B感染者位于进化树的根部,提示这2例HIV-1感染者可能是外省感染后在昆明市被发现。还有1例昆明市户籍(13KMM045)和上海市户籍的CRF55_01B形成1个簇,提示除来源于广东省,上海市也是另一个潜在的来源。CRF55_01B进入昆明市后,已经开始在本地传播,出现了成对的传播簇(15KMM041和18KMM185、18KMM144和18KMM198)。
|
| 注:A:CRF55_01B的最大分支可信度进化树;B:CRF68_01B的最大分支可信度进化树;参考序列ID为序列来源地区:SZ:广东省深圳市;YN:云南省;SH:上海市;JS:江苏省;AH:安徽省;CQ:重庆市;BJ:北京市 图 1 昆明市男男性行为者HIV-1基因型CRF55_01B和CRF68_01B最大分支可信度进化树 |
本研究中发现的1例CRF68_01B感染者(18KMM040)的序列与数据库中序列比较发现,其tMRCA为2004.1(图 1B)。
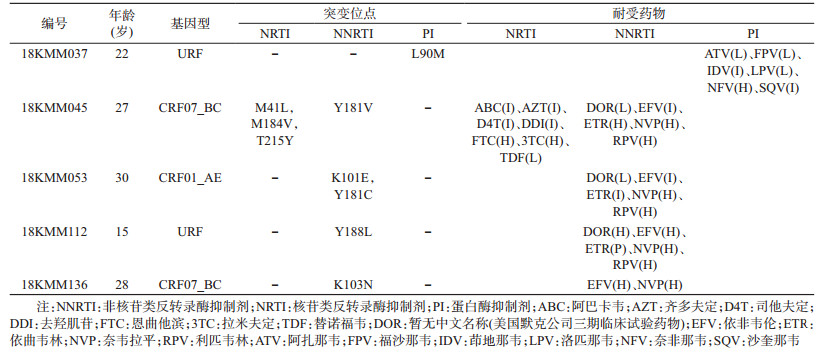
4.耐药突变:对190份样品的pol区序列进行耐药突变位点分析,5例检出单一或多重耐药突变,耐药株流行率为2.6%(5/190),其中非核苷类反转录酶抑制剂(NNRTI)、核苷类反转录酶抑制剂(NRTI)和蛋白酶抑制剂(PI)相关耐药突变率分别为2.1%(4/190)、0.5%(1/190)和0.5%(1/190)。5例感染者年龄均<34岁,均为云南省户籍,其中2例携带多个耐药突变位点。见表 3。
随着HIV-1在MSM中的快速传播,重组型的多样性和分布情况越来越复杂。2018年昆明市MSM新报告HIV-1感染者中共发现5种CRFs,以CRF07_BC(39.4%)和CRF01_AE(34.2%)为主。既往研究结果显示,CRF07_BC占比呈持续增长趋势(2010-2012年为25.2%,2013-2015年为35.8%),但是均未高于CRF01_AE[3-4]。而2018年CRF07_ BC占比已超过CRF01_AE,位居第一,这与广州市、深圳市、湖州市的研究结果相似[5-7]。URFs占比在昆明市MSM的HIV-1感染者中一直位居第三,但2010-2018年占比逐年上升(5.3%~20.2%)[3-4]。
昆明市MSM中CRF01_AE和CRF07_BC的流行时间较长,已呈现本地化流行特征。CRF08_BC被认为是形成于云南省的URFs,是云南省注射吸毒和异性性行为人群中的主要重组型,并由异性性行为人群向MSM传播[3-4, 8]。近年的研究发现,昆明市MSM的URFs中出现最多、增长最快的是CRF01_AE和CRF07_BC的重组,且重组模式呈多样化、复杂化,这可能与CRF01_AE和CRF07_BC在该人群中的长期流行有关,不同亚型或重组型毒株之间通过多重感染不断发生重组。其中有的URFs可能已经在该人群中流行,但需要深入分析其基因序列,本研究的部分基因片段尚不足以分析和证实新的重组株的传播。
CRF55_01B最早是在深圳市MSM中报道的[9-10]。本研究的进化分析结果提示,昆明市MSM中CRF55_01B来源于沿海地区,以深圳市为主,也有上海市,表明MSM流动性促进了新的流行重组株在国内的传播。从CRF55_01B进入昆明市的时间来看,2013-2014年还处于传入期,因为检测到的CRF55_01B的HIV-1感染者均为外省户籍,而2018年检测到CRF55_01B的HIV-1感染者则为昆明市户籍MSM,提示该流行重组株已经进入了本地,需加强监测。2013年Wu等[11]在安徽省MSM中发现CRF68_01B,随后江苏省[12-13]、上海市[14]和浙江省[15]也相继在MSM中发现该流行重组株。本研究发现的该流行重组株HIV-1感染者不是云南省户籍,说明直接传入的可能性较大。Bayesian进化分析结果显示,CRF68_01B的进化树起源于2004年前后的最近的共同祖先,进化树内未形成明确的分支,其中的序列主要来自我国东部地区,包括安徽省、江苏省、上海市与北京市[16],估计昆明市CRF68_01B来自于我国东部地区,目前对于CRF68_01B的报道较少,该重组型的真正起源有待进一步研究。
2018年昆明市MSM抗病毒治疗前的HIV-1耐药株流行率为2.6%,处于低流行水平。从突变对应的耐受药物类型方面看,对NNRTI类型药物的耐药突变发生率最高,与近几年我国部分地区研究结果类似[17-19]。我国的一线治疗方案包括NRTI和NNRTI两类药,在二线治疗方案中加入PI类药,至2011年底,我国的二线治疗方案仅占10.0%左右[20]。虽然昆明市MSM未接受抗病毒治疗HIV-1感染者的耐药突变仍处于低水平,但针对我国一线治疗药物的耐药突变比例较高,特别是本研究发现2例HIV-1感染者携带多个NNRTI和NRTI突变位点,对多种常用一线治疗药物耐药,抗病毒治疗工作面临挑战。
综上所述,昆明市MSM的HIV-1基因型多样性逐年增加。MSM未接受抗病毒治疗HIV-1感染者耐药发生率虽然较低,但存在抗病毒治疗一线药物的多重耐药株。MSM具有流动性大、容易发生异性/双性性行为的特点,作为HIV传播桥梁人群,将多种重组株和耐药株向普通人群传播,给艾滋病防治工作带来严峻挑战。因此,加强监测MSM的HIV-1基因型变化趋势和耐药株流行情况,对优化MSM的干预和抗病毒治疗方案都有重要意义。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
李东民, 葛琳, 王岚, 等. 中国2010-2013年男男性行为人群艾滋病及相关行为变化趋势分析[J]. 中华流行病学杂志, 2014, 35(5): 542-546. Li DM, Ge L, Wang L, et al. Trend on HIV prevalence and risk behaviors among men who have sex with men in China from 2010 to 2013[J]. Chin J Epidemiol, 2014, 35(5): 542-546. DOI:10.3760/cma.j.issn.0254-6450.2014.05.016 |
| [2] |
宋丽军, 陈会超, 梅静远, 等. 云南省2012-2015年男男性行为者HIV感染率及新近感染率分析[J]. 中国艾滋病性病, 2018, 24(10): 1020-1023. Song LJ, Chen HC, Mei JY, et al. HIV prevalence and incidence among men who have sex with men in Yunnan from 2012 to 2015[J]. Chin J AIDS STD, 2018, 24(10): 1020-1023. DOI:10.13419/j.cnki.aids.2018.10.16 |
| [3] |
Chen M, Ma YL, Su YZ, et al. HIV-1 genetic characteristics and transmitted drug resistance among men who have sex with men in Kunming, China[J]. PLoS One, 2014, 9(1): e87033. DOI:10.1371/journal.pone.0087033 |
| [4] |
Chen M, Ma YL, Chen HC, et al. HIV-1 genetic transmission networks among men who have sex with men in Kunming, China[J]. PLoS One, 2018, 13(4): e0196548. DOI:10.1371/journal.pone.0196548 |
| [5] |
韩志刚, 张亚丽, 吴昊, 等. 广州市2008-2015年男男性行为人群HIV-1亚型分布特征及变化趋势[J]. 中华流行病学杂志, 2018, 39(1): 67-71. Han ZG, Zhang YL, Wu H, et al. Characteristic and dynamic of HIV-1 subtype distribution in men who have sex with men in Guangzhou, 2008-2015[J]. Chin J Epidemiol, 2018, 39(1): 67-71. DOI:10.3760/cma.j.issn.0254-6450.2018.01.014 |
| [6] |
钟一帆, 杨峥嵘, 王晓辉, 等. 基于深圳男男同性性行为人群的HIV-1广谱中和抗体筛选分析[J]. 现代生物医学进展, 2018, 18(1): 74-77. Zhong YF, Yang ZR, Wang XH, et al. Screening and analysis of the HIV-1 broadly neutralizing antibodies based on Shenzhen MSM crowd[J]. Prog Mod Biomed, 2018, 18(1): 74-77. DOI:10.13241/j.cnki.pmb.2018.01.016 |
| [7] |
吴晓芳, 查赟峰, 纪蕾, 等. 湖州市不同感染人群HIV-1流行毒株亚型分析[J]. 中国卫生检验杂志, 2015, 25(4): 538-540. Wu XF, Zha YF, Ji L, et al. Gene subtype analysis of HIV-1 strains isolated from different population groups in Huzhou[J]. Chin J Health Lab Technol, 2015, 25(4): 538-540. |
| [8] |
Chen M, Jia MH, Ma YL, et al. The changing HIV-1 genetic characteristics and transmitted drug resistance among recently infected population in Yunnan, China[J]. Epidemiol Infect, 2018, 146(6): 775-781. DOI:10.1017/S0950268818000389 |
| [9] |
Zhao J, Cai WD, Zheng CL, et al. Origin and outbreak of HIV-1 CRF55_01B among MSM in Shenzhen, China[J]. J Acquir Immune Defic Syndr, 2014, 66(3): 65-67. DOI:10.1097/QAI.0000000000000144 |
| [10] |
Zhao J, Chen L, Chaillon A, et al. The dynamics of the HIV epidemic among men who have sex with men (MSM) from 2005 to 2012 in Shenzhen, China[J]. Sci Rep, 2016, 6: e28703. DOI:10.1038/srep28703 |
| [11] |
Wu JJ, Meng ZF, Xu JQ, et al. New emerging recombinant HIV-1 strains and close transmission linkage of HIV-1 strains in the Chinese MSM Population indicate a new epidemic risk[J]. PLoS One, 2013, 8(1): e54322. DOI:10.1371/journal.pone.0054322 |
| [12] |
Guo HX, Hu HY, Zhou Y, et al. A novel HIV-1 CRF01_AE/B recombinant among men who have sex with men in Jiangsu Province, China[J]. AIDS Res Hum Retroviruses, 2014, 30(7): 706-710. DOI:10.1089/aid.2014.0012 |
| [13] |
Li Z, Liao LJ, Feng Y, et al. Trends of HIV subtypes and phylogenetic dynamics among young men who have sex with men in China, 2009-2014[J]. Sci Rep, 5: 16708. DOI: 10.1038/srep16708.
|
| [14] |
Li XY, Xue YL, Cheng H, et al. HIV-1 genetic diversity and its impact on baseline CD4+ T cells and viral loads among recently infected men who have sex with men in Shanghai, China[J]. PLoS One, 2015, 10(6): e0129559. DOI:10.1371/journal.pone.0129559 |
| [15] |
Zhang JF, Guo ZH, Pan XH, et al. Highlighting the crucial role of Hangzhou in HIV-1 transmission among men who have sex with men in Zhejiang, China[J]. Sci Rep, 2017, 7: e13892. DOI:10.1038/s41598-017-14108-2 |
| [16] |
Li HP, Chang S, Han Y, et al. The prevalence of drug resistance among treatment-naïve HIV-1-infected individuals in China during pre- and post-2004[J]. BMC Infect Dis, 2016, 16: 605. DOI:10.1186/s12879-016-1928-x |
| [17] |
郑敏娜, 宁铁林, 周宁, 等. 天津市2014-2017年男男性行为人群艾滋病病毒感染者原发性耐药分析[J]. 中华流行病学杂志, 2018, 39(5): 619-624. Zheng MN, Ning TL, Zhou N, et al. Transmitted drug resistance among HIV infected men who have sex with men in Tianjin, 2014-2017[J]. Chin J Epidemiol, 2018, 39(5): 619-624. DOI:10.3760/cma.j.issn.0254-6450.2018.05.015 |
| [18] |
于国龙, 秦冰, 鄢心革, 等. 广东男男性行为HIV-1感染者中耐药情况及基因型分布[J]. 分子诊断与治疗杂志, 2015, 7(3): 156-160, 198. Yu GL, Qin B, Yan XG, et al. Investigation of HIV-1 drug resistance and gene subtype prevalence in man have sex with man in Guangdong province[J]. J Mol Diagn Ther, 2015, 7(3): 156-160, 198. DOI:10.3969/j.issn.1674-6929.2015.03.003 |
| [19] |
曹慜, 杨东智, 吴忠兰, 等. 宁夏男男性行为人群HIV-1感染者基因亚型及耐药分析[J]. 宁夏医学杂志, 2019, 41(1): 12-14. Cao M, Yang DZ, Wu ZL, et al. Analysis on genotype subtype and drug resistance of HIV-1 infected patients in men who have sex with men in Ningxia[J]. Ningxia Med J, 2019, 41(1): 12-14. DOI:10.13621/j.1001-5949.2019.01.0012 |
| [20] |
吴静, 汪宁. 中国MSM中HIV原发耐药的Meta分析[J]. 中国艾滋病性病, 2014, 20(7): 470-473. Wu J, Wang N. The prevalence of HIV primary drug resistance among men who have sex with men in China:a Meta-analysis[J]. Chin J AIDS STD, 2014, 20(7): 470-473. DOI:10.13419/j.cnki.aids.2014.07.005 |
 2020, Vol. 41
2020, Vol. 41