文章信息
- 陈潇潇, 李玲玲, 汪剡灵, 许圆圆, 李艳, 陈君, 何纳, 林海江.
- Chen Xiaoxiao, Li Lingling, Wang Shanling, Xu Yuanyuan, Li Yan, Chen Jun, He Na, Lin Haijiang
- 男男性行为者个体HIV感染风险评估工具预测能力分析
- Predictive ability of risk assessment tool regarding HIV infection for men who have sex with men
- 中华流行病学杂志, 2020, 41(8): 1324-1327
- Chinese Journal of Epidemiology, 2020, 41(8): 1324-1327
- http://dx.doi.org/10.3760/cma.j.cn112338-20191011-00728
-
文章历史
收稿日期: 2019-10-11
2. 复旦大学公共卫生学院, 上海 200032;
3. 上海市疾病预防控制中心 200336;
4. 台州市黄岩区疾病预防控制中心 308020;
5. 台州市路桥区疾病预防控制中心 308050
2. School of Public Health, Fudan University, Shanghai 200032, China;
3. Shanghai Municipal Center for Disease Control and Prevention, Shanghai 200336, China;
4. Taizhou Huangyan District Center for Disease Control and Prevention, Taizhou 308020, China;
5. Taizhou Luqiao District Center for Disease Control and Prevention, Taizhou 308050, China
艾滋病可严重危害人体健康,然而当前仍不可治愈,因此,有效地控制艾滋病的传播、预防感染是目前防治工作的重点[1]。MSM的HIV感染率高[2],且可作为桥梁人群将HIV传播给普通人群[3],从而成为防治工作的重点人群。但不同的MSM个体,由于其社会人口学特征、性行为特征、行为网络等因素的差异[4-5],感染HIV的风险也存在差异,因此有必要建立个体HIV感染风险评估工具,精准识别处于HIV感染高风险中的MSM,从而进行个性化的预防干预。在综合查阅文献的基础上[6]应用德尔菲法构建MSM个体HIV感染风险评估工具[7]。风险评估工具的风险预测能力是其实用性的重要前提。本研究应用浙江省台州市MSM哨点监测数据,对MSM个体HIV感染风险评估工具进行预测能力评估。
对象与方法1.研究对象:来源于2013年1月1日至2017年12月31日艾滋病MSM哨点监测数据,纳入标准:①≥16岁;②既往检测HIV阴性;③居住在浙江省台州市辖区内;④参加HIV检测;⑤调查无缺失数据。
2.研究方法:
(1)条目:根据MSM个体HIV感染风险评估工具的具体条目,对监测数据中的相关问题与选项进行重新修订,条目2“最近6个月HIV阳性性伴情况”和条目7“最近6个月性角色”在监测数据中无对应问题,因此仅纳入6个条目。条目1、5、6、8相关问题在监测数据未限定时间,或限定时间为近1年,而风险评估工具条目均限定为近6个月。条目6“最近6个月新型毒品使用情况”在监测数据中对应问题为“吸毒情况”。
(2)赋值:经修订后,计算风险得分,得分区间在6~24.77分,因百分制得分描述更直观,故换算成百分制:百分制风险得分=(原始风险得分-6)×5.33。
通过修订后的哨点监测数据,计算研究对象的风险得分,再结合研究对象的HIV感染状况,对MSM个体HIV感染风险评估工具的预测能力进行判断与分析。
3.统计学分析:使用SPSS 22.0软件数据分析。分类资料采用绝对数与百分比进行描述,计量资料,符合正态分布采用x±s,偏态分布则采用中位数(P25~P75)描述。对于风险得分的分类使用SPSS 22.0软件构建决策树,借助树的分支结构进行分类,使风险得分在针对是否感染HIV的预测上达到最佳分类。采用绘制ROC曲线进行模拟分析。影响HIV感染的因素采用χ2检验进行单因素分析,使用多因素logistic回归分析控制可能的混杂作用。最终以双侧P<0.05为差异有统计学意义。
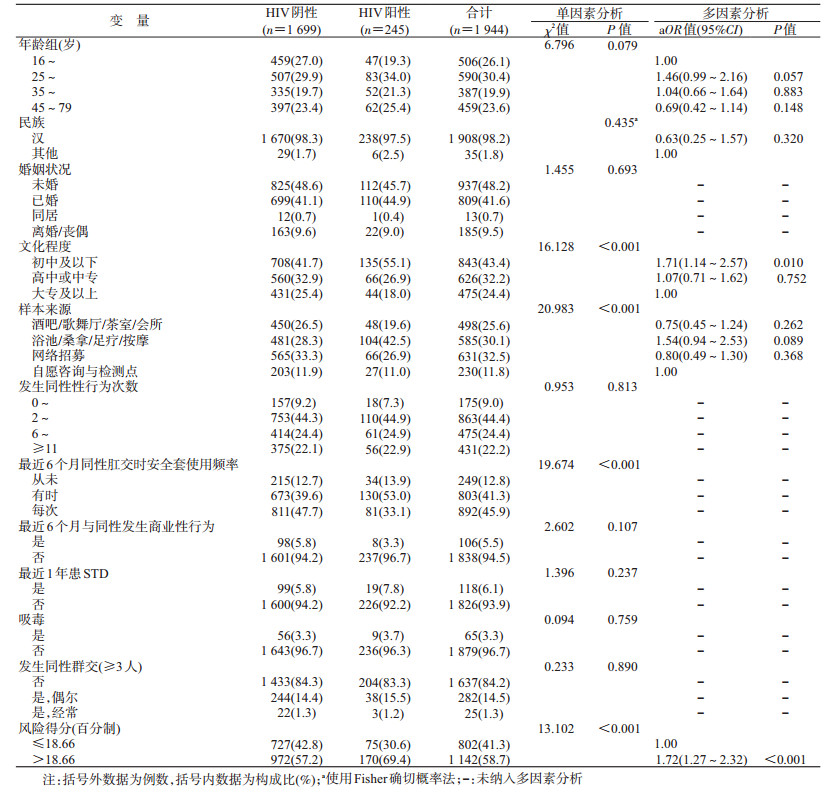
结果1.研究对象:2013年1月1日至2017年12月31日台州市艾滋病MSM哨点监测共2 385人,剔除既往HIV感染者11人,数据缺失430人。纳入研究对象1 944人,HIV阳性者245人,HIV感染率为12.6%。
2.人口学特征:1 944例研究对象年龄(35.04±13.28)岁,汉族占98.2%,未婚者占48.2%,初中及以下文化程度者占43.4%,多为场所招募(55.7%)。
3.个体HIV感染风险评估得分情况:研究对象的风险得分中位数为20.36(P25~P75:13.33~31.02),最低分为0.00,最高分为80.75。其中,HIV阳性者风险得分的中位数为23.99,HIV阴性者为20.36,使用Mann-Whitney检验进行非参数比较,差异有统计学意义(P=0.007)。
依据决策树原理,将研究对象按风险得分分为2类:≤18.66、>18.66,再结合其HIV感染状态,结果发现,两类风险得分区段的研究对象HIV感染率分别为9.4%、14.9%,风险得分越高,HIV感染率越高(χ2=13.102,P<0.001)。
4.个体HIV感染风险评估工具对HIV感染的预测分析:使用χ2检验对研究对象的评估工具对应条目与HIV感染之间的关系进行单因素分析,1个条目有统计学意义:与同性肛交时安全套的使用频率(χ2=19.674,P<0.001)。见表 1。
使用多因素logistic回归模型校正年龄、民族、文化程度、样本来源等可能的混杂因素,分析个体风险得分与HIV感染的关系。个体风险得分与HIV感染存在显著相关性,个体风险得分越高,感染HIV的风险也越高(>18.66分与≤18.66分相比:aOR=1.72,95%CI:1.27~2.32)。见表 1。
5. ROC曲线拟合情况:风险评估得分对HIV感染预测的ROC曲线下面积(AUC)为0.553(95%CI:0.516~0.590,P=0.007),约登指数(灵敏度+特异度-1)最大的点是风险得分为19.01的点,此时风险评估工具的灵敏度为0.69,特异度为0.43。
讨论本研究的单因素分析发现,纳入分析的6个条目中,只有安全套使用情况与HIV感染存在显著相关,而将所有条目综合考虑更能反映MSM个体感染HIV的风险。本研究计算得出的总体风险得分与HIV感染之间关系显著,HIV阳性者的风险得分显著高于HIV阴性者,风险得分高者(>18.66)感染HIV的风险是风险得分低者(≤18.66)的1.72倍。Menza等[8]全模型也比较了不同风险得分区段的HIV感染风险的实际差异:7~11分与0~6分相比(HR=1.93,95%CI:1.11~3.36);12~17分与0~6分相比(HR=2.81,95%CI:1.58~5.00);≥18分与0~6分相比(HR=4.52,95%CI:2.70~7.55)。在评估模型的HIV感染预测能力时,Menza全模型使用的是队列随访数据,而本研究仅使用哨点监测数据,且纳入条目不完整、数据不准确匹配,但也发现风险得分越高,HIV感染风险越高。
本研究中的ROC曲线下的面积(AUC)为0.553,低于Menza全模型(0.67)[8]、Smith模型(0.721)[9]、SDET模型(0.703)[10]。这可能是因为不同地区MSM的HIV感染相关的危险因素存在差异,纳入的6个条目中与台州市MSM的HIV感染显著相关的条目仅有1条,这可能导致HIV感染者与非感染者之间风险得分的差异虽有统计学意义,但绝对值相差不多,存在很大范围的交叉。有研究者应用队列研究数据对国外的三个评估工具进行预测能力分析,结果发现Menza全模型、Smith模型、SDET模型的AUC分别为0.51(95%CI:0.41~0.60)、0.62(95%CI:0.52~0.72)、0.55(95%CI:0.44~0.66),所有评估工具的AUC均低于原始研究的结果,Menza全模型与SDET模型的预测能力相对更差[11]。本研究得到的AUC与国外研究基本类似。Luo等[12]应用北京佑安医院2009年1月至2016年12月期间招募并随访的1 442名MSM队列人群(HIV抗体阳转率为17.1%)对该风险评估工具进行了外部验证,认为该评估工具能够较好预测中国MSM感染HIV实际风险,但对于高风险MSM个体的区分能力仍有待提高。
本研究存在不足:①哨点监测数据可能存在部分对象正处于HIV感染窗口期,如检测结果为阴性,造成错误分类;②调查问卷信息均为研究对象根据回忆填写,可能存在回忆偏倚;③不同地区MSM行为特征可能存在差异,HIV感染相关的危险因素也存在差异,本研究对象的人群代表性存在不足,该评估工具还需在其他地区验证;④从监测数据中提取与评估工具条目相对应的变量来计算风险得分,存在不完全匹配的情况,可能高估感染风险。为了更好的对评估工具的预测能力进行考察,还需要设计更加科学严谨的队列研究进行验证。
综上所述,基于德尔菲法建立的MSM个体HIV感染风险评估工具可以较好预测MSM的个体HIV感染风险。风险得分越高,感染HIV的实际风险也越高。该评估工具可帮助MSM进行自我风险评估,从而快速直接地了解自身风险,进而改变自身危险行为;也可以帮助艾滋病预防控制机构识别高危人群,从而采取个性化地预防干预措施[7]。还需要设计更加科学严谨的队列研究进行验证和相应调整评估工具条目。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
National Health and Family Planning Commission of the People's Republic of China. 2015 China AIDS response progress report[EB/OL]. (2015-12-31)[2019-09-30]. https://www.unaids.org/sites/default/files/country/documents/CHN_narrative_report_2015.pdf.
|
| [2] |
冯一冰, 步凯, 李萌, 等. 中国男男性行为人群HIV新发感染率和相关危险因素的Meta分析[J]. 中华流行病学杂志, 2015, 36(7): 752-758. Feng YB, Bu K, Li M, et al. Meta-analysis of HIV infection incidence and risk factors among men who have sex with men in China[J]. Chin J Epidemiol, 2015, 36(7): 752-758. DOI:10.3760/cma.j.issn.0254-6450.2015.07.019 |
| [3] |
Chow EPF, Wilson DP, Zhang L. What is the potential for bisexual men in China to act as a bridge of HIV transmission to the female population? Behavioural evidence from a systematic review and Meta-analysis[J]. BMC Infect Dis, 2011, 11: 242. DOI:10.1186/1471-2334-11-242 |
| [4] |
Wang QQ, Chen XS, Yin YP, et al. HIV prevalence, incidence and risk behaviours among men who have sex with men in Yangzhou and Guangzhou, China:a cohort study[J]. J Int Aids Soc, 2014, 17(1): 18849. DOI:10.7448/ias.17.1.18849 |
| [5] |
Xu HL, Jia MH, Min XD, et al. Factors influencing HIV infection in men who have sex with men in China[J]. Asian J Androl, 2013, 15(4): 545-549. DOI:10.1038/aja.2013.51 |
| [6] |
李玲玲, 何纳. 男男性行为人群个体HIV感染风险评估模型研制进展及启示[J]. 中华预防医学杂志, 2018, 52(8): 862-868. Li LL, He N. Research progress and enlightenment of HIV infection risk assessment model in men who have sex with men[J]. Chin J Prev Med, 2018, 52(8): 862-868. DOI:10.3760/cma.j.issn.0253-9624.2018.08.016 |
| [7] |
李玲玲, 江震, 宋炜路, 等. 应用德尔菲法构建男男性行为者个体HIV感染风险评估工具[J]. 中华流行病学杂志, 2017, 38(10): 1426-1430. Li LL, Jiang Z, Song WL, et al. Development of HIV infection risk assessment tool for men who have sex with men based on Delphi method[J]. Chin J Epidemiol, 2017, 38(10): 1426-1430. DOI:10.3760/cma.j.issn.0254-6450.2017.10.026 |
| [8] |
Menza TW, Hughes JP, Celum CL, et al. Prediction of HIV acquisition among men who have sex with men[J]. Sex Transm Dis, 2009, 36(9): 547-555. DOI:10.1097/OLQ.0b013e3181a9cc41 |
| [9] |
Smith DK, Pals SL, Herbst JH, et al. Development of a clinical screening index predictive of incident HIV infection among men who have sex with men in the United States[J]. J Acquir Immune Defic Syndr, 2012, 60(4): 421-427. DOI:10.1097/QAI.0b013e318256b2f6 |
| [10] |
Hoenigl M, Weibel N, Mehta SR, et al. Development and validation of the San Diego early test score to predict acute and early HIV infection risk in men who have sex with men[J]. Clin Infect Dis, 2015, 61(3): 468-475. DOI:10.1093/cid/civ335 |
| [11] |
Jones J, Hoenigl M, Siegler AJ, et al. Assessing the performance of 3 human immunodeficiency virus incidence risk scores in a cohort of black and white men who have sex with men in the south[J]. Sex Transm Dis, 2017, 44(5): 297-302. DOI:10.1097/OLQ.0000000000000596 |
| [12] |
Luo QQ, Huang XJ, Li LL, et al. External validation of a prediction tool to estimate the risk of human immunodeficiency virus infection amongst men who have sex with men[J]. Medicine, 2019, 98(29): e16375. DOI:10.1097/MD.0000000000016375 |
 2020, Vol. 41
2020, Vol. 41