文章信息
- 胡彩红, 张梅, 张笑, 赵振平, 黄正京, 李纯, 王璇, 关云琦, 王丽敏.
- Hu Caihong, Zhang Mei, Zhang Xiao, Zhao Zhenping, Huang Zhengjing, Li Chun, Wang Xuan, Guan Yunqi, Wang Limin
- 中国成年居民就餐行为及其与肥胖的关系
- Relationship between eating behavior and obesity among Chinese adults
- 中华流行病学杂志, 2020, 41(8): 1296-1302
- Chinese Journal of Epidemiology, 2020, 41(8): 1296-1302
- http://dx.doi.org/10.3760/cma.j.cn112338-20191225-00915
-
文章历史
收稿日期: 2019-12-25
肥胖是高血压、糖尿病、心血管疾病、癌症等慢性非传染性疾病的主要危险因素,已经成为威胁全球健康的严重问题[1]。《全球非传染性疾病现状报告》显示[2],自1980-2014年全球肥胖率增长了将近1倍,2014年全球≥18岁男性肥胖率为11%、女性肥胖率为15%。我国成年居民的肥胖率也呈现上升的趋势。中国居民营养与健康状况监测结果表明,2012年与2002年相比,中国成年居民肥胖率从7.1%上升至11.9%,其中男性从6.6%上升至12.1%,女性从7.6%上升至11.7%[3]。肥胖的成因复杂,主要由遗传、环境、包括饮食行为在内的生活方式等多种因素相互作用所致[4]。本研究利用2013年中国慢性病及其危险因素监测数据,对我国≥18岁成年居民的就餐行为进行分析,并探讨就餐行为与肥胖的关系,为指导人们合理就餐,促进健康提供参考依据。
对象与方法1.研究对象:来源于2013年中国慢性病及其危险因素监测系统。该系统采用多阶段分层整群抽样的方法在全国31个省(自治区、直辖市)的298个监测县(区)随机抽取调查对象,具有全国、城乡、东中西部以及省级代表性[5]。经过数据清理,本研究共纳入171 040名调查对象。本研究通过了中国CDC伦理审查委员会的审查,所有调查对象均签署知情同意书。
2.调查内容:①问卷调查由经过培训的调查员采用面对面询问的方式进行调查,收集调查对象的社会经济状况、人口特征、包括饮食行为在内的生活方式、慢病患病及控制等信息。与本研究有关的问卷内容为过去12个月里,通常一周在不同就餐地点吃早、午、晚餐的天数。②身体测量包括身高和体重等,每种身体测量由2名测量员共同完成,在调查对象清晨空腹状态下进行。身高测量采用长度为2.0 m、精确度为0.1 cm;体重测量采用最大称量为150 kg、精确度为0.1 kg的百利达HD390电子体重计。
3.相关指标及定义:本研究将在外就餐定义为调查对象过去1年内通常每周有≥1次在食堂、餐馆等家庭以外的地方就餐或将食堂、餐馆等场所购买的食品作为正餐在家食用;过去1年内,通常某餐的就餐频率为0次/周定义为从不吃该餐。参照《中国成人超重和肥胖症预防控制指南》[6],本研究将BMI<28.0 kg/m2划分为非肥胖组,BMI≥28.0 kg/m2为肥胖组。饮酒根据2000年WHO《国际酒精消费和相关损害监测指南》[7],分为从不饮酒、非危险饮酒、危险及有害饮酒。身体活动分类按GPAQ分析指南[8],分为高、中和低水平。根据WHO推荐标准[9],蔬菜和水果摄入不足定义为日均蔬菜和水果摄入量<400 g。根据世界癌症研究基金会标准[10],将猪肉、牛肉和羊肉累计摄入≥100 g/d定义为红肉摄入过多。
4.统计学分析:采用SAS 9.4软件进行数据清理和分析,均采用复杂加权进行调整。采用Rao-Scott χ2检验比较不同特征调查对象的就餐行为和肥胖率的差异。以是否肥胖为因变量,使用基于复杂抽样设计的二分类logistic回归模型分别探讨早、午、晚餐就餐行为与肥胖的关系。分别建立单因素和多因素模型。多因素模型1调整年龄、文化程度、婚姻状况、家庭人均年收入、城乡、地区;多因素模型2在模型1的基础上进一步调整吸烟、饮酒、运动水平、蔬菜水果摄入量、红肉摄入量。整个分析过程均采用双侧检验,检验水准α=0.05。
结果1.基本情况:共纳入171 040名调查对象,其中男性占50.5%,女性占49.5%;18~、45~和≥60岁组分别有54 926人(57.5%)、66 298人(25.5%)和49 816人(17.0%);城市人口占46.2%,农村人口占53.8%;东、中、西部地区人口分别占42.5%、31.9%、25.6%;文化程度小学及以下比例最高(35.9%),大专及以上最低(10.8%)。
2.早餐就餐行为:我国成年居民不吃早餐的比例为3.3%。在吃早餐的居民中,在家和在外就餐的比例分别为83.6%和16.4%。男性在家用早餐的比例(79.2%)低于女性(88.2%),差异有统计学意义(χ2=234.10,P<0.001)。18~岁组早餐在外就餐的比例最高(22.8%),≥60岁组最低(3.5%)。早餐在外就餐比例随着文化程度的升高而升高,城市居民的早餐在外就餐比例(23.9%)高于农村(9.9%)。见表 1。
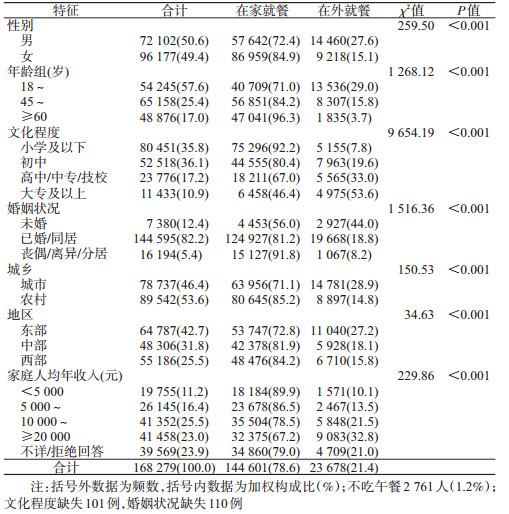
3.午餐就餐行为:我国成年居民吃午餐的比例为98.8%。在吃午餐的居民中,在家和在外就餐的比例分别为78.6%和21.4%。男性在家用午餐的比例(72.4%)低于女性(84.9%),差异有统计学意义(χ2=259.50,P<0.001)。午餐在外就餐的比例随年龄增加而降低,但随文化程度的升高而升高,城市高于农村,东部高于中、西部地区,家庭人均年收入≥20 000元在外就餐的比例最高(32.8%)。见表 2。
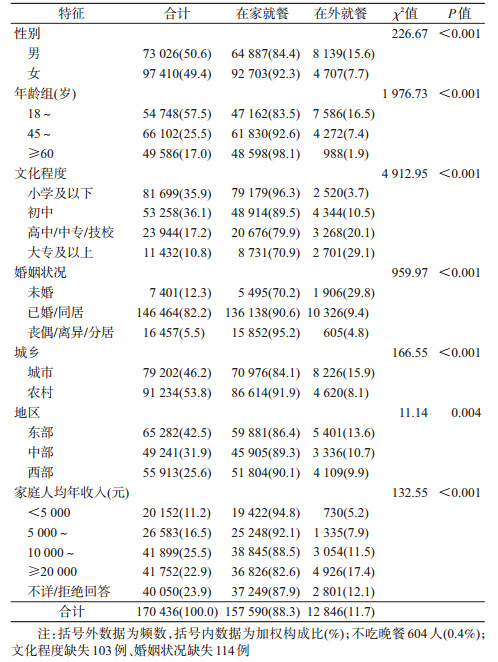
4.晚餐就餐行为:我国成年居民吃晚餐的比例为99.6%。在吃晚餐的居民中,在家和在外就餐的比例分别为88.3%和11.7%。男性晚餐在外就餐的比例(15.6%)高于女性(7.7%),差异有统计学意义(χ2=226.67,P<0.001);晚餐在外就餐的比例随年龄增加而降低,随文化程度的升高而升高,城市高于农村,东部高于中、西部地区;家庭人均年收入≥20 000元组比例最高(17.4%),<5 000元组比例最低(5.2%),各组间差异有统计学意义(χ2=132.55,P<0.001)。见表 3。
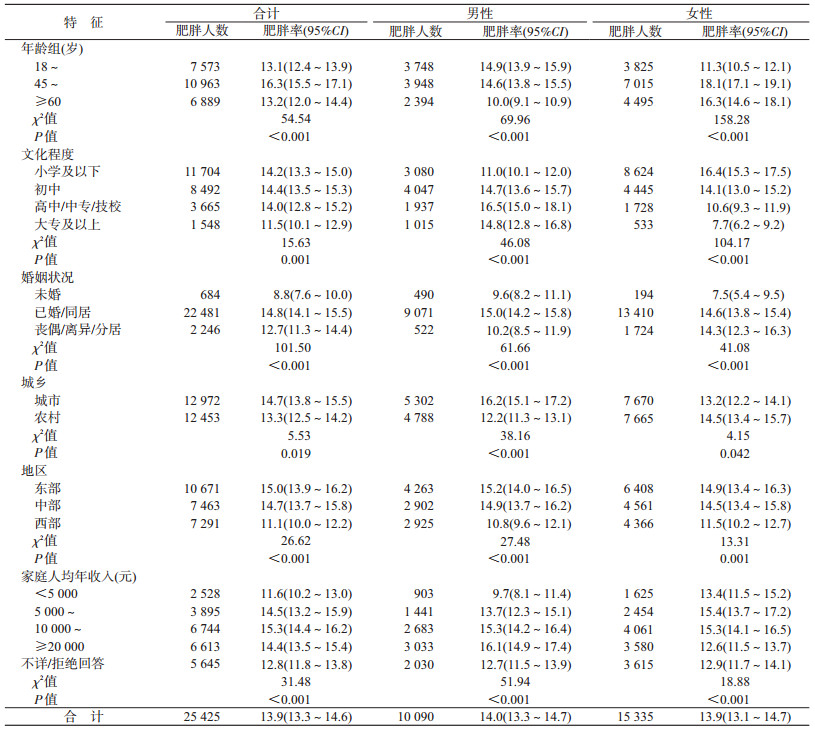
5.肥胖流行情况:男性肥胖率为14.0%,女性肥胖率为13.9%。男性18~岁组肥胖率最高(14.9%),≥60岁组肥胖率最低(10.0%);女性45~岁组肥胖率最高(18.1%),18~岁组肥胖率最低(11.3%)。男性文化程度为小学及以下组肥胖率最低,女性肥胖率随着文化程度的升高而降低。男性和女性未婚者的肥胖率均较低。男性中,城市肥胖率高于农村,女性中则相反。见表 4。
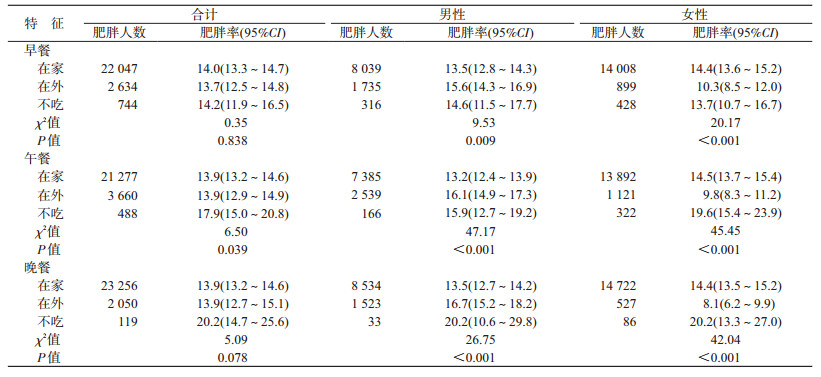
男性早餐在家就餐、在外就餐和不吃早餐者的肥胖率分别为13.5%、15.6%和14.6%,女性肥胖率分别为14.4%、10.3%和13.7%。男性午餐在家就餐、在外就餐和不吃午餐者肥胖率分别为13.2%、16.1%和15.9%;女性不吃午餐者肥胖率(19.6%)高于午餐在家就餐者(14.5%),在外就餐者肥胖率最低。无论男性还是女性,不吃晚餐者的肥胖率均高于在家就餐者和在外就餐者。见表 5。
6.就餐行为与肥胖的关系:多因素logistic回归分析结果显示,在调整年龄、文化程度、婚姻状况、家庭人均年收入、城乡、地区、吸烟、饮酒、运动水平、蔬菜水平摄入量、红肉摄入量等因素后,与早餐在家就餐者相比,无论男性还是女性,早餐在外就餐和不吃早餐与是否肥胖均无统计学意义。男性中,午餐或晚餐在外就餐者和不吃午餐或晚餐者发生肥胖的风险均高于在家就餐者;女性不吃午餐或晚餐者发生肥胖的风险高于在家就餐者,女性午餐在外就餐与是否肥胖的关联无统计学意义,晚餐在外就餐发生肥胖的风险低于在家就餐者。见表 6。
本研究对我国2013年成年居民就餐行为进行分析,发现不吃早餐者的比例为3.3%,与2002年中国居民营养与健康状况调查结果基本一致[11]。早餐通常被认为是一天中最重要的一餐,是能量和营养素的重要来源[12],但是也是最容易被忽视的一餐。本研究未发现不吃早餐与肥胖的关联,与加拿大研究结果一致[13],但过往研究对不吃早餐与肥胖风险之间的结果未达成一致[14],可能与不同国家之间早餐饮食文化差异有关。但是,不管是否影响体重,早餐的重要性都不应该被忽视。有研究显示,不吃早餐不仅会导致营养素摄入不足,还会增加糖尿病和心血管疾病等慢性病的患病风险[15-16]。因此,加强广泛的健康教育,使人们认识到早餐的必要性具有重大意义。
随着生活水平的提高,生活节奏的加快,人们在外就餐的比例越来越高,在外就餐已是人们日常生活中重要组成部分。本研究结果显示,2013年中国成年居民早、午、晚餐在外就餐的比例分别为16.4%、21.4%、11.7%,与2010年相比一日三餐在外就餐的比例(14.9%、18.3%、10.7%)均有所上升[17]。在外就餐行为与年龄、性别、城乡、文化程度有关,在外就餐比例18~岁组人群最高,男性高于女性、城市高于农村、文化程度高者高于文化程度低者,与姚业成等[18]的研究结果类似,可能与职业人群为了工作方便,选择在单位食堂或者附近餐馆就餐有关。有研究表明,不同餐馆的食物可能存在较大的差异,有些餐馆会为了改变食物的色泽、口感和风味,添加过多的油、盐和糖,或者采用油炸、煎烤等不健康的方式[19]。在外就餐增加了红肉、糖、酒精的摄入量,减少了谷物、蔬菜、水果的摄入量[20]。因此,餐馆的食物通常具有较高的能量密度、饱和脂肪酸等,在外就餐时饮食质量较差,长期在外就餐者其超重肥胖、高血压、高血脂等慢性病的发病风险增加。
本研究显示,男性午餐和晚餐在外就餐者发生肥胖的风险均高于在家就餐者,与过往研究结果类似[21-22]。女性午餐在外就餐与在家就餐者发生肥胖的风险差异无统计学意义,但女性晚餐在外就餐者发生肥胖的风险较低,巴西有研究发现女性在外就餐与超重呈负相关[21],曹可珂等[22]的研究未发现在外就餐与女性超重肥胖存在关联,可能与女性比男性更注重饮食健康及身材的管理、在外就餐时选择比较健康的饮食行为有关。本研究发现,无论男性还是女性,不吃午餐和晚餐发生肥胖的风险均较高,与西班牙研究一致[23]。但是有研究显示吃晚餐是肥胖的危险因素,尤其是晚餐吃的比较晚的人群[24]。由于本研究是横断面调查,只能反映就餐行为与肥胖的相关关系,不能反映因果关联,肥胖人群可能会为了控制体重而故意不吃午餐或晚餐。
本研究的数据来源于2013年中国慢性病及其危险因素监测数据,样本量充足,具有全国代表性,并且在分析过程中调整了年龄、文化程度、婚姻状况、家庭人均年收入、城乡、地区、吸烟、饮酒、运动水平、蔬菜水果摄入量、红肉摄入量等因素,能反映全国范围内就餐行为及其与肥胖的相关关系。本研究结果提示,应加强我国居民尤其是成年男性居民的营养宣传教育,引导人们形成良好的饮食行为,选择健康的饮食方式。近年来,随着餐饮业的发展、网上支付的便捷性以及外卖平台不断的发展,在外就餐的比例可能会逐渐上升。因此,加强对居民就餐行为的研究,分析就餐行为与肥胖以及其他慢性病的关系具有公共卫生学意义。
本研究存在一定的局限性。本研究虽然对大多数混杂因素进行了调整,但依然存在未测量的因素(如家族史),可能对研究结果产生一定的影响。本研究只针对我国成年居民正餐的就餐地点进行描述,没有研究在外就餐时主要消费的食物类型,也没有分析食物的营养摄入状况以及是否吃零食、甜品和是否饮用软饮料等因素。本研究是横断面调查,难以确定就餐行为与肥胖的因果关联,需要进一步的前瞻性队列研究来深入地探讨就餐行为与肥胖的因果关系。
综上所述,我国成年居民不同餐次就餐行为存在差异,午餐在外就餐比例最高,晚餐在外就餐比例最低。我国应该加强营养宣传教育,引导人们养成健康的饮食行为,减少在外就餐频率可能对控制我国成年男性肥胖具有重要意义。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Romieu I, Dossus L, Barquera S, et al. Energy balance and obesity:what are the main drivers?[J]. Cancer Causes Control, 2017, 28(3): 247-258. DOI:10.1007/s10552-017-0869-z |
| [2] |
World Health Organization. Global status report on noncommunicable diseases 2014[R]. Geneva: World Health Organization, 2014.
|
| [3] |
常继乐, 王宇. 中国居民营养与健康状况监测2010-2013年综合报告[M]. 北京: 北京大学医学出版社, 2016. Chang JL, Wang Y. Comprehensive report on the surveillance of nutrition and health of Chinese residents from 2010 to 2013[M]. Beijing: Peking University Medical Press, 2016. |
| [4] |
中华医学会内分泌学分会肥胖学组. 中国成人肥胖症防治专家共识[J]. 中华内分泌代谢杂志, 2011, 27(9): 711-717. Group on Obesity, Chinese Society of Endocrinology. Chinese expert consensus for prevention and treatment of obesity in adults[J]. Chin J Endocrinol Metab, 2011, 27(9): 711-717. DOI:10.3760/cma.j.issn.1000-6699.2011.09.003 |
| [5] |
赵振平, 王丽敏, 李镒冲, 等. 2013年中国慢性病及其危险因素监测系统省级代表性评价[J]. 中华预防医学杂志, 2018, 52(2): 165-169. Zhao ZP, Wang LM, Li YC, et al. Provincial representativeness assessment of China non-communicable and chronic disease risk factor surveillance system in 2013[J]. Chin J Prev Med, 2018, 52(2): 165-169. DOI:10.3760/cma.j.issn.0253-9624.2018.02.009 |
| [6] |
陈春明, 孔灵芝.中国成人超重和肥胖症预防控制指南[M].北京: 人民卫生出版社, 2006. Chen CM, Kong LZ. Guideline for prevention and control of overweight and obesity in Chinese adults[M]. Beijing: People's Medical Publishing House, 2006. |
| [7] |
World Health Organization. International guide for monitoring alcohol consumption and related harm[R]. Geneva: World Health Organization, 2000.
|
| [8] |
Armstrong T, Bull F. Development of the world health organization global physical activity questionnaire (GPAQ)[J]. J Public Health, 2006, 14(2): 66-70. DOI:10.1007/s10389-006-0024-x |
| [9] |
World Health Organization. Global action plan for the prevention and control of NCDs 2013-2020[M]. Geneva: World Health Organization, 2013.
|
| [10] |
World Cancer Research fund. Food, nutrition, physical activity, and the prevention of cancer: a global perspective[M]. Washington, DC: AICR, 2007.
|
| [11] |
马冠生, 胡小琪, 栾德春, 等. 中国居民的就餐行为[J]. 营养学报, 2005, 27(4): 272-275. Ma GS, Hu XQ, Luan DC, et al. The eating practice of people in China[J]. Acta Nutrim Sin, 2005, 27(4): 272-275. DOI:10.3321/j.issn:0512-7955.2005.04.003 |
| [12] |
Dwyer J. Defining nutritious breakfasts and their benefits[J]. J Acad Nutrit Dietet, 2014, 114(12): S5-7. DOI:10.1016/j.jand.2014.10.005 |
| [13] |
Barr SI, Difrancesco L, Fulgoni Ⅲ VL. Association of breakfast consumption with body mass index and prevalence of overweight/obesity in a nationally-representative survey of Canadian adults[J]. Nutrit J, 2015, 15: 33. DOI:10.1186/s12937-016-0151-3 |
| [14] |
Deshmukh-Taskar P, Nicklas T, Radcliffe J, et al. The relationship of breakfast skipping and type of breakfast consumed with overweight/obesity, abdominal obesity, other cardiometabolic risk factors and the metabolic syndrome in young adults. The National Health and Nutrition Examination Survey (NHANES): 1999-2006[J]. Public Health Nutrit, 2013, 16(11): 2073-2082. DOI: 10.1017/S1368980012004296.
|
| [15] |
Bi HS, Gan Y, Yang C, et al. Breakfast skipping and the risk of type 2 diabetes:a Meta-analysis of observational studies[J]. Public Health Nutrit, 2015, 18(16): 3013-3019. DOI:10.1017/S1368980015000257 |
| [16] |
Uzhova I, Fuster V, Fernández-Ortiz A, et al. The importance of breakfast in atherosclerosis disease:insights from the PESA study[J]. J Am Coll Cardiol, 2017, 70(15): 1833-1842. DOI:10.1016/j.jacc.2017.08.027 |
| [17] |
徐建伟, 陈晓荣, 李镒冲, 等. 2010年中国成年人就餐行为情况分析[J]. 中国慢性病预防与控制, 2015, 23(9): 684-686. Xu JW, Chen XR, Li YC, et al. Analysis of Chinese adults' eating behavior in 2010[J]. Chin J Prev Control Chron Dis, 2015, 23(9): 684-686. DOI:10.16386/j.cjpccd.issn.1004-6194.2015.09.012 |
| [18] |
姚业成, 宫伟彦, 宋超, 等. 2010-2012年中国成年居民在外就餐行为分析[J]. 营养学报, 2019, 41(1): 10-14. Yao YC, Gong WY, Song C, et al. Out-of home eating behavior analysis of Chinese adult residents[J]. Acta Nutrim Sin, 2019, 41(1): 10-14. DOI:10.13325/j.cnki.acta.nutr.sin.2019.01.004 |
| [19] |
Zang JJ, Luo BZ, Wang YP, et al. Eating out-of-home in adult residents in Shanghai and the nutritional differences among dining places[J]. Nutrients, 2018, 10(7): 951. DOI:10.3390/nu10070951 |
| [20] |
Vandevijvere S, Lachat C, Kolsteren P, et al. Eating out of home in Belgium:current situation and policy implications[J]. Br J Nutrit, 2009, 102(6): 921-928. DOI:10.1017/S0007114509311745 |
| [21] |
Bezerra IN, Sichieri R. Eating out of home and obesity:a Brazilian nationwide survey[J]. Public Health Nutrit, 2009, 12(11): 2037-2043. DOI:10.1017/S1368980009005710 |
| [22] |
曹可珂, 何宇纳, 杨晓光. 中国成年居民在外就餐与超重肥胖状况的关系[J]. 中华预防医学杂志, 2014(12): 1088-1092. Cao KK, He YN, Yang XG. The association between eating out of home and overweight/obesity among Chinese adults[J]. Chin J Prev Med, 2014(12): 1088-1092. DOI:10.3760/cma.j.issn.0253-9624.2014.12.014 |
| [23] |
Marín-Guerrero A, Gutiérrez-Fisac J, Guallar-Castillón P, et al. Eating behaviours and obesity in the adult population of Spain[J]. Br J Nutrit, 2008, 100(5): 1142-1148. DOI:10.1017/S0007114508966137 |
| [24] |
Ma YS, Bertone ER, Stanek Ⅲ EJ, et al. Association between eating patterns and obesity in a free-living US adult population[J]. Am J Epidemiol, 2003, 158(1): 85-92. DOI:10.1093/aje/kwg117 |
 2020, Vol. 41
2020, Vol. 41