文章信息
- 黎衍云, 胡晶晶, 程旻娜, 杨沁平, 吴菲, 付晨, 施燕.
- Li Yanyun, Hu Jingjing, Cheng Minna, Yang Qinping, Wu Fei, Fu Chen, Shi Yan
- 上海市中老年人群睡眠质量和睡眠时间与2型糖尿病患病关系研究
- Relationship between both quality and duration of sleep and type 2 diabetes in middle-aged and elderly people in Shanghai
- 中华流行病学杂志, 2020, 41(8): 1261-1265
- Chinese Journal of Epidemiology, 2020, 41(8): 1261-1265
- http://dx.doi.org/10.3760/cma.j.cn112338-20191230-00919
-
文章历史
收稿日期: 2019-12-30
2. 上海市杨浦区疾病预防控制中心 200090;
3. 国家老年疾病临床医学研究中心, 上海 200040
2. Center for Disease Control and Prevention of Yangpu District, Shanghai 200090, China;
3. National Clinical Research Center for Aging and Medicine, Shanghai 200040, China
2013年我国成年人糖尿病患病率10.9%[1],糖尿病已成为影响我国居民健康的主要慢性病之一。研究显示,睡眠质量不佳与高血压、冠心病、脑卒中等多种慢性病相关[2-3];而睡眠时间不足或者睡眠时间过多,都能显著影响死亡率,也与多种慢性病存在关联[4-7]。本研究通过对2017年上海市社区≥35岁居民2型糖尿病(T2DM)流行病学调查数据进行分析,探讨睡眠质量和睡眠时间与T2DM患病之间的关系,为T2DM的预防提供科学依据。
对象与方法1.调查对象及抽样方法:数据来自2017年上海市≥35岁居民T2DM流行病学调查,调查对象为调查前12个月在上海市居住>6个月的≥35岁常住居民,排除妊娠妇女和1型糖尿病患者。调查采用多阶段抽样,第一阶段采用系统抽样法在全市16个区中抽取7个区,第二阶段采用系统抽样法分别在每个区随机抽取3个街道/乡镇,第三阶段采用完全随机抽样法分别从每个街道/乡镇随机抽取3个居委会/行政村,第四阶段采用完全随机抽样法分别从每个居委会/行政村抽取380名符合条件的对象进行调查。
2.调查内容:包括问卷调查、身体测量和实验室检测。采用面对面的方式由经过培训且合格的工作人员对调查对象进行问卷调查,内容主要包括人口学特征(性别、年龄、文化程度、婚姻状况等)、疾病史(糖尿病患病史及家族史等)以及健康相关行为(吸烟、饮酒、运动、睡眠状况等)。身体测量包括身高、体重、腰围和血压等。实验室检测包括FPG、OGTT-2h静脉血糖、糖化血红蛋白及血脂等。
3.相关定义:睡眠质量采用匹兹堡睡眠质量指数量表(pittsburgh sleep quality index,PSQI)进行评估,该量表由7个维度组成,每个维度按0~3等级积分,累积7个维度的得分为PSQI总得分,总分范围0~21分,本研究定义PSQI得分>7分为睡眠质量差[8]。睡眠时间定义为平均每晚睡眠时间,即从晚上入睡到早上醒来之间的整个熟睡时间。经常锻炼定义为一周中≥3次,每次≥10 min的锻炼。糖尿病判定标准为FPG≥7.0 mmol/L,或者OGTT-2h静脉血糖≥11.1 mmol/L,或者患者自述被医生诊断过患有糖尿病[9]。
4.统计学分析:采用Stata 14.0软件进行数据分析。为消除样本与总体人群年龄、性别等差异,本研究使用复杂抽样加权对结果进行调整,使用2016年上海市常住人口资料作为标准人口,通过计算基础抽样权重和事后分层权重,进行复杂抽样加权处理。采用限制性立方样条曲线(restricted cubic spline,RCS)绘制PSQI得分和睡眠时间与T2DM患病的剂量-反应曲线。采用logistic回归模型分析睡眠质量和睡眠时间与T2DM患病的关系。双侧检验,以P<0.05为差异有统计学意义。
结果1.基本情况:共纳入21 472人(男性8 653人,女性12 819人),年龄(55.07±1.76)岁,T2DM患病率21.70%(95%CI:16.70~22.70)。PSQI分数为(4.09±0.10)分,12.55%(95%CI:10.77~14.58)的人群睡眠质量较差;每晚平均睡眠时间为(7.19±0.03)h。不同特征人群的T2DM患病情况见表 1。
2. PSQI得分、睡眠时间与T2DM患病剂量反应关系:采用RCS将PSQI得分和每日的睡眠时间作为连续变量纳入模型绘制剂量反应关系曲线,结果显示,PSQI得分与T2DM患病呈线性关系,PSQI越高,T2DM患病风险越大。见图 1。睡眠时间与T2DM患病呈近似“U”形关系,睡眠时间在7 h附近患病率最低,即睡眠时间<7 h,睡眠时间越短,T2DM患病率越高;睡眠时间>7 h时,睡眠时间越长,T2DM患病率越高。多因素调整后,仅发现睡眠不足增加T2DM的患病风险。见图 2。
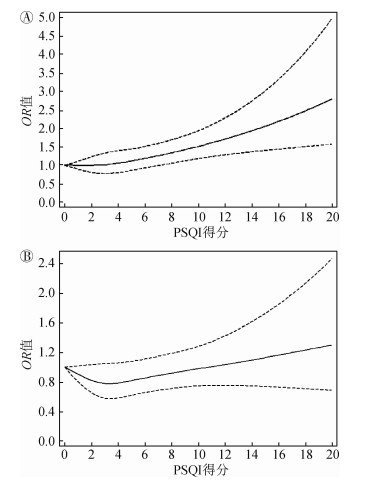
|
| 注:A.未调整混杂因素;B.调整性别、年龄、文化程度、婚姻状况、家庭月平均收入、吸烟、饮酒、BMI、体育锻炼、糖尿病家族史、高血压史、冠心病史和脑卒中史 图 1 PSQI得分与2型糖尿病的剂量反应关系 |
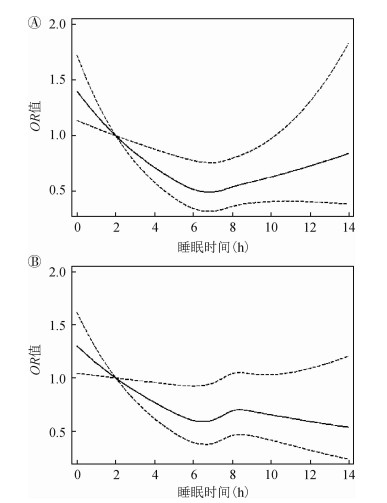
|
| 注:A.未调整混杂因素;B.调整性别、年龄、文化程度、婚姻状况、家庭月平均收入、吸烟、饮酒、BMI、体育锻炼、糖尿病家族史、高血压史、冠心病史和脑卒中史 图 2 睡眠时间与2型糖尿病的剂量反应关系 |
3.睡眠质量、睡眠时间与T2DM患病关系:睡眠质量不佳组T2DM患病率为27.77%(95%CI:21.49~35.06),高于睡眠质量好的人群(20.83%,95%CI:16.11~26.50),差异有统计学意义(F=299.87,P<0.01);调整相关混杂因素之后,差异有统计学意义(OR=1.17,95%CI:1.06~1.30,P<0.01)。睡眠时间<6、6~、7~以及≥8 h的人群T2DM患病率分别为25.11%、21.24%、19.75%和22.69%,其中7~h组最低,<6 h组最高;以睡眠7~h组作为对照组,调整相关混杂因素后,仅睡眠时间<6 h增加T2DM的患病风险(OR=1.20,95%CI:1.01~1.41,P<0.01)。见表 2。
4.睡眠质量、睡眠时间与T2DM患病分层分析:以睡眠时间为7~h且睡眠质量好作为对照组,调整相关混杂因素后,仅睡眠时间<6 h且睡眠质量差者和睡眠时间≥8 h且睡眠质量差者增加T2DM患病风险,其余组差异无统计学意义。见表 3。
随着工作、生活压力的增大以及手机等电子产品使用的增加,睡眠不足或障碍问题越来越突出,我国约有一半的人曾出现过睡眠障碍[10-11]。本研究显示,上海市中老年人群睡眠质量差的比例为12.55%,低于2007年全国慢性病及其危险因素监测调查的35.7%[12];平均每晚睡眠时间7.19 h,低于2007年全国和2010年江苏省相关调查结果[13-14]。
睡眠质量差不仅降低机体对胰岛素的敏感性,同时还会降低机体对葡萄糖的耐受,导致血糖升高,从而增加糖尿病风险[15-17]。Lee等[18]通过2.5年随访研究发现睡眠质量差与T2DM发生风险增加有关(RR=2.64,95%CI:1.03~6.78),提示睡眠质量差可能是T2DM发病的独立危险因素。Cespedes等[19]横断面调查研究结果显示,与睡眠正常的人群相比睡眠时间正常但伴有失眠者其T2DM的患病风险增加(OR=1.28,95%CI:1.02~1.61)。此外,徐州市的横断面调查发现,睡眠质量差者患T2DM的风险高于睡眠质量良好者(OR=2.46,95%CI:1.86~3.24)[20]。本研究显示,人群PSQI得分与T2DM患病风险之间存在一定的剂量反应关系,PSQI得分与T2DM患病呈正相关,睡眠质量不佳的人群T2DM患病风险增高,与上述研究结果一致。
目前国内外有关睡眠时间与T2DM之间关系的研究众多,结论也不尽相同。Lou等[21]的研究显示,调整年龄、肥胖、糖尿病家族史、饮酒、吸烟、体力活动和其他疾病后,短睡眠时间(<6 h)增加了中国人群T2DM的发生风险。Song等[22]研究却显示与之相反的结论,在调整相关混杂因素后仅提示睡眠时间过长与T2DM的风险增加有关。荟萃分析结果显示,与正常睡眠相比(7~8 h),睡眠时间过短(<6.5 h)及过长(>8.5 h)均增加T2DM发病风险[23]。本研究结果显示,随着人群睡眠时间的增加,睡眠时间与T2DM的患病风险之间呈近似“U”形分布,调整性别、年龄、文化程度、体育锻炼、糖尿病家族史等相关混杂因素后,仅睡眠时间过短(≤6 h)与T2DM有关;而对于睡眠时间过长(≥8 h)的人群,其T2DM患病率与正常睡眠时间人群相比差异无统计学意义,与既往一些研究结果一致[21, 24]。
研究发现,睡眠时间和睡眠质量是影响人群血糖水平的独立危险因素且两者之间存在交互作用[21]。本研究显示,在调整相关混杂因素后,相较于良好的睡眠质量和合适的睡眠时间,睡眠质量差只有在伴随睡眠不足(<6 h)或睡眠过多(≥8 h)的时候才与T2DM的患病风险有统计学关联,其他均无统计学意义,与国内一项研究结果一致[8],其原因尚需更多的大样本前瞻性研究证据。
本研究存在一定的局限性。首先,本研究是一项横断面研究,无法准确判定睡眠质量、睡眠时间与T2DM患病之间的因果关系;其次,作为本研究的重要暴露因素,睡眠时间是计量资料,在本研究中睡眠时间基于受访者对过去一个月的回忆,可能存在回忆偏倚。
综上所述,本研究发现睡眠质量差和睡眠时间过短与糖尿病患病风险密切相关,而睡眠过长只有在伴随睡眠质量差的情况下与糖尿病患病风险相关,相关结论仍需大样本前瞻性队列研究加以验证。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Wang LM, Gao P, Zhang M, et al. Prevalence and ethnic pattern of diabetes and prediabetes in China in 2013[J]. JAMA, 2017, 317(24): 2515-2523. DOI:10.1001/jama.2017.7596 |
| [2] |
温丽影.安徽某地区成人睡眠时间和睡眠质量与常见慢性病关系的现况研究[D].合肥: 安徽医科大学, 2016. Wen LY. Association of sleep duration and sleep quality with common chronic diseases: A cross-sectional study[D]. Hefei: Anhui Medical University, 2016. |
| [3] |
Sands-Lincoln M, Loucks EB, Lu B, et al. Sleep duration, insomnia, and coronary heart disease among postmenopausal women in the Women's health initiative[J]. J Womens Health (Larchmt), 2013, 22(6): 477-486. DOI:10.1089/jwh.2012.3918 |
| [4] |
Kripke DF, Garfinkel L, Wingard DL, et al. Mortality associated with sleep duration and insomnia[J]. Arch Gen Psychiatry, 2002, 59(2): 131-136. DOI:10.1001/archpsyc.59.2.131 |
| [5] |
Cai H, Shu XO, Xiang YB, et al. Sleep duration and mortality:a prospective study of 113138 middle-aged and elderly Chinese men and women[J]. Sleep, 2015, 38(4): 529-536. DOI:10.5665/sleep.4564 |
| [6] |
张爽, 李莲, 黄育北, 等. 成年人睡眠时间对体重增加和肥胖风险的Meta分析[J]. 中华流行病学杂志, 2015, 36(5): 519-525. Zhang S, Li L, Huang YB, et al. Meta-analysis of prospective cohort studies about sleep duration and risk of weight gain and obesity in adults[J]. Chin J Epidemiol, 2015, 36(5): 519-525. DOI:10.3760/cma.j.issn.0254-6450.2015.05.023 |
| [7] |
武海滨, 王浩, 胡如英, 等. 成年人睡眠时间与脑卒中患病关系的研究[J]. 中华流行病学杂志, 2015, 36(11): 1210-1215. Wu HB, Wang H, Hu RY, et al. Association between sleep duration and stroke in adults[J]. Chin J Epidemiol, 2015, 36(11): 1210-1215. DOI:10.3760/cma.j.issn.0254-6450.2015.11.006 |
| [8] |
张盼, 娄培安, 常桂秋, 等. 睡眠质量及时间与2型糖尿病风险交互作用的研究[J]. 中华流行病学杂志, 2014, 35(9): 990-993. Zhang P, Lou PA, Chang GQ, et al. Interaction between quality and duration of sleep on the prevalence of type 2 diabetes[J]. Chin J Epidemiol, 2014, 35(9): 990-993. DOI:10.3760/cma.j.issn.0254-6450.2014.09.004 |
| [9] |
中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2017年版)[J]. 中华糖尿病杂志, 2018, 10(1): 292-344. The Chinese Medical Association Diabetes Branch. Chinese guidelines on prevention and treatment of type 2 diabetes mellitus (2017)[J]. Chin J Diabetes Mellit, 2018, 10(1): 292-344. DOI:10.3760/cma.j.issn.1674-5809.2018.01.003 |
| [10] |
Desquilbet L, Mariotti F. Dose-response analyses using restricted cubic spline functions in public health research[J]. Stat Med, 2010, 29(9): 1037-1057. DOI:10.1002/sim.3841 |
| [11] |
冉茜. 昼夜节律失调性睡眠障碍的研究进展[J]. 实用老年医学, 2010, 24(5): 419-420. Ran Q. Progress in the research of circadian rhythm sleep disorders[J]. Prac Geriat, 2010, 24(5): 419-420. DOI:10.3969/j.issn.1003-9198.2010.05.022 |
| [12] |
殷鹏, 张梅, 李镒冲, 等. 中国15~69岁居民睡眠质量影响因素研究[J]. 中国慢性病预防与控制, 2011, 19(3): 224-225. Yin P, Zhang M, Li YC, et al. A study on risk factors for poor sleep quality among Chinese residents aged 15-69 years[J]. Chin J Prev Control Chron Dis, 2011, 19(3): 224-225. DOI:10.16386/j.cjpccd.issn.1004-6194.2011.03.001 |
| [13] |
殷鹏, 张梅, 李镒冲, 等. 中国15~69岁居民睡眠状况分析[J]. 中国慢性病预防与控制, 2011, 19(2): 152-153. Yin P, Zhang M, Li YC, et al. Analysis on characteristics of sleeping in Chinese population aged 15-69 years[J]. Chin J Prev Control Chron Dis, 2011, 19(2): 152-153. DOI:10.16386/j.cjpccd.issn.1004-6194.2011.02.006 |
| [14] |
江苏省疾病预防控制中心. 江苏省慢性病及其危险因素监测报告(2010)[M]. 南京: 南京师范大学出版社, 2013: 68-69. Jiangsu Provincial Center for Disease Control and Prevention. Report on chronic disease risk factor surveillance in Jiangsu province (2010)[M]. Nanjing: Nanjing Normal University Press, 2013: 68-69. |
| [15] |
Tuomilehto H, Peltonen M, Partinen M, et al. Sleep duration, lifestyle intervention, and incidence of type 2 diabetes in impaired glucose tolerance:The Finnish Diabetes Prevention Study[J]. Diabetes Care, 2009, 32(11): 1965-1971. DOI:10.2337/dc08-1980 |
| [16] |
Schmid SM, Hallschmid M, Jauch-Chara K, et al. Sleep loss alters basal metabolic hormone secretion and modulates the dynamic counterregulatory response to hypoglycemia[J]. J Clin Endocrinol Metab, 2007, 92(8): 3044-3051. DOI:10.1210/jc.2006-2788 |
| [17] |
Buxton OM, Pavlova M, Reid EW, et al. Sleep restriction for 1 week reduces insulin sensitivity in healthy men[J]. Diabetes, 2010, 59(9): 2126-2133. DOI:10.2337/db09-0699 |
| [18] |
Lee JA, Sunwoo S, Kim YS, et al. The effect of sleep quality on the development of type 2 diabetes in primary care patients[J]. J Korean Med Sci, 2016, 31(2): 240-246. DOI:10.3346/jkms.2016.31.2.240 |
| [19] |
Cespedes EM, Dudley KA, Sotres-Alvarez D, et al. Joint associations of insomnia and sleep duration with prevalent diabetes:the Hispanic community health study/study of Latinos (HCHS/SOL)[J]. J Diabetes, 2016, 8(3): 387-397. DOI:10.1111/1753-0407.12308 |
| [20] |
张雷, 张盼, 娄培安, 等. 睡眠质量及时间与2型糖尿病的关系研究[J]. 中华疾病控制杂志, 2012, 16(2): 117-120. Zhang L, Zhang P, Lou PA, et al. Association study of sleep quality and duration with type 2 diabetes[J]. Chin J Dis Control Prev, 2012, 16(2): 117-120. |
| [21] |
Lou PA, Chen PP, Zhang L, et al. Interaction of sleep quality and sleep duration on impaired fasting glucose:a population-based cross-sectional survey in China[J]. BMJ Open, 2014, 4(3): e004436. DOI:10.1136/bmjopen-2013-004436 |
| [22] |
Song QF, Liu XX, Zhou WH, et al. Short-term changes in sleep duration and risk of type 2 diabetes:Kailuan prospective study[J]. Medicine (Baltimore), 2016, 95(45): e5363. DOI:10.1097/MD.0000000000005363 |
| [23] |
查龙肖, 周权, 李风英, 等. 睡眠时间与2型糖尿病发病风险关系前瞻性研究的Meta分析[J]. 中国全科医学, 2016, 19(26): 3196-3203. Zha LX, Zhou Q, Li FY, et al. Relationship between length of sleep and incidence risk of type 2 diabetes:a Meta-analysis of prospective studies[J]. Chin General Pract, 2016, 19(26): 3196-3203. DOI:10.3969/j.issn.1007-9572.2016.26.014 |
| [24] |
苏健, 陶然, 周金意, 等. 成年人睡眠状况与糖尿病患病关系的研究[J]. 中华流行病学杂志, 2017, 38(5): 597-601. Su J, Tao R, Zhou JY, et al. Relationship between sleep status and the risk of diabetes in adults[J]. Chin J Epidemiol, 2017, 38(5): 597-601. DOI:10.3760/cma.j.issn.0254-6450.2017.05.008 |
 2020, Vol. 41
2020, Vol. 41





