文章信息
- 隗瑛琦, 马爱娟, 方凯, 董晶, 谢晨, 谢瑾, 姜博, 赵越, 祁琨, 董忠.
- Wei Yingqi, Ma Aijuan, Fang Kai, Dong Jing, Xie Chen, Xie Jin, Jiang Bo, Zhao Yue, Qi Kun, Dong Zhong
- 北京市18~79岁非糖尿病患者睡眠状况与糖化血红蛋白水平的关联研究
- Association between sleep and serum hemoglobin A1c in nondiabetic population in Beijing
- 中华流行病学杂志, 2020, 41(8): 1256-1260
- Chinese Journal of Epidemiology, 2020, 41(8): 1256-1260
- http://dx.doi.org/10.3760/cma.j.cn112338-20191224-00911
-
文章历史
收稿日期: 2019-12-24
不良的睡眠状况是肥胖、血脂异常、心脑血管疾病的危险因素[1],2型糖尿病患者良好的睡眠有利于糖代谢的调节[2-3]。糖化血红蛋白(hemoglobin,HbA1c)是非糖尿病患者的患病风险评估的重要指标[4]。研究发现,睡眠时间可能与2型糖尿病发生风险存在“U”形关联[5],然而在非糖尿病患者人群中,针对睡眠时间及入睡困难、早醒、打鼾等多种睡眠问题对HbA1c的影响结论尚不明确[6-7]。本研究利用2017年北京市成年人慢性病及危险因素调查,探讨18~79岁非糖尿病居民睡眠状况与血清HbA1c水平的关系。
对象与方法1.研究对象:2017年北京市成年人慢性病与危险因素调查采用多阶段分层整群随机抽样方法,收集13 240名18~79岁常住居民信息,具体抽样方法及调查内容见相关文献[8],本次调查通过北京市疾病预防控制中心伦理委员会审核[2017(5)号],调查对象均签署知情同意书。本研究选取不符合糖尿病定义的受访者作为研究对象。
2.调查方法:面对面问卷调查收集人口学信息、慢性病及危险因素、睡眠时长及问题等。空腹≥10 h后于清晨采集静脉血5 ml,30 min内分离血清2~8 ℃保存并在当日检测,HbA1c采用免疫比浊法测定,最终结果以HbA1c(%)表示,检测仪器为日立7600型全自动生化分析仪。
3.指标定义:①糖尿病定义为本次监测FPG≥7.0 mmol/L,和(或)自报曾被社区卫生服务中心或以上医院的医生诊断为糖尿病[9]。以5.7%作为切点将研究对象分为HbA1c较高组(≥5.7%)和较低组(<5.7%)[10]。②睡眠时间定义为自述平均每日包括午睡在内的累计睡眠时间[11];睡眠问题为自述30 d内每周≥3 d出现打鼾/窒息、入睡困难(30 min内无法入睡)、中间觉醒≥2次、早醒(较自身睡眠规律的苏醒时间提前醒来且不能再入睡)或服用安眠药任1种情况。③根据《中国成人超重和肥胖预防指南》[12]正常体重定义为18.5 kg/m2≤BMI<24 kg/m2,BMI≥24.0 kg/m2统称为超重肥胖。④高血压及血脂异常诊断分别参考相关指南[13-14]。
4.统计学分析:使用SPSS 21.0软件进行统计分析,计量资料采用x±s或四分位数描述,计数资料采用频数和构成比描述。除性别和年龄外的人口学特征变量,组间比较均在调整性别和年龄后进行差异性检验。采用复杂抽样模块进行HbA1c加权平均数估算,权重为抽样权重和事后分层权重乘积[15]。不同性别、睡眠问题与HbA1c的关联应用非参数Mann-Whitney检验。构建复杂抽样多因素logistic回归模型,分析睡眠问题是否与HbA1c较高有关;考虑到性别、年龄对睡眠行为及HbA1c水平存在影响,分别以性别和年龄作为分层变量,以HbA1c分组作为因变量,探讨睡眠行为在不同性别、不同年龄层间对HbA1c水平的影响。以上统计学检验均采用双侧检验,检验水准α=0.05。
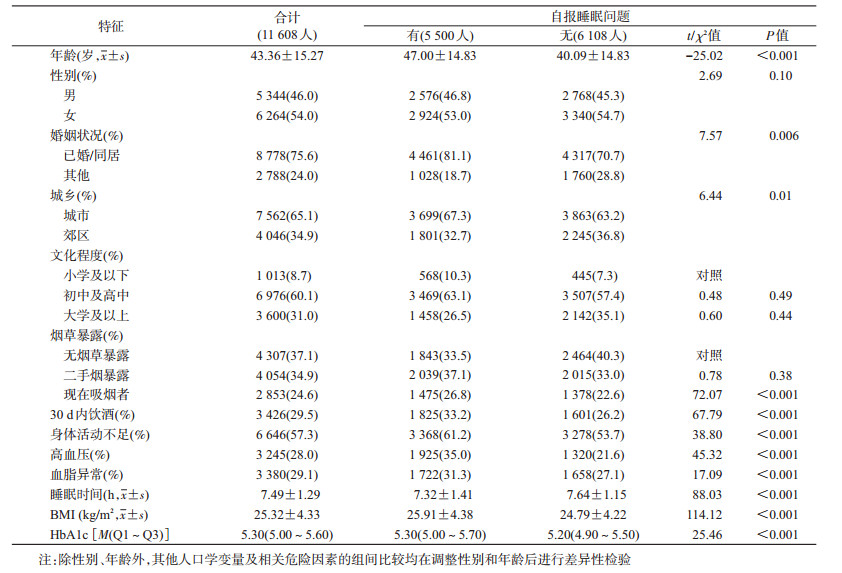
结果1.基本情况:共纳入11 608名非糖尿病患者,年龄(43.36±15.27)岁,男性5 344人(46.0%)。存在睡眠问题对象占47.38%,其年龄、婚姻状况、城乡分布等人口学特征与无睡眠问题者差异有统计学意义(P<0.01)。调整性别、年龄后,高血压、血脂异常率、现在吸烟率、30 d内饮酒率、体力活动不足率、BMI高于无睡眠问题组(P<0.01)。有睡眠问题人群每日睡眠时长低于无睡眠问题者且HbA1c水平高于无睡眠问题人群(P<0.01)。见表 1。
2.睡眠时间与HbA1c水平的趋势分析:经加权分析,随着睡眠时间的增加,血清HbA1c水平出现显著波动(F=413.06,P<0.01)。睡眠8 h/d的研究对象血清HbA1c平均为5.28%,相比于睡眠5~7 h/d研究对象低0.14%、0.12%和0.04%,差异有统计学意义(P<0.01)(图 1)。睡眠时间超过12 h/d的人群高血压、血脂异常、超重肥胖等慢病患者居多,且仅有49人,将该部分数据剔除后,不同睡眠时间人群HbA1c水平的差异仍然存在(F=530.63,P<0.01)。

|
| 图 1 北京市18~79岁非糖尿病患者每日睡眠时长与HbA1c的关联 |
3.有无睡眠问题者HbA1c随年龄的变化趋势:经加权分析,研究人群血清HbA1c水平随年龄增加而升高。<60岁有睡眠问题人群的HbA1c水平高于无睡眠问题人群,≥60岁无睡眠问题人群平均HbA1c水平较高,组间差异有统计学意义(t=358.3,P<0.01)(图 2)。

|
| 图 2 北京市18~79岁非糖尿病患者不同年龄睡眠问题与HbA1c的关联 |
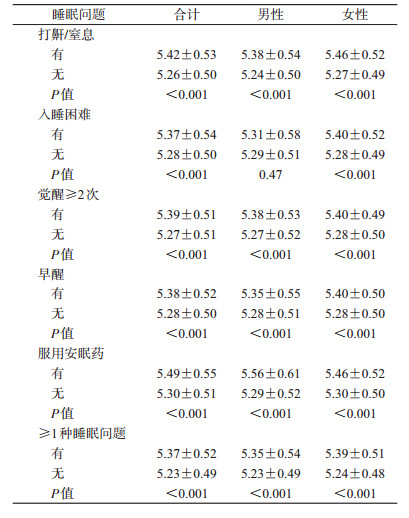
4.不同类型睡眠问题与HbA1c的关系:无论性别,存在≥1种睡眠问题人群的HbA1c水平高于无睡眠问题者(U=15.11,P<0.001);5种常见睡眠问题均可能影响女性HbA1c水平(P<0.001);除入睡困难外,男性HbA1c水平与另外4种睡眠问题有关(P<0.001)。见表 2。
5.睡眠问题与HbA1c的关联程度及分层分析:在调整协变量后发现,存在≥1种睡眠问题(OR=1.21,95%CI:1.03~1.41)和打鼾/窒息与HbA1c水平较高(≥5.7%)有关(OR=1.37,95%CI:1.16~1.61),其他4种睡眠问题与HbA1c水平关联无统计学意义(P>0.05)。以性别分层,无论男女性HbA1c水平均受打鼾/窒息影响;<45及45~岁组打鼾/窒息与高HbA1c升高的关联有统计学意义,而≥60岁组中无统计学意义。见表 3。
本研究结果显示,每日睡眠8 h的非糖尿病患者HbA1c处于较低水平(5.28%),这与既往研究发现结果相似。一项系统综述发现,睡眠时长与2型糖尿病发生风险存在“U”形关联,每天睡眠时长处于7~8 h的人群患糖尿病风险最低,睡眠过长或过短与血糖水平上升有密切关联[5]。既往研究发现,>45岁非糖尿病患者,睡眠时间过短将造成FPG和HbA1c水平上升并增加糖尿病前期的发生风险[16];青少年夜间睡眠时间过长与HbA1c水平呈现正相关[17],可见睡眠时长在不同年龄段均可影响长期血糖水平。实验室研究发现,限制睡眠将抑制胰岛素分泌,扰乱多种激素稳态,从而影响血糖代谢;使体内白介素-6和C-反应蛋白水平上升,长期处于低水平炎症状态,导致糖尿病的发生[18-19]。因此,睡眠时长过低和过高的成年人,应关注自身HbA1c水平并调整睡眠时间至8 h。
本研究发现非糖尿病患者血清HbA1c水平随年龄增加而升高,与既往研究结果相似[20]。本研究发现<60岁有睡眠问题人群的HbA1c水平较高,而≥60岁睡眠问题与HbA1c关联相反,打破了年龄组间睡眠问题与HbA1c水平关联趋势。Pani等[21]发现对于睡眠质量的自述,老年人更倾向于回答睡眠质量好,这可能导致本研究老年人睡眠问题与HbA1c水平的关联被模糊,未来需要进一步利用客观手段观察睡眠在不同年龄人群中对HbA1c水平的影响。
有研究认为5.7%作为HbA1c的切点对于识别糖尿病前期的高危人群具有较高的灵敏度和特异度[10],故本研究以5.7%为切点将非糖尿病人群定义为HbA1c较高(≥5.7%)和较低(<5.7%)组。分析发现,存在打鼾/窒息的非糖尿病患者,其HbA1c较高的风险高于无以上睡眠问题者。针对打鼾/窒息这一睡眠问题,Whitaker等[6]应用多导睡眠图和体动记录仪评价睡眠状态,发现严重的阻塞性睡眠呼吸暂停综合征(obstructive sleep apnea)或血氧不足使非糖尿病患者HbA1c升高。一项针对OSA患者的研究发现,非糖尿病患者睡眠窒息严重程度与HbA1c升高有关[22]。Engeda等[23]在>30岁人群中发现睡眠中觉醒、早醒与糖尿病前期有关。可能因为样本量、研究设计等差异,本研究未发现上述睡眠问题与HbA1c的关联,虽然具体关联仍需进一步研究验证,但相关研究结果仍提示睡眠问题者关注HbA1c水平,以降低因长期睡眠问题导致糖尿病发生增加的风险。
本研究存在一定局限性。首先,本研究为横断面研究,不能验证睡眠与血清学指标的因果关联,还需要做进一步的前瞻性研究加以论证。第二,本研究通过调查对象自报的方式收集睡眠时长及问题的资料,可能存在偏倚,应采用客观手段如佩戴加速度测量器等方式连续测量睡眠行为,提供更为客观深入的证据。第三,睡眠易受多种因素影响,如精神心理因素、药物,导致短期内变异程度大,本研究询问近30 d内的睡眠情况,可能对了解其长期睡眠状况不甚准确。
综上所述,2017年北京市18~79岁非糖尿病患者睡眠时间长短及存在睡眠问题可能与血清HbA1c水平较高有关,提示今后指导居民在关注不良睡眠状态的同时应关注其对健康的影响,以减少因此带来的健康损害。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Itani O, Jike M, Watanabe N, et al. Short sleep duration and health outcomes:a systematic review, Meta-analysis, and Meta-regression[J]. Sleep Med, 2017, 32: 246-256. DOI:10.1016/j.sleep.2016.08.006 |
| [2] |
Zhu BQ, Hershberger PE, Kapella MC, et al. The relationship between sleep disturbance and glycaemic control in adults with type 2 diabetes:An integrative review[J]. J Clin Nurs, 2017, 26(23/24): 4053-4064. DOI:10.1111/jocn.13899 |
| [3] |
热娜古丽·斯迪克, 张洁, 张丽, 等. 2型糖尿病患者主客观睡眠质量与血糖控制的相关性分析[J]. 山东医药, 2019, 59(14): 43-45. Sidike G, Zhang J, Zhang L, et al. The association between subjective and objective sleep quality and blood-glucose control among type 2 diabetes patients[J]. Shandong Med J, 2019, 59(14): 43-45. DOI:10.3969/j.issn.1002-266X |
| [4] |
Gillett MJ. International Expert Committee report on the role of the A1c assay in the diagnosis of diabetes:Diabetes Care 2009;32(7):1327-1334[J]. Clin Biochem Rev, 2009, 30(4): 197-200. |
| [5] |
Shan ZL, Ma HF, Xie ML, et al. Sleep duration and risk of type 2 diabetes:a Meta-analysis of prospective studies[J]. Diabetes Care, 2015, 38(3): 529-537. DOI:10.2337/dc14-2073 |
| [6] |
Whitaker KM, Lutsey PL, Ogilvie RP, et al. Associations between polysomnography and actigraphy-based sleep indices and glycemic control among those with and without type 2 diabetes:the Multi-Ethnic Study of Atherosclerosis[J]. Sleep, 2018, 41(11): zsy172. DOI:10.1093/sleep/zsy172 |
| [7] |
刘凯坤, 黄改荣. 睡眠呼吸紊乱对各睡眠时期血糖变化的影响[J]. 中国卫生检验杂志, 2019, 29(3): 314-316. Liu KK, Huang GR. Effect of sleep disordered breathing on changes of blood glucose during sleep stages[J]. Chin J Health Lab Technol, 2019, 29(3): 314-316. |
| [8] |
马爱娟, 董忠, 李航, 等. 北京市2014年成年人吸烟及危害认知现况调查[J]. 中华流行病学杂志, 2016, 37(9): 1233-1237. Ma AJ, Dong Z, Li H, et al. Current smoking status and awareness of tobacco hazard in adults in Beijing, 2014[J]. Chin J Epidemiol, 2016, 37(9): 1233-1237. DOI:10.3760/cma.j.issn.0254-6450.2016.09.010 |
| [9] |
中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2017年版)[J]. 中华糖尿病杂志, 2018, 10(1): 4-67. The Chinese Medical Association of Diabetes Learn Branch. Guidelines for the prevention and treatment of type 2 diabetes in China[J]. Chin J Diabetes Mell, 2018, 10(1): 4-67. DOI:10.3760/cma.j.issn.1674-5809.2018.01.003 |
| [10] |
Hong JW, Ku CR, Noh JH, et al. Association between self-reported smoking and hemoglobin A1c in a Korean population without diabetes:the 2011-2012 Korean national health and nutrition examination survey[J]. PLoS One, 2015, 10(5): e0126746. DOI:10.1371/journal.pone.0126746 |
| [11] |
张义成, 高丛丛, 陈希, 等. 山东省成年居民业余锻炼及静态行为和睡眠时间及其与高血压和糖尿病患病关系[J]. 中国公共卫生, 2018, 34(6): 803-807. Zhang YC, Gao CC, Chen X, et al. Leisure-time exercise, sedentary behavior and sleeping time and their relationships with hypertension and diabetes among adult residents in Shandong province[J]. Chin J Public Health, 2018, 34(6): 803-807. DOI:10.11847/zgggws1118463 |
| [12] |
陈春明, 孔灵芝. 中国成人超重和肥胖症预防控制指南[M]. 北京: 人民卫生出版社, 2006: 1-36. Chen CM, Kong LZ. Guidelines for prevention and control of overweight and obesity in Chinese adults[M]. Beijing: People's Medical Publishing House, 2006: 1-36. |
| [13] |
中国高血压防治指南修订委员会. 中国高血压防治指南2010[J]. 中国医学前沿杂志:电子版, 2011, 3(5): 42-93. Writing Group of 2010 Chinese Guidelines for the Management of hypertension. 2010 Chinese guidelines for the management of hypertension[J]. Chin J Front Med Sci:Electr Ver, 2011, 3(5): 42-93. DOI:10.3969/j.issn.1674-7372.2011.05.011 |
| [14] |
中国成人血脂异常防治指南修订联合委员会. 中国成人血脂异常防治指南(2016年修订版)[J]. 中华健康管理学杂志, 2017, 11(1): 7-28. Joint Committee Issued Chinese Guideline for the Dyslipidemia. 2016 Chinese guideline for the management of dyslipidemia in adults[J]. Chin J Health Manag, 2017, 11(1): 7-28. DOI:10.3760/j.issn.1674-0815.2017.01.003 |
| [15] |
马爱娟, 董忠. 北京市老年人血清同型半胱氨酸水平及其影响因素研究[J]. 中国慢性病预防与控制, 2019, 27(1): 11-15. Ma AJ, Dong Z. Investigation of serum homocysteine levels and related risk factors of the elderly in Beijing[J]. Chin J Prev Control Chron Dis, 2019, 27(1): 11-15. DOI:10.16386/j.cjpccd.issn.1004-6194.2019.01.003 |
| [16] |
Yan MM, Fu Z, Qin TT, et al. Associations of sleep duration and prediabetes prevalence in a middle-aged and elderly Chinese population with regard to age and hypertension:The China Health and Retirement Longitudinal Study baseline survey[J]. J Diabetes, 2018, 10(11): 847-856. DOI:10.1111/1753-0407.12662 |
| [17] |
Guedes LG, Abreu GDA, Bloch KV. Self-reported nocturnal sleep duration and glycosylated hemoglobin A in the Study of Cardiovascular Risks in Adolescents (ERICA)[J]. Sleep Med, 2018, 47: 60-65. DOI:10.1016/j.sleep.2018.03.013 |
| [18] |
Byberg S, Hansen AL, Christensen DL, et al. Sleep duration and sleep quality are associated differently with alterations of glucose homeostasis[J]. Diabet Med, 2012, 29(9): e354-360. DOI:10.1111/j.1464-5491.2012.03711.x |
| [19] |
Wang X, Bao W, Liu J, et al. Inflammatory markers and risk of type 2 diabetes:a systematic review and Meta-analysis[J]. Diabetes Care, 2013, 36(1): 166-175. DOI:10.2337/dc12-0702 |
| [20] |
Roth J, Müller N, Lehmann T, et al. HbA1c and age in non-diabetic subjects:an ignored association?[J]. Exp Clin Endocrinol Diabetes, 2016, 124(10): 637-642. DOI:10.1055/s-0042-105440 |
| [21] |
Pani LN, Korenda L, Meigs JB, et al. Effect of aging on A1c levels in individuals without diabetes:evidence from the framingham offspring study and the national health and nutrition examination survey 2001-2004[J]. Diabetes Care, 2008, 31(10): 1991-1996. DOI:10.2337/dc08-0577 |
| [22] |
Kurosawa H, Saisho Y, Fukunaga K, et al. Association between severity of obstructive sleep apnea and glycated hemoglobin level in Japanese individuals with and without diabetes[J]. Endocr J, 2018, 65(1): 121-127. DOI:10.1507/endocrj.EJ17-0356 |
| [23] |
Engeda J, Mezuk B, Ratliff S, et al. Association between duration and quality of sleep and the risk of pre-diabetes:evidence from NHANES[J]. Diabet Med, 2013, 30(6): 676-680. DOI:10.1111/dme.12165 |
 2020, Vol. 41
2020, Vol. 41