文章信息
- 马爱娟, 方凯, 隗瑛琦, 姜博, 董晶, 谢晨, 董忠.
- Ma Aijuan, Fang Kai, Wei Yingqi, Jiang Bo, Dong Jing, Xie Chen, Dong Zhong
- 北京市成年人睡眠问题与血脂异常关系的研究
- Study on the relationship between sleep-related problems and dyslipidemia among adults in Beijing
- 中华流行病学杂志, 2020, 41(8): 1250-1255
- Chinese Journal of Epidemiology, 2020, 41(8): 1250-1255
- http://dx.doi.org/10.3760/cma.j.cn112338-20191224-00909
-
文章历史
收稿日期: 2019-12-24
良好睡眠是保证身心健康的重要基石。睡眠障碍严重损害人们的身心健康,降低患者的生活质量,甚至诱发意外操作事故而危及个人及公共安全[1-2],对个人、家庭和社会都造成严重的负担。由于人们对自身健康关注度的不断提高,越来越多的人开始注重睡眠质量问题。早期发现与及时治疗睡眠障碍,不仅能够恢复正常睡眠与觉醒节律,而且有助于发挥睡眠的各种生理功能[2]。研究表明,睡眠问题会增加糖尿病、高血压等的发生风险[2-4],但关于睡眠问题与血脂异常的关系,研究结果不一致[5-6]。本研究利用2017年北京市成年人慢性病及其危险因素监测资料,分析北京市成年人打鼾、入睡困难、夜间觉醒、早醒和服安眠药等睡眠问题现况,并探讨与血脂异常的关系,为有效预防血脂异常提供科学依据。
对象与方法1.研究对象:北京市18~79岁常住居民(指过去1年内在北京市居住时间累积超过6个月)。现场调查时间为2017年8-12月。本次调查排除精神疾病患者、聋哑人、严重健康问题患者及不能参与调查者。本研究通过北京市疾病预防控制中心伦理委员会审核[2017(5)号]。调查对象均签署知情同意书。
2.抽样方法:本研究利用2017年北京市成年人慢性病及其危险因素监测的数据资料。采用多阶段分层整群随机抽样方法抽取样本,样本量计算公式:
3.调查内容及方式:调查内容包括问卷调查、体格测量和实验室检查3个部分。问卷调查由经过统一培训且合格的调查员以面对面的方式进行,包括人口学特征、慢性病患病及其行为危险因素等内容。采用标准法测量身高和体重等。空腹>10 h后采集清晨空腹静脉血5 ml,分离胶促凝管采血,取血30 min内离心分离血清单独保存(离心机半径为13.5 cm,转速为3 000 r/min),冰盒内运送,2~8 ℃保存运输,当日检测完毕。TC采用胆固醇氧化酶法,TG采用磷酸甘油氧化酶法,HDL-C和LDL-C采用过氧化氢酶法进行检测,采用的仪器均为日立7600型全自动生化仪(日本日立公司)[9]。严格按照实验室质控标准进行检测。
4.诊断标准:
(1)血脂异常定义:根据《中国成人血脂异常防治指南(2016年修订版)》[10],高TC血症指TC≥6.2 mmol/L,高LDL-C血症指LDL-C≥4.1 mmol/L,低HDL-C血症指HDL-C<1.0 mmol/L,高TG血症指TG≥2.3 mmol/L,以上四项任何一项异常即为血脂异常。
(2)睡眠问题:指出现打鼾、入睡困难、夜间觉醒、早醒或服用安眠药中的任意一种为存在睡眠问题;①打鼾:指过去30 d内,每周≥3 d出现打鼾或窒息、憋气;②入睡困难:指过去30 d内,每周≥3 d出现入睡困难,入睡时间>30 min;③夜间觉醒:指过去30 d内,每周≥3 d出现中间觉醒≥2次;④早醒:指过去30 d内,每周≥3 d比通常早上起床时间提前醒来并难以重新入睡;⑤服安眠药:指过去30 d内,≥1 d服用安眠药(西药或中药)以帮助睡眠。
(3)吸烟:调查时存在吸烟行为的人[7]。
(4)超重肥胖:BMI(kg/m2)=体重(kg)/身高(m)2,BMI≥24.0 kg/m2为超重肥胖[11]。
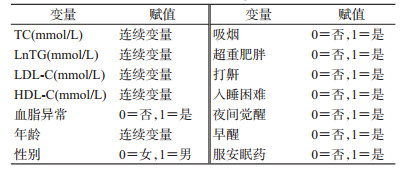
5.统计学分析:使用EpiData 3.1软件对调查问卷进行双录入。采用SPSS 20.0统计软件进行数据清理和分析。TG水平采用自然对数转换(lnTG)以满足正态分布,其余连续变量均满足正态分布。权重为抽样权重和事后分层权重乘积。针对每个调查对象计算抽样权重的过程:依次计算调查对象在各阶段所属样本单元的抽样权重,再计算这些权重的乘积作为最终抽样权重[12]。事后分层权重:采用2017年北京市公安局人口数据计算各年龄、性别的权重,每层事后分层权重值的计算公式:标准人口在第K层的人口数/样本在第K层的人口数[7]。结果部分除一般情况外,均计算复杂样本的加权均数、中位数(M)和加权率。构建复杂抽样的一般线性模型,TC、LnTG、LDL-C、HDL-C水平分别为因变量;构建复杂抽样的二元logistic回归模型,血脂异常为因变量;一般线性模型和logistic回归模型中,因子均为性别、现在吸烟、超重肥胖、睡眠问题、打鼾、入睡困难、夜间觉醒、早醒和服安眠药,协变量均为年龄(赋值见表 1),全部因子和协变量均纳入模型进行分析。正态分布的计量资料用x±s表示,两组间比较采用复杂抽样的一般线性模型;非正态分布的计量资料用M和四分位数间距(P25~P75)表示。计数资料采用百分率(%)及其95%CI表示,组间比较用Rao-Scott χ2检验。检验水准α=0.05。
1.一般情况:共收集问卷13 259份,剔除BMI、吸烟等主要变量缺失者,有效问卷13 188份,有效率为99.5%。年龄为18~79(44.8±15.5)岁。其中男性6 128人(46.5%),女性7 060人(53.5%)。吸烟者3 281人(24.9%),超重肥胖者7 819人(59.3%)。
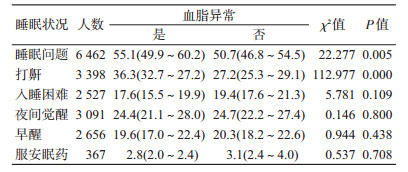
2.睡眠问题情况:存在睡眠问题的比例为52.1%,打鼾、入睡困难、夜间觉醒、早醒和服用安眠药的比例分别为30.1%(95%CI:27.9%~32.3%)、18.8%(95%CI:17.2%~20.6%)、24.6%(95%CI:22.0%~27.4%)、20.1%(95%CI:17.9%~22.4%)和3.0%(95%CI:2.4%~3.8%)。血脂异常患者打鼾、有睡眠问题的比例明显高于血脂正常者(P<0.05)。见表 2。
3.睡眠问题与血脂水平的关系:
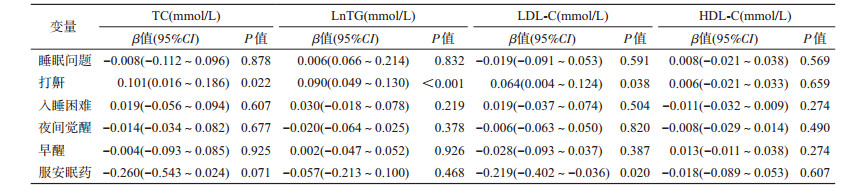
(1)不同睡眠问题者的血脂水平:有睡眠问题者,TC和TG水平均高于无睡眠问题者(P<0.05)。打鼾者TC、TG、LDL-C水平均高于不打鼾者(P<0.05)。入睡困难者HDL-C水平高于非入睡困难者(P<0.05)。夜间觉醒者TC、HDL-C水平高于无夜间觉醒者(P<0.05)。早醒者HDL-C水平高于无早醒者(P<0.05)。服用安眠药者LDL-C水平低于不服安眠药者(P<0.05)。见表 3。
(2)血脂水平影响因素的一般线性模型分析:控制年龄、性别、城乡、吸烟及超重肥胖等潜在混杂因素后,打鼾与TC、TG和LDL-C水平呈正相关(P<0.05)。服安眠药与LDL-C水平呈负相关(P<0.05)。见表 4。
4.睡眠问题与血脂异常的关系:
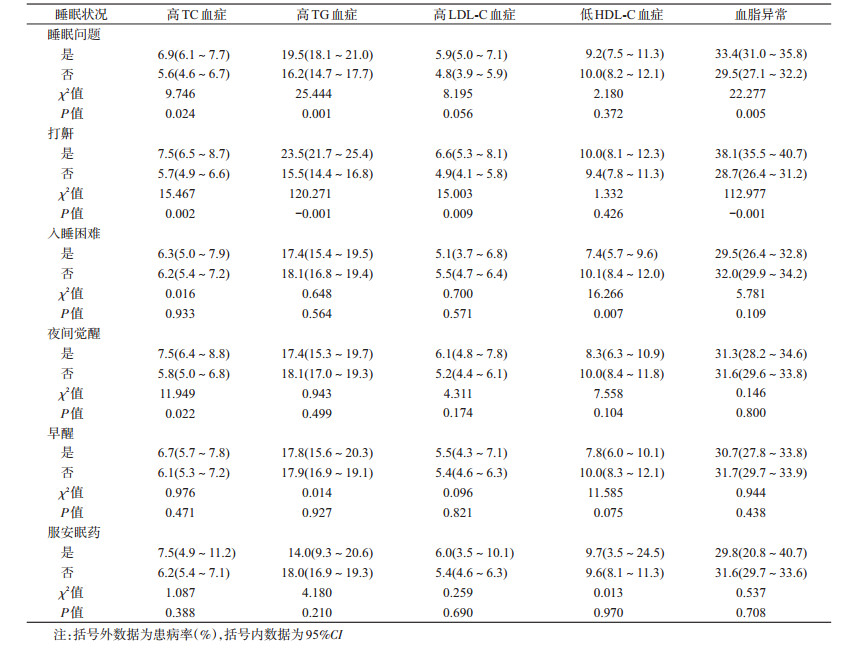
(1)不同睡眠问题者血脂异常患病率:有睡眠问题者,高TC血症、高TG血症和血脂异常患病率均高于无睡眠问题者(P<0.05)。打鼾者高TC血症、高TG血症、低LDL-C血症和血脂异常的患病率均高于不打鼾者(P<0.05)。入睡困难者高HDL-C血症患病率低于无入睡困难者(P<0.05)。夜间觉醒者高TC血症患病率明显高于无夜间觉醒者(P<0.05)。见表 5。
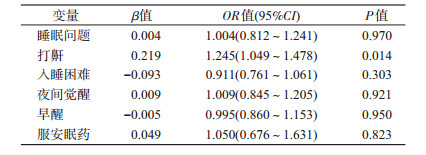
(2)血脂异常影响因素的logistic回归模型分析:控制年龄、性别、城乡、吸烟及超重肥胖等潜在混杂因素后,打鼾是血脂异常的危险因素,OR=1.248,P<0.05。见表 6。
睡眠是人们健康和幸福的基本要素,睡眠的质量会影响认知功能、身心状况和生活质量[2]。北京市成年人睡眠问题的比例为52.1%,主要睡眠问题是打鼾,且血脂异常患者明显高于血脂正常者。提示北京市成年人睡眠问题,尤其是打鼾问题应引起重视。打鼾引起TC、TG和LDL水平升高,高TC血症、高TG血症和高LDL-C血症患病率明显高于无打鼾者。一般线性模型和logistic回归结果显示,在调整了年龄、性别、吸烟和超重肥胖等潜在的混杂因素后,打鼾与TC、TG和LDL-C水平呈正相关,是血脂异常的独立危险因素,与夏艳杰等[6]的横断面调查研究结果一致。打鼾是呼吸过程中气流通过窄小的上呼吸道气流振动周围软组织而发出的一种声音,气道阻塞越重,打鼾越严重[13]。脑中可激发呼吸的化学物质会在打鼾严重时停止作用,当缺乏这种物质作用时,人们通常会停止呼吸。而当呼吸暂时停止时,人们体内的含氧量将急剧下降,对氧气需求旺盛的心肌细胞就会发生损伤。低氧会引起交感神经兴奋、血糖血脂代谢紊乱等,严重可致心力衰竭[14]。因此,经常打鼾者应密切关注自身血脂水平,尤其是TC和TG水平,以实现血脂异常和心血管病的早期预防;同时应积极改善睡眠状况,但睡眠障碍原因错综复杂,除了生理因素外,还包括社会因素、心理因素、慢性躯体疾病、药物因素等[2],应采取综合干预措施,提高睡眠质量,改善健康状况。
失眠是指尽管有合适的睡眠机会和睡眠环境,依然对睡眠时间和(或)质量感到不满足,并且影响日间社会功能的一种主观体验。主要症状表现为入睡困难(入睡潜伏期超过30 min)、睡眠维持障碍(整夜觉醒次数≥2次)、早醒等[15-16]。失眠是最为常见的睡眠问题之一。长期失眠影响个体的正常生活和工作,增加罹患各种健康问题的风险。一项横断面调查显示[17],在控制潜在的混杂因素后,经常夜间觉醒与高TC血症和血脂异常有关。但本研究中,单因素分析显示经常夜间觉醒可引起TC水平升高和高TC血症患病率升高,而控制年龄、性别、吸烟、超重肥胖等潜在混杂因素后,未发现经常夜间觉醒与TC水平升高或血脂异常有关。同时,本研究显示夜间觉醒、早醒和入睡困难三者均引起HDL-C水平升高,且入睡困难导致低HDL-C患病率降低,但在控制年龄、性别、吸烟、超重肥胖等潜在的混杂因素后,未发现三者与HDL-C水平或血脂异常有关。这与一项针对中国汉族人群的横断面调查研究的发现[18],即在调整年龄、性别、文化程度、收入、吸烟、饮酒、食盐摄入、体力活动和BMI等潜在的混杂因素后,失眠与低HDL-C血症仍然有关不一致。这些均有待于进一步研究。目前针对失眠的治疗仍以药物为主[19],虽然本研究未发现服用安眠药对LDL-C水平的不利影响,但考虑到长期服用安眠药的其他副作用,建议失眠患者遵医嘱服药,同时采用增加运动、音乐放松等方式提高睡眠质量,减少失眠对健康的影响。
综上所述,北京市成年人睡眠问题严重,主要睡眠问题是打鼾和夜间觉醒。打鼾与TC、TG和LDL-C水平呈正相关,是血脂异常的危险因素。因此,有睡眠问题者应密切关注自身血脂水平,通过综合干预措施,提高睡眠质量,改善健康状况。但因本研究为横断面调查,存在一定的局限性,需通过队列研究进一步探讨睡眠问题与血脂异常的因果关系及影响机制。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Motlagh SJ, Shabany M, Haghighi KS, et al. Relationship between sleep quality, obstructive sleep apnea and sleepiness during day with related factors in professional drivers[J]. Acta Med Iran, 2017, 55(11): 690-695. |
| [2] |
赵忠新. 睡眠医学[M]. 北京: 人民卫生出版社, 2019: 1-432. Zhao ZX. Sleep medicine[M]. Beijing: People's Medical Publishing House, 2019: 1-432. |
| [3] |
Botors N, Concato J, Mohsenin V, et al. Obstructive sleep apnea as a risk factor for type 2 diabetes[J]. Am J Med, 2009, 122(12): 1122-1127. DOI:10.1016/j.amjmed.2009.04.026 |
| [4] |
Peppard PE, Young T, Palta M, et al. Prospective study of the association between sleep-disordered breathing and hypertension[J]. N Engl J Med, 2000, 342(9): 1378-1384. DOI:10.1056/NEJM200005113421901 |
| [5] |
Zhang NJ, Chen YT, Chen S, et al. Self-reported snoring is associated with dyslipidemia, high total cholesterol, and high low-density lipoprotein cholesterol in obesity:a cross-sectional study from a rural area of China[J]. Int J Environ Res Public Health, 2017, 14(1): 86. DOI:10.3390/ijerph14010086 |
| [6] |
夏艳杰, 周龙, 李莹, 等. 打鼾与高甘油三酯血症关系的横断面研究[J]. 中国循环杂志, 2019, 34(1): 85-89. Xia YJ, Zhou L, Li Y, et al. Relationship between snoring and hypertriglyceridemia in middle-aged Chinese population:a cross-sectional study[J]. Chin Circula J, 2019, 34(1): 85-89. DOI:10.3969/j.issn.1000-3614.2019.01.014 |
| [7] |
中国疾病预防控制中心, 中国疾病预防控制中心慢性非传染性疾病预防控制中心. 中国慢性病及其危险因素监测报告(2010)[M]. 北京: 军事医学科学出版社, 2012: 17-19. National Center for Chronic and Non-communicable Disease, Chinese Center of Disease Control and Prevention. Report on chronic disease risk factor surveillance in China, 2010[M]. Beijing: Military Medical Science Press, 2012: 17-19. |
| [8] |
北京市人民政府. 北京市2014年度卫生与人群健康状况报告[M]. 北京: 人民卫生出版社, 2015: 15-16. The People's Government of Beijing. The health and population health report in Beijing, 2014[M]. Beijing: People's Medical Publishing House, 2015: 15-16. |
| [9] |
马爱娟, 董忠. 北京市老年人血清同型半胱氨酸水平及其影响因素研究[J]. 中国慢性病预防与控制, 2019, 27(1): 11-15. Ma AJ, Dong Z. Investigation of serum homocysteine levels and related risk factors of the elderly in Beijing[J]. Chin J Prev Contr Chron Dis, 2019, 27(1): 11-15. DOI:10.16386/j.cjpccd.issn.1004-6194.2019.01.003 |
| [10] |
中国成人血脂异常防治指南修订联合委员会. 中国成人血脂异常防治指南(2016年修订版)[J]. 中国循环杂志, 2016, 31(10): 937-953. Union Association for Guideline Compile. 2016 Chinese guideline for prevention and control of dyslipidemia in adults[J]. Chin Circul J, 2016, 31(10): 937-953. DOI:10.3969/j.issn.1000-3614.2016.10.001.issn.1000-3614.2016.10.001 |
| [11] |
陈春明, 孔灵芝. 中国成人超重和肥胖症预防控制指南[M]. 北京: 人民卫生出版社, 2006: 3-9. Chen CM, Kong LZ. Guideline for prevention and control of overweight and obesity in Chinese adults[M]. Beijing: People's Medical Publishing House, 2006: 3-9. |
| [12] |
黄春, 董忠, 马爱娟. 北京市成人慢性病及其危险因素监测报告[M]. 吉林: 延边大学出版社, 2019: 3-5. Huang C, Dong Z, Ma AJ. Report on chronic disease risk factor surveillance in Beijing[M]. Jilin: Yanbian University Press, 2019: 3-5. |
| [13] |
张珺辉, 黄席珍. 睡眠呼吸暂停/低通气综合征的危害性及健康指导[J]. 中国全科医学, 2001, 5(3): 185-187. Zhang JH, Huang XZ. Hazard and health guidance of sleep apnea/hypopnea syndrome[J]. Chin Gener Prac, 2001, 5(3): 185-187. DOI:10.3969/j.issn.1007-9572.2002.03.008 |
| [14] |
祖凌云, 杨林承.有些打鼾伤心脏[N].健康时报, 2019-11-12(16). Zu LY, Yang LC. Some snoring can damage the heart[N]. Health times, 2019-11-12(16). |
| [15] |
中华医学会神经病学分会, 中华医学会神经病学分会睡眠障碍学组. 中国成人失眠诊断与治疗指南(2017版)[J]. 中华神经科杂志, 2018, 51(5): 324-335. Neurology Branch of Chinese Medical Association, Sleep Disorders Group. Guidelines for diagnosis and treatment of insomnia in Chinese adults (2017 edition)[J]. Chin J Neurol, 2018, 51(5): 324-335. DOI:10.3760/cma.j.issn.1006-7876.2018.05.002 |
| [16] |
American Academy of Sleep Medicine.睡眠障碍国际分类[M]. 3版.高和, 崔丽, 段莹, 译.北京: 人民卫生出版社, 2019: 1-21. American Academy of Sleep Medicine. International classification of sleep disorders[M]. 3rd ed. Gao H, Cui L, Duan Y, trans. Beijing: People's Medical Publishing House, 2019: 1-21. |
| [17] |
Zhan YQ, Zhang F, Lu LH, et al. Prevalence of dyslipidemia and its association with insomnia in a community based population in China[J]. BMC Public Health, 2014, 14: 1050. DOI:10.1186/1471-2458-14-1050 |
| [18] |
Wang Y, Jiang T, Wang XQ, et al. Association between insomnia and metabolic syndrome in a Chinese Han population:a cross-sectional study[J]. Sci Rep, 2017, 7: 10893. DOI:10.1038/s41598-017-11431-6 |
| [19] |
李超群, 李秀玉, 李静. 常用安眠药物临床应用进展——从理论到实践[J]. 中国医刊, 2016, 51(1): 43-48. Li CQ, Li XY, Wang J. Progress in clinical application of common sleeping drugs:from theory to practice[J]. Chin J Med, 2016, 51(1): 43-48. DOI:10.3969/j.issn.1008-1070.2016.01.011 |
 2020, Vol. 41
2020, Vol. 41