文章信息
- 关云琦, 张梅, 张笑, 赵振平, 黄正京, 李纯, 王璇, 王丽敏.
- Guan Yunqi, Zhang Mei, Zhang Xiao, Zhao Zhenping, Huang Zhengjing, Li Chun, Wang Xuan, Wang Limin
- 我国就业流动人口睡眠状况及影响因素分析
- Status of sleep and influencing factors in employed floating population in China
- 中华流行病学杂志, 2020, 41(8): 1242-1249
- Chinese Journal of Epidemiology, 2020, 41(8): 1242-1249
- http://dx.doi.org/10.3760/cma.j.cn112338-20191211-00876
-
文章历史
收稿日期: 2019-12-11
流动人口是我国户籍制度下的概念,是指户籍地不变而只改变居住地的迁移人口。随着我国工业化和城镇化进程不断快速发展,我国的流动人口从2010年的2.21亿增加到2014年的2.53亿[1],约占全国总人口的六分之一,流动人口的健康越来越得到人们的关注。近年来,睡眠状况越来越成为人们关注的公共卫生问题。健康的睡眠包括足够的睡眠时间,良好的睡眠质量,合适的入睡时间以及睡眠的规律性[2]。目前国内外研究多关注常住居民和青少年的睡眠状况,而具有全国代表性的流动人口睡眠状况及其影响因素研究尚未报道,为此,本研究利用2012年中国慢性病及其危险因素监测流动人口专题调查数据,探讨我国就业流动人口睡眠状况及影响因素。
对象与方法1.调查对象:数据来自2012年中国慢性病及其危险因素监测流动人口专题调查,该调查具体抽样方法见参考文献[3]。本研究共调查48 704人,剔除睡眠时间、工作和生活压力等分析所需变量缺失的5 183人,最终共纳入43 521名研究对象,有效样本率89.4%。本研究获得中国CDC伦理委员会同意,所有研究对象均签署知情同意书。
2.调查内容:经过统一培训的调查员以面对面访谈的方式,收集调查对象人口学基本信息、慢性病危险因素的流行状况、工作和生活压力情况等。睡眠时间指研究对象平均每天睡眠时间,即晚上入睡到早上醒来整个熟睡时间加上午休时间的总和。由于我国目前尚无统一的睡眠时间推荐指南,参照国内外相关研究[4-5],本研究将睡眠时间<7 h定为睡眠时间不足,将睡眠时间≥7 h定义为睡眠充足。按照国家统计局的划分方法,划分为东部(北京市、天津市、河北省、辽宁省、上海市、江苏省、浙江省、福建省、山东省、广东省和海南省)、中部(山西省、吉林省、黑龙江省、安徽省、江西省、河南省、湖北省和湖南省)、西部(四川省、重庆市、贵州省、云南省、陕西省、甘肃省、青海省、广西壮族自治区、宁夏回族自治区、内蒙古自治区、西藏自治区和新疆维吾尔自治区)。迁移时间定义为调查对象离开户籍所在地外出务工的时间,以中位数4.5年作为分界点。饮酒行为根据《中国居民膳食指南》,将饮酒者日均酒精摄入量男性<25 g、女性<15 g的行为定义为适量饮酒,男性≥25 g、女性≥15 g的行为定义为过量饮酒[6]。BMI参照《中国成人超重和肥胖症预防控制指南》分为低体重(<18.5 kg/m2)、正常(18.5~kg/m2)、超重和肥胖(≥24.0 kg/m2)组[7]。本研究中,自报慢性病包括高血压、糖尿病、血脂异常、脑卒中、心肌梗死、慢性阻塞性肺疾病、哮喘和恶性肿瘤。慢性病患者均为自报由乡镇卫生院或在社区卫生服务中心或以上级别医院的医生诊断的患者。
3.统计学分析:采用SAS 9.4软件进行数据清理和分析。由于抽样造成的某些重要指标在样本与总体分布上的偏差(主要为年龄、性别和职业),为使调查结果能够代表全国18~59岁就业流动人口,采用原国家人口和计划生育委员会2012年流动人口动态监测的调查数据进行事后分层调整。对不同年龄、文化程度、行业、婚姻状况等特征的调查样本量和经过复杂加权后的构成比进行描述性分析。利用基于设计的方差分析方法检验不同特征人群组间睡眠时间的差异;利用基于设计(复杂抽样)的logistic模型检验睡眠不足率随年龄、文化程度、迁移时间、工作时长、饮酒状况、BMI、工作和生活压力状况、自评健康状况的变化趋势(即对回归系数的假设检验);利用Rao-Scott χ2检验比较性别、婚姻状况、职业、流入地区、吸烟状况、自报慢性病对睡眠不足率的差异;利用多因素logistic回归分析的方法探讨影响就业流动人口睡眠不足率的因素。以双侧检验P<0.05为差异有统计学意义。
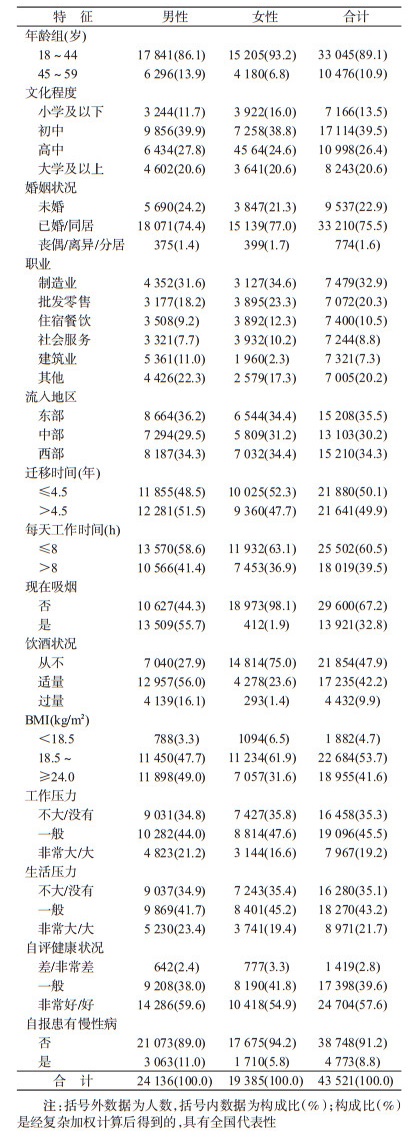
结果1.一般人口学特征:共有43 521名研究对象纳入分析。其中,男性24 136人(57.5%),女性19 385人(42.5%),18~44岁年龄组33 045人(89.1%),45~59岁年龄组10 476人(10.9%);已婚/同居者所占比例最多,为75.5%;文化程度为初中人群最多,为39.5%;制造业、批发零售业、其他职业人群所占比例较高,分别为32.9%、20.3%和20.2%。见表 1。
2.流动人口睡眠时间分布情况:流动人口平均每天睡眠时间为7.77 h,女性和男性的平均每天睡眠时间为7.87 h和7.69 h。18~44岁组人群睡眠时间(7.81 h)高于45~59岁年龄组(7.44 h);西部地区流动人口平均每天睡眠时间最长,为7.87 h,其次为中部(7.73 h)地区,再次为东部(7.70 h)地区。超重/肥胖的流动人口睡眠时间(7.67 h)低于正常人群(7.82 h)。随着迁移时间和每天工作时间的增加,平均每天睡眠时间降低(P<0.05);平均每天睡眠时间随饮酒量、生活和工作压力的增加而减少(P<0.05),随自评健康状况降低而减少(P<0.05)。见表 2。
3.流动人口睡眠不足率情况:流动人口睡眠不足率为12.3%(95%CI:11.9%~12.7%),其中男性为13.9%(95%CI:13.3%~14.5%),女性为10.1%(95%CI:9.4%~10.7%);流动人口睡眠不足率在建筑业中最高,为13.7%(95%CI:12.6%~14.8%),在制造业中最低,为11.5%(95%CI:10.5%~12.4%);东部(13.9%)地区高于中部(13.1%)和西部(10.0%)地区;丧偶/离异/分居者的睡眠不足率(22.0%)高于未婚者(9.1%)和已婚/同居者(13.1%)。流动人口睡眠不足率随年龄、文化程度增加而降低(P<0.05),随迁移时间、每天工作时间、饮酒量增加而增加(P<0.05);工作和生活压力较大的流动人口睡眠不足率(17.9%和17.5%)高于正常人群(10.7%)。见表 3。
4.流动人口睡眠不足率的影响因素分析:多因素logistic回归模型显示,男性流动人口睡眠不足率是女性的1.18倍(95%CI:1.07~1.31);45~59岁流动人口睡眠不足率是18~44岁人群的1.77倍(95%CI:1.63~1.92);社会服务业、建筑业流动人口睡眠不足率分别是其他行业的1.15倍(95%CI:1.02~1.30)和0.89倍(95%CI:0.79~0.99);吸烟人群睡眠不足率是不吸烟人群的1.22倍(95%CI:1.11~1.33);自报患有慢性病的流动人口睡眠不足率是不患有慢性病人群的1.24倍(95%CI:1.12~1.39)。见图 1。

|
| 图 1 我国18~59岁就业流动人口睡眠不足率多因素logistic回归分析 |
睡眠与人类健康紧密相关。研究表明,睡眠不足与较差的学习能力和认知能力存在关联,甚至还会导致意外伤害等公共卫生问题[8],睡眠不足还会增加患各种疾病的风险,如高血压、糖尿病、冠心病、肥胖、郁抑症等[9]。目前对睡眠不足给人类健康带来的危害结论基本一致,但睡眠过多对人类健康的影响仍存在争议。综述分析发现,尽管在一些横断面研究中,睡眠过多与高血压具有关联,但是目前尚无已发表的队列研究表明睡眠过多会增加高血压发病风险[10],也尚无明确的生物学机制表明睡眠过多会导致疾病甚至是死亡[11]。因此,本研究仅探讨我国就业流动人口睡眠不足的现状及其影响因素。
本研究结果显示,我国就业流动人口平均每天睡眠时间为7.77 h,低于2010-2012年中国居民营养与健康状况监测结果(7.90 h)[12]。男性平均每天睡眠时间(7.69 h)低于女性(7.87 h),可能与男性和女性流动人口面临的社会压力和承担的家庭角色不同有关。随着年龄的增长,流动人口的睡眠时间不断减少,这可能与中老年人由于新陈代谢等生理因素所需要的睡眠时间不断减少所致。东部地区是流动人口的主要流入地,但其睡眠时间(7.70 h)低于中部(7.73 h)和西部(7.87 h)地区,东部地区经济发展较快,劳动密集型产业聚集,生活节奏快,这可能是东部地区流动人口睡眠时间较少的原因。
我国就业流动人口的睡眠不足率为12.3%,高于我国常住职业人群(11.6%)[13],但低于美国常住职业人群(31.6%)[14]。随着文化程度的增加,流动人口睡眠不足率不断降低,可能与文化程度较高者具有较高的经济收入、良好的生活环境、接受到更多的与睡眠有关的健康知识和健康宣传有关。丧偶/离异/分居的流动人口睡眠不足率较高(22.0%),可能因为该人群缺少足够的社会支持,面临较大的经济和精神压力,容易积累不良情绪导致睡眠不足[15]。不同职业的流动人口其睡眠不足率也有一定的差异。从事建筑业的流动人口睡眠不足率最高(13.7%),社会服务业次之,从事制造业的流动人口睡眠不足率最低(11.5%)。可能与建筑行业大部分是体力劳动且工作强度较大有关。
多因素回归分析结果显示,行为危险因素会增加流动人口的睡眠不足率,过量饮酒的流动人口睡眠不足率是从不饮酒者的1.31倍,而在适量饮酒者中没有发现这种关系,与Ebrahim等[16]研究结果一致。低剂量的酒精摄入对夜晚睡眠时间和睡眠质量几乎没有影响,但高剂量的酒精摄入会缩短睡眠潜伏期。睡眠不足者可能通过饮酒(睡前喝2~3杯)来促进睡眠,但这种效果会在持续饮酒3 d后减弱[17]。吸烟者的睡眠不足率是不吸烟者的1.22倍,吸烟会增加睡眠不足率可能与烟草中尼古丁的兴奋作用以及对缺氧反应的损害作用有关[18]。有研究表明,过量饮酒和吸烟与睡眠不足还具有双向关联,过量饮酒和吸烟会导致睡眠不足,并且难以维持睡眠;同时睡眠不足也会增加吸烟和饮酒行为[19]。这意味着虽然干预行为危险因素(吸烟或饮酒)可以改善睡眠不足,但同时干预行为危险因素和睡眠状况可以产生协同效应,这表明两者之间可能具有共同的根本原因,如不健康生活方式的选择[20]。超重/肥胖者的睡眠不足率是正常体重者的1.11倍,与过往Meta分析结果一致[21]。工作和生活压力较大的流动人口睡眠不足率是没有工作和生活压力人群的1.46倍和1.33倍,可能因为流动人口比常住人口面临更多的经济、社会适应、融合等方面的压力。Johnson等[22]针对非洲裔美国人的横断面研究表明,长期承受较大压力的非洲裔美国人睡眠不足率是压力正常人群的1.72倍,并且他们的睡眠质量也较差。在生理学机制上,压力会刺激下丘脑-垂体-肾上腺轴过度活动并增加皮质醇水平,皮质醇水平的增加与高频脑电活动有关,从而维持清醒状态,这会导致睡眠不足和睡眠障碍[23]。自评健康状况较差的流动人口睡眠不足率是自评健康状况较好人群的2.41倍,可能因为自评健康状况较差的人更容易受到自身情绪和外界的影响,从而导致自报睡眠时间较少[24]。
本研究存在局限性。首先,调查中使用的是自报睡眠时间,带有一定的主观性。其次,本研究是横断面研究,无法确定睡眠不足与各影响因素之间的因果关系,还需进一步的前瞻性研究加以证实。
综上所述,睡眠是一个与生活方式、健康状况等多种因素相关的公共卫生问题。研究结果显示,流动人口睡眠不足率在性别、年龄、文化程度、行为危险因素、社会压力等方面具有差异。流动人口的健康意识相对较弱,因此社会各界应加强对流动人口健康状况,特别是睡眠状况的关注,进一步加大与健康睡眠知识有关的宣传力度,呼吁流动人口养成健康的生活方式,以良好的心态面对压力,不断改善流动人口的睡眠状况。
利益冲突 所有作者均声明不存在利益冲突
致谢 感谢31个省(自治区、直辖市)和新疆生产建设兵团及170个监测点的卫生行政部门和CDC对本次调查的支持
| [1] |
国家卫生和计划生育委员会流动人口司.中国流动人口发展报告2015[EB/OL]. (2015-11-12)[2019-12-01]. http://ex.cssn.cn/dybg/gqdy_gdxw/201511/t20151112_2577302.shtml. Population Services and Administration, National Population and Family Planning Commission. Report on China's migrant population development 2015[EB/OL]. (2015-11-12)[2019-12-01]. http://ex.cssn.cn/dybg/gqdy_gdxw/201511/t20151112_2577302.shtml. |
| [2] |
Watson NF, Badr MS, Belenky G, et al. Recommended amount of sleep for a healthy adult:a joint consensus statement of the American academy of sleep medicine and sleep research society[J]. Sleep, 2015, 38(6): 843-844. DOI:10.5665/sleep.4716 |
| [3] |
中国疾病预防控制中心, 中国疾病预防控制中心慢性非传染性疾病预防控制中心. 中国流动人口慢性病及其危险因素专题调查报告-2012[M]. 北京: 军事医学科学出版社, 2015. National Center for Chronic and Non-communicable Disease, Chinese Center of Disease Control and Prevention. Report on chronic disease risk factor survey among floating population in China[M]. Beijing: Military Medical Science Press, 2015. |
| [4] |
赵仁成, 刘开钳, 刘曼云, 等. 广东省2012年就业流动人口睡眠状况及影响因素分析[J]. 华南预防医学, 2016, 42(6): 532-537. Zhao RC, Liu KQ, Liu MY, et al. Sleep status and influencing factors among employed floating population in Guangdong Province, 2012[J]. South China J Prev Med, 2016, 42(6): 532-537. DOI:10.13217/j.scjpm.2016.0532 |
| [5] |
Williams NJ, Grandner MA, Wallace DM, et al. Social and behavioral predictors of insufficient sleep among African Americans and Caucasians[J]. Sleep Med, 2016, 18: 103-107. DOI:10.1016/j.sleep.2015.02.533 |
| [6] |
中国营养学会. 中国居民膳食指南(2016)[M]. 北京: 人民卫生出版社, 2016. Chinese Nutrition Society. Dietary guidelines for Chinese residents (2016)[M]. Beijing: People's Medical Publishing House, 2016. |
| [7] |
陈春明, 孔灵芝. 中国成人超重和肥胖症预防控制指南[M]. 北京: 人民卫生出版社, 2006. Chen CM, Kong LZ. Guidelines for prevention and control of overweight and obesity in Chinese adults[M]. Beijing: People's Medical Publishing House, 2006. |
| [8] |
Amini R, Rezapur-Shahkolai F, Khodaveisi M, et al. The relationship between sleep quality and road traffic crashes of urban drivers in Hamadan, Iran[J]. J Inj Violence Res, 2020, 12(1): 47-53. DOI:10.5249/jivr.v12i1.1262 |
| [9] |
Mohit B. The cost of insufficient sleep:are we sacrificing one valuable resource for another?[J]. Sleep, 2018, 41(8): zsy151. DOI:10.1093/sleep/zsy151 |
| [10] |
Gangwisch JE. A review of evidence for the link between sleep duration and hypertension[J]. Am J Hypertens, 2014, 27(10): 1235-1242. DOI:10.1093/ajh/hpu071 |
| [11] |
Knutson KL, Turek FW. The U-shaped association between sleep and health:the 2 peaks do not mean the same thing[J]. Sleep, 2006, 29(7): 878-879. DOI:10.1093/sleep/29.7.878 |
| [12] |
常继乐, 王宇. 中国居民营养与健康状况监测2010-2013年综合报告[M]. 北京: 北京大学医学出版社, 2016. Chang JL, Wang Y. Comprehensive report on the surveillance of nutrition and health of Chinese residents 2010-2013[M]. Beijing: Peking University Medical Press, 2016. |
| [13] |
袁帆, 丁彩翠, 宫伟彦, 等. 我国职业人群睡眠状况及其影响因素分析[J]. 中国公共卫生, 2018, 34(6): 791-794. Yuan F, Ding CC, Gong WY, et al. Status and its influencing factors of sleep among occupational populations in China[J]. Chin J Public Health, 2018, 34(6): 791-794. DOI:10.11847/zgggws1116210 |
| [14] |
Khubchandani J, Price JH. Short sleep duration in working American adults, 2010-2018[J]. J Community Health, 2019, 45(2): 219-227. DOI:10.1007/s10900-019-00731-9 |
| [15] |
苏娟, 谷少华, 王永, 等. 宁波市15~74岁社区居民睡眠状况及影响因素分析[J]. 现代预防医学, 2018, 45(14): 2567-2570,2580. Su J, Gu SH, Wang Y, et al. Risk factors associated with sleep quality among residents aged from 15 to 74 in Ningbo city[J]. Mod Prev Med, 2018, 45(14): 2567-2570,2580. |
| [16] |
Ebrahim IO, Shapiro CM, Williams AJ, et al. Alcohol and sleepⅠ:effects on normal sleep[J]. Alcohol:Clin Exp Res, 2013, 37(4): 539-549. DOI:10.1111/acer.12006 |
| [17] |
Chaput JP, McNeil J, Després JP, et al. Short sleep duration is associated with greater alcohol consumption in adults[J]. Appetite, 2012, 59(3): 650-655. DOI:10.1016/j.appet.2012.07.012 |
| [18] |
Jaiswal SJ, Wollman LB, Harrison CM, et al. Developmental nicotine exposure enhances inhibitory synaptic transmission in motor neurons and interneurons critical for normal breathing[J]. Devel Neurobiol, 2016, 76(3): 337-354. DOI:10.1002/dneu.22318 |
| [19] |
Haario P, Rahkonen O, Laaksonen M, et al. Bidirectional associations between insomnia symptoms and unhealthy behaviours[J]. J Sleep Res, 2013, 22(1): 89-95. DOI:10.1111/j.1365-2869.2012.01043.x |
| [20] |
Bellatorre A, Choi K, Lewin D, et al. Relationships between smoking and sleep problems in black and white adolescents[J]. Sleep, 2017, 40(1): zsw031. DOI:10.1093/sleep/zsw031 |
| [21] |
Wu YL, Zhai L, Zhang DF. Sleep duration and obesity among adults:a Meta-analysis of prospective studies[J]. Sleep Med, 2014, 15(12): 1456-1462. DOI:10.1016/j.sleep.2014.07.018 |
| [22] |
Johnson DA, Lisabeth L, Lewis TT, et al. The contribution of psychosocial stressors to sleep among African Americans in the Jackson heart study[J]. Sleep, 2016, 39(7): 1411-1419. DOI:10.5665/sleep.5974 |
| [23] |
Hirotsu C, Tufik S, Andersen ML. Interactions between sleep, stress, and metabolism:from physiological to pathological conditions[J]. Sleep Sci, 2015, 8(3): 143-152. DOI:10.1016/j.slsci.2015.09.002 |
| [24] |
Magee CA, Caputi P, Iverson DC. Relationships between self-rated health, quality of life and sleep duration in middle aged and elderly Australians[J]. Sleep Med, 2011, 12(4): 346-350. DOI:10.1016/j.sleep.2010.09.013 |
 2020, Vol. 41
2020, Vol. 41