文章信息
- 孟晓军, 王旭雯, 顾静, 尹寒露, 张轩, 钱燕华.
- Meng Xiaojun, Wang Xuwen, Gu Jing, Yin Hanlu, Zhang Xuan, Qian Yanhua
- 基于结构方程模型的男男性行为人群HIV检测行为影响因素研究
- Study on HIV testing behavior among men who have sex with men based on structural equation model
- 中华流行病学杂志, 2020, 41(5): 758-763
- Chinese Journal of Epidemiology, 2020, 41(5): 758-763
- http://dx.doi.org/10.3760/cma.j.cn112338-20190702-00485
-
文章历史
收稿日期: 2019-07-02
我国MSM的人群规模庞大,且该人群中HIV感染率呈逐年上升的趋势[1-2]。采取有效措施控制艾滋病疫情在MSM中蔓延,已成为我国艾滋病防治工作的重中之重。相关研究表明,早发现和诊断HIV并对感染者进行转介治疗、定期随访和管理,可以有效地降低配偶/性伴间的传播风险[3-4]。近几年,已有一些国家制定了相关政策,倡导MSM人群提高HIV/STDs的检测频率达到早发现HIV感染者的目的。比如,美国和澳大利亚建议所有的MSM每年至少筛查1次HIV/STDs,有高危行为的MSM每年最多可以筛查4次[5-6]。但是包括中国在内的大多数国家,MSM人群HIV/STDs的检测率和检测频率均处于较低水平[7-9],其原因主要是缺乏有效的、可以提高该人群检测频率的干预策略。
通常情况下,心理健康状况以及社会学因素等是不能够直接进行测量的变量(潜变量),常规的多重线性回归、logistic回归、主成份分析等很难对这类因素进行处理;同时,这些传统的统计分析方法也无法深度地分析各自变量以何种方式对因变量产生影响,尤其是间接影响无法量化。结构方程模型(structural equation modeling,SEM)是因子分析与路径分析两种重要统计技术的综合体,可以弥补传统统计方法的不足[10]。本研究利用可以处理潜变量的结构方程模型,探讨MSM人群性行为特征、心理因素和社会因素与其检测HIV行为之间的关系,分析影响MSM人群检测HIV的主要因素和关键环节,为制定促进MSM人群检测HIV的干预策略提供依据。
对象与方法1.研究对象:2018年4-6月,于江苏省无锡市在MSM社会组织的辅助下,采用滚雪球方法在KTV、酒吧、浴室、舞厅等MSM人群活动的场所招募MSM研究对象。纳入标准:①≥18岁;②最近12个月内与男性发生过肛交或口交;③知情同意。
2.调查方法:通过文献回顾和专家咨询,并结合实际工作经验,收集影响MSM人群检测HIV的相关因素,主要包括人口学信息、性行为特征、接受干预服务情况和MSM人群心理特征等。以此为基础设计调查问卷,问卷调查由经过培训的调查员对调查对象面对面开展。调查内容包括MSM人群的年龄、婚姻状况、月均收入、户籍、文化程度和本地居住时间等人口统计学特征,性取向、性伴数、性角色、安全套使用等性行为特征、接受艾滋病宣传教育、高危行为干预和HIV检测提醒等艾滋病干预服务情况,抑郁量表(CES-D)和焦虑自评量表(SAS)以及对HIV检测的态度、检测频率和检测方式等。每份调查问卷完成后,均由质控人员对问卷进行现场核对。填写完整且不存在逻辑错误的问卷为有效问卷。如果问卷核对时发现漏填或者存在逻辑错误的,需当场与调查对象进行沟通,补充漏填信息或者修正逻辑错误选项。本研究量表中,抑郁评分:≤15(无抑郁症状)、16~(可能有抑郁症状)、≥20(肯定有抑郁症状);焦虑评分:<50(无焦虑)、50~(轻度焦虑)、60~69(中度焦虑)、≥70(重度焦虑)。
3.统计学分析:采用EpiData 3.0软件对调查数据进行双录入,根据原始问卷修订不一致数据。应用SPSS 18.0软件进行探索性因子分析,提取公因子,然后以此为基础应用AMOS 21.0软件构建结构方程模型,并进行模型的拟合、评价和修正,确立最终的模型,探索各变量间的路径系数[11]。检验水准α=0.05。
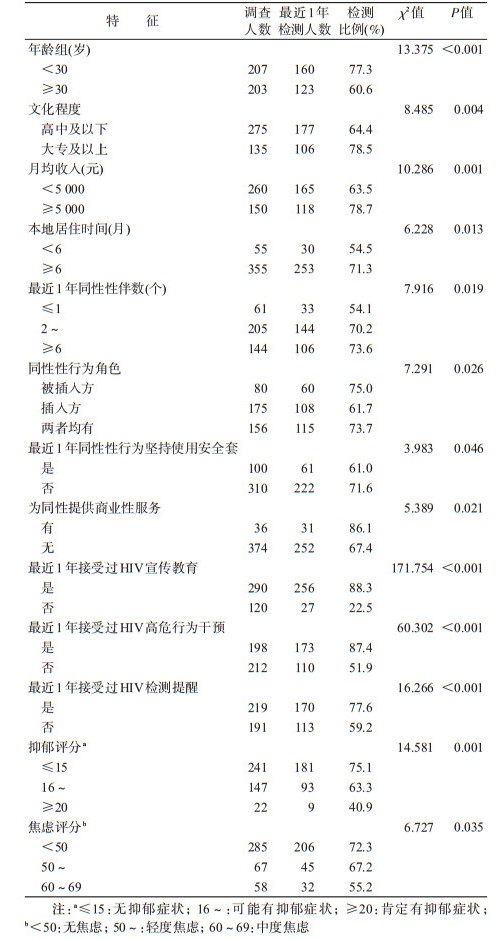
结果1.一般情况:MSM 410人中,<30岁占50.6%,高中及以下文化程度占67.1%,月均收入<5 000元占63.5%,本地居住时间<6个月的占13.5%。最近1年同性性伴数以2~5个为主(占50.0%);同性性行为角色为插入方的占42.6%,被插入方的占19.4%;最近1年同性性行为坚持使用安全套的占24.5%,从未使用安全套的占14.2%;为同性提供过商业性服务的占8.7%;最近1年接受艾滋病宣传教育的占88.3%,接受高危行为干预的占87.4%,最近1年HIV检测提醒的占77.6%;肯定有抑郁症状的占40.9%,轻度及以上焦虑症状的占30.5%。认为有必要检测HIV的占72.9%(299/410),最近1年检测HIV的占69.0%(288/410),其中主要检测方式为自己购买的占42.4%(122/288)。见表 1。
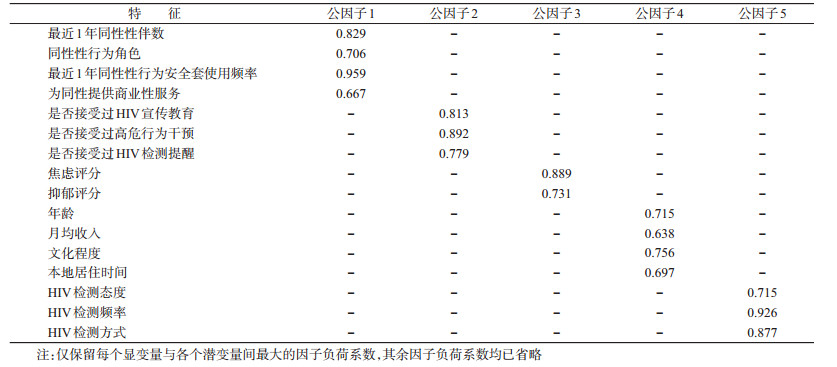
2.探索性因子分析:通过探索性因子分析,提取公因子,寻找影响MSM的HIV检测的各潜变量对应的显变量。将MSM人口学信息、性行为特征、艾滋病干预服务相关变量、抑郁量表评分和焦虑量表评分变量和HIV检测相关变量,纳入探索性因子分析结果显示,KMO=0.752>0.5,Bartlett’s球形检验的近似χ2=852.160(df=136,P<0.001),本研究变量间存在相关关系,需要做因子分析。以特征根(Eigenvalues)>1为标准,结合碎石图,提取公因子数为5,累计解释数据总变异81.87%。将获得的因子负荷矩阵进行正交旋转,旋转后获得的因子负荷矩阵见表 2。根据各公因子对应的变量内容,将公因子1定义为性行为特征,公因子2定义为干预服务,公因子3定义为心理状态,公因子4定义为人群特性,公因子5定义为检测行为。
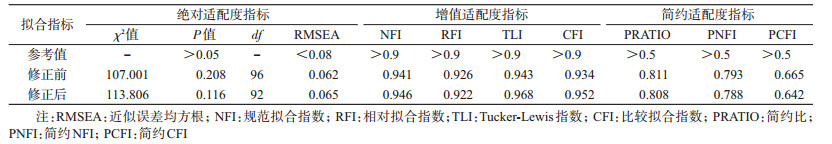
3.结构方程模型分析:本研究中样本量与指标的比值为410:16,满足结构方程模型样本量大于测量变量的10倍(160例)的要求,可以使用结构方程模型。在探索性因子分析的基础上,结合专业知识,构建有5个潜变量(性行为特征、干预服务、心理状态、人群特性和检测行为)和16个显变量(测量指标)的结构方程模型。初始的结构方程模型的标准化路径图及拟合各路径系数和因子载荷见图 1和表 3,其中模型的拟合评估通过绝对拟合指数直接评估设定的模型与样本数据的拟合程度,包括模型χ2值、P值和近似误差均方根(root mean square error of approximation,RMSEA);通过增值拟合指数检测模型拟合相对基准模型的改善情况,包括规范拟合指数(normed fit index,NFI)、相对拟合指数(relative fit index,RFI)、Tucker-Lewis指数(Tucker- Lewis index,TLI)和比较拟合指数(comparative fit index,CFI);通过简约适配度指数来评估模型的简约程度,包括简约比(parsimony ratio,PRATIO)、简约NFI(parsimony NFI,PNFI)和简约CFI(parsimony CFI,PCFI)。

|
| 图 1 男男性行为人群HIV检测行为结构方程模型(初始) |
根据初始结构方程模型的拟合结果,删除无统计学意义的变量和路径,对初始模型进一步进行修正,最终修正后的结构方程模型标准化路径图及各路径系数和因子载荷的拟合结果。见图 2和表 3。修正后的模型拟合结果显示,修正后的模型与数据相符合(χ2=113.806,P=0.116),其他的增值适配度指标均在>0.9的参考值范围,简约适配度指标均在>0.5的参考值范围,因此修正后的模型拟合结果也较好。修正后的模型路径图显示,心理状态、性行为特征和干预服务对MSM人群HIV检测行为有直接的正向作用,其中标准化总效应最高的变量为干预服务,路径系数为0.57;而在干预服务中,HIV检测提醒的因子载荷最高,为0.88。心理状态评分对MSM人群HIV检测行为的标准化总效应呈负向关系,路径系数为-0.33,即抑郁或者焦虑的评分越高,抑郁或者焦虑的程度越严重,MSM调查对象越不愿意接受检测。

|
| 图 2 男男性行为人群HIV检测行为结构方程模型(修正) |
据联合国艾滋病规划署估计,2018年全球约有79.0%的HIV感染者知晓自身感染状况[12]。2013年第二十届世界艾滋病大会上,联合国艾滋病规划署提出2020年力争实现“三个90%”的防治目标[13]。第一个目标是到2020年90%的HIV感染者知道自身的感染状况,要实现这一目标,提高高危人群的检测意识和检测率是关键[6]。本研究结果显示,有27.1%的MSM没有检测HIV的意识,最近1年HIV检测占69.0%,与北京市的70.8%调查结果接近[14],表明该人群的HIV检测意识和检测率均处于较低水平。需提高MSM的HIV检测意识和促进检测。
HIV检测服务包括检测前咨询、检测和检测后咨询,向受检者传达其想知道和应该知道的信息,并提供心理支持,促进其减少危险行为,预防HIV传播[15]。由于社会歧视、担心隐私暴露等原因,多数MSM并不愿意到医疗卫生机构寻求HIV检测服务[16-17],主要方式是更隐蔽和方便的自我检测。中国遏制与防治艾滋病“十三五”行动计划中提到,可以使用HIV自我检测方式来扩大检测服务范围[18]。因此,一方面应该逐步优化医疗卫生机构HIV检测服务流程,提高检测便利性、私密性和可接受性;另一方面,推广HIV自检,通过微信公众号互动和检测咨询服务热线等,提供获得相关咨询服务的途径。
结构方程模型拟合结果显示,提高检测的干预服务是影响MSM检测HIV的主要变量,检测提醒是促进MSM检测的最主要的因素。越来越多的MSM通过手机APP和社交网站寻找性伴,传统的场所干预措施很难覆盖到更多的MSM。有研究表明,基于MSM社交软件的HIV检测提醒信息推送服务能够有效地促进MSM检测[19];同时,基于互联网的HIV检测推广和自检包申领服务,能促进MSM开展自检,尤其是未曾检测的MSM[20]。MSM干预工作中,应该充分利用移动互联网与社交媒体,建立HIV检测提醒服务模式,促进MSM及时、定期自检,掌握自己是否感染的状况。
部分MSM由于社会歧视和社会认同等原因,容易产生抑郁或者焦虑等心理问题[21-22]。本研究发现,MSM心理状态与HIV检测呈负相关,抑郁或者焦虑程度越高,HIV检测频率越低。焦虑或抑郁等心理问题,会增加MSM寻找临时性伴、发生无保护肛交行为等高危行为的机会,增加其HIV感染风险[22-23]。存在心理问题的MSM,其检测的意识和频率较低,一旦感染HIV,无法知晓自身感染状况,很容易通过无保护性行为造成HIV进一步传播。以往的MSM干预重点多是普及HIV防治知识和促进安全性行为,缺乏心理健康相关的咨询和关怀服务[24]。常规的干预和检测咨询服务,应增加心理健康咨询和关怀内容。
本研究构建了含有5个潜变量的结构方程模型,其累计解释数据总变异的81.9%。尚存在其他的潜在因素影响MSM人群检测HIV,例如社会歧视和社会支持等社会因素,需要通过后续的研究,对模型进一步完善。
综上所述,MSM人群HIV检测意识和检测率有待进一步提高,在采取有效措施促进MSM进行检测的同时,应关注MSM人群心理健康问题。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Meng XJ, Zou HC, Beck J, et al. Trends in HIV prevalence among men who have sex with men in China 2003-09:a systematic review and Meta-analysis[J]. Sex Health, 2013, 10(3): 211-219. DOI:10.1071/SH12093 |
| [2] |
李东民, 葛琳, 王岚, 等. 中国2010-2013年男男性行为人群艾滋病及相关行为变化趋势分析[J]. 中华流行病学杂志, 2014, 35(5): 542-546. Li DM, Ge L, Wang L, et al. Trend on HIV prevalence and risk behaviors among men who have sex with men in China from 2010 to 2013[J]. Chin J Epidemiol, 2014, 35(5): 542-546. DOI:10.3760/cma.j.issn.0254-6450.2014.05.016 |
| [3] |
陈方方, 王岚, 韩娟, 等. 河南省驻马店市HIV单阳家庭阴性配偶抗体阳转率及其影响因素研究[J]. 中华流行病学杂志, 2013, 34(1): 10-14. Chen FF, Wang L, Han J, et al. HIV sero-conversion rate and risk factors among HIV discordant couples in Zhumadian city, Henan province[J]. Chin J Epidemiol, 2013, 34(1): 10-14. DOI:10.3760/cma.j.issn.0254-6450.2013.01.003 |
| [4] |
Simbayi LC, Kalichman SC, Strebel A, et al. Disclosure of HIV status to sex partners and sexual risk behaviours among HIV-positive men and women, Cape Town, South Africa[J]. Sex Transm Infect, 2007, 83(1): 29-34. DOI:10.1136/sti.2006.019893 |
| [5] |
Workowski KA, Berman SM. Centers for disease control and prevention sexually transmitted diseases treatment guidelines[J]. Clin Infect Dis, 2007, 44 Suppl 3: S73-76. DOI:10.1086/511430 |
| [6] |
Templeton DJ, Read P, Varma R, et al. Australian sexually transmissible infection and HIV testing guidelines for asymptomatic men who have sex with men 2014:a review of the evidence[J]. Sex Health, 2014, 11(3): 217-229. DOI:10.1071/SH14003 |
| [7] |
Gunn RA, O'Brien CJ, Lee MA, et al. Gonorrhea screening among men who have sex with men:value of multiple anatomic site testing, San Diego, California, 1997-2003[J]. Sex Transm Dis, 2008, 35(10): 845-848. DOI:10.1097/OLQ.0b013e318177ec70 |
| [8] |
McMillan A, Kell P, Ward H. Diagnosing chlamydia and managing proctitis in men who have sex with men:current UK practice[J]. Sex Transm Infect, 2008, 84(2): 97-100. DOI:10.1136/sti.2007.028902 |
| [9] |
Zou HC, Hu N, Xin QQ, et al. HIV testing among men who have sex with men in China:a systematic review and Meta-analysis[J]. AIDS Behav, 2012, 16(7): 1717-1728. DOI:10.1007/s10461-012-0225-y |
| [10] |
Bagozzi RP, Yi Y. Specification, evaluation, and interpretation of structural equation models[J]. J Acad Mark Sci, 2012, 40(1): 8-34. DOI:10.1007/s11747-011-0278-x |
| [11] |
吴明隆. 结构方程模型:AMOS的操作与应用[M]. 重庆: 重庆大学出版社, 2009: 1-517. Wu ML. Operation and application of AMOS software in structural equation model[M]. Chongqing: Chongqing University Press, 2009: 1-517. |
| [12] |
UNAIDS. Global AIDS update 2019[EB/OL]. (2019-07-16)[2019-08-24]. https://www.unaids.org/sites/default/files/media_asset/2019-global-AIDS-update_en.pdf.
|
| [13] |
Pedrana A, Hellard M, Guy R, et al. Stop the Drama Downunder:a social marketing campaign increases HIV/sexually transmitted infection knowledge and testing in Australian gay men[J]. Sex Transm Dis, 2012, 39: 651-658. DOI:10.1097/OLQ.0b013e318255df06 |
| [14] |
Liu Y, Qian HZ, Ruan YH, et al. Frequent HIV testing:impact on HIV risk among Chinese men who have sex with men[J]. J Acquir Immune Defic Syndr, 2016, 72(4): 452-461. DOI:10.1097/QAI.0000000000001001 |
| [15] |
World Health Organization. Consolidated guidelines on HIV prevention, diagnosis, treatment and care for key populati ons: 2016 update[EB/OL]. (2016-07-01)[2019-06-12]. http://www.who.int/hiv/pub/guidelines/keypopulations-2016/en/.
|
| [16] |
Fay H, Baral SD, Trapence G, et al. Stigma, health care access, and HIV knowledge among men who have sex with men in Malawi, Namibia, and Botswana[J]. AIDS Behav, 2011, 15(6): 1088-1097. DOI:10.1007/s10461-010-9861-2 |
| [17] |
Marano MR, Stein R, Williams WO, et al. HIV testing in nonhealthcare facilities among adolescent MSM[J]. AIDS, 2017, 31(Suppl 3): S261-S265. DOI:10.1097/QAD.0000000000001508 |
| [18] |
国务院办公厅.关于印发中国遏制与防治艾滋病"十三五"行动计划的通知[EB/OL]. (2017-02-05)[2016-06-12]. http://www.gov.cn/zhengce/content/2017-02/05/content_5165514.htm. General Office of the State Council Notice on the issuance of the 13th five-year plan of action to combat and prevent HIV/AIDS in China[EB/OL]. (2017-02-05)[2016-06-12]. http://www.gov.cn/zhengce/content/2017-02/05/content_5165514.htm. |
| [19] |
Wang LM, Podson D, Chen ZH, et al. Using social media to increase HIV testing among men who have sex with men-Beijing, China, 2013-2017[J]. MMWR Morb Mortal Wkly Rep, 2019, 68(21): 478-482. DOI:10.15585/mmwr.mm6821a3 |
| [20] |
Jin X, Xu JJ, Smith MK, et al. An internet-based self-testing model (easy test):cross-sectional survey targeting men who have sex with men who never tested for HIV in 14 provinces of China[J]. J Med Internet Res, 2019, 21(5): e11854. DOI:10.2196/11854 |
| [21] |
Reisner SL, Mimiaga MJ, Skeer M, et al. Clinically significant depressive symptoms as a risk factor for HIV infection among black MSM in Massachusetts[J]. AIDS Behav, 2009, 13(4): 798-810. DOI:10.1007/s10461-009-9571-9 |
| [22] |
Mills TC, Panl J, Stall R, et al. Distress and depression in men who have sex with men:the Urban Men's Health Study[J]. Am J Psychiatry, 2004, 161(2): 278-285. DOI:10.1176/appi.ajp.161.2.278 |
| [23] |
Brito MO, Hodge D, Donastorg Y, et al. Risk behaviours and prevalence of sexually transmitted infections and HIV in a group of Dominican gay men, other men who have sex with men and transgender women[J]. BMJ Open, 2015, 5(4): e007747. DOI:10.1136/bmjopen-2015-007747 |
| [24] |
姜袁, 窦亚兰, 蔡爱杰, 等. 基于结构方程模型构建男男性行为人群预防艾滋病知识-动机-心理模型的研究[J]. 中华流行病学杂志, 2016, 37(2): 281-285. Jiang Y, Dou YL, Cai AJ, et al. Study on HIV prevention related knowledge-motivation-psychological model in men who have sex with men, based on a structural equation model[J]. Chin J Epidemiol, 2016, 37(2): 281-285. DOI:10.3760/cma.j.issn.0254-6450.2016.02.026 |
 2020, Vol. 41
2020, Vol. 41