文章信息
- 黄珊子, 代文灿, 李晓凤, 蒋晓晖, 唐卫明, 周毅.
- Huang Shanzi, Dai Wencan, Li Xiaofeng, Jiang Xiaohui, Tang Weiming, Zhou Yi
- HIV自检模式在男男性行为者中的成本效果分析
- Cost-effectiveness of HIV self-testing strategy in men who have sex with men
- 中华流行病学杂志, 2020, 41(5): 753-757
- Chinese Journal of Epidemiology, 2020, 41(5): 753-757
- http://dx.doi.org/10.3760/cma.j.cn112338-20191231-00926
-
文章历史
收稿日期: 2019-12-31
2. 珠海市卫生健康局疾控预防控制科 519000;
3. 北卡罗莱纳大学中国项目办公室, 广州 510091
2. Department of Disease Control and Prevention, Zhuhai City Health Bureau, Zhuhai 519000, China;
3. China Project Office of University of North Carolina at Chapel Hill, Guangzhou 510091, China
MSM是HIV感染的高危人群。互联网和社交媒体的发展和应用,为MSM提供了广阔且隐匿的交友环境[1],同时也对寻求创新的HIV检测应对策略带来了机遇和挑战[2-3]。WHO在2016年提出HIV自我检测(HIVST)可作为现有传统HIV检测服务的一种补充手段[4]。我国在2017年“十三五”遏制与防治艾滋病行动计划中明确表示,可使用HIVST扩大HIV检测服务的范围[5]。近年来,我国部分省份的社会组织尝试在MSM中探索HIVST模式,本研究旨在通过对广东省珠海市开展的HIVST模式和现场HIV快速检测(HIV-RDT)模式进行成本效果分析,为决策者资源合理配置提供参考依据。
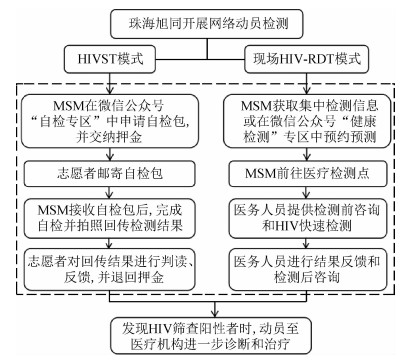
资料与方法1.资料来源:MSM社会组织—珠海旭同志愿服务中心(珠海旭同)通过微信公众号、微信群、QQ群等社交媒体开展MSM中的HIVST动员,并同时与友好医疗机构合作开展现场HIV-RDT(图 1)。HIVST模式的成本来源于珠海旭同,现场HIV-RDT模式的成本来源于珠海旭同和3家医疗机构(中山大学附属第五医院、遵义医学院第五附属医院和岭南社区卫生服务站)。检测人次数和筛查阳性人数来源于珠海旭同信息平台和珠海市CDC艾滋病综合信息管理平台。检测对象纳入标准:≥16周岁,曾与男性发生性关系,通过珠海旭同网络动员主动接受HIV检测的男性。
|
| 图 1 珠海市HIVST模式和现场HIV-RDT模式工作流程图 |
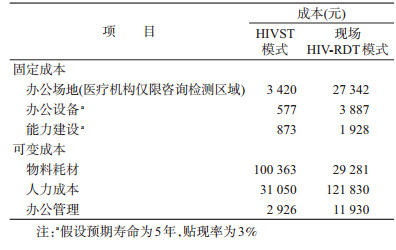
2.成本定义:指HIV检测投入的直接成本,分为固定成本和可变成本,见表 1。珠海旭同的办公场地、办公设备、能力建设、办公管理费用和部分人力成本在2种检测模式中按50%比例分摊。现场HIV-RDT模式中,MSM因检测而产生的误工费、交通费、通讯费等间接成本未纳入计算。
3.成本效果分析指标:包括成本效果比(cost-effectiveness ratio,CER)和增量成本效果比(incremental cost-effectiveness ratio,ICER)。本研究的CER指HIV检测单位成本和HIV筛查阳性单位成本。
4.决策树模型的建立:采用TreeAge Pro 2019软件创建决策树模型,模拟交付给10 000人2种HIV检测模型的成本效果,测算CER和ICER。以龙卷风图显示单变量敏感性分析结果,以可接受性曲线显示100 000次运行的概率敏感性分析结果。
结果1.成本:2019年1-9月,HIVST模式成本总投入为139 209元,现场HIV-RDT模式成本总投入为196 198元,见表 1。
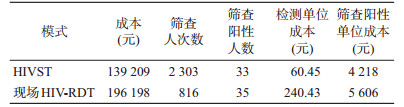
2.成本效果:HIVST和现场HIV-RDT的MSM检测数为2 303、816人次,每检测1例的成本为60.45元和240.43元。HIVST筛查阳性率1.7%(33/2 303)低于现场HIV-RDT筛查阳性率4.3%(35/816),每发现1例HIV筛查阳性者的成本HIVST低于现场HIV-RDT(4 218元和5 606元),见表 2。
根据珠海旭同工作人员的建议,使用月最大检测人次数增加20%的水平,估算在研究周期内HIVST和现场HIV-RDT可能接受检测人数的最大值为3 123、1 323人,将其作为模型中的分母,以评估2种模式的有效性,即HIVST为2 303/3 123(74%,95%CI:72~75)和现场HIV-RDT为816/1 323(62%,95%CI:59~64)。所有参数代入假设为10 000名MSM队列的决策树模型,获得HIVST模式和现场HIV-RDT模式的总成本为446 731、1 484 203元,每检测1例MSM的平均成本为44.67、148.42元。HIVST对比现场HIV-RDT的ICER为负值,说明HIVST为优势策略。
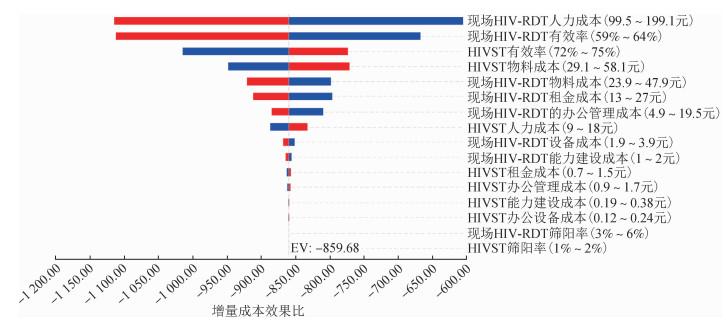
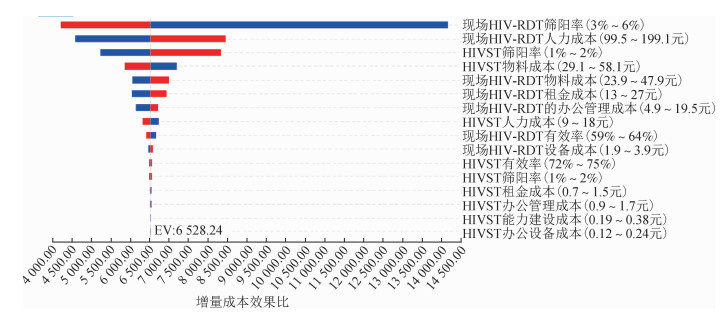
3.敏感性分析:HIV检测单位成本和HIV筛查阳性单位成本的单因素敏感性分析结果见图 2,3。对于HIV检测单位成本而言,影响最大的因素是现场HIV-RDT的人力成本、有效率以及HIVST的有效率(图 2)。这些因素均未导致ICER阳性,表明无论基本参数如何变化,HIVST最有可能主导现场HIV-RDT。对于筛查阳性单位成本而言,影响最大的因素是现场HIV-RDT的筛阳率、人力成本以及HIVST的筛阳率,ICER阈值为6 528元(图 3)。
|
| 图 2 珠海市MSM HIVST模式和现场HIV-RDT模式检测单位成本影响因素 |
|
| 图 3 珠海市MSM HIVST模式和现场HIV-RDT模式筛查阳性单位成本影响因素 |
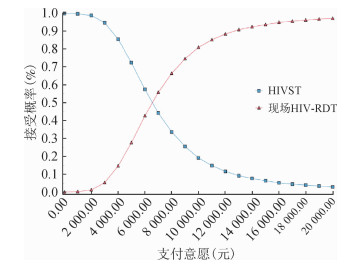
4.可支付性评价:以可接受性曲线展示检测单位成本和筛查阳性单位成本的概率敏感性分析结果。对于检测单位成本而言,无论支付意愿的门槛如何,与现场HIV-RDT相比,HIVST更具成本效果价值(图 4)。作为管理者,如果HIV筛阳发现的支付意愿(ICER阈值)低于6 528元,HIVST更具成本效果价值;如果支付意愿高于6 528元,现场HIV-RDT更具成本效果价值(图 5)。

|
| 图 4 珠海市MSM HIVST模式和现场HIV-RDT模式检测单位成本的可接受性 |
|
| 图 5 珠海市MSM HIVST模式和现场HIV-RDT模式筛查阳性单位成本的可接受性 |
社会组织具有工作方式灵活,易于接触目标人群的优势,我国政府通过“购买服务”的方式鼓励社会组织积极承接艾滋病防治服务项目[5-6]。然而,在有限的资源条件下,政府如何合理配置资源,以支持社会组织在干预检测工作中最大限度的发现HIV感染者,这需要借助经济学的评价方法[7]。艾滋病防治中的单位成本,即每单位服务平均耗费的成本,是一个比较简单可靠的方法,用于测算社会组织需要的经费数和工作效果[8]。本研究以卫生服务提供者的视角,比较测算了2种检测模式的检测单位成本和筛查阳性单位成本。
研究结果显示,珠海市HIVST检测单位成本低于撒哈拉以南非洲地区2018年成年男性平均检测费用10.18美元(约合71元人民币)[9],低于上海、杭州和重庆市2013年MSM社会组织HIV动员检测单位成本390、183和132元[10],也低于本研究中现场HIV-RDT的检测单位成本240元。互联网+HIVST不仅能触及偏远地区或从未检测且风险更高的MSM,还可以应用在其他人群[11]。因此,HIVST作为一项相对节约成本的检测策略,可考虑在中低收入国家,或经济欠发达地区推广应用,将其作为HIV扩大检测的优选策略。
本研究中,HIVST筛查阳性率(1.7%)低于现场HIV-RDT筛查阳性率(4.3%),不排除在HIVST中有阳性者刻意不回传检测结果的情况,也可能是由于HIVST增加了MSM的检测频次,甚至改变他们对风险的看法并导致不安全行为的改变[12-13],从而降低了筛查阳性率。尽管HIVST存在一定的结果回传率、有效率和重复检测率,这些因素会导致成本投入的增加,但从本研究结果发现,HIVST模式的筛查阳性单位成本仍然低于现场HIV-RDT模式的筛查阳性单位成本,且当支付意愿<6 528元时,更具成本效果价值。而现场HIV-RDT模式可以发现更多的筛查阳性者,如果政府愿意以支付意愿>6 528元的标准作经费投入,那么该模式同样是一项具有成本效果价值的策略。
我国MSM寻求HIV检测的传统途径主要包括基于卫生设施和实验室资源的机构检测和基于社会组织开展的场所检测。医疗机构HIV检测(PITC)和艾滋病自愿咨询检测(VCT)在MSM中接受度较低[14-15],病例晚发现比例较高[16],晚诊断会降低患者的生存质量,增加治疗成本和潜在传播的风险[17]。而社会组织开展的场所检测,在互联网+社交媒体广泛应用的大环境下,酒吧、会所、浴池等以往MSM聚集的场所日渐式微,已难以作为扩大检测的途径。国内外研究表明,HIVST具有自主性、隐私性、便利性等优势[18-19],在我国每年通过网络销售的HIV自我检测试剂超过百万份[20],显示出HIVST的巨大市场需求,但也有调查显示,通过网络购买途径进行HIVST,其阳性结果准确率仅为64.7%[21]。可见网络销售自检存在一定的不确定性,尤其是在缺乏专业的后续咨询和转介服务情况下,难以保证潜在的HIV感染者被及时诊断和治疗。
中国遏制与防治艾滋病“十三五”行动计划指出[5],在探索通过药店、网络销售检测试剂等方式开展HIV自我检测的同时,需建立健全与随访服务等工作衔接的机制。珠海市自2016年开始探索HIVST模式,男同社会组织与全市HIV筛查机构、艾滋病抗病毒治疗机构共同搭建艾滋病一站式服务诊疗服务链,通过互联网完成“干预-检测-专业结果判读-转介-确证-治疗”的全信息化管理,以及专业的指导、咨询和阳性转介服务,最大限度地提升了MSM阳性发现效能[22]。本研究的成本效果分析选择了短期时间范围(即<1年),预测HIV检测的长期影响(即说明HIV的管理和避免感染的次要影响)超出了本研究的范围。今后我们将围绕HIVST模式的长期成本效果做更深入的研究,为政府“购买服务”的实施提供更为全面的参考依据。
综上所述,本研究采用现场研究和决策树模型相结合的方法,论证了珠海市的社会组织参与的HIVST是一项具有经济学价值的检测模式,决策者应加大对HIVST项目的支持力度,推广HIVST在MSM中的应用,以促进阳性病例的早发现、早诊断和早治疗。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
程伟彬, 李顺铭, 古羽舟, 等. 广州市互联网型MSM使用"互联网+艾滋病综合预防服务体系"现状及特征分析[J]. 中华流行病杂志, 2019, 40(10): 1206-1211. Cheng WB, Li SM, Gu YZ, et al. Status quo and characteristic analysis among MSM-users of the "Internet Plus-based AIDS Comprehensive Prevention Service System" in Guangzhou[J]. Chin J Epidemiol, 2019, 40(10): 1206-1211. DOI:10.3760/cma.j.issn.0254-6450.2019.10.007 |
| [2] |
Jin X, Xu J, Smith MK, et al. An internet-based self-testing model (Easy Test):Cross-sectional survey targeting men who have sex with men who never tested for HIV in 14 provinces of China[J]. J Med Internet Res, 2019, 21(5): e11854. DOI:10.2196/11854 |
| [3] |
吴尊友. 互联网+艾滋病防治技术应用与挑战[J]. 首都公共卫生, 2019, 13(1): 1-3. Wu ZY. Application and challenges of Internet plus AIDS prevention technology[J]. Capital J Public Health, 2019, 13(1): 1-3. DOI:10.16760/j.cnki.sdggws.2019.01.016 |
| [4] |
WHO. Guidelines on HIV self-testing and partner notification[Z]. Geneva: WHO, 2016
|
| [5] |
中华人民共和国中央人民政府.国务院办公厅关于印发中国遏制与防治艾滋病"十三五"行动计划的通知国办发﹝2017﹞8号[EB/OL]. (2017-02-05)[2018-11-05]. http://www.gov.cn/zhengce/content/2017-02/05/content_5165514.htm. Central People's Government. Notice of the General Office of the State Council on printing and issuing the 13th five-year china action plan on containment and prevention of HIV/AIDS, state office issued[2017] No. 8[EB/OL]. (2017-02-05)[2018-11-05]. http://www.gov.cn/zhengce/content/2017-02/05/content_5165514.htm. |
| [6] |
刘宇婧, 陈清峰. 社会组织参与艾滋病防治工作的PEST分析和发展策略研究[J]. 中国艾滋病性病, 2016, 22(3): 194-196. Liu YJ, Cheng QF. PEST analysis and development strategy study of social organizations involved in AIDS response[J]. Chin J AIDS STD, 2016, 22(3): 194-196. DOI:10.13419/j.cnki.aids.2016.03.14 |
| [7] |
曾刚, 吴尊友. 医疗机构主动提供艾滋病检测咨询策略的卫生经济学评价研究进展[J]. 中华流行病学杂志, 2012, 33(1): 115-118. Zeng G, Wu ZY. Evaluation on health economics regarding provider-initiated AIDS testing and counseling strategy[J]. Chin J Epidemiol, 2012, 33(1): 115-118. DOI:10.3760/cma.j.issn.0254-6450.2012.01.025 |
| [8] |
殷凡非, 郑迎军, 吴涛, 等. 非政府组织开展MSM艾滋病干预的单位成本研究[J]. 中国艾滋病性病, 2015, 21(21): 855-857, 883. Yin FF, Zheng YJ, Wu T, et al. Research on the unit cost of HIV/AIDS intervention of NGOs for MSM[J]. Chin J AIDS STD, 2015, 21(10): 855-857, 883. DOI:10.13419/j.cnki.aids.2015.10.08 |
| [9] |
Cambiano V, Johnson CC, Hatzold K, et al. The impact and cost-effectiveness of community-based HIV self-testing in sub-Saharan Africa:a health economic and modelling analysis[J]. J Int Aids Soc, 2019, 22 Suppl 1: e25243. DOI:10.1002/jia2.25243 |
| [10] |
齐金蕾.三城市男男性行为人群艾滋病防治经费实际支出及利用研究[D].北京: 中国疾病预防控制中心, 2015. Qi JL. A study on AIDS spending assessment and utilization for men who have sex with men in Shanghai, Chongqi, Hangzhou[D]. Beijing: Chinese Center for Disease Control and Prevention, 2015. |
| [11] |
蔡衍珊, 古羽舟, 钟斐, 等. 广州市MSM"互联网+HIV自检服务平台"-"岭南准"的适用性和可行性分析[J]. 中华流行病学杂志, 2019, 40(10): 1212-1216. Cai YS, Gu YZ, Zhong F, et al. Applicability and feasibility of "Lingnanzhun"-an "Internet Plus-based HIV Self-testing Tool" targeting MSM in Guangzhou[J]. Chin J Epidemiol, 2019, 40(10): 1212-1216. DOI:10.3760/cma.j.issn.0254-6450.2019.10.008 |
| [12] |
El-Sadr WM, Mayer KH, Rabkin M, et al. AIDS in America-Back in the Headlines at Long Last[J]. N Engl J Med, 2019, 380(21): 1985-1987. DOI:10.1056/NEJMp1904113 |
| [13] |
Jamil MS, Prestage G, Fairley CK, et al. Effect of availability of HIV self-testing on HIV testing frequency in gay and bisexual men at high risk of infection (FORTH):a waiting-list randomised controlled trial[J]. Lancet HIV, 2017, 4(6): e241-50. DOI:10.1016/S2352-3018(17)30023-1 |
| [14] |
陆天意, 毛翔, 高阳阳, 等. 采用HIV自我检测策略促进男男性行为者群体HIV检测研究进展[J]. 中国艾滋病性病, 2019(6): 648-651. Lu TY, Mao X, Gao YY, et al. Research progress on HIV testing in MSM by using HIV self-testing strategy[J]. Chin J AIDS STD, 2019(6): 648-651. |
| [15] |
周毅, 刘亚薇, 贺喜, 等. 珠海市不同活动场所MSM规模估计的研究[J]. 中国艾滋病性病, 2017, 23(8): 730-733. Zhou Y, Liu YW, He X, et al. Estimation of the population size of men who have sex with men in different venues of Zhuhai city[J]. Chin J AIDS STD, 2017, 23(8): 730-733. DOI:10.13419/j.cnki.aids.2017.08.15 |
| [16] |
林梓铭, 李艳, 付笑冰, 等. 广东省2010-2016年晚发现HIV/AIDS病例特征及影响因素分析[J]. 华南预防医学, 2017, 43(6): 501-506. Lin ZM, Li Y, Fu XB, et al. Characteristics and influencing factors for late diagnosed HIV/AIDS cases in Guangdong Province, 2010-2016[J]. South China J Prev Med, 2017, 43(6): 501-506. DOI:10.13217/j.scjpm.2017.0501 |
| [17] |
金霞, 熊燃, 王丽艳, 等. 2010-2014年我国HIV感染病例的晚发现情况分析[J]. 中华流行病学杂志, 2016, 37(2): 218-221. Jin X, Xiong R, Wang LY, et al. Analysis on the 'late diagnosis' (LD) phenomena among newly identified HIV/AIDS cases in China, 2010-2014[J]. Chin J Epidemiol, 2016, 37(2): 218-221. DOI:10.3760/cma.j.issn.0254-6450.2016.02.014 |
| [18] |
程伟彬, 徐慧芳, 钟斐, 等. 2010-2015年广州市"互联网+"艾滋病预防服务在男男性行为人群中的应用[J]. 中华预防医学杂志, 2016, 50(10): 853-857. Chen WB, Xu HF, Zhong P, et al. Application of "Internet Plus" AIDS prevention services among men who have sex with men in Guangzhou, China:results from 2010 to 2015[J]. Chin J Prev Med, 2016, 50(10): 853-857. DOI:10.3760/cma.j.issn.0253-9624.2016.10.004 |
| [19] |
Wu D, Tang WM, Lu HD, et al. Leading by example:web-based sexual health influencers among men who have sex with men have higher HIV and syphilis testing rates in China[J]. J Med Internet Res, 2019, 21(1): e10171. DOI:10.2196/10171 |
| [20] |
吕毅, 赫晓霞, 马洁琼, 等. 网络购买HIV快速检测试剂用于自我检测人群特征[J]. 中国艾滋病性病, 2019(6): 559-561, 572. Lyu Y, He XX, Ma JQ, et al. Characteristics of population who purchase HIV rapid test kit on internet for self-test[J]. Chin J AIDS STD, 2019(6): 559-561, 572. DOI:10.13419/j.cnki.aids.2019.06.04 |
| [21] |
Tang WM, Wu D. Opportunities and challenges for HIV self-testing in China[J]. Lancet HIV, 2018, 5(11): e611-612. DOI:10.1016/s2352-3018(18)30244-3 |
| [22] |
黄珊子, 谢颖倩, 周毅, 等. 互联网平台支持下的艾滋病诊疗"一站式服务"HIV筛查阳性者的转介状况研究[J]. 中国艾滋病性病, 2019(2): 178-181. Huang SZ, Xie YQ, Zhou Y, et al. Referral services of HIV/AIDS testing and treatment 'one-stop services' model by the internet[J]. Chin J AIDS STD, 2019(2): 178-181. DOI:10.13419/j.cnki.aids.2019.02.18 |
 2020, Vol. 41
2020, Vol. 41