文章信息
- 韩冰峰, 袁千里, 刘姜, 刘雅琼, 黄宁华, 崔富强.
- Han Bingfeng, Yuan Qianli, Liu Jiang, Liu Yaqiong, Huang Ninghua, Cui Fuqiang
- 我国4个省份慢性乙型肝炎患者受到性与生育歧视现状调查
- Studies on sexual and childbearing-related stigma against chronic hepatitis B patients in four provinces in China
- 中华流行病学杂志, 2020, 41(4): 504-507
- Chinese Journal of Epidemiology, 2020, 41(4): 504-507
- http://dx.doi.org/10.3760/cma.j.cn112338-20190603-00389
-
文章历史
收稿日期: 2019-06-03
2. 北京市疾病预防控制中心 100013
2. Beijing Center for Disease Control and Prevention, Beijing 100013, China
HBV感染是中国重要的公共卫生问题,据估计,中国有8 600万HBsAg携带者[1],有约2 800万的慢性乙型肝炎(乙肝)患者[2]。他们不仅要承受HBV感染对身体的损害,还可能面对公众的误解和歧视[3-4]。2017年中国4个省份慢性乙肝患者经历歧视现状调查结果显示[5],在中国有超过75%的慢性乙肝患者在生育、医疗、入学、工作中因为感染HBV而受到过歧视。乙肝歧视为乙肝患者带来巨大的心理压力,使其难以正常工作和生活,从而产生一系列负面情绪,如恐惧、焦虑、耻辱、抑郁、自卑等,严重影响患者的自我认知和生活质量。乙肝可以通过性传播和母婴传播,只要有合适的防护措施,乙肝患者是可以进行婚育的。但是由于公众对乙肝的误解,乙肝患者可能在性行为、结婚和生育上遭受到不公正的对待。我国目前尚无文献探究慢性乙肝患者遭受性与生育歧视的现状。本研究通过对慢性乙肝患者进行面对面问卷调查,旨在了解中国当前慢性乙肝患者遭受性与生育歧视的情况。
对象与方法1.研究现场:考虑不同省份经济、文化与教育水平的差异,选择北京市、河南省、广东省和陕西省作为研究现场。
2.调查对象:纳入标准:①慢性乙肝患者(HBsAg阳性≥6个月,ALT>40 IU/L,且有肝炎症状和体征);②2017年4月到医院肝病科门诊就诊;③知情同意。本研究通过WHO驻华代表处和北京大学医学部伦理审查委员会(IRB00001052)审批。
3.样本量:根据现况调查样本量公式N=μα2×P×(1-P)/δ2计算样本量,取α=0.05(双侧),则μα=1.96;P为预期的患者自认为受到歧视的比例,根据专家估计和调查需要,本次取估计值P=60%;δ为最大允许误差,本研究取0.1。则每个地区调查约93人,考虑按性别分层分析,样本量扩大100%,需调查744人。
4.研究方法:每个省份抽取1~2家医院,采用方便抽样法共选取5家医院。调查工具参考艾滋病患者受歧视调查方案[6],并经专家论证,在预调查的基础上优化后形成。调查对象填写主要关键变量,且至少填写1项人口学特征和1项主体调查内容即被认为有效。问卷内容包括性别、年龄、文化程度、职业等一般人口学信息;首次发现感染HBV的时间;对HBV性传播途径、安全套可降低HBV感染风险等知识的知晓情况以及决定不发生性行为、不结婚和不要孩子的态度。同时调查了慢性乙肝患者遭受的性歧视与生育歧视情况,包括患者遭受到的客观歧视和主观歧视两部分。客观歧视部分涵盖医务人员或计划生育部门建议慢性乙肝患者不生育、终止其怀孕、建议其到专科医院产检和待产、拒绝提供计划生育服务和拒绝提供生殖健康服务5个问题,每题选“是”计1分;主观歧视部分为患者感受到的来自性伴或配偶的歧视,共1题,选择“十分歧视”“有点歧视”和“无歧视”分别计2、1和0分。性与生育歧视得分定义为主客观歧视分值的合计,范围0~7分,分值越高歧视越严重。由于在生育歧视方面,女性较男性更多回答“终止怀孕”“建议其到专科医院产检和待产”2项歧视题目,本研究对男、女患者遭受的性及生育歧视分别进行分析。
5.统计学分析:采用EpiData 3.1软件建立数据库,由经培训的数据管理人员进行双人双份录入并核对。应用SPSS 22.0软件对数据进行统计分析,对于符合正态分布的连续变量,采用x±s表示。组间比较用t检验或F检验;对于不符合正态分布的定量资料,采用中位数和四分位数间距表示,组间比较用秩和检验,其中,两组资料比较选用Wilcoxon秩和检验法,多组资料检验选用Kruskal-Wallis H检验。以P<0.05为差异有统计学意义。
结果1.一般情况:发放问卷900份,有效应答率为88.56%(797/900)。调查对象年龄(40.06±12.73)岁,男性510人(66.58%),女性256人(33.42%);初中/中专/高中文化程度为主,占44.21%(336/760),本科及以上占28.29%(215/760);已婚为主,占81.29%(643/791),未婚占16.31%(129/791);职业以农民、个体经营者为主,分别占17.82%(139/780)和13.97%(109/780)。
2.性与生育歧视现状:总体上,有4.15%(28/675)的患者被医生建议不要生育,有4.76%(10/210)的女性患者被医务人员或计划生育服务机构建议终止妊娠。分别有3.62%(25/690)和3.48%(24/690)的患者因感染HBV被拒绝提供计划生育服务和生殖健康服务。
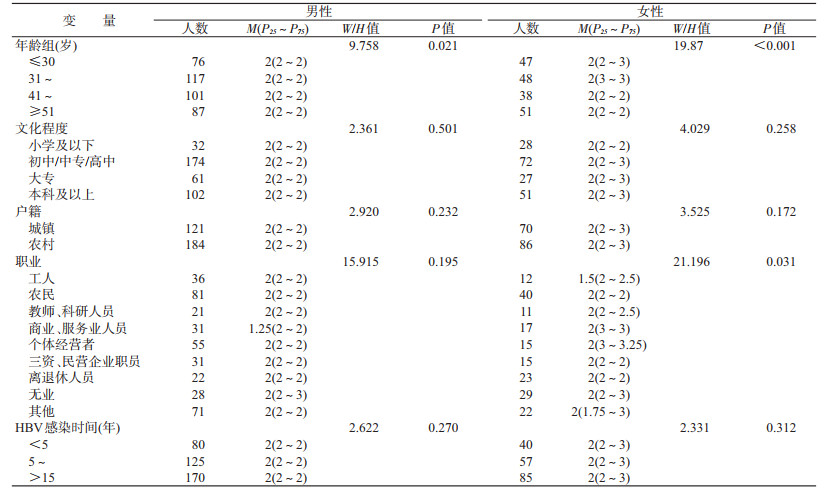
(1)男性患者性与生育歧视现状:男性患者的性与生育歧视经历得分为M=2(P25~P75:2~2)分,不同年龄组男性遭受性与生育歧视情况不同,其中≤30岁组低于31~岁组(P=0.011)和≥51岁组(P=0.009)(表 1,2);性与生育歧视得分在文化程度(P=0.501)、户籍类型(P=0.232)、职业(P=0.195)和发现HBV感染时间(P=0.270)的差异无统计学意义(表 1)。
(2)女性患者性与生育歧视现状:女性患者的性与生育歧视经历得分为M=2(P25~P75:2~3)分,不同年龄组女性遭受性与生育歧视情况不同,其中31~岁组低于≤30岁组(P=0.003)而高于41~岁组(P=0.001)和≥51岁组(P<0.001)(表 1,2);性与生育歧视得分在文化程度(P=0.258)、户籍类型(P=0.172)和发现HBV感染时间(P=0.312)的差异无统计学意义(表 1)。
3.知晓HBV相关知识与发生性行为想法的关系:在发生性行为想法上,知晓安全套可以减小HBV感染风险知识的患者(44/62,70.97%)与不知晓的患者(533/721,73.93%)的差异无统计学意义(P=0.612)。在不发生性行为的想法上,知晓HBV性传播途径的患者(52/558,83.87%)较不知晓的患者(506/720,70.18%)具有此想法的比例更高,且差异有统计学意义(P=0.022)
讨论乙肝患者和艾滋病患者在传染源、传播途径和易感性上存在相似的特征[7],可能遭受来自家庭、医务人员的歧视,对其性生活次数、生育欲望和围产期经历都有负面影响[8-9]。有研究表明,生育有益于身心健康,让女性有成就感[8],即使携带母婴传播或性传播的病毒,女性的生育欲望仍然普遍存在[10]。但是,性传播病毒会迫使许多人重新考虑生育计划[11]。如果感染HBV的女性想要生育,其传播给下一代的可能性也会增加,也比男性面临更多的性与生育歧视负担[12]。在中国,初次性行为的平均年龄为22.8岁[13],初次生育平均年龄为25.78岁,再次生育平均年龄为29.61岁[14]。有研究表明,在20~49岁育龄妇女中,相比于20~29岁,31~40岁晚育妇女的生育意愿更高[15],也更容易因感染HBV而受到生育方面的歧视。
本研究发现,知晓HBV性传播途径的慢性乙肝患者,更可能选择不发生性行为,知晓使用安全套能阻断HBV传播则不会对性行为有所影响,提示可以向乙肝患者及配偶/性伴普及安全套的知识,不仅能保护乙肝患者的“性权利”,而且能减少性行为方面的歧视。
本研究发现,有4.15%的患者被医生建议不要生育,有4.76%的女性患者被医务人员或计划生育服务机构建议终止妊娠,由于感染HBV被拒绝提供计划生育服务和生殖健康服务的患者分别为3.62%和3.48%。我国艾滋病、梅毒和HBV综合防控措施对母婴传播是可行和有效的[16]。乙肝疫苗和乙肝免疫球蛋白的联合使用可显著提高母婴阻断成功率[17],在妊娠晚期治疗高危女性抗病毒药物可进一步减少HBsAg阳性母亲所生新生儿的围产期垂直传播[18]。因此,不仅要向感染HBV的妇女加强宣传,推动乙肝母婴阻断措施,结合改善心理健康、正常的生育经历、安全预防等心理干预措施,让她们和正常人一样享有生育的权利,还要增加对社区和医疗相关部门的教育并提高防控HBV知识,以减少性与生育歧视倾向[7]。
本研究存在不足。首先,调查采用方便抽样选取中国4个省份,不同级别的医院,患者的代表性存在一定差异。因此,将结果外推需要慎重。其次,本研究使用统计方法探究了一些人口学因素和性与生育歧视的相关关系,患者遭受的歧视来源于主观判断,若要探讨因果关系需要更多证据支持。
综上所述,慢性乙肝患者会遭受性与生育相关的歧视,尤其是处在31~40岁的女性。因此需要普及安全套阻断HBV性传播作用和母婴阻断预防策略,维护乙肝患者性与生育的权利,从而减少家庭、公众和医疗机构对于乙肝患者生育相关的歧视。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
The Polaris Observatory Collaborators. Global prevalence, treatment, and prevention of hepatitis B virus infection in 2016:a modelling study[J]. Lancet Gastroenterol Hepatol, 2018, 3(6): 383-403. DOI:10.1016/S2468-1253(18)30056-6 |
| [2] |
Liang XF, Bi SL, Yang WZ, et al. Epidemiological serosurvey of hepatitis B in China-Declining HBV prevalence due to hepatitis B vaccination[J]. Vaccine, 2009, 27(47): 6550-6557. DOI:10.1016/j.vaccine.2009.08.048 |
| [3] |
Yang T, Wu MC. Discrimination against hepatitis B carriers in China[J]. Lancet, 2011, 378(9796): 1059. DOI:10.1016/S0140-6736(11)61460-8 |
| [4] |
Kan QC, Wen JG, Xue R. Discrimination against people with hepatitis B in China[J]. Lancet, 2015, 386(9990): 245-246. DOI:10.1016/S0140-6736(15)61276-4 |
| [5] |
Han BF, Yuan QL, Shi YH, et al. The experience of discrimination of individuals living with chronic hepatitis B in four provinces of China[J]. PLoS One, 2018, 13(4): e0195455. DOI:10.1371/journal.pone.0195455 |
| [6] |
中央党校社会发展研究所.中国艾滋病病毒感染者歧视状况调查报告[EB/OL]. (2014-04-10). http://www.doc88.com/p-070807941166.html. Research Institute for Social Development in Party School of the Central Committee of C.P.C. Investigation report on discrimination among HIV/AIDS patients in China[EB/OL]. (2014-04-10). http://www.doc88.com/p-070807941166.html. |
| [7] |
魏晓敏. 浅议艾滋病和乙型肝炎在传染病学、研究进展和宣传力度方面的异同[J]. 健康教育与健康促进, 2006, 1(1): 59-61. Wei XM. Debating on the difference of AIDS and hepatitis B in epidemiology and new researches and propaganda[J]. Health Educ Health Promot, 2006, 1(1): 59-61. DOI:10.16117/j.cnki.31-1974/r.2006.01.021 |
| [8] |
Mehta N, Ho J, Boonsuk P, et al. Investigating the role of stigma on fertility desire among HIV-positive women in Bangkok, Thailand:a qualitative study[J]. J Virus Erad, 2018, 4(3): 165-169. |
| [9] |
Da WD, Li XM, Qiao S, et al. Changes in sexual behaviors following diagnosis with HIV:patterns and correlates among people living with HIV (PLHIV) in China[J]. AIDS Care, 2019, 31(2): 238-242. DOI:10.1080/09540121.2018.1487915 |
| [10] |
Ramos de Souza M, Do Amaral WN, Guimarães RA, et al. Reproductive desire among women living with HIV/AIDS in Central Brazil:prevalence and associated factors[J]. PLoS One, 2017, 12(10): e0186267. DOI:10.1371/journal.pone.0186267 |
| [11] |
Withers M, Dworkin S, Harrington E, et al. Fertility intentions among HIV-infected, sero-concordant couples in Nyanza province, Kenya[J]. Cult Health Sex, 2013, 15(10): 1175-1190. DOI:10.1080/13691058.2013.811289 |
| [12] |
Joseph Davey DL, Wall KM, Kilembe W, et al. Difficult decisions:evaluating individual and couple-level fertility intentions and HIV acquisition among HIV serodiscordant couples in Zambia[J]. PLoS One, 2018, 13(1): e0189869. DOI:10.1371/journal.pone.0189869 |
| [13] |
Guo W, Wu Z, Qiu Y, et al. The timing of sexual debut among Chinese youth[J]. Int Perspect Sex Reprod Health, 2012, 38(4): 196-204. DOI:10.1363/3819612 |
| [14] |
张银锋, 侯佳伟. 中国人口实际与理想的生育年龄:1994-2012[J]. 人口与发展, 2016, 22(2): 2-11. Zhang YF, Hou JW. The actual and ideal fertility age of Chinese population:1994-2012[J]. Popul Dev, 2016, 22(2): 2-11. DOI:10.3969/j.issn.1674-1668.2016.02.001 |
| [15] |
Cao SX, Tian T, Qi F, et al. An investigation of women's attitudes towards fertility and China's family planning policy[J]. J Biosoc Sci, 2010, 42(3): 359-375. DOI:10.1017/S0021932009990551 |
| [16] |
Wang AL, Qiao YP, Wang LH, et al. Integrated prevention of mother-to-child transmission for human immunodeficiency virus, syphilis and hepatitis B virus in China[J]. Bull World Health Organ, 2015, 93(1): 52-56. DOI:10.2471/BLT.14.139626 |
| [17] |
王贵强, 王福生, 成军, 等. 慢性乙型肝炎防治指南(2015年更新版)[J]. 临床肝胆病杂志, 2015, 31(12): 1941-1960. Wang GQ, Wang FS, Cheng J, et al. The guideline of prevention and treatment for chronic hepatitis B:a 2015 update[J]. J Clin Hepatol, 2015, 31(12): 1941-1960. DOI:10.3969/j.issn.1001-5256.2015.12.002 |
| [18] |
Cui FQ, Woodring J, Chan PL, et al. Considerations of antiviral treatment to interrupt mother-to-child transmission of hepatitis B virus in China[J]. Int J Epidemiol, 2018, 47(5): 1529-1537. DOI:10.1093/ije/dyy077 |
 2020, Vol. 41
2020, Vol. 41