文章信息
- 侯亚苹, 李智贤, 羊柳, 赵敏, 席波.
- Hou Yaping, Li Zhixian, Yang Liu, Zhao Min, Xi Bo
- 儿童期腹型肥胖对成年期腹型肥胖的影响
- Effect of abdominal obesity in childhood on abdominal obesity in adulthood
- 中华流行病学杂志, 2020, 41(3): 385-388
- Chinese Journal of Epidemiology, 2020, 41(3): 385-388
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2020.03.020
-
文章历史
收稿日期: 2019-05-14
2. 山东大学医药卫生管理学院, 济南 250012;
3. 山东大学公共卫生学院食品卫生与营养学系, 济南 250012
2. School of Health Care Management, Shandong University, Jinan 250012, China;
3. Department of Nutrition and Food Hygiene, School of Public Health, Shandong University, Jinan 250012, China
近年来,中国儿童青少年的超重/肥胖率持续上升[1-2]。1993-2009年我国儿童青少年的超重/肥胖率从8.1%增加到18.0%,腹型肥胖率从15.3%增加到28.9%[2]。儿童青少年的肥胖会导致近期的靶器官损害。此外,超重/肥胖从儿童青少年时期到成年期还存在“轨迹现象”,儿童青少年时期的肥胖增加成年期2型糖尿病和心血管疾病的风险。目前常采用BMI来识别超重/肥胖,但BMI并不能准确的反映个体的真实肥胖程度[3]。腰围能反映腹部脂肪在脏器的蓄积状态。而且,与BMI相比,腰围能更加准确地预测将来发生心血管疾病的风险[4]。但是,国内外学者主要关注儿童期BMI与成年期慢性病的关系[5]。鲜有研究报道儿童期腰围与成年期腰围及其慢性病的关系。本研究旨在探讨儿童期腹型肥胖对成年期腹型肥胖的影响,为我国成年人慢性疾病的防治提供科学依据。
资料与方法1.资料来源:基于“中国居民健康与营养调查(CHNS)”1993-2011年研究数据,该调查由美国北卡罗莱纳大学人口研究中心和中国CDC营养与健康所合作开展[6]。采用分层整群随机抽样,将辽宁、黑龙江、山东、江苏、河南、湖南、湖北、广西、贵州9个省份作为调查点。本研究要求研究对象在儿童期和成年期至少调查1次。为保证随访时间达到最长,本研究以儿童期第1次和成年期最后1次调查数据,分别代表儿童期和成年期。CHNS儿童随访队列为动态性队列,其中1993年和1997年进行的子队列分别包括594和541人,其余年份的子队列共包括231人。收集的资料包括研究对象的性别、年龄、身高、体重、BMI、腰围、吸烟、饮酒、能量摄入、脂肪摄入和女性是否处于妊娠期等情况。排除缺失变量及处于妊娠状态的女性后,最终纳入1 366名研究对象,其中男性839名(61.4%)。
2.指标测量及方法:腰围测量参考WHO推荐的方法[7],受试者两脚分开站立,使用无弹性的软尺,沿腋中线第十二肋骨下缘和髂嵴上缘连线中点的位置,水平环绕1周,在平静呼气末测量,读数精确至0.1 cm。身高体重测量采用统一标准的身高和体重仪进行测量,受试者脱去鞋帽,穿轻薄衣物,取立正姿势,身高读数精确至0.1 cm,体重读数精确至0.1 kg。BMI=体重(kg)/身高(m)2。年龄、性别、吸烟、饮酒和女性孕期情况等信息通过问卷调查获得。
3.诊断标准:采用马冠生等[8]于2010年制定的中国7~18岁学龄儿童青少年腰围参照标准,选取性别和年龄别腰围的P75和P90作为儿童腹型肥胖前期、腹型肥胖的界值点。成年人腹型肥胖定义为男性腰围≥90 cm,女性腰围≥85 cm[9]。
4.统计学分析:采用SAS 9.4软件进行数据分析,连续性资料用x±s表示,分类资料用百分比(%)表示。采用t检验和χ2检验比较变量的性别组间差异。控制性别、儿童期年龄,以及成年期吸烟、饮酒、能量和脂肪摄入等因素,采用偏相关分析探讨儿童期腰围与成年期腰围的相关性。控制各种潜在的混杂因素,采用Cox回归模型分析儿童期腹型肥胖对成年期腹型肥胖的影响。双侧检验,以P < 0.05为差异有统计学意义。
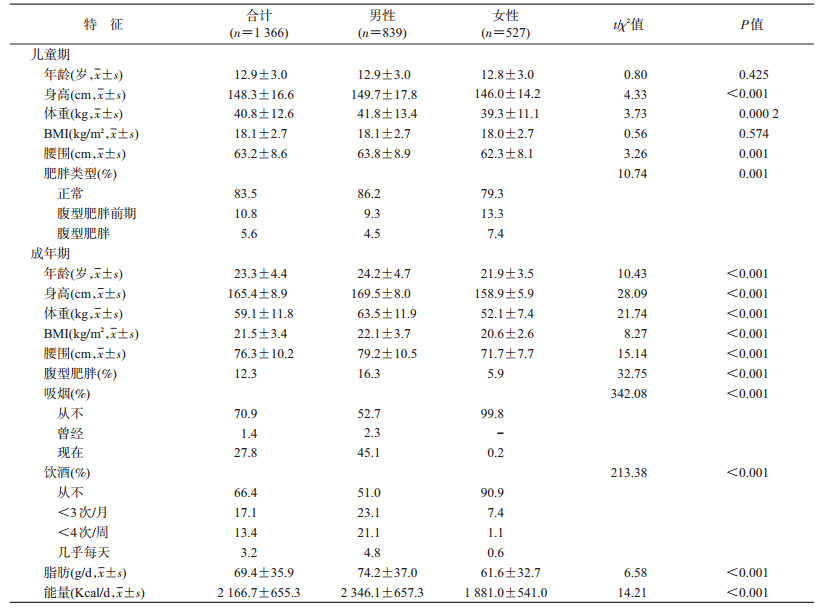
结果1.基本情况:该队列中位随访时间为10.4年,儿童期年龄范围为7~17岁,成年期年龄范围为18~36岁。儿童期年龄、BMI性别组间差异无统计学意义。儿童期男性的身高、体重和腰围水平均高于女性,差异有统计学意义(均P < 0.05)。成年期男性的年龄、身高、体重、BMI、腰围、吸烟、饮酒、能量摄入、脂肪摄入和腹型肥胖率均高于女性,差异有统计学意义(均P < 0.05)。见表 1。
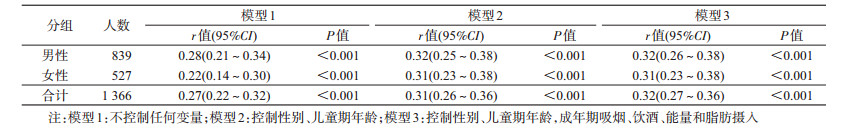
2.儿童期腰围与成年期腰围相关性分析:偏相关分析结果显示,儿童期腰围与成年期腰围呈正相关(r=0.32,P < 0.001)。按照性别进行分层后,结果与总体结果相似。见表 2。
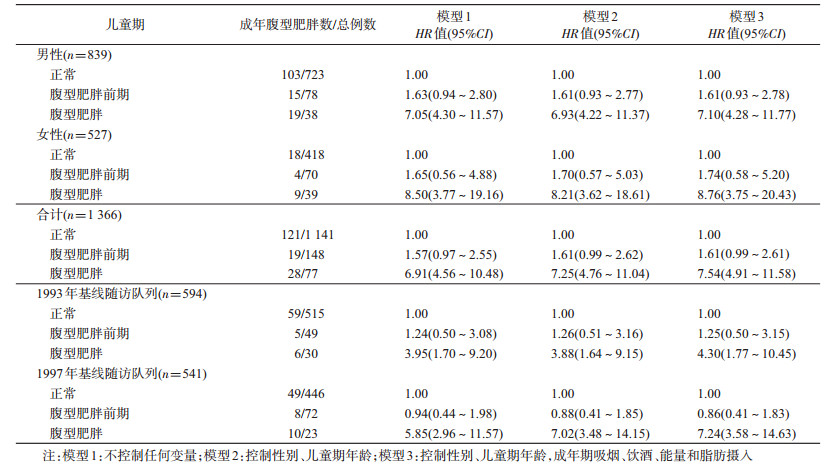
3.儿童期腹型肥胖对成年期腹型肥胖的影响:以儿童期腰围正常组作为参照组,腹型肥胖的儿童在成年期发生腹型肥胖的风险增加(HR=7.54,95%CI:4.91~11.58)。按照性别分层后,腹型肥胖的男童和女童在成年期发生腹型肥胖的风险均增加(男童:HR=7.10,95%CI:4.28~11.77;女童:HR=8.76,95%CI:3.75~20.43)。按照子队列分层后,基线调查年份为1993年和1997年的子队列,腹型肥胖的儿童在成年期发生腹型肥胖的风险均增加(1993年:HR=4.30,95%CI:1.77~10.45;1997年:HR=7.24,95%CI:3.58~14.63)。见表 3。
近年来,儿童青少年腹型肥胖处于流行状态。本研究发现,儿童期腰围与成年期腰围存在中度相关性;同时,近40%的儿童期腹型肥胖会发展为成年期腹型肥胖。相对于儿童期正常腰围组,儿童期腹型肥胖会增加成年期腹型肥胖的风险。因此,早期识别腹型肥胖高危儿童,有利于预防成年期的腹型肥胖。
虽然BMI常用于识别超重/肥胖,但是相对于BMI,腰围更能直接反映人体腹部脂肪在内脏的堆积状态。对于成年人的研究发现,腰围筛查成年人肥胖的准确度高于BMI;如果仅用BMI筛查成年人肥胖,约有半数的腹型肥胖者会被遗漏[3]。而且,相比于BMI筛查的全身肥胖人群,用腰围筛查的腹型肥胖人群发生心血管疾病的风险更高[4]。当然,也有研究发现,腰围和BMI预测儿童心血管代谢危险因素的效果相当[10-11]。
研究表明,肥胖儿童不健康的生活习惯或饮食口味可能会延续到成年期,如偏好甜食和高热量食物等,这也能从一定程度上解释较大比例的儿童期肥胖会持续到成年期。腹部脂肪细胞尤其是内脏脂肪细胞的过量蓄积,促使皮下脂肪组织会分泌一系列的生物活性因子,广泛参与代谢相关的疾病的病理生理过程。腹型肥胖的儿童不仅会导致糖脂代谢紊乱和近期靶器官损害,还会增加成年期心脏疾病、脑血管疾病、糖尿病和早死等风险[12]。因此,腹型肥胖的儿童若不及时的采取有效的预防和控制措施,未来将会成为我国成年期慢性病的“后备军”。因此,应重视儿童期腹型肥胖的预防和控制,将慢性病的防治窗口前移至儿童期,遏制儿童期腹型肥胖的流行趋势,才能从根本上降低我国形势日益严峻的慢性疾病负担。
本研究存在局限性。首先,本研究基线人群主要为90年代的儿童,其腹型肥胖率较低。由于目前社会经济和生活方式的改变,现今儿童腹型肥胖率远高于90年代,因此可能会对结果的外推性产生一定的影响。其次,本研究的随访终点人群的年龄为18~36岁,该人群尚处于成年早期。因此,本研究结果尚不能推论到中老年期。
综上所述,儿童期腰围与成年期腰围呈正相关,腹型肥胖的儿童中有较大比例将来会发展为成年期腹型肥胖。因此,加强儿童期腹型肥胖的防控,对于降低成年期腹型肥胖和将来的心血管疾病负担具有重要的公共卫生学意义。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
杨招庚, 董彦会, 王西婕, 等. 中国2014年7~18岁中小学生腹型肥胖流行现状[J]. 中国学校卫生, 2018, 39(6): 810-813. Yang ZG, Dong YH, Wang XJ, et al. Prevalence of abdominal obesity among students aged 7-18 years in China in 2014[J]. Chin J School Health, 2018, 39(6): 810-813. DOI:10.16835/j.cnki.1000-9817.2018.06.003 |
| [2] |
刘嫚, 席波, 王奇娟, 等. 1993-2009年7~18岁中国学龄儿童超重肥胖和腹型肥胖率变化趋势[J]. 中国儿童保健杂志, 2012, 20(2): 117-119. Liu M, Xi B, Wang QJ, et al. Trends in the prevalence of overweight and abdominal obesity among Chinese children aged 7-18 years from 1993 to 2009[J]. Chin J Child Health Care, 2012, 20(2): 117-119. |
| [3] |
Maffetone PB, Rivera-Dominguez I, Laursen PB. Overfat Adults and Children in Developed Countries:The Public Health Importance of Identifying Excess Body Fat[J]. Front Public Health, 2017, 5: 190. DOI:10.3389/fpubh.2017.00190 |
| [4] |
Hamer M, O'donovan G, Stensel D, et al. Normal-Weight Central Obesity and Risk for Mortality[J]. Ann Intern Med, 2017, 166(12): 917-918. DOI:10.7326/L17-0022 |
| [5] |
Ajala O, Mold F, Boughton C, et al. Childhood predictors of cardiovascular disease in adulthood. A systematic review and Meta-analysis[J]. Obes Rev, 2017, 18(9): 1061-1070. DOI:10.1111/obr.12561 |
| [6] |
Zhang B, Zhai FY, Du SF, et al. The China Health and Nutrition Survey, 1989-2011[J]. Obes Rev, 2014, 15Suppl 1: 2-7. DOI:10.1111/obr.12119 |
| [7] |
Physical status:the use and interpretation of anthropometry. Report of a WHO Expert Committee[J]. World Health Organ Tech Rep Ser, 1995, 854: 1-452. |
| [8] |
马冠生, 季成叶, 马军, 等. 中国7~18岁学龄儿童青少年腰围界值点研究[J]. 中华流行病学杂志, 2010, 31(6): 609-615. Ma GS, Ji CY, Ma J, et al. Waist circumference reference values for screening cardiovascular risk factors in Chinese children and adolescents aged 7-18 years[J]. Chin J Epidemiol, 2010, 31(6): 609-615. DOI:10.3760/cma.j.issn.0254-6450.2010.06.003 |
| [9] |
中华人民共和国国家卫生和计划生育委员会. WS/T 428-2013成人体重判定[S].北京: 中国标准出版社, 2013. National Health and Family Planning Commission of the People's Republic of China. WS/T 428-2013 Criteria of weight for adults[S]. Beijing: China Standard Press, 2013. |
| [10] |
Lo K, Wong M, Khalechelvam P, et al. Waist-to-height ratio, body mass index and waist circumference for screening paediatric cardio-metabolic risk factors:a Meta-analysis[J]. Obes Rev, 2016, 17(12): 1258-1275. DOI:10.1111/obr.12456 |
| [11] |
侯亚苹, 羊柳, 席波. 腰围、腰围身高比、体重指数预测儿童青少年代谢紊乱的效果比较[J]. 中国儿童保健杂志, 2018, 26(3): 239-242. Hou YP, Yang L, Xi B. Comparison of the performance of waist circumference, waist-height ratio, and body mass index in predicting metabolic disorders among children and adolescents[J]. Chin J Child Health Care, 2018, 26(3): 239-242. DOI:10.11852/zgetbj222018-26-03-03 |
| [12] |
Barzin M, Asghari G, Hosseinpanah F, et al. The association of anthropometric indices in adolescence with the occurrence of the metabolic syndrome in early adulthood:Tehran Lipid and Glucose Study (TLGS)[J]. Pediatr Obes, 2013, 8(3): 170-177. DOI:10.1111/j.2047-6310.2012.00102.X |
 2020, Vol. 41
2020, Vol. 41