文章信息
- 王璇, 张梅, 王志会, 张笑, 赵振平, 黄正京, 齐士格, 李纯, 徐晓慧, 王丽敏.
- Wang Xuan, Zhang Mei, Wang Zhihui, Zhang Xiao, Zhao Zhenping, Huang Zhengjing, Qi Shige, Li Chun, Xu Xiaohui, Wang Limin
- 高血压“标签”与我国成年居民自评健康的相关关系
- Correlation between hypertension label and self-rated health in adult residents in China
- 中华流行病学杂志, 2020, 41(3): 379-384
- Chinese Journal of Epidemiology, 2020, 41(3): 379-384
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2020.03.019
-
文章历史
收稿日期: 2019-08-30
2. 中国疾病预防控制中心慢性非传染性疾病预防控制中心老年健康室, 北京 100050;
3. 中国疾病预防控制中心慢性非传染性疾病预防控制中心生命登记与死因监测室, 北京 100050
2. Division of Elderly Health, National Center for Chronic and Non-communicable Disease Control and Prevention, Chinese Center for Disease Control and Prevention, Beijing 100050, China;
3. Division of Vital Statistics and Death Surveillance, National Center for Chronic and Non-communicable Disease Control and Prevention, Chinese Center for Disease Control and Prevention, Beijing 100050, China
中国慢性病及其危险因素监测报告显示[1],2013年≥18岁居民高血压患病率为27.8%,与之前的数次调查相比高血压患病率总体呈不断上升的趋势[2-4]。《中国高血压防治指南(2018修订版)》提出[5]:及时发现并诊断血压升高的个体是防治高血压的重要措施。但是,随着高血压患病率的不断增长和各级医疗机构首诊测血压制度的建立,以及血压计的广泛使用,很多人容易被贴上高血压“标签”甚至被误诊,从而对健康产生负面影响。研究表明,高血压“标签”会导致更差的自评健康[6-7]。自评健康(self-rated health)是一种可靠高效的健康衡量指标,可综合反映个体生理、心理健康状况,预测死亡率,已列入WHO、美国CDC、中国CDC等机构的公共卫生调查定期收集项目[8-14]。由于个体对于健康的主观评价是人们追求的主要终点,自评健康在临床研究中也扮演着重要角色[15]。本研究采用2013年中国慢性病及其危险因素监测数据,研究高血压“标签”与我国成年居民自评健康的相关关系,为高血压防控措施的制定与实施提供参考。
对象与方法1.研究对象:来自2013年中国慢性病及其危险因素监测系统的174 300名调查对象。该系统采用多阶段分层整群抽样方法对≥18岁常住居民进行抽样[16],样本覆盖31个省(直辖市、自治区)的298个监测县(区),具有全国、城乡、东中西部代表性[17]。
2.调查内容与方法:
(1)调查内容:①问卷调查:采用面对面询问调查方式收集基本人口学、吸烟、饮酒、身体活动及慢性病患病、自评健康的相关信息,其中自评健康状况问题参考美国行为危险因素调查[18]:“总体上看,您认为您的健康状况如何?(非常好、好、一般、差、非常差)”。②身体测量内容包括身高、体重、血压等。身高测量采用长度为2.0 m、精确度为0.1 cm的身高计;体重测量采用最大称量为150.0 kg(精确度为0.1 kg)的百利达HD390电子体重计;血压测量统一使用欧姆龙HBP-1300电子血压计,在安静环境下测量3次(各间隔1 min),取后2次测量均值作为个体血压值(精确到1 mmHg,1 mmHg=0.133 kPa)。
(2)指标定义:高血压患者:按照《中国高血压防治指南(2010版)》成年人高血压标准[19],现场血压测量2次后取结果的平均值。SBP≥140 mmHg和/或DBP≥90 mmHg者、或已被乡镇(社区)级或以上医院确诊为高血压且近2周服药者。有高血压“标签”者定义为调查时自报已被乡镇(社区)级及以上医院确诊为高血压者,其中包括真正的高血压患者和假阳性者(即自报为高血压但现场测量血压值不高且近两周未服药者);无高血压“标签”者定义为调查时未自报曾被乡镇(社区)级及以上医院确诊为高血压者,其中包括血压正常人群和假阴性者(即尚未被诊断的高血压患者)。
吸烟分为从不吸烟者、现在或曾经吸烟者组;饮酒根据2000年WHO《国际酒精消费和相关损害监测指南》的定义分为从不饮酒、非危险饮酒、危险及有害饮酒组[20];身体活动量分类按国际身体活动问卷分析指南计算[21];BMI按照《中国成人超重和肥胖症预防控制指南》标准分为低体重、正常体重、超重和肥胖组[22]。糖尿病诊断根据1999年WHO糖尿病诊断标准执行。心肌梗死、脑卒中、恶性肿瘤患病情况均为自报被县/区级及以上医院机构医生确诊。
3.质量控制:为保证监测结果真实可靠,建立了国家、省和监测点三级的质量控制体系,在调查的前、中和后期对各个环节进行实施,包括方案的设计与修订、统一调查工具、培训、现场调查、实验室检测、数据录入等环节均设置相应的质控方法和评价指标。详细内容见文献[16]。
4.统计学分析:使用SAS 9.4软件进行统计分析。样本来自复杂抽样设计,所有统计分析均采用复杂加权进行调整[23]。连续性变量用univariate过程检验正态性,survey means过程计算M(P25~P75),分类变量用survey freq过程计算构成比和95%CI,描述研究对象的一般特征。反应变量自评健康为有序分类变量,因此采用累积比数logit模型(有序logit模型),用survey logistic过程计算OR值及95%CI,变量赋值见表 1。检验水准α=0.05。使用R 3.4.1软件绘制森林图。
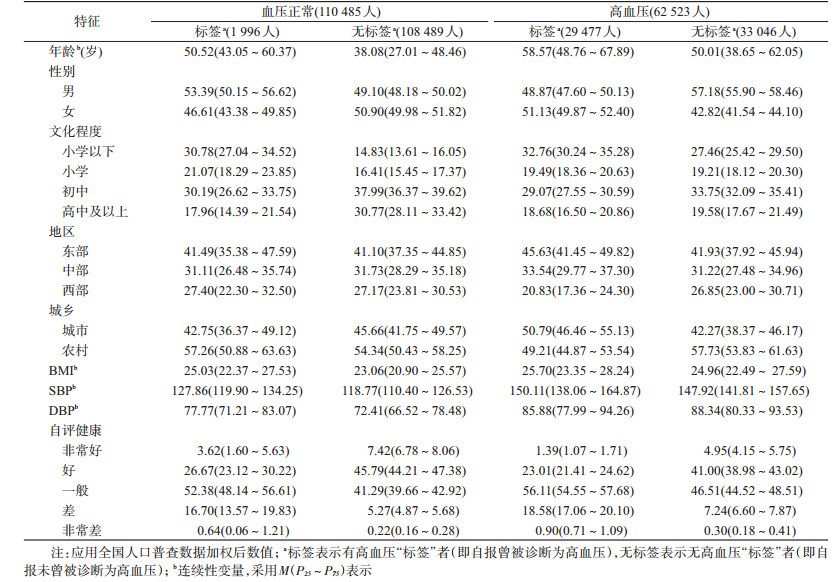
1.基本情况:本研究共纳入有效样本173 008人,其中高血压患者62 523人,血压正常者110 485人;有高血压“标签”者共31 473人,其中血压正常但被贴高血压“标签”者(即假阳性者)1 996人。见表 2。
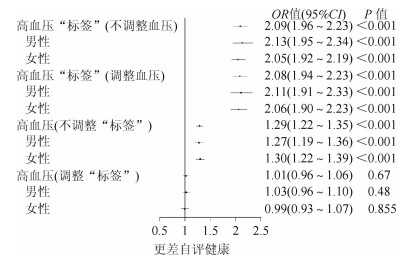
2.总人群累积比数logit模型结果:有高血压“标签”者自评健康较差的比例是没有高血压“标签”者的2.09倍(P < 0.001),调整真实高血压患病情况后差异仍有统计学意义(OR=2.08,P<0.001)。高血压患者自评健康较差的比例是血压正常者的1.29倍(P<0.001),调整高血压“标签”后差异无统计学意义(P=0.670)。分性别分析结果与总体情况一致,其中男性自评健康更易受高血压“标签”的影响。见图 1。高血压“标签”对自评健康的影响程度强于性别、文化程度、城乡、地区、吸烟、饮酒、身体活动、BMI、恶性肿瘤、糖尿病。
|
| 注:调整了性别、年龄、文化程度、城乡、地区、吸烟、饮酒、身体活动、BMI、心肌梗死、脑卒中、恶性肿瘤、糖尿病 图 1 不同性别、高血压患病和标“签状”态与自评健康相关关系 |
3.不同分组累积比数logit模型结果:分组情况见表 1,变量赋值见表 2。血压正常组,有高血压“标签”者(即假阳性者)自评健康较差的比例是无“标签”者的1.89倍(P < 0.001),其中男性的高血压“标签”相比女性与自评健康有更强的相关性(OR=2.03,P < 0.001;OR=1.76,P < 0.001)。高血压组,有“标签”者自评健康较差的比例是无“标签”者的2.18倍(P < 0.001),其中男性的高血压“标签”相比女性与自评健康有更强的相关性(OR=2.20,P < 0.001;OR=2.16,P < 0.001)。高血压“标签”在高血压组与血压正常组都与自评健康有相关关系,但在高血压组相关性更强。以上结果均调整了年龄、性别、文化程度、城乡、地区、BMI、吸烟、饮酒、身体活动、心肌梗死、脑卒中、恶性肿瘤、糖尿病。见图 2。

|
| 注:调整了性别、年龄、文化程度、城乡、地区、吸烟、饮酒、身体活动、BMI、心肌梗死、脑卒中、恶性肿瘤、糖尿病 图 2 不同血压状态、性别下高血压“标签”与自评健康相关关系 |
自评健康作为反映个体健康相关生命质量的可靠指标,其与高血压“标签”的关系在国外研究较多,在中国尚未报道。本研究利用2013年中国慢性病及其危险因素监测数据,对我国≥18岁成年人的高血压“标签”与自评健康的相关关系进行分析。结果显示,我国成年人群高血压“标签”与自评健康独立相关。在调整了人口学因素、吸烟、饮酒、身体活动、慢性病患病情况以及真实的高血压患病情况之后有高血压“标签”者相比没有“标签”者自评健康更差。高血压“标签”比性别、文化程度、城乡、地区、吸烟、饮酒、身体活动强度、BMI、恶性肿瘤、糖尿病等对自评健康的影响强度大。高血压与自评健康有相关性,但在调整了高血压“标签”之后相关无统计学意义。以上研究结果与其他相关研究相似[6-7, 24]。Tiknonoff等[25]发现,高血压“标签”对被标记者有长期的心理影响。因此,高血压“标签”对自评健康的影响可能与个体真实患病情况、医疗卫生资源利用情况无关,而仅仅是因为被贴上了“标签”而产生的心理压力导致自评健康较差[24]。
血压正常组模型结果显示,有“标签”者与无“标签”者相比自评健康更差,进一步说明了高血压“标签”对自评健康有独立的影响。随着高血压患病率的增长、早期筛查、早诊早治政策的实施以及血压计的广泛使用,高血压假阳性率会随之升高,使高血压“标签”造成的负面影响更加严重。Pickering[26]研究认为,筛查高血压会对个体健康造成意料之外的伤害。因此,筛查怀疑高血压或首诊测血压发现个体血压高时应在进一步的确诊之后才能诊断高血压,并且诊断高血压应该严格遵守最新高血压防治指南的要求,由医护人员在标准条件下按统一规范进行测量。
高血压组模型结果显示,有“标签”者相比无“标签”者(即调查时自报未曾被诊断者)自评健康更差,并且该组高血压“标签”对自评健康的影响强于血压正常组,与美国健康与营养调查的数据对不同种族人群的研究结果一致[6]。可能是因为高血压患者生命质量不仅受到“标签”效应的影响,还与症状、血压水平、降压药的副作用、患者心理因素有关[27]。研究发现疾病相关信息的传播方式会影响患者对信息的接受程度,以具有威胁性的语言(如高血压是人类健康的杀手之一)进行传播的信息会对患者的自评健康产生消极影响进而影响治疗结果[28]。因此,诊断为高血压之后应该对患者进行正面积极的健康教育,规范落实高血压分级诊疗、社区随诊制度,提高患者自我管理能力,以减少高血压“标签”对患者健康相关生命质量的损害。
在本研究中,男性自评健康对高血压“标签”相比女性都更为敏感。瑞典一项针对脑卒中的病例对照研究发现[29],在讨论自评健康作为疾病预后预测因子的作用时,应该同时考虑性别和社会视角的重要性;医生在讨论患者的自我健康评估时,必须对性别更加敏感。可能是因为女性可以更准确的评估自身身体健康状况,而男性容易在被贴上疾病“标签”之后有更强烈的心理反应[30],提示医务人员在进行健康教育、下诊断和医嘱、健康管理时注意性别差异。男性和女性不仅有生理差异更有社会角色的差异,但差异背后的深层次原因有待进一步探索。
本研究局限之处在于,横断面研究只能发现高血压“标签”与自评健康的相关关系,无法论证因果关系。
综上所述,高血压“标签”与我国成年居民自评健康独立相关,且存在性别差异。确诊高血压时,应严格遵守最新指南的相关要求,对确诊患者进行正面积极的健康教育,规范落实高血压分级诊疗、社区随诊制度,提高患者自我管理能力,以减少高血压“标签”对患者健康相关生命质量的损害。
利益冲突 所有作者均声明不存在利益冲突
志谢 感谢为2013年中国慢性病及其危险因素监测项目做出贡献的全国各级CDC及基层卫生服务机构的工作人员
| [1] |
中国疾病预防控制中心, 中国疾病预防控制中心慢性非传染性疾病预防控制中心.中国慢性疾病及其危险因素监测报告(2013)[M].北京: 军事医学出版社, 2016. Chinese Center for Disease Control and Prevention, National Center for Chronic and Non-communicable Disease Control and Prevention. Report on chronic disease risk factor surveillance in china (2013)[M]. Beijing: Military Medicine Press, 2016. |
| [2] |
李立明, 饶克勤, 孔灵芝, 等. 中国居民2002年营养与健康状况调查[J]. 中华流行病学杂志, 2005, 26(7): 478-484. Li LM, Rao KQ, Kong LZ, et al. A description on the Chinese national nutrition and health survey in 2002[J]. Chin J Epidemiol, 2005, 26(7): 478-484. DOI:10.3760/j.issn:0254-6450.2005.07.004 |
| [3] |
Xi B, Liang YJ, Reilly KH, et al. Trends in prevalence, awareness, treatment, and control of hypertension among Chinese adults 1991-2009[J]. Int J Cardiol, 2012, 158(2): 326-329. DOI:10.1016/j.ijcard.2012.04.140 |
| [4] |
李镒冲, 王丽敏, 姜勇, 等. 2010年中国成年人高血压患病情况[J]. 中华预防医学杂志, 2012, 46(5): 409-413. Li YC, Wang LM, Jiang Y, et al. Prevalence of hypertension among Chinese adults in 2010[J]. Chin J Prev Med, 2012, 46(5): 409-413. DOI:10.3760/cma.j.issn.0253-9624.2012.05.007 |
| [5] |
中国高血压防治指南修订委员会, 高血压联盟(中国), 中华医学会心血管病学分会, 等.中国高血压防治指南(2018年修订版)[J].中国心血管杂志, 2019, 24(1): 24-56. DOI: 10.3969/j.issn.1007-5410.2019.01.002. Writing Group of 2018 Chinese Guidelines for the Management of Hypertension, Chinese Hypertension League, Chinese Society of Cardiology, et al. 2018 Chinese guidelines for the management of hypertension[J]. Chin J Cardiovasc Med, 2019, 24(1): 24-56. DOI: 10.3969/j.issn.1007-5410.2019.01.002. |
| [6] |
Barger SD, Muldoon MF. Hypertension labelling was associated with poorer self-rated health in the Third US national health and nutrition examination survey[J]. J Human Hypertens, 2006, 20(2): 117-123. DOI:10.1038/sj.jhh.1001950 |
| [7] |
Jørgensen P, Langhammer A, Krokstad S, et al. Diagnostic labelling influences self-rated health. A prospective cohort study:the HUNT Study, Norway[J]. Family Pract, 2015, 32(5): 492-499. DOI:10.1093/fampra/cmv065 |
| [8] |
Jylhä M. What is self-rated health and why does it predict mortality? Towards a unified conceptual model[J]. Soc Sci Med, 2009, 69(3): 307-316. DOI:10.1016/j.socscimed.2009.05.013 |
| [9] |
孟琴琴, 张拓红. 健康自评指标研究进展[J]. 中国预防医学杂志, 2010, 11(7): 750-752. Meng QQ, Zhang TH. The research progress of self-rated health index[J]. Chin Prev Med, 2010, 11(7): 750-752. DOI:10.16506/j.1009-6639.2010.07.002 |
| [10] |
Au N, Johnston DW. Self-assessed health:What does it mean and what does it hide?[J]. Soc Sci Med, 2014, 121: 21-28. DOI:10.1016/j.socscimed.2014.10.007 |
| [11] |
Perlman F, Bobak M. Determinants of self rated health and mortality in Russia-are they the same?[J]. Int J Equity Health, 2008, 7: 19. DOI:10.1186/1475-9276-7-19 |
| [12] |
Dong WL, Li YC, Wang ZQ, et al. Self-rated health and health-related quality of life among Chinese residents, China, 2010[J]. Health Qual Life Outcomes, 2016, 14: 5. DOI:10.1186/s12955-016-0409-7 |
| [13] |
Zack MM, Moriarty DG, Stroup DF, et al. Worsening trends in adult health-related quality of life and self-rated health-United States, 1993-2001[J]. Public Health Rep, 2004, 119(5): 493-505. DOI:10.1016/j.phr.2004.07.007 |
| [14] |
王璇, 王丽敏, 王志会, 等. 我国老年人自评健康现状及影响因素分析[J]. 中国慢性病预防与控制, 2019, 27(6): 406-411. Wang X, Wang LM, Wang ZH, et al. Analysis on the status and influencing factors of self-rated health among Chinese senior citizens[J]. Chin J Prev Control Chron Dis, 2019, 27(6): 406-411. DOI:10.16386/j.cjpccd.issn.1004-6194.2019.06.002 |
| [15] |
Detmar SB, Muller MJ, Schornagel JH, et al. Health-related quality-of-life assessments and patient-physician communication:a randomized controlled trial[J]. JAMA, 2002, 288(23): 3027-3034. DOI:10.1001/jama.288.23.3027 |
| [16] |
王丽敏, 张梅, 李镒冲, 等. 2013年中国慢性病及其危险因素监测总体方案[J]. 中华预防医学杂志, 2018, 52(2): 191-194. Wang LM, Zhang M, Li YC, et al. Scheme of the Chinese chronic non-communicable disease and risk factor surveillance[J]. Chin J Prev Med, 2018, 52(2): 191-194. DOI:10.3760/cma.j.issn.0253-9624.2018.02.015 |
| [17] |
赵振平, 王丽敏, 李镒冲, 等. 2013年中国慢性病及其危险因素监测系统省级代表性评价[J]. 中华预防医学杂志, 2018, 52(2): 165-169. Zhao ZP, Wang LM, Li YC, et al. Provincial representativeness assessment of China non-communicable and chronic disease risk factor surveillance system in 2013[J]. Chin J Prev Med, 2018, 52(2): 165-169. DOI:10.3760/cma.j.issn.0253-9624.2018.02.009 |
| [18] |
Behavioral Risk Factor Surveillance System Questionnaire[EB/OL]. (2008-12-30). https://www.cdc.gov/brfss/questionnaires/pdf-ques/2009brfss.pdf.
|
| [19] |
中国高血压防治指南修订委员会.中国高血压防治指南2010[J].中华心血管病杂志, 2011, 39(7): 579-616. DOI: 10.3760/cma.j.issn.0253-3758.2011.07.002. Writing Group of 2010 Chinese Guidelines for the Management of Hypertension. 2010 Chinese guidelines for the management of hypertension[J]. Chin J Cardiol, 2011, 39(7): 579-616. DOI: 10.3760/cma.j.issn.0253-3758.2011.07.002. |
| [20] |
World Health Organization. 2000. International guide for monitoring alcohol consumption and related harm[EB/OL]. Geneva: World Health Organization. https://apps.who.int/iris/handle/10665/66529.
|
| [21] |
World Health Organization. Global physical activity questionnaire analysis guide[EB/OL]. World Health Organization. www.who.int/chp/steps.
|
| [22] |
中华人民共和国卫生部疾病控制司.中国成人超重和肥胖症预防控制指南[G].北京: 人民卫生出版社, 2006. Department of Disease Control, Ministry of Health of the People's Republic of China. Chinese guidelines for the prevention and control of overweight and obesity in adults[G]. Beijing: People's Medical Publishing House, 2006. |
| [23] |
胡楠, 姜勇, 李镒冲, 等. 2010年中国慢病监测数据加权方法[J]. 中国卫生统计, 2012, 29(3): 424-426. Hu N, Jiang Y, Li YC, et al. 2010 China chronic and non-communicable diseases monitoring data weighting method[J]. Chin J Health Stat, 2012, 29(3): 424-426. DOI:10.3969/j.issn.1002-3674.2012.03.045 |
| [24] |
Ogedegbe G. Labeling and hypertension:it is time to intervene on its negative consequences[J]. Hypertension, 2010, 56(3): 344-345. DOI:10.1161/HYPERTENSIONAHA.110.156257 |
| [25] |
Tikhonoff V, Hardy R, Deanfield J, et al. The relationship between affective symptoms and hypertension-role of the labelling effect:the 1946 British birth cohort[J]. Open Heart, 2016, 3(1): e000341. DOI:10.1136/openhrt-2015-000341 |
| [26] |
Pickering TG. Now we are sick:labeling and hypertension[J]. J Clin Hypertens, 2006, 8(1): 57-60. DOI:10.1111/j.1524-6175.2005.05121.x |
| [27] |
马丽娜, 汤哲, 戈改真. 高血压患者生命质量影响因素的研究进展[J]. 中华老年心脑血管病杂志, 2008, 10(10): 793-794. Ma LN, Tang Z, Ge GZ. Research progress on influencing factors of quality of life in patients with hypertension[J]. Chin J Geriatr Heart Brain Vessel Dis, 2008, 10(10): 793-794. DOI:10.3969/j.issn.1009-0126.2008.10.029 |
| [28] |
Sherman DAK, Nelson LD, Steele CM. Do messages about health risks threaten the self? Increasing the acceptance of threatening health messages via self-affirmation[J]. Personal Soc Psychol Bull, 2000, 26(9): 1046-1058. DOI:10.1177/01461672002611003 |
| [29] |
Emmelin M, Weinehall L, Birgitta S, et al. Self-rated ill-health strengthens the effect of biomedical risk factors in predicting stroke, especially for men-an incident case referent study[J]. J Hypertens, 2003, 21(5): 887-896. DOI:10.1097/00004872-200305000-00012 |
| [30] |
Benyamini Y, Blumstein T, Lusky A, et al. Gender differences in the self-rated health-mortality association:is it poor self-rated health that predicts mortality or excellent self-rated health that predicts survival?[J]. Gerontologist, 2003, 43(3): 396-405. DOI:10.1093/geront/43.3.396 |
 2020, Vol. 41
2020, Vol. 41