文章信息
- 肖培, 程红, 侯冬青, 高爱钰, 王莲革, 郁兆仓, 王宏健, 赵小元, 李海波, 黄贵民, 米杰.
- Xiao Pei, Cheng Hong, Hou Dongqing, Gao Aiyu, Wang Liange, Yu Zhaocang, Wang Hongjian, Zhao Xiaoyuan, Li Haibo, Huang Guimin, Mi Jie
- 中国儿童青少年血脂异常诊断切点的比较研究
- A comparative study on diagnostic cut points of dyslipidemia in children and adolescents in China
- 中华流行病学杂志, 2020, 41(1): 62-67
- Chinese Journal of Epidemiology, 2020, 41(1): 62-67
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2020.01.012
-
文章历史
收稿日期: 2019-10-07
2. 北京协和医学院研究生院 100730;
3. 北京市东城区中小学卫生保健所 100009;
4. 北京市密云区中小学卫生保健所 101500;
5. 北京市通州区中小学卫生保健所 101100;
6. 北京市房山区中小学卫生保健所 102400;
7. 国家儿童医学中心儿童慢病管理中心 首都医科大学附属北京儿童医院, 北京 100045
2. Graduate School of Peking Union Medical College, Beijing 100730, China;
3. Dongcheng District Primary and Secondary School Health Center, Beijing 100009, China;
4. Miyun District Primary and Secondary School Health Center, Beijing 101500, China;
5. Tongzhou District Primary and Secondary School Health Center, Beijing 101100, China;
6. Fangshan District Primary and Secondary School Health Center, Beijing 102400, China;
7. Department of Non-communicable Disease Management, Beijing Children's Hospital, Capital Medical University, National Center for Children's Health, Beijing 100045, China
血脂异常是动脉粥样硬化性心血管疾病(ASCVD)的重要危险因素之一[1]。成年人血脂异常诊断切点的定义是基于远期总体心血管结局事件的风险评估,而儿童青少年中缺乏大型纵向研究数据,其诊断切点的定义是基于人群的血脂水平分布[2]。2009年我国儿科学会提出了《儿童青少年血脂异常防治专家共识》[3],采用了美国胆固醇教育计划(NCEP)中TC和LDL-C诊断切点[2],及日本标准的HDL-C和TG诊断切点来诊断我国>2岁儿童青少年血脂异常[4]。该切点的缺陷是未考虑儿童青少年期血脂水平随生长发育的变化及性别差异,也不是根据中国儿童青少年血脂水平分布提出[5-6]。为克服这些缺点,国内相关学者在2019年发表了用于筛查我国6~18岁儿童青少年血脂异常的参考标准(中国参考标准)[7],该标准利用我国多中心横断面调查数据,通过GAMLSS法绘制了我国6~18岁儿童青少年血脂水平随年龄变化的曲线,并依据血脂的轨迹效应选择18岁时我国成年人血脂异常切点的分位数水平定义儿童青少年血脂异常,提出了相应的性别、年龄别儿童青少年血脂异常诊断切点。本研究拟通过北京市学龄儿童青少年血脂调查数据,比较2套切点诊断血脂异常的差异及其对其他心血管代谢危险因素的预测价值,进一步探讨我国儿童青少年血脂异常的适宜切点。
对象与方法1.研究对象:数据来源于北京市2017年儿童青少年心血管与骨健康促进项目(School-based Cardiovascular and Bone Health Promotion Program,SCVBH)的基线调查[8]。该调查于2017年11月至2018年1月,采用分层整群抽样方法在北京市城区的东城区,郊区的房山、密云和通州区抽取30所中、小学校,为保障2年后对同一样本人群的随访率,本次基线调查对象确定为小学1~4年级,初中一年级和高中一年级的学生。共调查15 391名6~16岁儿童青少年。本研究从中选择资料(身高、体重、血脂、血压、血糖和体成分等)完整的6~16岁儿童青少年,共计14 390人纳入分析。研究方案得到首都儿科研究所伦理委员会的批准(批号:SHERLL 2016026),所有研究对象的监护人均签署书面知情同意书。
2.调查内容:通过问卷调查收集研究对象的人口学特征(地区、性别、年龄等)。受试者穿轻薄衣物,使用标准方法测量身高和体重,计算BMI=体重(kg)/身高(m)2。采用示波法测量上午血压,要求室内安静,室温20~24 ℃,使用经过美国医疗器械协会(American Association of Medical Instrumentation)验证合格的电子血压计(HBP-1300,日本Omron公司)测量右上臂肱动脉血压。使用八电级生物阻抗法检测体成分(H-Key350,中国北京四海华辰科技有限公司),记录脂肪质量、肌肉质量、总水分、基础代谢率等指标,并计算体脂率(fat mass percentage)=脂肪质量(kg)/体重(kg)。采集空腹静脉血检测血清TC、LDL-C、HDL-C、TG和血糖,仪器为日本日立7080全自动生化检测仪。调查人员进行统一的技术培训,采用统一的方法进行调查。
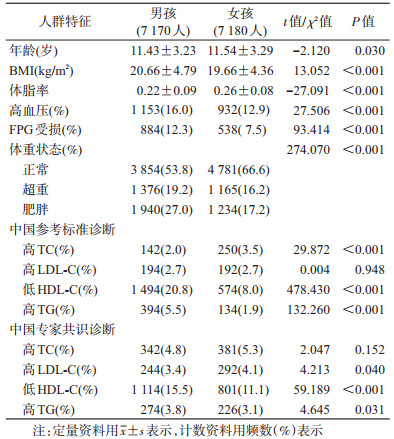
3.指标定义:①血脂异常:分别采用“中国参考标准”和“中国专家共识”进行诊断;“中国参考标准”见表 1,高TC、LDL-C和TG血症定义为检测结果≥边缘升高切点,低HDL-C血症为检测结果≤降低切点[9];中国专家共识的定义为高TC血症(TC≥5.18 mmol/L),高TG血症(TG≥1.70 mmol/L),高LDL-C血症(LDL-C≥3.37 mmol/L),低HDL-C血症(HDL-C≤1.04 mmol/L)[3]。②超重和肥胖:按照“学龄儿童青少年超重与肥胖筛查”[10]将BMI分为正常体重、超重和肥胖。③高血压:根据文献[11],SBP和/或DBP≥性别、年龄别及身高别P95定义为高血压。④空腹血糖受损:FPG≥5.6 mmol/L[12]。⑤体脂率偏高:体脂率≥性别、年龄别P75分位数。
4.统计学分析:在“北京市儿童成年人慢性病防治中心科研项目数据管理平台”录入调查和体检数据,实验检测结果由系统直接导出。TG呈偏态分布,以M(QR)描述,其余计量资料近似正态分布,用x±s描述,组间比较采用t检验,计数资料采用频数(%)表示,组间比较采用χ2检验。配对χ2检验比较不同标准诊断血脂异常的差异,线性趋势性检验比较不同体重状态下血脂异常的检出趋势。以血脂异常为自变量,心血管代谢危险因素(高血压、空腹血糖受损、体脂率偏高和肥胖)为因变量,分性别建立logistic回归模型,通过受试者工作特征曲线下面积(AUC)评估模型的预测能力,DeLong检验比较不同AUC的差异。通过诊断试验四格表法分别计算灵敏度、特异度、阳性预测值和阴性预测值。采用R 3.4.2软件,以P<0.05(双侧)为差异有统计学意义。
结果1.研究对象基本特征:共纳入14 390名6~16岁北京地区的儿童青少年进行分析,年龄(11.5±0.3)岁,男孩7 170名(占49.8%)。TC、LDL-C、HDL-C和TG浓度分别为3.90±0.76、2.18±0.62、1.40±0.32和0.69(0.49~0.94)mmol/L。高TC、高LDL-C、低HDL-C和高TG经“中国参考标准”诊断的检出率分别为2.7%、2.7%、14.4%和3.7%,“中国专家共识”诊断的检出率分别为5.0%、3.7%、13.3%和3.5%。见表 2。
2.不同性别和体重状态下各血脂异常检出情况:其中超重男孩用2套切点诊断的高LDL-C血症差异无统计学意义(P=0.134),其余各组2套切点诊断的差异有统计学意义(P<0.05)。在男孩中,与“中国专家共识”相比,“中国参考标准”提高了低HDL-C和高TG的检出率,降低了高TC和高LDL-C的检出率;在女孩中,“中国参考标准”降低了各项血脂异常的检出率。2套切点诊断的血脂异常均以低HDL-C为主,且随BMI的增高具有上升趋势(趋势性P<0.001)。见表 3。
3.不同切点诊断的血脂异常对其他心血管代谢危险因素的预测:在男孩中,“中国参考标准”诊断的低HDL-C预测高血压、体脂率偏高和肥胖的灵敏度较高,分别为27.3%、36.2%和36.0%,其次为高TG,预测的灵敏度分别为10.8%、14.6%和14.3%,且预测能力高于“中国专家共识”,差异有统计学意义(P<0.05)。在女孩中,“中国参考标准”诊断的低HDL-C预测体脂率偏高和肥胖的灵敏度为15.5%和17.7%,预测能力低于“中国专家共识”,差异有统计学意义(P<0.05)。通过2套切点诊断的高TC和高LDL-C预测其他心血管代谢危险因素灵敏度均低于10%,AUC≈0.5,预测能力较低。见图 1。
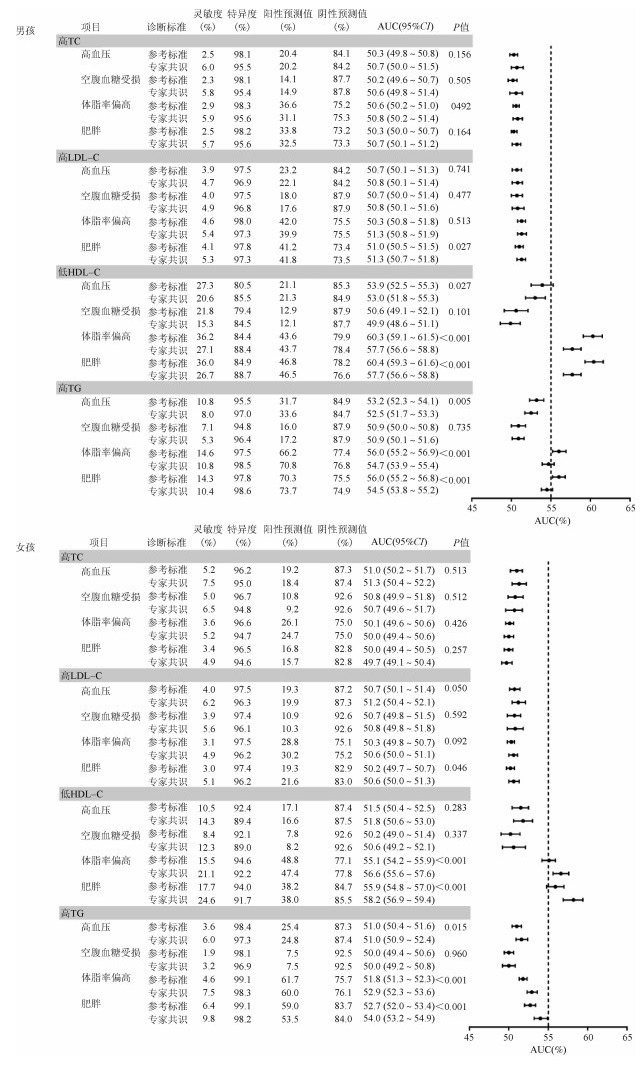
|
| 图 1 不同切点诊断的血脂异常对其他心血管代谢危险因素的预测比较 |
目前国内尚无统一的儿童青少年血脂异常诊断标准,应用较为广泛的是儿科学会提出的《儿童青少年血脂异常防治专家共识》[3]。因我国当时尚缺乏全国范围的儿童青少年血脂调查数据,该共识直接采用了美国和日本的诊断切点来诊断我国儿童青少年血脂异常[2, 4]。然而这些切点是基于其他国家儿童血脂分布水平提出的,因儿童青少年血脂水平具有种族差异[13],故应用于我国儿童青少年时可能会出现误判。且该切点是单值固定切点,未能反映儿童青少年血脂水平随生长发育的变化和性别差异[5]。为了克服这些缺点,我国学者通过多中心调查数据,研制了适用于我国6~18岁儿童青少年血脂异常分类的参考标准[9]。
本研究通过2套切点分别诊断北京市学龄儿童的血脂异常发现,“中国参考标准”诊断的血脂异常率为19.2%,略低于“中国专家共识”诊断的20.3%,差异有统计学意义(χ2=26.423,P<0.001)。研究表明并非所有血脂水平升高的儿童青少年成年后一定会发展为高脂血症,若切点定的过低,则会使假阳性增多,而“中国参考标准”切点反映了血脂水平随年龄的变化,适当地提高了切点,避免过多的给一些儿童过早的贴上了疾病标签[14]。本研究进一步发现,2套切点诊断均以低HDL-C血症为主,但“中国参考标准”提高了低HDL-C和高TG在男孩中的检出率,降低了它们在女孩中的检出率。在欧洲地区8个国家开展的流行病学调查发现[15],HDL-C在男孩中水平较高,而TC、LDL-C和TG在女孩中水平较高。因考虑到儿童青少年血脂水平的性别差异,“中国参考标准”主要提高了女孩的TG异常并降低了HDL-C异常的诊断切点,故女孩相应血脂异常类型检出率低于“中国专家共识”,这种变化可能更能真实反映心血管代谢风险的性别差异。
2套切点诊断的低HDL-C和高TG血症检出率在男孩和女孩中均随BMI的增高而呈上升趋势(P<0.001),这也与其他研究发现的肥胖主要是和TG的升高和HDL-C降低有关结果相一致[16]。本研究结果显示,“中国参考标准”诊断的男孩低HDL-C预测肥胖的效果优于“中国专家共识”,且灵敏度为36%,虽仅高出9%,但是研究人群中肥胖男孩较多(1 940人),故预测出肥胖的绝对人数要远多于“中国专家共识”,结合我国儿童青少年肥胖率较高且有上升趋势的背景,运用“中国参考标准”在人群中进行血脂异常筛查更具有公共卫生意义。虽然在女孩中“中国参考标准”诊断的低HDL-C预测肥胖的效果差于“中国专家共识”,但有研究表明[17],女性倾向于将多余的脂肪存储在臀部区域,男性则倾向于存储在内脏区域,肥胖女性未来罹患心血管疾病的风险要低于肥胖男性。
合理的血脂异常诊断切点及筛查方案是实现儿童青少年期血脂异常一级预防的关键,其制定应充分考虑儿童青少年期血脂水平变化的生理影响因素及性别和种族差异,同时根据成年期心血管事件结局的关联进行完善。本研究结果提示,“中国参考标准”诊断的HDL-C异常提高了预测肥胖在男孩中的灵敏度及女孩中的特异度,从而将筛检出更多未来可能罹患心血管疾病的男性,并减少女性中的假阳性,可能更符合筛查的成本效益,适用于人群筛查。但本研究仅纳入了北京市儿童青少年数据,可能并不能反映切点应用于全国儿童青少年的诊断情况。另外,对于各切点的优劣比较需要通过前瞻性研究,以远期心血管事件为结局进行进一步验证。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
诸骏仁, 高润霖, 赵水平, 等. 中国成人血脂异常防治指南(2016年修订版)[J]. 中国循环杂志, 2016, 31(10): 937-953. Zhu JR, Gao RL, Zhao SP, et al. Guidelines for the prevention and treatment of dyslipidemia in Chinese adults (Revised Edition 2016)[J]. Chin Circulat J, 2016, 31(10): 937-953. DOI:10.3969/j.issn.1000-3614.2016.10.001 |
| [2] |
National Cholesterol Education Program Expert Panel on Blood Cholesterol Levels in Children and Adolescents. National Cholesterol Education Program (NCEP):highlights of the report of the Expert Panel on Blood Cholesterol Levels in Children and Adolescents[J]. Pediatrics, 1992, 89(3): 495-501. |
| [3] |
中华儿科杂志编辑委员会. 儿童青少年血脂异常防治专家共识[J]. 中华儿科杂志, 2009, 47(6): 426-428. The Editorial Board of Chinese Journal of Pediatrics. The Editorial Board of Chinese Journal of Pediatrics children and adolescents[J]. Chin J Pediatr, 2009, 47(6): 426-428. DOI:10.3760/cma.j.issn.0578-1310.2009.06.007 |
| [4] |
岩田富士彦. 儿童期高脂血症的判定标准[J]. 日本医学介绍, 2001, 22(10): 455-456. Iwata YT. Criteria for hyperlipidemia diagnosis in childhood[J]. Progr Jpn Med, 2001, 22(10): 455-456. |
| [5] |
齐可民. 儿童青少年血脂异常的诊断与筛查[J]. 实用儿科临床杂志, 2012, 27(11): 809-812. Qi KM. Screening and diagnosis for dyslipidemia in children and adolescents[J]. J Appl Clin Pediatr, 2012, 27(11): 809-812. DOI:10.3969/j.issn.1003-515X.2012.11.001 |
| [6] |
Jolliffe CJ, Janssen I. Distribution of lipoproteins by age and gender in adolescents[J]. Circulation, 2006, 114(10): 1056-1062. DOI:10.1161/CIRCULATIONAHA.106.620864 |
| [7] |
北京市人民政府. 北京市2016年度卫生与人群健康状况报告[M]. 北京: 人民卫生出版社, 2017. The People's Government of Beijing Municipality. Beijing medical and population health report 2016[M]. Beijing: People's Medical Publishing House, 2017. |
| [8] |
侯冬青, 高爱钰, 朱忠信, 等. 儿童青少年心血管与骨健康促进项目基线特征[J]. 中华预防医学杂志, 2018, 52(11): 1117-1123. Hou DQ, Gao AY, Zhu ZX, et al. The baseline characteristics of School-based Cardiovascular and Bone Health Promotion Program in Beijing[J]. Chin J Prev Med, 2018, 52(11): 1117-1123. DOI:10.3760/cma.j.issn.0253-9624.2018.11.005 |
| [9] |
Xiao P, Huang T, Yan YK, et al. Performance of gender-and age-specific cut-points versus NCEP pediatric cutpoints in dyslipidemia screening among Chinese children[J]. Atherosclerosis, 2019, 280: 37-44. DOI:10.1016/j.atherosclerosis.2018.11.018 |
| [10] |
北京大学儿童青少年卫生研究所, 中国疾病预防控制中心营养与健康所, 中国疾病预防控制中心妇幼保健中心. WS/T 586-2018学龄儿童青少年超重与肥胖筛查[S].北京: 中国标准出版社, 2018. Institute of Child and Adolescent Health, Peking University, National Institute of Nutrition and Health, Chinese Center for Disease Control and Prevention, National Maternal and Child Health Center, Chinese Center for Disease Control and Prevention. WS/T 586-2018 Screening for overweight and obesity among school-age children and adolescents[S]. Beijing: China Standard Press, 2018. |
| [11] |
范晖, 闫银坤, 米杰. 中国3~17岁儿童性别、年龄别和身高别血压参照标准[J]. 中华高血压杂志, 2017, 25(5): 428-435. Fan H, Yan YK, Mi J. Updating blood pressure references for Chinese children aged 3-17 years[J]. Chin J Hypertension, 2017, 25(5): 428-435. DOI:10.16439/j.cnki.1673-7245.2017.05.009 |
| [12] |
Alberti KGMM, Eckel RH, Grundy SM, et al. Harmonizing the metabolic syndrome[J]. Circulation, 2009, 120(16): 1640-1645. DOI:10.1161/CIRCULATIONAHA.109.192644 |
| [13] |
Daniels SR, Greer FR. Lipid screening and cardiovascular health in childhood[J]. Pediatrics, 2008, 122(1): 198-208. DOI:10.1542/peds.2008-1349 |
| [14] |
向伟, 杜军保. 《儿童青少年血脂异常防治专家共识》解读[J]. 中华儿科杂志, 2009, 47(8): 637-639. Xiang W, Du JB. Intensive reading and interpretation of Experts Consensus for Prevention and Treatment of Dyslipidemia in Children and Adolescents[J]. Chin J Pediatr, 2009, 47(8): 637-639. DOI:10.3760/cma.j.issn.0578-1310.2009.08.019 |
| [15] |
de Henauw S, Michels N, Vyncke K, et al. Blood lipids among young children in Europe:results from the European IDEFICS study[J]. Int J Obes, 2014, 38 Suppl 2: S67-75. DOI:10.1038/ijo.2014.137 |
| [16] |
US Preventive Services Task Force. Screening for lipid disorders in children and adolescents:US preventive services task force recommendation statement[J]. JAMA, 2016, 316(6): 625-633. DOI:10.1001/jama.2016.9852 |
| [17] |
Wells JCK. Sexual dimorphism of body composition[J]. Best Pract Res Clin Endocrinol Metab, 2007, 21(3): 415-430. DOI:10.1016/j.beem.2007.04.007 |
 2020, Vol. 41
2020, Vol. 41