文章信息
- 蔡淼纯, 赵峰, 申动, 吕跃斌, 张希如, 周锦辉, 曲英莉, 刘玲, 刘迎春, 王蛟男, 曹兆进, 吴娴波, 施小明, 毛琛.
- Cai Miaochun, Zhao Feng, Shen Dong, Lyu Yuebin, Zhang Xiru, Zhou Jinhui, Qu Yingli, Liu Ling, Liu Yingchun, Wang Jiaonan, Cao Zhaojin, Wu Xianbo, Shi Xiaoming, Mao Chen
- 中国8个长寿地区65岁及以上老年人视力不良对死亡风险的影响
- Influence of visual impairment on mortality in the elderly aged 65 years and older in 8 longevity areas in China
- 中华流行病学杂志, 2020, 41(1): 31-35
- Chinese Journal of Epidemiology, 2020, 41(1): 31-35
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2020.01.007
-
文章历史
收稿日期: 2019-06-20
2. 中国疾病预防控制中心环境与健康相关产品安全所, 北京 100021
2. National Institute of Environmental Health, Chinese Center for Disease Control and Prevention, Beijing 100021, China
中国老年人口规模稳居世界第一,老龄化程度持续加深。视力健康是老龄健康的重要组成部分,视力不良对老年人死亡风险的影响正日益受到关注。全球有2.85亿人视力不良,其中将近65%的年龄在50岁以上[1]。Ng等[2]针对以社区为基础的高龄老年人的10年前瞻性队列研究发现,存在视力障碍老年人的10年死亡风险是视力正常者的1.4倍。Freeman等[3]报道,提高视力水平已被证明可以降低死亡风险,通过手术治疗视力的方法降低了老年人的死亡风险。蓝山眼科研究也报告了类似的研究结果[4]。也有研究未发现视力不良与死亡率之间存在相关性[5-10]。目前国内外研究报道视力不良与死亡率之间的关系主要集中在低龄老年人,对高龄老年人的研究较少[8-10]。因此,本研究利用“中国老年健康影响因素跟踪调查”(Chinese Longitudinal Healthy Longevity Survey)子队列-“老年健康生物标志物队列研究”(Healthy Aging and Biomarkers Cohort Study,HABCS)分析中国长寿地区≥65岁老年人视力水平与死亡风险的关系。
对象与方法1.研究对象:来自于HABCS,有关队列的详细研究设计以及具体抽样方法参见文献[11-13]。该项目选择中国8个长寿地区(包括山东省莱州市、河南省夏邑县、湖北省钟祥市、湖南省麻阳县、广东省佛山市、广西壮族自治区永福县、海南省澄迈县以及江苏省如东县)作为调查现场,采用不等比例目标随机抽样方法,对于每位百岁老人,按照就近原则(在同一个村庄或街道,或者同一个抽样县或城市)随机调查与百岁老人及其他所有被访老年人无任何血缘关系的90~99岁、80~89岁和70~79岁间预定年龄和性别的老年人各1名以及65~69岁老年人0.5名。2009-2017年总调查≥65岁老年人5 605名,其中百岁老人1 385名、90~99岁老年人1 350名、80~89岁老年人1 294名以及65~79岁老年人1 577名。该研究通过北京大学伦理委员会审查(批准文号:IRB00001052-13074)。所有研究对象均签署知情同意书。本研究纳入标准:年龄≥65岁;在基线调查时进行视力检测;至少完成一次随访调查,共纳入符合条件的研究对象1 736名。
2.研究内容和方法:①问卷调查:包括个人基本状况、对现状评价及性格特征、认知能力、生活方式、日常生活自理能力、工具性日常生活自理能力、个人背景及家庭状况、生理健康状况。②体格检查:包括身高、体重、腰围、血压。③实验室检测:HABCS的生物样本指标包括血常规、尿常规、生化指标、炎性指标、氧化抗氧化指标、微量与宏量元素、营养状况指标。
3.视力的测量:本研究以受访老年人的视力健康状况为自变量,采用简化后的兰氏视力表法(Landolt C)判断视力健康,由调查员询问受访老年人在5 m的距离是否能看清视力表C型缺口的方向。在基线调查中,由调查员确定受访老年人的视力情况为“能看见图形且能分清缺口方向”、“能看见图形但不能分清缺口方向”、“看不清”和“失明”。参考陆杰华和王馨雨[14]的研究划分为2组:将“能看见图形且能分清缺口方向”和“能看见图形但不能分清缺口方向”划分为视力良好组、将“看不清”和“失明”划分为视力不良组。因考虑到研究对象均是老年人,不适用于采用国际或国内的标准视力测量方法,但该测量方法与标准测量方法类似,均是依据一分视角的原理而制作,且该方法较为简便快捷,适用性更广泛。
4.死亡信息的收集:在2014年和2017年的2次随访调查中,确认研究对象的生存结局,对死亡老年人家属进行死亡问卷调查,通过与家属、村医或其他医疗卫生机构医务人员进行面对面访谈,收集死亡日期和死亡原因等信息。本研究的终点为全死因死亡(含意外死亡)。对无法联系到本人或老年人的家属则定义为失访。
5.协变量:共纳入3类协变量。第一类是社会人口学特征变量,包括年龄、性别、婚姻状况、文化程度、居住地。其中百岁老人指年龄≥100岁的老年人。第二类是生活方式变量,包括锻炼身体、吸烟、饮酒。第三类是健康状况:包括高血压、糖尿病、中心性肥胖。判断是否有慢性疾病以患者自报为标准,中心性肥胖的判定标准:男性腰围≥85 cm,女性腰围≥80 cm。变量的赋值见表 1。
6.统计学分析:使用SPSS 24.0软件进行统计学分析,对缺失数据进行删除处理。正态性检验显示,年龄不符合正态分布(P<0.001),以M(QR)表示。采用Mann-Whitney U检验或χ2检验比较视力良好组和视力不良组间各影响因素的差异。死者的生存时间定义为从基线调查到死亡时间;存活或失访者定义为截尾。应用Cox比例风险回归模型计算基线不同视力水平队列人群全因死亡的HR值及95%CI,用Schoenfold残差法进行等比例风险假设验证,采用逐步向前LR法调整协变量年龄、性别、婚姻状况、吸烟、饮酒、锻炼身体、中心性肥胖、高血压、糖尿病探讨视力对死亡风险的影响,并用亚组分析的方法检验视力对死亡风险的影响是否有性别和年龄差异。以P<0.05为差异有统计学意义,所有的统计检验均为双侧检验。
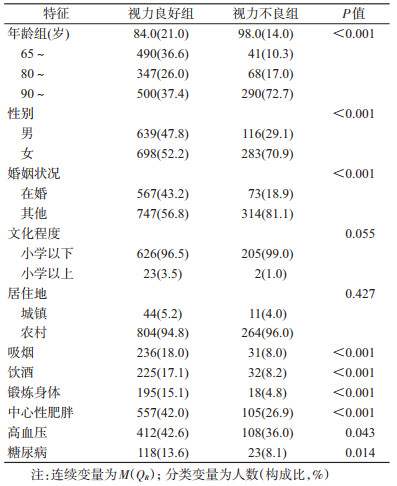
结果1.一般情况:共纳入1 736名≥65岁老年人作为研究对象,其中百岁老人共有440名。基线时共调查1 736人,男性755人(43.5%),女性981人(56.5%);年龄的M(QR)为87.0(23.0)岁。视力不良组的M(QR)年龄为98.0(14.0)岁,高于视力良好组的84.0(21.0)岁,差异有统计学意义(P<0.001)。视力良好组与视力不良组在性别、婚姻状况、吸烟、饮酒、锻炼身体、中心性肥胖以及高血压、糖尿病患病率方面的差异均有统计学意义(均P<0.05),见表 2。
2.视力不良率与5年死亡率:基线调查时研究对象的视力不良率为23.0%,其中男性为29.1%,女性为70.9%。随访时有943人死亡,793人存活,552人失访(失访率为24.1%)。5年死亡率为54.3%,其中视力不良组为76.7%,高于视力良好组的47.6%,差异有统计学意义(P<0.001)。视力良好组及视力不良组的5年死亡率均随年龄增长而增加(P<0.001),见图 1。
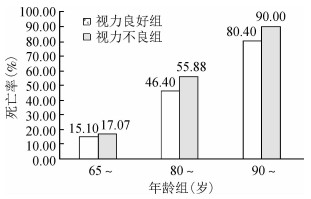
|
| 图 1 中国8个长寿地区1 337名视力良好与399名视力不良老年人5年死亡率 |
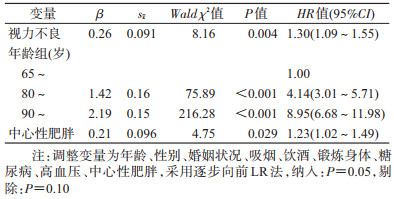
3.多因素Cox比例风险回归模型分析:Schoenfold残差法显示r为0.042(P=0.19),提示满足等比例风险假定,可以采用Cox比例风险回归模型分析。在单因素分析中,视力不良组的死亡风险是视力良好组的2.26倍(HR=2.26,95%CI:1.97~2.59)。在校正年龄、性别、婚姻状况、吸烟、饮酒、锻炼身体、糖尿病、高血压、中心性肥胖后,视力不良依然与高死亡风险相关联(HR=1.30,95%CI:1.09~1.55)。见表 3。
4.多因素Cox比例风险回归模型亚组分析:按性别(男、女)、年龄组(65~、80~及90~岁)分别进行亚组分析。控制可能的混杂因素后,结果显示,按性别分层发现,在女性老年人群中,与正常视力相比,视力不良的老年人死亡风险是视力良好组的1.48倍(HR=1.48,95%CI:1.20~1.84),而男性老年人的视力与死亡风险无关联(HR=1.02,95%CI:0.72~1.43)。按年龄分层发现,在90~岁的老年人群中,视力不良人群的死亡风险是视力良好组的1.39倍(HR=1.39,95%CI:1.13~1.70)。65~和80~岁老年人的视力与死亡风险均无关联(HR=1.37,95%CI:0.61~3.07;HR=0.95,95%CI:0.61~1.48)。见表 4。
本研究在中国长寿地区≥65岁人群中分析视力水平与死亡风险的关联强度。在调整个人基本特征、生活方式和患病情况等影响因素之后,视力不良与中国老年人的死亡风险升高相关。与视力不良的老年人群相比,视力正常者的死亡风险降低30%。
本研究与国内外多项队列研究结果一致,均提示视力与老年人死亡风险有关联[15-18]。澳大利亚1项对1 347名志愿者(平均年龄56岁)长达10年的前瞻性队列研究表明,在调整年龄、性别、糖尿病和高血压后,那些存在视力障碍的人在10年随访期间内死亡风险增加40%(HR=1.40,95%CI:1.16~1.70,P=0.001),高于本研究结果[19]。在Chia等[9]的研究中,通过7年的随访发现视力不良是老年人死亡的危险因素,但在4年后新一轮的随访中,研究者否定了之前的发现,这可能是因为之前的研究主要针对<75岁老年人,而更高龄的老年人纳入不足引起的。在多项中国人群的研究中,也得出不同的结果[18, 20-22]。目前尚无确切证据可以解释视力与死亡之间的关系。有研究显示,跌倒和意外受伤是高龄老年人死亡的危险因素,而视力不良可能导致这些跌倒和意外的发生[23-25]。视力不良也可能是系统性疾病或更严重的衰老引起的血管或者神经问题所导致,因此存在视力不良的人群的死亡风险更高。但是这些结论仍需要更多证据支持。
根据年龄分层后,本研究结果显示,视力不良对死亡风险的影响主要存在于90~岁老年人群中,而在较低龄老年人群中,视力与死亡风险的关联无统计学意义;根据性别分层后,发现视力不良对死亡风险的影响主要出现在女性中。这与其他学者的研究结果并不一致。多项国内外大型队列研究均表明,男性和低龄老年人的视力均与死亡风险有相关关系[26-28]。但我们认为在本研究中男性老年人与低龄老年人的视力与死亡风险无关联可能是由于样本量不足所造成的,并不能真正说明男性老年人与低龄老年人的视力与死亡风险无关,这不影响本研究的主要结论。另外一种可能是视力不良可导致抑郁或认知能力受损,由于女性在情绪和活动能力上受到影响可能更为严重,导致视力不良对女性的死亡风险有着更为明显的影响[26]。
本研究存在局限性。一是没有采用标准化的方法对视力水平进行测量,相较于界定眼盲和低视力使用的WHO视力损伤标准和日常生活视力标准,本研究采用的是一种较为便捷的视力测量方式,这是在调查资源有限的情况下妥协后的方法,不能根据视力不良程度作进一步分析,也不便于与同类型的研究进行直接比较。二是没有区分退行性和其他眼部疾病,因而不能更好地说明衰老作为一个主要因素在其中发挥的作用。此外,未将更多疾病和健康因素纳入分析中,如脑血管疾病、代谢性疾病以及意外受伤等,仍需进一步研究调查不同危险因素在其中发挥的作用。
综上所述,视力不良增加中国老年人群的死亡风险。这提示我们要对视力不良的老年人,尤其是老年女性的系统健康状况应给予更多的关注。同时,有必要进一步研究特定眼部疾病与系统疾病之间有无相互作用,以确定视力不良、眼部疾病或疾病过程本身与老年人的死亡风险是否存在关联。
利益冲突 所有作者均声明不存在利益冲突
志谢 感谢HABCS项目组提供数据支持以及参与本研究现场调查及数据整理的所有工作人员
| [1] |
World Health Organization. Global data on impairments 2010[M]. Geneva: WHO, 2012.
|
| [2] |
Ng SK, Kahawita S, Andrew NH, et al. Association of visual impairment and all-cause 10-year mortality among indigenous Australian individuals within central Australia[J]. JAMA Ophthalmol, 2018, 136(5): 534-537. DOI:10.1001/jamaophthalmol.2017.6787 |
| [3] |
Freeman EE, Egleston BL, West SK, et al. Visual acuity change and mortality in older adults[J]. Invest Ophthalmol Vis Sci, 2005, 46(11): 4040-4045. DOI:10.1167/iovs.05-0687 |
| [4] |
Klein R, Klein BE, Moss SE. Age-related eye disease and survival. The beaver dam eye study[J]. Arch Ophthalmol, 1995, 113(3): 333-339. DOI:10.1001/archopht.1995.01100030089026 |
| [5] |
van der Aa HPA, van Rens GHB, Comijs HC, et al. Stepped care for depression and anxiety in visually impaired older adults:multicentre randomised controlled trial[J]. BMJ, 2015, 351: h6127. DOI:10.1136/bmj.h6127 |
| [6] |
Zhang T, Jiang WJ, Song XY, et al. The association between visual impairment and the risk of mortality:a Meta-analysis of prospective studies[J]. J Epidemiol Community Health, 2016, 70(8): 836-842. DOI:10.1136/jech-2016-207331 |
| [7] |
Rubin GS, Roche KB, Prasada-Rao P, et al. Visual impairment and disability in older adults[J]. Optom Vis Sci, 1994, 71(12): 750-760. DOI:10.1097/00006324-199412000-00005 |
| [8] |
Verbrugge LM, Lepkowski JM, Imanaka Y. Comorbidity and its impact on disability[J]. Milbank Quart, 1989, 67(3/4): 450-484. DOI:10.2307/3350223 |
| [9] |
Chia EM, Wang JJ, Rochtchina E, et al. Impact of bilateral visual impairment on health-related quality of life:The blue mountains eye study[J]. Invest Ophthalmol Vis Sci, 2004, 45(1): 71-76. DOI:10.1167/iovs.03-0661 |
| [10] |
Whitson HE, Cousins SW, Burchett BM, et al. The combined effect of visual impairment and cognitive impairment on disability in older people[J]. J Am Geriatr Soc, 2007, 55(6): 885-891. DOI:10.1111/j.1532-5415.2007.01093.x |
| [11] |
施小明, 殷召雪, 钱汉竹, 等. 我国长寿地区百岁老人慢性病及有关健康指标研究[J]. 中华预防医学杂志, 2010, 44(2): 101-107. Shi XM, Yin ZX, Qian HZ, et al. A study on chronic diseases and other related health indicators of centenarians in longevity areas in China[J]. Chin J Prev Med, 2010, 44(2): 101-107. DOI:10.3760/cma.j.issn.0253-9624.2010.02.004 |
| [12] |
Zeng Y. Towards deeper research and better policy for healthy aging-using the unique data of Chinese longitudinal healthy longevity survey[J]. China Economic J, 2012, 5(2/3): 131-149. DOI:10.1080/17538963.2013.764677 |
| [13] |
何耀. 开展老年健康影响因素的系统研究, 推动老年健康促进行动的科学实践[J]. 中华流行病学杂志, 2020, 41(1): 9-12. He Y. Conducting systematic researches on influencing factors for healthy ageing and promoting scientific implementation of health promotion program for the elderly[J]. Chin J Epidemiol, 2020, 41(1): 9-12. DOI:10.3760/cma.j.issn.0254-6450.2020.01.003 |
| [14] |
陆杰华, 王馨雨. 影响老年人视力健康的社会、经济及健康因素探究——基于2014年全国老年健康影响因素跟踪调查数据[J]. 人口与发展, 2018, 24(4): 66-76. Lu JH, Wang XY. Research on the vision health status of Chinese elderly people and its social, economic and healthy determinants-based on the Chinese longitudinal healthy longevity survey data 2014[J]. Popul Dev, 2018, 24(4): 66-76. |
| [15] |
Berdeaux G, Brézin AP, Fagnani F, et al. Self-reported visual impairment and mortality:a French nationwide perspective[J]. Ophthalm Epidemiol, 2009, 14(2): 80-87. DOI:10.1080/09286580600899691 |
| [16] |
Siantar RG, Cheng CY, Cheung CMG, et al. Impact of visual impairment and eye diseases on mortality:the Singapore Malay eye study (SiMES)[J]. Sci Rep, 2015, 5: 16304. DOI:10.1038/srep16304 |
| [17] |
Kuper H, Mathenge W, Macleod D, et al. Mortality during 6 years of follow-up in relation to visual impairment and eye disease:results from a population-based cohort study of people aged 50 years and above in Nakuru, Kenya[J]. BMJ Open, 2019, 9(6): e029700. DOI:10.1136/bmjopen-2019-029700 |
| [18] |
Li ZJ, Sun DJ, Liu P, et al. Visual impairment and mortality in a rural adult population (the Southern Harbin Eye Study)[J]. Ophthalmic Epidemiol, 2011, 18(2): 54-60. DOI:10.3109/09286586.2010.545503 |
| [19] |
Liu E, Ng SK, Kahawita S, et al. Ten-year all-cause mortality and its association with vision among indigenous Australians within Central Australia:the Central Australian Ocular Health Study[J]. Clin Exp Ophthalmol, 2017, 45(4): 348-356. DOI:10.1111/ceo.12880 |
| [20] |
Xu L, Wang YX, Wang J, et al. Mortality and ocular diseases:the Beijing Eye Study[J]. Ophthalmology, 2009, 116(4): 732-738. DOI:10.1016/j.ophtha.2008.11.003 |
| [21] |
Foong AWP, Fong CW, Wong TY, et al. Visual acuity and mortality in a Chinese population:the Tanjong Pagar Study[J]. Ophthalmology, 2008, 115(5): 802-807. DOI:10.1016/j.ophtha.2007.04.066 |
| [22] |
张彤.视听觉功能障碍与相关人群总死亡风险关系的Meta分析[D].青岛: 青岛大学, 2017. Zhang T. The association between sensory impairments and the risk of mortality: a Meta-analysis[D]. Qingdao: Qingdao University, 2017. |
| [23] |
Kuang TM, Tsai SY, Hsu WM, et al. Visual impairment and falls in the elderly:the Shihpai Eye Study[J]. J Chin Med Assoc, 2008, 71(9): 467-472. DOI:10.1016/S1726-4901(08)70150-3 |
| [24] |
Daien V, Peres K, Villain M, et al. Visual acuity thresholds associated with activity limitations in the elderly. The pathologies oculaires Liéesà l'Age study[J]. Acta Ophthalmol, 2014, 92(7): e500-506. DOI:10.1111/aos.12335 |
| [25] |
Thompson JR, Gibson JM, Jagger C. The association between visual impairment and mortality in elderly people[J]. Age Ageing, 1989, 18(2): 83-88. DOI:10.1093/ageing/18.2.83 |
| [26] |
Christ SL, Lee DJ, Lam BL, et al. Assessment of the effect of visual impairment on mortality through multiple health pathways:structural equation modeling[J]. Invest Ophthalmol Vis Sci, 2008, 49(8): 3318-3323. DOI:10.1167/iovs.08-1676 |
| [27] |
Rahi JS, Cumberland PM, Peckham CS. Visual function in working-age adults:early life influences and associations with health and social outcomes[J]. Ophthalmology, 2009, 116(10): 1866-1871. DOI:10.1016/j.ophtha.2009.03.007 |
| [28] |
Gu DN, Zhou JS, Yong V, et al. Age differential effects of severity of visual impairment on mortality among older adults in China[J]. J Appl Gerontol, 2012, 32(7): 876-888. DOI:10.1177/0733464812438634 |
 2020, Vol. 41
2020, Vol. 41