文章信息
- 石婉荧, 郭明昊, 杜鹏, 张翼, 王蛟男, 李湉湉, 吕跃斌, 周锦辉, 段俊, 康琪, 施小明.
- Shi Wanying, Guo Minghao, Du Peng, Zhang Yi, Wang Jiaonan, Li Tiantian, Lyu Yuebin, Zhou Jinhui, Duan Jun, Kang Qi, Shi Xiaoming
- 中国60岁及以上老年人睡眠与焦虑的关联研究
- Association of sleep with anxiety in the elderly aged 60 years and older in China
- 中华流行病学杂志, 2020, 41(1): 13-19
- Chinese Journal of Epidemiology, 2020, 41(1): 13-19
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2020.01.004
-
文章历史
收稿日期: 2019-06-13
2. 吉林大学公共卫生学院流行病与卫生统计学教研室, 长春 130012;
3. 安徽医科大学公共卫生学院流行病与卫生统计学系, 合肥 230032
2. Department of Epidemiology and Biostatistics, School of Public Health, Jilin University, Changchun 130021, China;
3. Department of Epidemiology and Health Statistics, School of Public Health, Anhui Medical University, Hefei 230032, China
我国人口老龄化问题严重,随着老年人口的不断增多,其健康问题也越来越受到重视[1]。1项Meta分析显示我国≥60岁老年人约有47.2%存在睡眠障碍[2],而睡眠障碍可增加常见慢性疾病及精神疾病等的发生风险[3-6]。焦虑是最为常见的精神疾患之一,相关流行病学研究已表明睡眠质量与焦虑之间存在一定关联,国外研究显示睡眠障碍、入睡困难及睡眠时长过短会增加焦虑的患病风险[7-9],目前国内也有关于睡眠质量与焦虑相关性的研究[10],本研究分析我国老年人群的睡眠时长、睡眠质量与焦虑状态的关联,为老年人睡眠障碍及焦虑预防保健提供流行病学依据。
对象与方法1.研究对象:数据来源于“我国大气污染的急性健康风险研究”项目,采用2017年7月18日至2018年2月7日调查数据,研究地点涵盖我国14个省(自治区、直辖市)的38个区/县,分布于我国东北(黑龙江省)、华北(山西省、河北省)、华东(山东省、江苏省、浙江省)、华中(湖北省、湖南省)、华南(广东省、广西壮族自治区)、西北(甘肃省、山西省)和西南地区(四川省、重庆市)。共调查≥60岁老年人4 263名,排除未完整接受调查问卷者,共纳入研究对象3 897名。
2.研究方法:采用随机分层抽样在每个区/县抽取≥60岁老年人作为研究对象,男女性各半。在每个研究区/县内选择1~2个常住人口数≥1万人的社区,筛选居住在该区域≥2年者,以10岁为1个年龄组随机抽取60~89岁老年人作为调查对象。采用统一的电子化问卷收集研究对象一般人口学特征(年龄和性别)、社会经济状况(家庭年收入、文化程度、职业、居住方式和婚姻状况)、社会支持程度、生活方式(吸烟和饮酒情况)、慢性病史和睡眠情况。通过体格检查收集研究对象身高、体重等信息。本研究现场调查均由经过统一培训的调查员完成,所有研究对象均签署知情同意书。本研究通过中国CDC环境与健康相关产品安全所伦理审查委员会审查(批准文号:2017016,2017017)。
3.指标定义:①睡眠情况:采用匹兹堡睡眠质量指数量表(Pittsburgh sleep quality index,PSQI)评价研究对象近1个月来的睡眠情况。该量表由19个自评和5个他评条目构成,但仅有18个自评条目纳入量表得分的计算,并将其划分为7个成分,分别为主观睡眠质量、入睡时间、睡眠时长、睡眠效率、睡眠障碍、睡眠药物和日间功能障碍。每个成分计分范围均为0~3分,量表计分范围为0~21分。分数越高则睡眠质量越差。将调查对象自报睡眠时长分为4组:≤6、7、8、≥9 h。PSQI总分≥7分定义为睡眠质量差,<7分定义为睡眠质量好[11]。②焦虑状态:采用广泛性焦虑量表(Generalized Anxiety Disorder Scales,GAD-7)评估研究对象近两周的焦虑状态,该量表由7个条目构成,每个条目计分范围为0~3分,分别表示该条目所描述状况的发生频率由低到高。各个条目计分相加得到总分,其范围为0~21分,分数越高表示焦虑程度越严重,GAD-7评分≥5分定义为有焦虑状态,<5分定义为非焦虑状态[12]。③其他指标定义:BMI=体重(kg)/身高(m)2,根据《中国成人超重和肥胖症预防控制指南》,定义BMI<18.5 kg/m2为偏瘦,18.5 kg/m2≤BMI<23.9 kg/m2为体重正常,24.0 kg/m2≤BMI<27.9 kg/m2为超重,BMI≥28.0 kg/m2为肥胖[13];采用领悟社会支持量表(Perceived Social Support Scale,PSSS)评估研究对象的社会支持程度,该量表将社会支持程度划分为低、中、高3个等级,用于反映社会联系的密切程度[14];通过询问最近一年内是否饮酒超过12次定义调查对象是否饮酒。
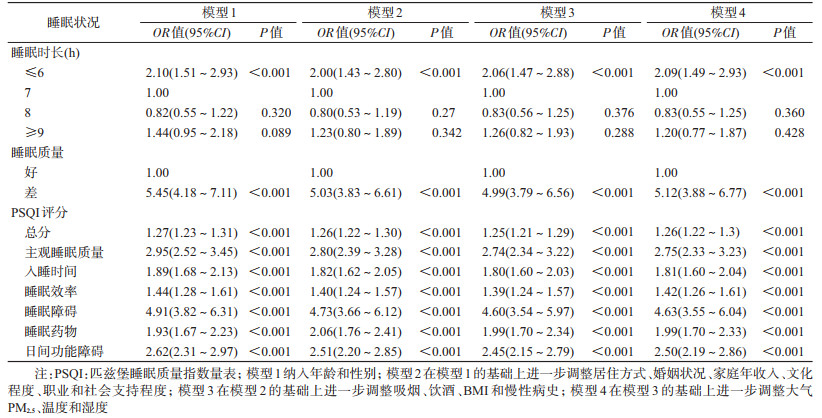
4.统计学分析:采用R 3.4.1软件进行数据分析。分类变量采用频数(百分比)表示,组间差异比较采用χ2检验。采用多因素logistic回归模型分别分析睡眠时长、睡眠质量与焦虑之间的关联,并分析PSQI总分以及各成分评分(除睡眠时长)与焦虑之间的关联。本研究分步调整可能的混杂因素:模型1纳入年龄和性别;模型2在模型1的基础上进一步调整社会经济状况(居住方式、婚姻状况、家庭年收入、文化程度、职业)和社会支持程度。模型3在模型2的基础上进一步调整生活方式因素(吸烟、饮酒)、BMI和慢性病史。此外,考虑到有研究报道大气污染物对精神疾患的影响[15],模型4进一步纳入调查对象所在地区PM2.5年均值,同时还调整年均温度和湿度等,具体匹配方式见文献[16]。在模型4的基础上分析不同性别、年龄研究对象中睡眠时长、睡眠质量和PSQI评分与焦虑之间的关联;基于已有文献,敏感性分析分别以>5和>8作为截断点[8, 17],分析睡眠质量与焦虑之间的关联。本研究计算不同模型下睡眠时间、睡眠质量以及PSQI评分变化时焦虑的OR值及其95%CI,双侧检验,以P<0.05为差异有统计学意义。
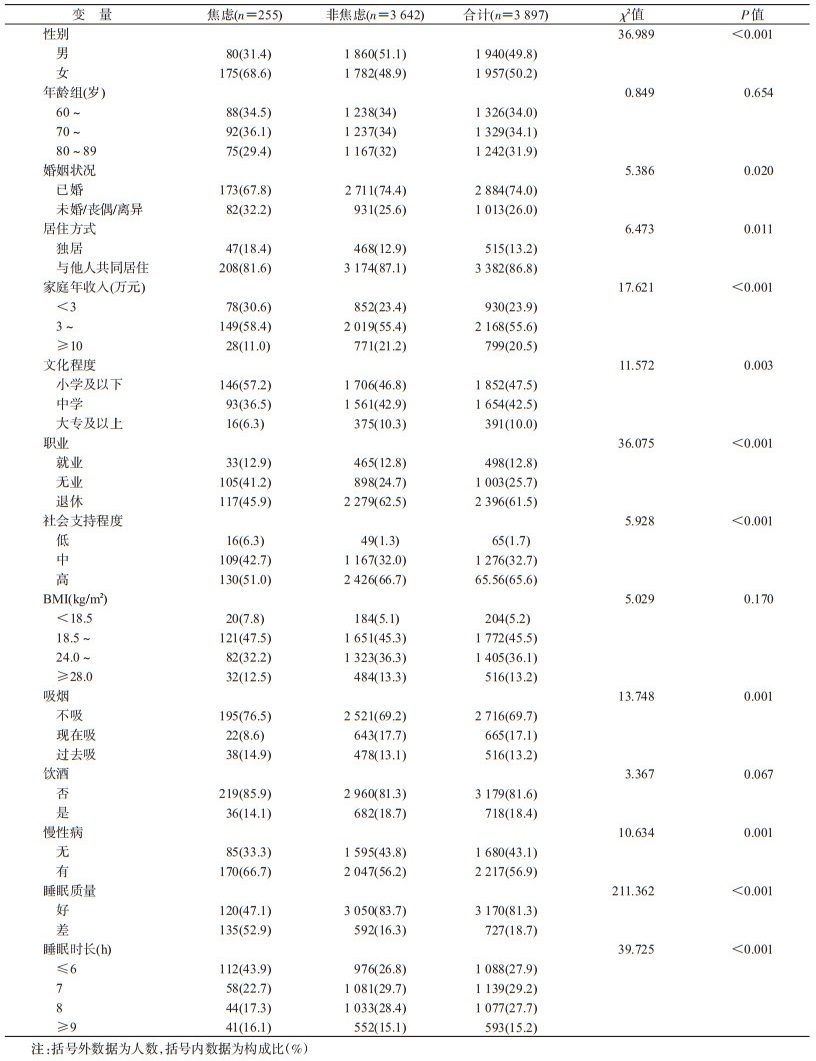
结果1.基本情况:共纳入3 897名≥60岁老年人,其中女性1 957人(50.2%);60~、70~、80~89岁老年人分别为1 326人(34.0%)、1 329人(34.1%)和1 242人(31.9%),年龄为(73.4±8.0)岁;74.0%的调查对象婚姻状况为已婚;86.8%的调查对象与配偶、子女等共同居住。23.9%的调查对象家庭年收入<3万元,55.6%的调查对象家庭年收入在3万~10万元;仅有10.0%的调查对象文化程度在大专及以上;大部分研究对象已退休(占61.5%),大部分调查对象社会支持程度较高(占65.6%);按BMI分类标准,体重正常者占45.5%,超重及肥胖者占49.3%;69.7%的调查对象不吸烟,81.6%的调查对象不饮酒;患有高血压、糖尿病、冠心病、脑卒中等慢性病至少1项者占56.9%。GAD-7量表检出焦虑255名(6.5%)。与非焦虑人群相比,焦虑者中女性、未婚/离异/丧偶、独居、患有慢性病、文化程度较低、家庭年收入较低、社会支持程度低的比例较大。见表 1。
2.睡眠状况:3 897名调查对象中,PSQI总分评定睡眠质量差者占18.7%;大部分调查对象平均每天睡眠时长<8 h(84.8%)。与非焦虑老年人相比,焦虑者睡眠较差者比例明显升高,分别占16.3%和52.9%。与非焦虑老年人相比,焦虑者睡眠时长较短,≤6 h者占43.9%。
3.老年人睡眠时长、睡眠质量与焦虑的关联:在≥60岁老年人中,睡眠时长、睡眠质量(好/差,PSQI评分)与焦虑之间的关联在不同模型中均较为稳定(表 2)。模型4中,调整性别、年龄、婚姻状况、文化程度、职业、家庭年收入、居住方式、社会支持、BMI、吸烟、饮酒、慢性病、大气PM2.5以及温/湿度后,与每日平均睡眠时长为7 h者相比,睡眠时长为≤6、8和≥9 h者焦虑的OR值(95%CI)分别为2.09(1.49~2.93)、0.83(0.55~1.25)和1.20(0.77~1.87),即睡眠时间过短是老年人焦虑的危险因素,较长睡眠时间与焦虑之间的关联无统计学意义。与睡眠质量好的老年人相比,睡眠质量差者焦虑的OR值(95%CI)为5.12(3.88~6.77)。使用PSQI连续评分来表示睡眠质量的变化,结果显示PSQI总分以及各条目评分均升高是焦虑的危险因素(P<0.001)。其中睡眠障碍和主观睡眠质量对焦虑的影响较强,OR值(95%CI)分别为4.63(3.55~6.04)和2.75(2.33~3.23)。敏感性分析结果显示,以>5和>8为判断睡眠质量的截断点时,与睡眠质量好的老年人相比,睡眠质量差者焦虑的OR值(95%CI)分别为5.06(3.77~6.77)和4.90(3.68~6.51),模型较为稳定。
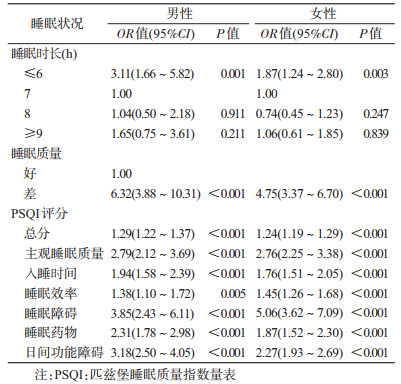
男、女性老年人中睡眠时长、睡眠质量与焦虑的关联均有统计学意义。男性睡眠时间过短、睡眠质量差与焦虑的关联更强,以睡眠时长为7 h为参照,睡眠时长≤6 h者焦虑的OR值(95%CI)为3.11(1.66~5.82)。与睡眠质量好的男性相比,睡眠质量差者焦虑的OR值(95%CI)为6.32(3.88~10.31)。PSQI各条目评分变化对男性、女性焦虑的影响类似(表 3)。
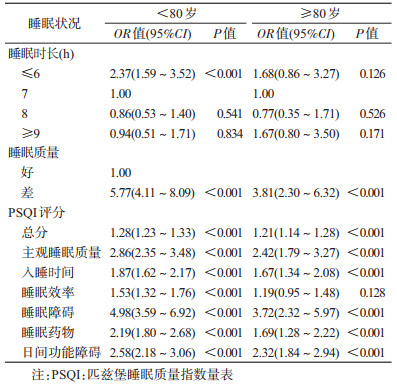
<80岁老年人与≥80岁高龄老年人中,睡眠时间过短、睡眠质量差均是焦虑的危险因素。其效应值在<80岁老年人中更高。以睡眠时长为7 h的<80岁老年人为参照,睡眠时长≤6 h者焦虑的OR值(95%CI)为2.37(1.59~3.52)。与睡眠质量好的<80岁老年人相比,睡眠质量差者焦虑的OR值(95%CI)为5.77(4.11~8.09)。见表 4。
本研究结果显示,老年人睡眠时间过短、睡眠质量差与焦虑风险存在关联;除考虑一般人口学、社会经济学、生活方式、健康状况等因素外,本研究控制了环境暴露如大气PM2.5的影响,调整可能的混杂因素后上述关联仍有统计学意义。
本研究结果与已有研究相类似。van den Berg等[18]在荷兰的1项基于社区老年人的队列研究结果显示,与每晚6~7 h睡眠者相比,睡眠时间过短(<6 h)与睡眠时间过长(>9 h)者均有更高的焦虑发生风险。本研究结果显示,睡眠≤6 h与焦虑发生风险有关,但睡眠时长过长(≥9 h)与焦虑的关联并无统计学意义,可能是由于对结局评价方式的不同以及研究人群特征的差异所致,也可能由于对睡眠时间过长者数量较少从而降低统计效能。
既往研究探索了不同特征(年龄、性别)人群中睡眠质量与焦虑的关联。Choueiry等[8]对黎巴嫩圣约瑟夫大学的462名大学生展开的调查结果显示,睡眠质量与焦虑之间存在关联。澳大利亚1项研究结果显示,女性自报睡眠障碍可增加焦虑患病风险,随睡眠障碍的加重焦虑风险越高,OR值范围在2.37~2.58之间[7]。为了细化睡眠障碍的影响,既往有研究也探索了老年骨质疏松患者中PSQI总分、主观睡眠质量、入睡时间、睡眠时间、睡眠障碍对焦虑产生的可能影响[19]。本研究结果进一步显示睡眠质量的不同成分与焦虑间的正向关联,其中主观睡眠质量、睡眠障碍以及日间功能障碍与焦虑之间的关联强度更高。Yu等[9]在新加坡开展的针对一般老年人的横断面研究结果显示,睡眠障碍及主观睡眠质量与焦虑存在关联。
本研究探讨了性别亚组(男,女)和年龄亚组(中低龄老年人<80岁,高龄老年人≥80岁)人群中睡眠质量、睡眠时长与具体评分和焦虑的关联性。结果显示不同年龄与性别老年人中睡眠时间≤6 h、睡眠质量、PSQI总分及各成分得分的每分变化均与焦虑存在统计学关联。而其中男性和<80岁老年人焦虑受睡眠的影响更强。此外,男性焦虑状态更容易受日间功能障碍的影响,而女性焦虑状态比男性更易受睡眠障碍的影响。总体而言在男性和女性中PSQI评分与焦虑的关联性趋势相同。年龄亚组结果显示<80岁睡眠状况对焦虑的影响更强,在睡眠时间≤6 h上仅在<80岁的老年人中显示出与焦虑的关联性,而在高龄老年人(≥80岁)中则无关,虽然在其他成分上也显示与焦虑存在关联,但<80岁老年人中睡眠与焦虑均显示出比高龄老人更强的关联性。
目前关于睡眠质量与焦虑关系的生物学机制仍不明确,但有研究表明睡眠不足导致了大脑执行功能受损[20],其中包括了注意力和记忆功能的抑制[21-22],此外24 h睡眠剥夺会导致杏仁体与内侧-前额叶皮层之间的功能连接性降低[23],这些症状可能会导致与执行功能相关的脑区域内的功能和刺激连接减少,从而使自主调节和抑制焦虑情绪的能力降低[24-26]。
本研究存在局限性。本研究设计为横断面研究,睡眠质量与焦虑的因果关系论证不足且无法判别二者的作用方向。此外,本研究睡眠时长、睡眠障碍等均由自报得出,而量表评估焦虑状态也可能产生一定的信息偏倚。
综上所述,本研究提示PSQI得分、睡眠质量与睡眠时
利益冲突 所有作者均声明不存在利益冲突
| [1] |
何耀. 开展老年健康影响因素的系统研究, 推动老年健康促进行动的科学实践[J]. 中华流行病学杂志, 2020, 41(1): 9-12. He Y. Conducting systematic researches on influencing factors for healthy ageing and promoting scientific implementation of health promotion program for the elderly[J]. Chin J Epidemiol, 2020, 41(1): 9-12. DOI:10.3760/cma.j.issn.0254-6450.2020.01.003 |
| [2] |
刘芸, 董永海, 李晓云, 等. 中国60岁以上老年人睡眠障碍患病率的Meta分析[J]. 现代预防医学, 2014, 41(8): 1442-1445, 1449. Liu Y, Dong YH, Li XY, et al. Meta-analysis of the prevalence of sleep disorder among Chinese elderly aged 60 years and over[J]. Mod Prev Med, 2014, 41(8): 1442-1445, 1449. |
| [3] |
Buysse DJ, Angst J, Gamma A, et al. Prevalence, course, and comorbidity of insomnia and depression in young adults[J]. Sleep, 2008, 31(4): 473-480. DOI:10.1093/sleep/31.4.473 |
| [4] |
Hayashino Y, Fukuhara S, Suzukamo Y, et al. Relation between sleep quality and quantity, quality of life, and risk of developing diabetes in healthy workers in Japan:the High-risk and Population Strategy for Occupational Health Promotion (HIPOP-OHP) Study[J]. BMC Public Health, 2007, 7: 129. DOI:10.1186/1471-2458-7-129 |
| [5] |
Horváth A, Montana X, Lanquart JP, et al. Effects of state and trait anxiety on sleep structure:a polysomnographic study in 1083 subjects[J]. Psychiat Res, 2016, 244: 279-283. DOI:10.1016/j.psychres.2016.03.001 |
| [6] |
田园, 李立明. 老年人睡眠障碍的流行病学研究[J]. 中华流行病学杂志, 2017, 38(7): 988-992. Tian Y, Li LM. Epidemiological study of sleep disorder in the elderly[J]. Chin J Epidemiol, 2017, 38(7): 988-992. DOI:10.3760/cma.j.issn.0254-6450.2017.07.028 |
| [7] |
Jackson ML, Sztendur EM, Diamond NT, et al. Sleep difficulties and the development of depression and anxiety:a longitudinal study of young Australian women[J]. Arch Women's Ment Health, 2014, 17(3): 189-198. DOI:10.1007/s00737-014-0417-8 |
| [8] |
Choueiry N, Salamoun T, Jabbour H, et al. Insomnia and relationship with anxiety in university students:a cross-sectional designed study[J]. PLoS One, 2016, 11(2): e0149643. DOI:10.1371/journal.pone.0149643 |
| [9] |
Yu JH, Rawtaer I, Fam J, et al. Sleep correlates of depression and anxiety in an elderly Asian population[J]. Psychogeriatrics, 2016, 16(3): 191-195. DOI:10.1111/psyg.12138 |
| [10] |
戴悦, 张宝泉, 李映兰, 等. 中国老年人睡眠质量与抑郁、焦虑相关性的Meta分析[J]. 中华护理杂志, 2016, 51(4): 488-493. Dai Y, Zhang BQ, Li YL, et al. Correlation between sleep quality and depression, anxiety of Chinese aged:a Meta-analysis[J]. Chin J Nurs, 2016, 51(4): 488-493. DOI:10.3761/j.issn.0254-1769.2016.022 |
| [11] |
Buysse DJ, Reynolds Ⅲ CF, Monk TH, et al. The Pittsburgh sleep quality index:A new instrument for psychiatric practice and research[J]. Psychiatry Res, 1989, 28(2): 193-213. DOI:10.1016/0165-1781(89)90047-4 |
| [12] |
Tong X, An DM, McGonigal A, et al. Validation of the Generalized Anxiety Disorder-7(GAD-7) among Chinese people with epilepsy[J]. Epilepsy Res, 2016, 120: 31-36. DOI:10.1016/j.eplepsyres.2015.11.019 |
| [13] |
陈春明, 孔灵芝. 中国成人超重和肥胖症预防控制指南[M]. 北京: 人民卫生出版社, 2006. Chen CM, Kong LZ. The Guideline of Prevention and Control of Overweight and Obesity in Chinese Adults[M]. Beijing: People's Medical Publishing House, 2006. |
| [14] |
张君, 李翀, 赵长印. 医学生焦虑水平与社会支持的相关性研究[J]. 临床心身疾病杂志, 2015, 21(4): 85-87. Zhang J, Li C, Zhao CY. Correlation study of anxiety and social support of medical students[J]. J Clin Psychosom Dis, 2015, 21(4): 85-87. DOI:10.3969/j.issn.1672-187X.2015.04.028-0082-03 |
| [15] |
Power MC, Kioumourtzoglou MA, Hart JE, et al. The relation between past exposure to fine particulate air pollution and prevalent anxiety:observational cohort study[J]. BMJ, 2015, 350: h111. DOI:10.1136/bmj.h1111 |
| [16] |
石婉荧, 张翼, 杜鹏, 等. 大气PM2.5暴露与中老年人群焦虑的关联研究[J]. 中华预防医学杂志, 2019, 53(1): 71-75. Shi WY, Zhang Y, Du P, et al. Association of ambient fine particulate matters with anxiety in middle-aged and elderly people[J]. Chin J Prev Med, 2019, 53(1): 71-75. DOI:10.3760/cma.j.issn.0253-9624.2019.01.009 |
| [17] |
Guo SR, Sun WM, Liu C, et al. Structural validity of the Pittsburgh sleep quality index in Chinese undergraduate students[J]. Front Psychol, 2016, 7: 1126. DOI:10.3389/fpsyg.2016.01126 |
| [18] |
van den Berg JF, Luijendijk HJ, Tulen JH, et al. Sleep in depression and anxiety disorders:A population-based study of elderly persons[J]. J Clin Psychiat, 2009, 70(8): 1105-1113. DOI:10.4088/JCP.08m04448 |
| [19] |
张志存, 宋志雪, 陈长香, 等. 骨质疏松老年人抑郁和焦虑对睡眠质量的影响[J]. 中国老年学杂志, 2018, 38(24): 6118-6120. Zhang ZC, Song ZX, Chen CX, et al. Effects of depression and anxiety on sleep quality in elderly people with osteoporosis[J]. Chin J Geron, 2018, 38(24): 6118-6120. DOI:10.3969/j.issn.1005-9202.2018.24.086 |
| [20] |
Nilsson JP, Söderström M, Karlsson AU, et al. Less effective executive functioning after one night's sleep deprivation[J]. J Sleep Res, 2005, 14(1): 1-6. DOI:10.1111/j.1365-2869.2005.00442.x |
| [21] |
Drummond SPA, Gillin JC, Brown GG. Increased cerebral response during a divided attention task following sleep deprivation[J]. J Sleep Res, 2001, 10(2): 85-92. DOI:10.1046/j.1365-2869.2001.00245.x |
| [22] |
Durmer JS, Dinges DF. Neurocognitive consequences of sleep deprivation[J]. Semin Neurol, 2005, 25(1): 117-129. DOI:10.1055/s-2005-867080 |
| [23] |
Yoo SS, Gujar N, Hu P, et al. The human emotional brain without sleep-A prefrontal amygdala disconnect[J]. Curr Biol, 2007, 17(20): R877-878. DOI:10.1016/j.cub.2007.08.007 |
| [24] |
Ma N, Dinges DF, Basner M, et al. How acute total sleep loss affects the attending brain:A Meta-analysis of neuroimaging studies[J]. Sleep, 2015, 38(2): 233-240. DOI:10.5665/sleep.4404 |
| [25] |
Verweij IM, Romeijn N, Smit DJ, et al. Sleep deprivation leads to a loss of functional connectivity in frontal brain regions[J]. BMC Neurosci, 2014, 15: 88. DOI:10.1186/1471-2202-15-88 |
| [26] |
Cox RC, Olatunji BO. A systematic review of sleep disturbance in anxiety and related disorders[J]. J Anxiety Disord, 2015, 37: 104-129. DOI:10.1016/j.janxdis.2015.12.001 |
 2020, Vol. 41
2020, Vol. 41