文章信息
- 郭雁飞, 阮晔, 肖义泽, 郭晓雷, 孙双圆, 黄哲宙, 施燕, 吴凡.
- Guo Yanfei, Ruan Ye, Xiao Yize, Guo Xiaolei, Sun Shuangyuan, Huang Zhezhou, Shi Yan, Wu Fan.
- 50岁及以上人群睡眠时间与衰弱的关联研究
- Association between frailty and sleep duration among people aged 50 years and over
- 中华流行病学杂志, 2019, 40(10): 1252-1256
- Chinese Journal of Epidemiology, 2019, 40(10): 1252-1256
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2019.10.015
-
文章历史
收稿日期: 2019-01-30
2. 云南省疾病预防控制中心, 昆明 650022;
3. 山东省疾病预防控制中心, 济南 250014;
4. 复旦大学上海医学院 200032
2. Yunnan Provincial Center for Disease Control and Prevention, Kunming 650022, China;
3. Shandong Provincial Center for Disease Control and Prevention, Jinan 250014, China;
4. Shanghai Medical College, Fudan University, Shanghai 200032, China
伴随年龄增长,老年人睡眠也发生重大改变[1]。基于流行病学调查和实验室检查的证据显示自报睡眠时间过长或过短与心脑血管疾病[2]、糖尿病[3]、肥胖[4]和自报健康状况显著相关[5]。衰弱综合征是生理储备降低和多系统失调,从而限制了机体对内外的应激和保持内环境稳定的能力,增加了其对应急事件的易感性[6]。一般情况下,衰弱会随着年龄的增长而逐渐流行,带来一系列不可逆的健康结局,如死亡、失能等[7]。Baniak等[8]的研究显示,长睡眠时间(>10 h)会增加老年人群衰弱的发生风险,而短睡眠时间则不会增加老年人群衰弱的发生风险。但Nakakubo等[9]的研究显示过长和过短的睡眠时间与老年人群衰弱的发生风险均显著相关。本研究对中老年人群自报睡眠时间与衰弱发生的关系进行分析。
资料与方法1.资料来源:来源于WHO全球老龄化与成人健康研究(SAGE)中国项目第一轮基线调查(2007-2010年)[10]。具体调查方法参见文献[11]。本研究选取≥50岁人群作为研究对象。排除基本特征变量(年龄、性别、文化程度、家庭经济水平五分位)缺失者。本研究经WHO和上海市CDC伦理委员会批准,调查对象均签署知情同意书。
2.研究方法:
(1)衰弱指数:其原理是计算健康缺陷的累积个数或者比例(症状、体征、疾病、残疾和实验室检查指标等)。通常用健康缺陷累计数与所考虑的所有健康项目的比值表示[12]。一个人的缺陷越多,则表明他/她越有可能为衰弱状态。在本研究中,衰弱指数由40种变量计算得来,包括医学体征、医学诊断情况、日常生活活动和表现测试(行走速度和握力)等。个体评分从0到1。根据以往研究的结果,本研究将衰弱指数0.2定为进入衰弱状态的阈值。据此将个体分为没有衰弱组(<0.2)和衰弱组(0.2~1.0)[13]。
(2)睡眠时间:询问调查对象调查前两晚分别睡眠多长时间,取两晚的平均值作为睡眠时间变量。对睡眠时间为零的做缺失处理。根据相关文献将睡眠时间定义为睡眠时间较短(0~)、正常睡眠时间(6 h~)、睡眠时间较长(≥9 h)。
(3)混杂因素:参考国内外关于中老年人衰弱发生危险因素的研究,从SAGE调查内容中选取性别、年龄、居住地区、文化程度、家庭经济水平、水果蔬菜摄入状况、吸烟、饮酒和体力活动等信息进行分析。
3.统计学分析:采用Stata 14.1软件完成。为消除样本和总体人群年龄性别等结构差异,本研究中在描述样本分布情况和估计衰弱发生率时,使用复杂抽样加权对结果进行调整,抽样权重采用我国2010年人口普查数据进行性别、年龄、地区的事后分层调整。通过计算加权率/比及其95%CI或者加权x及其sx呈现加权结果。采用Rao-Scott χ2检验比较不同人群加权率/比,结果用F统计量表示。因为调查对象是通过多阶段抽样获取,所以数据具有明显的层次结构,故本研究采用两水平(个体层面和社区层面)的logistic回归模型分析久坐时间对衰弱的影响(采用“melogit”命令进行分析)。并对性别、年龄、地区进行分层分析,分别计算OR值和aOR值,显著性水平α=0.05,以P<0.05为差异有统计学意义。为从预防衰弱的角度探索每日最佳睡眠时间,采用限制性立方样条曲线(restricted cubic spline,RCS)将睡眠时间作为连续变量纳入模型绘制剂量-反应曲线。
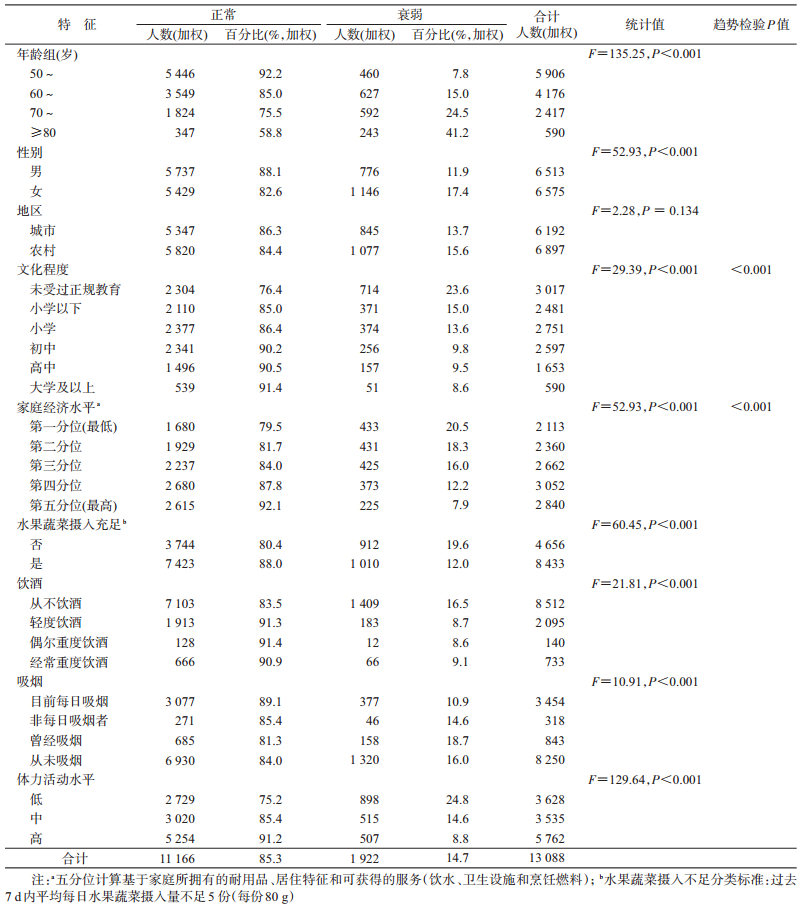
结果1.一般情况:共纳入13 175名≥50岁的人群进行分析。调查对象的年龄为(62.6±0.3)岁,女性衰弱比例高于男性,差异有统计学意义(P<0.001)。城乡衰弱比例差异无统计学意义(P=0.134)。随着文化程度升高,衰弱比例逐渐减小(P<0.001),随着家庭经济水平的升高,衰弱比例也逐渐减少(P<0.001)。水果蔬菜摄入不足组的衰弱比例高于水果蔬菜摄入充足组,差异有统计学意义(P<0.001)。曾经吸烟组的衰弱比例最高(18.7%)。而低体力活动组的衰弱比例高达24.8%。见表 1。
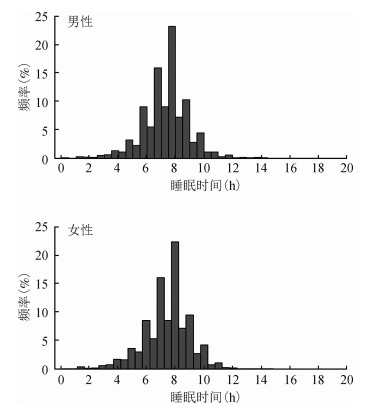
2.平均睡眠时间:采用频率直方图分别描述男女性平均睡眠时间的分布。见图 1。无论男性还是女性,平均睡眠时间均呈近似正态分布,男性睡眠时间为(7.58±1.58)h,女性睡眠时间为(7.45± 1.67)h。大部分人的睡眠时间为6~9 h。
|
| 图 1 男性和女性睡眠时间分布 |
3.睡眠时间与衰弱关系:总体人群分析,在未调整任何混杂因素的情况下,相比正常睡眠时间,睡眠时间较短或者较长均显著增大衰弱发生风险(OR=2.05,95%CI:1.71~2.44;OR=1.35,95%CI:1.12~1.63),在调整了性别、年龄、居住地区、文化程度、家庭经济水平、水果蔬菜摄入状况、吸烟、饮酒和体力活动后,相比正常睡眠时间,只有睡眠时间较短与衰弱发生风险显著正相关(aOR=1.60,95%CI:1.27~2.01)。对性别、年龄和居住地区进行分层分析,结果显示,调整了性别、年龄、居住地区、文化程度、家庭经济水平、水果蔬菜摄入状况、吸烟、饮酒和体力活动后,相比正常睡眠时间,只有睡眠时间较短与衰弱发生风险显著正相关。此外,在≥65岁人群中,调整相关混杂因素后,相比正常睡眠时间,睡眠时间较短人群衰弱的发生风险增加91%(aOR=1.91,95%CI:1.46~2.49)。见表 2。
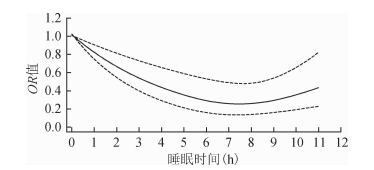
4 剂量-反应关系:采用RCS将平均睡眠时间作为连续变量纳入模型进行绘制剂量-反应曲线,发现平均睡眠时间与衰弱发生呈近似“U”形关系,最低点在8 h附近,即平均睡眠时间<8 h时,随着平均睡眠时间逐渐增大,则衰弱发生的风险变小。而平均睡眠时间>8 h时,随着平均睡眠时间逐渐增大,则衰弱发生的风险变大。见图 2。
|
| 注:调整了性别、年龄、居住地区、文化程度、家庭经济水平、水果蔬菜摄入状况、吸烟、饮酒和体力活动 图 2 睡眠时间与衰弱发生剂量-反应曲线 |
本研究发现无论男性还是女性,城市还是农村,以及高龄和低龄,睡眠时间较短均与衰弱的发生相关,甚至在调整了性别、年龄、居住地区、文化程度、家庭经济水平、水果蔬菜摄入状况、吸烟、饮酒和体力活动后,这种关系依然显著。相比正常睡眠组,睡眠时间较短可以增加60%的衰弱发生概率。而在调整了混杂因素后,相比正常睡眠时间组,睡眠时间较长却未显著增加衰弱发生概率。与本研究结果不一致的是,Baniak等[8]发现睡眠时间较长会增加老年人群衰弱的发生风险,而睡眠时间较短则不会增加老年人群衰弱的发生风险。而Nakakubo等[9]则同时发现过长和过短的睡眠时间与老年人群衰弱的发生风险均显著相关。本研究采用限制性立方样条曲线将平均睡眠时间作为连续变量纳入模型进行绘制剂量-反应曲线,发现平均睡眠时间与衰弱发生呈近似“U”形关系。这与其他研究结果类似,国外的一些研究在睡眠时间和很多健康结局之间都发现了“U”形的剂量-反应关系[14]。在本研究绘制的剂量-反应曲线中,最低点在8 h附近,即平均睡眠时间<8 h之下时,随着平均睡眠时间逐渐增大,则衰弱发生的风险变小。而平均睡眠时间>8 h时,随着平均睡眠时间逐渐增大,则衰弱发生的风险变大。
睡眠时间不足与衰弱之间的相关性机制目前尚不明确,而且很可能双向作用。一方面,睡眠不足往往会导致生长激素、胰岛素样生长因子-1和睾酮分泌不足,这些反过来会增强肌肉蛋白水解,从而导致虚弱的发生[15]。在中老年人群,这种效应往往更加明显。另一方面,衰弱导致的心理压力可能会导致炎性反应和慢性糖皮质激素暴露,这些往往会对正常的睡眠模式产生影响[16],从而影响睡眠质量和睡眠时间。
本研究存在局限性。作为横断面研究,对于判定某些睡眠时间较短与衰弱发生的因果联系存在天然缺陷;作为本研究重要的暴露因素,睡眠时间是计量资料,在本研究中睡眠时间基于被访者对前两晚的回忆,可能存在回忆偏倚。目前已有国外研究在小样本的人群采用可穿戴设备相对精确的评估睡眠时间。但是本研究样本量巨大,分布范围广,目前尚无可能采用可穿戴设备进行采集睡眠数据。此外,还有研究者认为相比睡眠时间,睡眠质量更适宜作为暴露因素研究与健康结局之间的关系。但在本研究中,我们发现睡眠时间和睡眠质量存在着高度相关,睡眠质量差的研究对象平均睡眠时间较短,因此选用睡眠时间作为暴露因素。本研究数据采用SAGE调查基线数据,距今相对时间较长,将在今后的研究中进一步利用队列第二轮和第三轮随访数据探索他们之间的因果关系。
综上所述,本研究发现国内≥50岁人群尤其是在≥65岁人群中,自报睡眠时间较少与衰弱的发生显著相关。两者呈“U”形的关系,从预防衰弱发生的角度讲,最佳的睡眠时间可能在8 h左右。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Li JX, Vitiello MV, Gooneratne NS. Sleep in normal aging[J]. Sleep Med Clin, 2018, 13(1): 1-11. DOI:10.1016/j.jsmc.2017.09.001 |
| [2] |
Cappuccio FP, Cooper D, D'Elia L, et al. Sleep duration predicts cardiovascular outcomes:a systematic review and Meta-analysis of prospective studies[J]. Eur Heart J, 2011, 32(12): 1484-1492. DOI:10.1093/eurheartj/ehr007 |
| [3] |
Cappuccio FP, D'Elia L, Strazzullo P, et al. Quantity and quality of sleep and incidence of type 2 diabetes:a systematic review and Meta-analysis[J]. Diab Care, 2010, 33(2): 414-420. DOI:10.2337/dc09-1124 |
| [4] |
Stranges S, Cappuccio FP, Kandala NB, et al. Cross-sectional versus prospective associations of sleep duration with changes in relative weight and body fat distribution:the Whitehall Ⅱ Study[J]. Am J Epidemiol, 2008, 167(3): 321-329. DOI:10.1093/aje/kwm302 |
| [5] |
Štefan L, Juranko D, Prosoli R, et al. Self-reported sleep duration and self-rated health in young adults[J]. J Clin Sleep Med, 2017, 13(7): 899-904. DOI:10.5664/jcsm.6662 |
| [6] |
Fried LP, Tangen CM, Walston J, et al. Frailty in older adults:evidence for a phenotype[J]. J Gerontol A, 2001, 56(3): M146-157. DOI:10.1093/gerona/56.3.M146 |
| [7] |
Eeles EMP, White SV, O'Mahony SM, et al. The impact of frailty and delirium on mortality in older inpatients[J]. Age Ageing, 2012, 41(3): 412-416. DOI:10.1093/ageing/afs021 |
| [8] |
Baniak LM, Yang K, Choi J, et al. Long sleep duration is associated with increased frailty risk in older community-dwelling adults[J]. J Aging Health, 2018. DOI:10.1177/0898264318803470 |
| [9] |
Nakakubo S, Makizako H, Doi T, et al. Long and short sleep duration and physical frailty in community-dwelling older adults[J]. J Nutr Health Aging, 2018, 22(9): 1066-1071. DOI:10.1007/s12603-018-1116-3 |
| [10] |
上海市疾病预防控制中心. 全球老龄化与成人健康中国研究报告(第一轮)[M]. 上海: 上海科学技术出版社, 2014. Shanghai Municipal Center for Disease Control and Prevention (SCDC). Study on global AGEing and adult health (SAGE), Wave 1[M]. Shanghai: Shanghai Science and Technology Publishing House, 2014. |
| [11] |
郭雁飞, 施燕, 阮晔, 等. 全球老龄化与成人健康研究中国项目进展[J]. 中华流行病学杂志, 2019, 40(10): 1203-1205. Guo YF, Shi Y, Ruan Y, et al. Project profile:Study on global AGEing and adult health in China[J]. Chin J Epidemiol, 2019, 40(10): 1203-1205. DOI:10.3760/cma.j.issn.0254-6450.2019.10.006 |
| [12] |
Rockwood K, Mitnitski A. Frailty in relation to the accumulation of deficits[J]. J Gerontol A, 2007, 62(7): 722-727. DOI:10.1093/gerona/62.7.722 |
| [13] |
Biritwum RB, Minicuci N, Yawson AE, et al. Prevalence of and factors associated with frailty and disability in older adults from China, Ghana, India, Mexico, Russia and South Africa[J]. Maturitas, 2016, 91: 8-18. DOI:10.1016/j.maturitas.2016.05.012 |
| [14] |
Cappuccio FP, D'Elia L, Strazzullo P, et al. Sleep duration and all-cause mortality:a systematic review and Meta-analysis of prospective studies[J]. Sleep, 2010, 33(5): 585-592. DOI:10.1093/sleep/33.5.585 |
| [15] |
Auyeung TW, Kwok T, Leung J, et al. Sleep duration and disturbances were associated with testosterone level, muscle mass, and muscle strength-a cross-sectional study in 1274 older men[J]. J Am Med Dir Assoc, 2015, 16(7): 630. DOI:10.1016/j.jamda.2015.04.006 |
| [16] |
van Cauter E, Leproult R, Plat L. Age-related changes in slow wave sleep and REM sleep and relationship with growth hormone and cortisol levels in healthy men[J]. JAMA, 2000, 284(7): 861-868. DOI:10.1001/jama.284.7.861 |
 2019, Vol. 40
2019, Vol. 40