文章信息
- 阮晔, 郭雁飞, 俞敏, 刘峰, 朱颖俐, 孙双圆, 黄哲宙, 郑杨, 施燕, 吴凡.
- Ruan Ye, Guo Yanfei, Yu Min, Liu Feng, Zhu Yingli, Sun Shuangyuan, Huang Zhezhou, Zheng Yang, Shi Yan, Wu Fan.
- 50岁及以上人群无牙症与认知功能的关联研究
- Association between edentulism and cognition among people aged 50 and over
- 中华流行病学杂志, 2019, 40(10): 1234-1239
- Chinese Journal of Epidemiology, 2019, 40(10): 1234-1239
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2019.10.012
-
文章历史
收稿日期: 2019-01-31
2. 浙江省疾病预防控制中心, 杭州 310051;
3. 陕西省疾病预防控制中心, 西安 710054;
4. 吉林省疾病预防控制中心, 长春 130062;
5. 复旦大学上海医学院 200032
2. Zhejiang Provincial Center for Disease Control and Prevention, Hangzhou 310051, China;
3. Shaanxi Provincial Center for Disease Control and Prevention, Xi'an 710054, China;
4. Jilin Provincial Center for Disease Control and Prevention, Changchun 130062, China;
5. Shanghai Medical College, Fudan University, Shanghai 200032, China
认知功能障碍是中老年人最常见的疾病之一。据估计,我国≥65岁老年人轻度认知障碍的患病率为20.8%[1],痴呆患病率为5.1%[2]。报告显示老年人年龄每增加6.3岁,痴呆发生率上升1倍[3],痴呆和认知障碍带来巨大经济负担、家庭负担和社会负担[4],并已成为全球主要公共卫生问题。然而现阶段尚无有效治疗痴呆的针对性药物,因此研究中老年人认知功能下降的可控风险因素,从而采取针对性干预措施,具有重要意义。目前明确的痴呆和认知障碍主要危险因素有中年肥胖、中年高血压、糖尿病、缺乏体育锻炼、吸烟、饮酒、文化程度低、抑郁和有脑外伤史等[5-6]。近年来研究发现无牙症与痴呆的发生具有相关性[7]。无牙症是指口腔中所有天然牙齿缺失,为老年人常见问题[8]。无牙症不仅影响头面部正常结构,使咀嚼、吞咽等口腔功能受损,而且与老年人营养水平、整体健康状况、生活质量密切相关[9-11],并增加认知障碍和痴呆的发病风险。本研究对≥50岁人群无牙症和认知功能水平进行分析,为中老年人认知功能障碍和痴呆预防提供证据支持。
对象与方法1.研究对象:数据来源于WHO全球老龄化与成人健康研究(SAGE)中国项目第一轮基线调查(2007-2010年)。采用多阶段随机整群抽样方法抽取研究对象[12]。联系≥50岁调查对象13 367名,应答13 175名,应答率为98.6%。剔除332名缺失“无牙症”变量者(询问研究对象“您自己的牙齿都掉光了吗?),共12 843人纳入本研究。本研究通过WHO和上海市CDC伦理委员会批准,调查对象均签署知情同意书。
2.研究方法:由接受过系统培训且考核合格的医务人员,采用SAGE研究的统一调查问卷进行调查[13]。内容包括社会人口学特征、健康状态、危险因素和健康行为、主要慢性病患病情况,并测量血压、心率、身高、体重等。家庭经济水平用财富五分位表示,第一、第五个五分位组分别表示最低和最高经济水平。
认知能力测试[12]:①词语回忆:即时和延迟词语回忆试验,评估学习能力、记忆储存和记忆提取。连续告诉研究对象10个单词,让其尽可能多地复述,重复3次以加强记忆。10 min后再测1次词语回忆,正确回忆1个单词给1分,最后得分为4次测试(3次即时和1次延迟)的平均值。②语言流畅度:要求研究对象在1 min内尽可能说出所知道的词语(动物),评估重新获得语义记忆信息的能力。正确说出1种动物名称得1分。③数字跨度:要求研究对象顺序与倒序复述几组数字,数字组长度由短到长不等,评估专注力、注意力和即时记忆力。按照正确复述的数字长度计分,顺序最高9分,倒序最高8分。④认知能力总得分根据7个单项认知试验,包括4个词语回忆试验、语言流畅度试验、数字跨度试验(顺序和倒序),应用因子分析法得到总得分。并将原始总分重新调节到0~100的区间,认知总分得分越高,表明认知状况越好。
无牙症的判定依据对研究对象询问“您自己的牙齿都掉光了吗?”“是或否”,回答“是”则为无牙症。
慢性病患病情况:包括关节炎、脑卒中、心绞痛、糖尿病、慢性肺部疾病、哮喘、高血压、抑郁8种疾病的自报情况,每种慢性病均询问“您是否被医生诊断过患有(疾病)?”,通过研究对象自报“是”或“否”收集信息。考虑慢性病共患情况,将上述8种疾病患病个数相加得到慢性病共患病情况,包括未患病、患有1、2及≥3种慢性病的情况。
相关指标定义:①BMI[14]:<18.5 kg/m2为低体重;18.5~23.9 kg/m2为正常;24.0~27.9 kg/m2为超重;≥28.0 kg/m2为肥胖。②水果蔬菜摄入[15]:每天水果蔬菜摄入份数≥5份为摄入量足(1份约为80 g水果蔬菜),<5份为摄入不足。③体力活动[16]:采用全球体力活动问卷作为测量工具,将体力活动水平分为低、中和高3个等级。
本次调查采取全过程质量控制:调查方案经多轮专家论证,严格遵循随机抽样原则;调查工具根据WHO问卷翻译标准从英文译成中文,包括正向翻译、回译以及双语专家小组审查等流程;调查员均具备卫生专业知识、经过培训并通过考核;调查现场采取计算机面对面辅助调查,各调查点采用WHO提供的标准化CSPro软件进行调查和数据录入;现场和调查数据由国家、省级及项目点调查组督导质控和审核,并由数据分析人员统一清理。
3.统计学分析:采用Stata 14.1软件进行统计学分析。为消除样本和总体人群年龄、性别等结构差异,在估计认知能力得分时,使用了复杂抽样加权对结构进行调整,抽样权重采用2010年全国人口普查数据进行性别、年龄、地区的事后分层调整。认知能力得分采用加权x(sx)来表示,认知能力总分用因子分析得出。无牙症与非无牙症认知功能得分比较采用方差分析的方法。由于调查对象是通过多阶段抽样获取,本研究数据具有明显的层次结构,故采用两水平(个体层面和社区层面)线性模型,并调整年龄、性别、地区、文化程度、婚姻状况、家庭经济水平、慢性病共患情况、BMI、饮酒、吸烟、水果蔬菜摄入和体力活动情况等因素后分析无牙症与认知能力关系。所有的统计检验均为双侧检验,检验水准α=0.05。
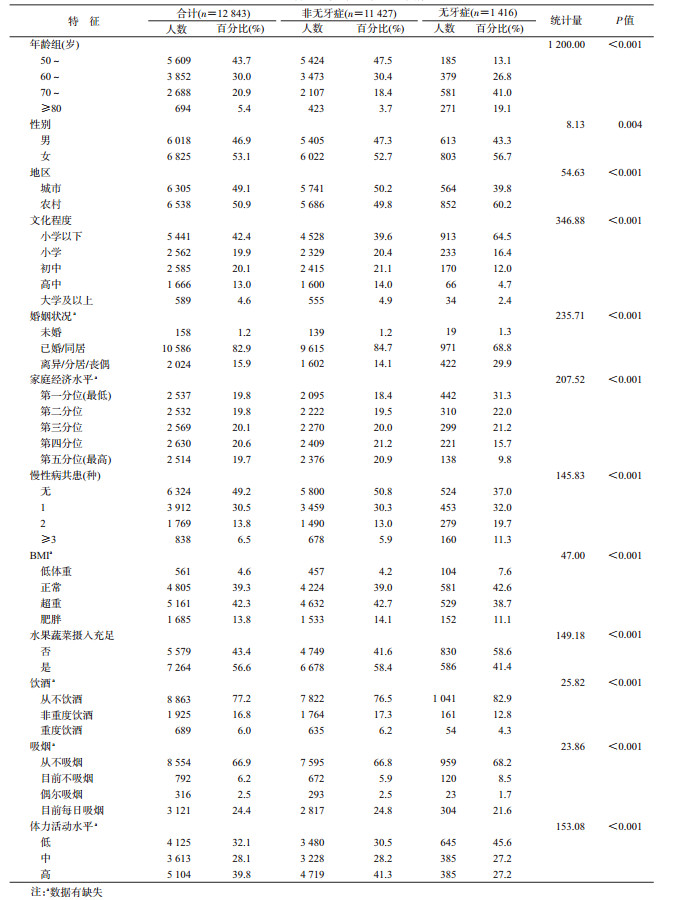
结果1.一般情况:共纳入12 843名研究对象,无牙症的比例为11.0%。男性占46.9 %,城市占49.1%,年龄为(63.0±9.3)岁,其中非无牙症和无牙症者年龄分别为(62.0±8.8)、(71.1±9.2)岁,无牙症者中70~79年龄组比例最高(41.0%)。57.6%为小学及以上文化程度。家庭经济水平中第一分位、第五分位组分别占19.8%、19.7%,其中无牙症者第一分位约占1/3。主要慢性病共患情况:50.8%的研究对象患≥1种慢性病,其中患2、≥3种慢性病者分别占13.8%、6.5%,无牙症者患2、≥3种慢性病者分别为19.7%、11.3%。超重、肥胖者分别为42.3%、13.8%,无牙症者低体重比例较高为7.6%。生活方式:重度饮酒、目前每日吸烟者、低体力活动和水果蔬菜摄入不足的比例分别为6.0%、24.4%、32.1%和43.4%;无牙症者低体力活动、水果蔬菜摄入不足的比例较高(分别为45.6%和58.6%)。无牙症和非无牙症者上述各指标分布差异均有统计学意义。见表 1。
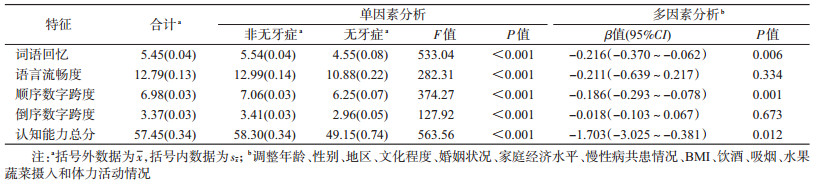
2.认知功能得分情况:无牙症者词语回忆、语言流畅度、顺序数字跨度、倒序数字跨度、认知能力总分均值分别为4.55、10.88、6.25、2.96和49.15,均低于非无牙症者,差异均有统计学意义(P<0.001)。见表 2。
3.相关性分析:分别以词语回忆、语言流畅度、顺序数字跨度、倒序数字跨度、认知能力总分为因变量,调整年龄、性别、地区、文化程度、婚姻状况、家庭经济水平、慢性病共患情况、BMI和吸烟饮酒等生活方式变量后,无牙症与词语回忆(β=-0.216,95%CI:-0.370~-0.062)、顺序数字跨度(β=-0.186,95%CI:-0.293~ -0.078)和认知能力总分(β=-1.703,95%CI:-3.025~-0.381)均呈负相关(P<0.05),但未发现无牙症与语言流畅度、倒序数字跨度有关联。见表 2。
讨论本研究对SAGE中国项目第一轮调查数据进行分析,结果显示研究对象中无牙症者占11.0%,且与非无牙症者相比,其认知能力总分及词语回忆、语言流畅度、顺序数字跨度、倒序数字跨度4个方面得分均较低,差异有统计学意义;在调整性别、年龄、地区、文化程度、家庭经济水平等人口学因素,慢性病共患情况等疾病因素,及吸烟、饮酒等生活方式危险因素后,无牙症与≥50岁人群认知功能较低有关。
有学者对1994-2017年有关失牙和痴呆相关性研究的英文文献进行Meta分析,其中包括横断面调查、队列和病例对照文献共21篇,结果认为失牙与痴呆发病风险上升有关[17]。国内相关研究大多使用简易智力状态检查(Mini-mental State Examination,MMSE)判定认知障碍,结果显示老年人牙齿数量少与认知功能下降或痴呆有关:2005-2006年中国台湾地区1项针对2 286名>65岁老年人的调查显示,失牙数量可能对较低认知水平有预测作用[18];Luo等[19]针对上海市静安寺社区3 063名>60岁老年人的调查显示,调整性别、年龄、受教育年限、独居、吸烟、饮酒及慢性病后,失牙≥16颗与痴呆的发生显著相关,与轻度认知障碍无相关性;Li等[20]对8 153名≥60岁老年人牙齿数和MMSE得分进行分析,结果显示牙齿较多的老年人认知功能下降速度较慢。也有研究持相反观点,认为口腔健康与认知水平的关系尚难确定[21]。本研究除关注总认知功能外,还从词语回忆、语言流畅度、顺序数字跨度、倒序数字跨度4个方面进行较全面分析,提示无牙症与认知能力总分、词语回忆和顺序数字跨度均呈负相关。
目前认为无牙症与认知功能下降的相关性可能有以下原因:首先,牙周病是造成中老年人失牙和无牙症的主要原因,而牙周病引起的免疫炎症反应产生白介素-6、白介素-1、肿瘤坏死因子α、C-反应蛋白等炎症因子,它们与阿尔茨海默病重要病理机制老年斑和神经元纤维缠结形成有关[22-23];其次无牙症导致口腔咀嚼能力下降,而咀嚼能增加大脑皮层血流及海马体血氧水平,对大脑皮层功能、信息传递及维持海马体学习和记忆有重要作用,咀嚼功能下降会引起老年人海马形态损害、海马依赖性空间记忆障碍、多种认知能力如情景记忆、语言流畅和延迟记忆等下降[24-25];此外无牙症严重影响老年人各种营养素的摄入,从而与认知障碍显著相关[26]。
随着人口老龄化不断加剧,无牙症在中老年人中普遍存在,本研究中我国≥50岁人群无牙症比例为11.0%。在高收入国家,美国≥50岁本土居民无牙症患病率为24%,亚裔为14%[27],英国65~74岁老年人无牙症比例为15%[28];在SAGE研究包括中国在内的6个中低收入国家无牙症中患病率为11.7%[29]。然而我国成年人口腔健康状况仍不容乐观,根据第四次全国口腔健康流行病学调查数据显示,口腔健康知识知晓率为60.1%,我国成年人中每天刷两次牙者不足4成,龋患率>60%,尤其在65~74岁老年人中高达76.7%,且有近40%的老年人未能及时修复缺失牙齿[30]。WHO在2001年即提出“8020”健康标准,即80岁老年人至少应该有20颗功能牙(能够正常咀嚼食物、不松动的牙),因此加大我国口腔健康投入、加强口腔健康教育和口腔疾病预防干预十分重要。
本研究对SAGE中国项目第一轮调查数据进行分析,为横断面调查,较难判定无牙症与认知功能间的因果关系,且无牙症的判定是依据调查对象自报的结果,具有一定的局限性。但研究样本为经过严格多阶段分层随机抽样的社区人群,设计合理、样本代表性较好。然而SAGE第一轮调查在2007-2010年开展,时间相对较早,后续还需要通过对该队列人群第二、第三轮随访数据分析进一步验证无牙症与认知功能下降的因果关系。
综上所述,本研究显示无牙症与我国≥50岁人群认知功能较低有关,提示重视口腔卫生、积极防治牙周疾病、减少牙齿缺失,可能有助于预防中老年人认知功能下降。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Jia JP, Zhou AH, Wei CB, et al. The prevalence of mild cognitive impairment and its etiological subtypes in elderly Chinese[J]. Alzheimer's Dement, 2014, 10(4): 439-447. DOI:10.1016/j.jalz.2013.09.008 |
| [2] |
Jia JP, Wang F, Wei CB, et al. The prevalence of dementia in urban and rural areas of China[J]. Alzheimer's Dement, 2014, 10(1): 1-9. DOI:10.1016/j.jalz.2013.01.012 |
| [3] |
Alzheimer Disease International. World Alzheimer Report 2015. The global impact of dementia, an analysis of prevalence, incidence, cost and trends[EB/OL].[2018-12-31]. https://www.alz.co.uk/research/WorldAlzheimerReport2015.pdf.
|
| [4] |
Wimo A, Guerchet M, Ali GC, et al. The worldwide costs of dementia 2015 and comparisons with 2010[J]. Alzheimer's Dement, 2017, 13(1): 1-7. DOI:10.1016/j.jalz.2016.07.150 |
| [5] |
Norton S, Matthews FE, Barnes DE, et al. Potential for primary prevention of Alzheimer's disease:an analysis of population-based data[J]. Lancet Neurol, 2014, 13(8): 788-794. DOI:10.1016/S1474-4422(14)70136-X |
| [6] |
Li W, Risacher SL, McAllister TW, et al. Traumatic brain injury and age at onset of cognitive impairment in older adults[J]. J Neurol, 2016, 263(7): 1280-1285. DOI:10.1007/s00415-016-8093-4 |
| [7] |
Oh B, Han DH, Han KT, et al. Association between residual teeth number in later life and incidence of dementia:a systematic review and Meta-analysis[J]. BMC Geriatr, 2018, 18: 48. DOI:10.1186/s12877-018-0729-z |
| [8] |
GBD 2017 Disease and Injury Incidence and Prevalence Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 354 diseases and injuries for 195 countries and territories, 1990-2017:a systematic analysis for the Global Burden of Disease Study 2017[J]. Lancet, 2018, 392(10159): 1789-1858. DOI:10.1016/S0140-6736(18)32279-7 |
| [9] |
Furuta M, Yamashita Y. Oral health and swallowing problems[J]. Curr Phys Med Rehabil Rep, 2013, 1(4): 216-222. DOI:10.1007/s40141-013-0026-x |
| [10] |
Gerritsen AE, Allen PF, Witter DJ, et al. Tooth loss and oral health-related quality of life:a systematic review and Meta-analysis[J]. Health Qual Life Outcomes, 2010, 8: 126. DOI:10.1186/1477-7525-8-126 |
| [11] |
Marcenes W, Kassebaum NJ, Bernabé E, et al. Global burden of oral conditions in 1990-2010:a systematic analysis[J]. J Dent Res, 2013, 92(7): 592-597. DOI:10.1177/0022034513490168 |
| [12] |
郭雁飞, 施燕, 阮晔, 等. 全球老龄化与成人健康研究中国项目进展[J]. 中华流行病学杂志, 2019, 40(10): 1203-1205. Guo YF, Shi Y, Ruan Y, et al. Project profile:Study on global AGEing and adult health in China[J]. Chin J Epidemiol, 2019, 40(10): 1203-1205. DOI:10.3760/cma.j.issn.0254-6450.2019.10.006 |
| [13] |
Kowal P, Chatterji S, Naidoo N, et al. Data resource profile:the World Health Organization Study on global AGEing and adult health (SAGE)[J]. Int J Epidemiol, 2012, 41(6): 1639-1649. DOI:10.1093/ije/dys210 |
| [14] |
中华人民共和国国家卫生和计划生育委员会. WS/T 428-2013成人体重判定[S].北京: 中国质检出版社, 中国标准出版社, 2013. National Health and Family Planning Commission of the People's Republic of China. WS/T 428-2013 Criteria of weight for adults[S]. Beijing: China Quality Inspection Press, Standards Press of China, 2013. |
| [15] |
World Health Organization. Diet, nutrition and the prevention of chronic diseases. Report of the joint WHO/FAO expert consultation[R]. Geneva: World Health Organization, 2003.
|
| [16] |
World Health Organization. Global Physical Activity Questionnaire (GPAQ) analysis guide[EB/OL].[2018-12-29]. https://www.who.int/ncds/surveillance/steps/resources/GPAQ_Analysis_Guide.pdf.
|
| [17] |
Fang WL, Jiang MJ, Gu BB, et al. Tooth loss as a risk factor for dementia:systematic review and Meta-analysis of 21 observational studies[J]. BMC Psych, 2018, 18: 345. DOI:10.1186/s12888-018-1927-0 |
| [18] |
Wang TF, Chen YY, Liou YM, et al. Investigating tooth loss and associated factors among older Taiwanese adults[J]. Arch Gerontol Geriatr, 2014, 58(3): 446-453. DOI:10.1016/j.archger.2014.01.002 |
| [19] |
Luo JF, Wu B, Zhao QH, et al. Association between tooth loss and cognitive function among 3063 Chinese older adults:a community-based study[J]. PLoS One, 2015, 10(3): e0120986. DOI:10.1371/journal.pone.0120986 |
| [20] |
Li J, Xu HZ, Pan W, et al. Association between tooth loss and cognitive decline:a 13-year longitudinal study of Chinese older adults[J]. PLoS One, 2017, 12(2): e0171404. DOI:10.1371/journal.pone.0171404 |
| [21] |
Wu B, Fillenbaum GG, Plassman BL, et al. Association between oral health and cognitive status:a systematic review[J]. J Am Geriatr Soc, 2016, 64(4): 739-751. DOI:10.1111/jgs.14036 |
| [22] |
Cerajewska TL, Davies M, West NX. Periodontitis:a potential risk factor for Alzheimer's disease[J]. Br Dent J, 2015, 218(1): 29-34. DOI:10.1038/sj.bdj.2014.1137 |
| [23] |
Teixeira FB, Saito MT, Matheus FC, et al. Periodontitis and Alzheimer's disease:a possible comorbidity between oral chronic inflammatory condition and neuroinflammation[J]. Front Aging Neurosci, 2017, 9: 327. DOI:10.3389/fnagi.2017.00327 |
| [24] |
Chen H, Iinuma M, Onozuka M, et al. Chewing maintains hippocampus-dependent cognitive function[J]. Int J Med Sci, 2015, 12(6): 502-509. DOI:10.7150/ijms.11911 |
| [25] |
Tada A, Miura H. Association between mastication and cognitive status:a systematic review[J]. Arch Gerontol Geriatr, 2017, 70: 44-53. DOI:10.1016/j.archger.2016.12.006 |
| [26] |
Kim JM, Stewart R, Prince M, et al. Dental health, nutritional status and recent-onset dementia in a Korean community population[J]. Int J Geriatr Psych, 2007, 22(9): 850-855. DOI:10.1002/gps.1750 |
| [27] |
Wu B, Liang J, Plassman BL, et al. Edentulism trends among middle-aged and older adults in the United States:comparison of five racial/ethnic groups[J]. Community Dent Oral Epidemiol, 2012, 40(2): 145-153. DOI:10.1111/j.1600-0528.2011.00640.x |
| [28] |
Steele JG, Treasure ET, O'Sullivan I, et al. Adult dental health survey 2009:Transformations in British oral health 1968-2009[J]. Br Dent J, 2012, 213(10): 523-527. DOI:10.1038/sj.bdj.2012.1067 |
| [29] |
Peltzer K, Hewlett S, Yawson AE, et al. Prevalence of loss of all teeth (Edentulism) and associated factors in older adults in China, Ghana, India, Mexico, Russia and South Africa[J]. Int J Environ Res Public Health, 2014, 11(11): 11308-11324. DOI:10.3390/ijerph111111308 |
| [30] |
王兴. 第四次全国口腔健康流行病学调查报告[M]. 北京: 人民卫生出版社, 2018. Wang X. Report on the Fourth National Epidemiological Survey of Oral Health[M]. Beijing: People's Medical Publishing House, 2018. |
 2019, Vol. 40
2019, Vol. 40