文章信息
- 蔡衍珊, 古羽舟, 钟斐, 樊莉蕊, 赵宇腾, 罗业飞, 鲁永恒, 何蔚云, 程伟彬, 徐慧芳.
- Cai Yanshan, Gu Yuzhou, Zhong Fei, Fan Lirui, Zhao Yuteng, Luo Yefei, Lu Yongheng, He Weiyun, Cheng Weibin, Xu Huifang.
- 广州市MSM“互联网+HIV自检服务平台——岭南准”的适用性和可行性分析
- Applicability and feasibility of "Lingnanzhun"——an "Internet Plus-based HIV Self-testing Tool" targeting MSM in Guangzhou
- 中华流行病学杂志, 2019, 40(10): 1212-1216
- Chinese Journal of Epidemiology, 2019, 40(10): 1212-1216
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2019.10.008
-
文章历史
收稿日期: 2019-04-14
2. 岭南伙伴社区支持中心, 广州 510080
2. Lingnan Partners Community Support Center, Guangzhou 510080, China
截至2015年,全世界仍有40%的HIV/AIDS未被发现[1]。为促进发现更多HIV感染者,自2014年起,WHO鼓励各国在重点人群中开展HIV自检的试点项目[2]。2014年广州市开始探索基于互联网+的MSM服务模式,建立“互联网+自检服务平台”——“岭南准”(岭南准)供MSM申请HIV自检试剂,并在岭南伙伴社区支持中心资深咨询员的远程指导下完成自我检测,以及获取检测前后咨询和结果辅助判读服务[3]。2015年岭南准被WHO作为艾滋病检测指南的成功案例。本研究通过比较广州市互联网型MSM中的岭南准自检使用者和预约现场检测的MSM特征,探讨应用自检服务的相关因素,结合岭南准应用数据,分析互联网+HIV自检服务在MSM的适用性和可行性,为进一步完善岭南准及制定HIV自检服务推广策略提供科学依据。
对象与方法1.调查对象:广州市互联网型MSM,包括岭南准自检服务使用者和通过网络预约现场检测的MSM。
2.资料来源:① 2015年4-6月,广州市互联网型MSM检测服务倾向调查,包括岭南准自检服务使用者网络问卷调查数据,以及同期经互联网预约到线下自愿咨询检测门诊检测的调查数据。② 2014年9月至2018年12月岭南准服务的使用者数据,从系统后台获得。
3.调查方法:采用广州市互联网型MSM检测服务倾向调查,2015年4-6月,广同网(http://www.gztz.org)检测服务预约平台设立预约现场检测和自检两项服务,MSM求询者自由选择其中一种服务。在预约平台选择到现场检测者,在现场检测前经知情同意后填写调查问卷。选择自检者,在网上点击进入岭南准申领试剂,经网络知情同意后填写在线调查问卷。问卷调查对象的入组条件:男性、≥18岁、既往与同性发生口交/肛交、常住广州市并同意参加研究。
岭南准服务使用者数据:在服务正式运行时,用户申领自检试剂时需支付一定服务押金,完成检测并将试剂卡结果拍成照片成功回传后退还部分押金。服务使用者的数据在回传结果时进行收集,内容包括基本信息,如常住地、出生年份、既往检测服务利用情况等。
4.调查内容:广州市互联网型MSM检测服务倾向调查内容包括一般人口学特征、行为学和既往HIV检测情况、HIV和梅毒检测结果等信息。岭南准服务的使用者数据除用户回传结果时收集的信息外,还包括系统后台的信息,包括岭南准用户数、使用人次数、重复申领时间间隔、HIV和梅毒自检结果等。使用相同的淘宝账号或手机号多次申领自检试剂的,被认为是同一用户,仅对其首次使用岭南准时填写的个人资料进行分析。
5.统计方法:岭南准自检和预约现场检测的MSM人口学特征分类资料采用χ2检验进行比较;采用单因素和多因素logistic回归分析MSM使用自检服务的相关因素;岭南准应用数据采用中位数、构成比和率等进行统计描述。统计分析使用SPSS 21.0软件,以P<0.05为差异有统计学意义。
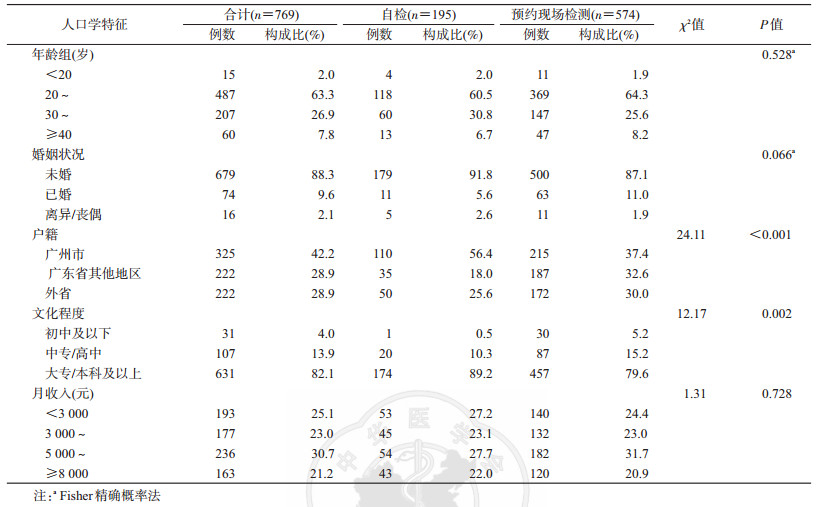
结果1.岭南准自检与预约现场检测MSM特征比较分析:共纳入769名研究对象,年龄16~77(28.6±6.8)岁;未婚者占88.3%(679/769),广州市户籍占42.2%(325/769),文化程度大专/本科及以上者占82.1%(631/769)。其中采用岭南准自检195人(占25.4%),预约现场检测574人(占74.6%)。岭南准自检与预约现场检测的MSM在户籍(χ2=24.11,P<0.001)和文化程度(χ2=12.17,P=0.002)的差异有统计学意义。见表 1。
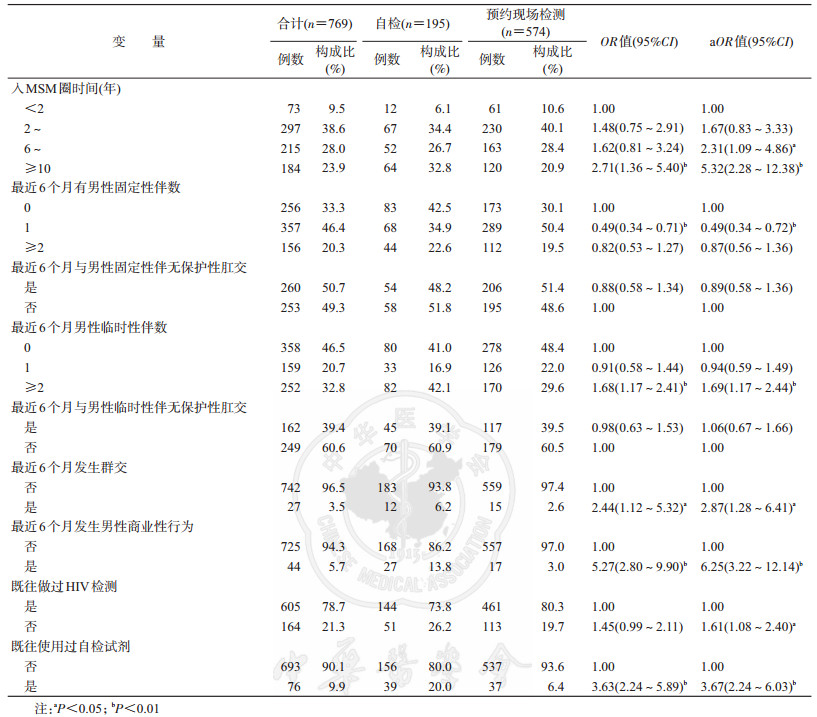
与预约现场检测者相比,岭南准使用者进入MSM圈内时间≥10年者居多(32.8%比20.9%)。有≥2个男性临时性伴、发生过群交、与男性发生过商业性行为、既往未做过检测、既往使用过自检试剂的比例高。但是,与无男性固定性伴者相比,选择岭南准自检的MSM有1个男性固定性伴的比例较低,差异有统计学意义(表 2)。无男性固定性伴的256名MSM中,有≥2个男性临时性伴者116人(45.3%),53人(20.7%)有1个男性临时性伴。
在检测结果方面,预约现场检测MSM的HIV阳性率为11.0%(63/574),梅毒阳性率为3.3%(19/574);岭南准自检的195名MSM中,175人(89.7%)回传了检测结果,HIV阳性率为4.0%(7/175),梅毒阳性率为2.9%(5/175)。两组HIV感染率差异有统计学意义(χ2=7.70,P=0.006),梅毒感染率差异无统计学意义(χ2=0.09,P=0.766)。
2.岭南准使用情况分析:3 000名用户使用了5 038人次岭南准,其中719名(24.0%)用户合计重复使用岭南准2 757人次,中位数为3(2~47)次,重复申请时间间隔中位数是39.2(0~923)d。2014-2018年月均使用人次数分别为20.8、44.9、114.4、123.9和129.7人次。用户的年龄中位数为27(17~62)岁,常住中心城区的占83.3%(2 499/3 000)。
既往无HIV检测经历的用户占11.4%(343/3 000)。既往无检测经历者的HIV阳性率(5.6%)高于有检测经历者(1.9%,OR=2.99,95%CI:1.75~5.14),梅毒阳性率差异无统计学意义(OR=0.46,95%CI:0.19~1.15)。
讨论研究发现,基于互联网的HIV自检服务能触及从未检测且风险更高的MSM,如入MSM圈时间长、多性伴、有群交和商业性行为等,具备一定扩大MSM检测覆盖面的能力,与其他研究结果一致[4, 5-8]。广州市开发的岭南准,通过互联网完成“咨询-检测-结果判读-转介”一体化服务,解决了MSM在申领、使用自检试剂、判读结果等过程中遇到的困难,保证自检结果的准确、可靠。首创的押金申领试剂的措施可以有效促进自检结果的回传,接近90%的回传率远高于国外的报道[9]。对自检结果进行监测,对HIV自检阳性者提供心理支持、关怀和转介服务,避免了因HIV自检阳性而出现的极端反应[10-11]。岭南准投入使用以来,MSM人群对岭南准的接受度不断提高,2016-2018年月均使用稳定在100多人次,近1/4用户逐渐形成定期检测的习惯。岭南准带来的社会效益显著,有助于实现联合国艾滋病规划署提出的3个90%的防治目标。
国内外关于HIV自检的研究大多侧重于研究HIV自检的准确性,人群的接受度、观念和态度,自检操作,指引和监管等[12]。英国的一项关于性病(HIV+梅毒+淋病+衣原体感染)检测的横断面研究比较了自检人群和前往医疗机构检测人群的差异,发现性病自检可触及MSM等高危人群。英国的研究仅比较了年龄、性别、种族、性取向等社会人口学特征,并未对人群的行为学特征进行比较[13]。本研究对岭南准自检和预约现场检测MSM的人口学特征和行为学特征进行比较,提供了连续4年岭南准自检在真实世界中人群的应用数据。本研究发现,自检的HIV检出率明显低于预约现场检测,也低于国内MSM哨点监测结果[14]。原因可能有多方面:可能存在出于好奇的自检尝试群体;HIV自检阳性者到现场重复检测,会造成现场检测阳性率的偏高。此外,本研究还发现既往无检测经历者的HIV阳性率高于有检测经历者,可能与检测后的咨询服务鼓励改变危险行为,从而降低感染风险有关。
本研究存在不足。①互联网可能会将一部分文化程度较低、不习惯使用互联网的MSM拒之门外;②个别回传的图片像素低,或操作错误、无质控线等,无法判读结果,国外研究也有类似情况,容易在自检操作和结果判读中出现错误[15],需要加强全程、现场、面对面的指导。
综上所述,通过互联网提供HIV自检服务是可行的,岭南准的HIV自检适用于MSM,论证了互联网+HIV自检的适用性和可行性,能接触到偏远地区或从未检测且风险更高的MSM。可作为现场HIV检测服务的补充,接触到HIV感染风险更高的MSM亚人群,其他人群也可通过该平台获取自检试剂及服务。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
UNAIDS. Prevention gap report[EB/OL]. Geneva: Joint United Nations Programme on HIV/AIDS, 2016.(2016-07-11)[2019-01-12].http://www.unaids.org/en/resources/documents/2016/prevention-gap.
|
| [2] |
WHO. Consolidated guidelines on HIV testing services[EB/OL]. Geneva: World Health Organization.(2015-07-01)[2019-01-12]. http://www.who.int/hiv/pub/guidelines/hiv-testing-services/en/.
|
| [3] |
吴琼苗, 程伟彬, 钟斐, 等. 男男性行为者艾滋病自检模式——岭南准初探[J]. 中国艾滋病性病, 2016, 22(5): 391-393. Wu QM, Cheng WB, Zhong F, et al. Lingnanzhun, a HIV self-testing model targeting men who have sex with men[J]. Chin J AIDS STD, 2016, 22(5): 391-393. DOI:10.13419/j.cnki.aids.2016.05.27 |
| [4] |
Tao J, Li MY, Qian HZ. Home-based HIV testing for men who have sex with men in China:a novel community-based partnership to complement government programs[J]. PLoS One, 2014, 9(7): e102812. DOI:10.1371/journal.pone.0102812 |
| [5] |
Figueroa C, Johnson C, Verster A, et al. Attitudes and acceptability on HIV self-testing among key populations:a literature review[J]. AIDS Behav, 2015, 19(11): 1949-1965. DOI:10.1007/s10461-015-1097-8 |
| [6] |
Marlin RW, Young SD, Bristow CC, et al. Piloting an HIV self-test kit voucher program to raise serostatus awareness of high-risk African Americans, Los Angeles[J]. BMC Public Health, 2014, 14: 1226. DOI:10.1186/1471-2458-14-1226 |
| [7] |
Young SD, Daniels J, Chiu CJ, et al. Acceptability of using electronic vending machines to deliver oral rapid HIV self-testing kits:a qualitative study[J]. PLoS One, 2014, 9(7): e103790. DOI:10.1371/journal.pone.0103790 |
| [8] |
Huang E, Marlin RW, Young SD, et al. Using Grindr, a smartphone social-networking application, to increase HIV self-testing among black and Latino men who have sex with men in Los Angeles, 2014[J]. AIDS Educ Prev, 2016, 28(4): 341-350. DOI:10.1521/aeap.2016.28.4.341 |
| [9] |
Guerra L, Logan L, Alston T, et al. The national HIV self-sampling service[M]. Oxford, UK: British Association of Sexual Health and HIV, 2016.
|
| [10] |
Napierala Mavedzenge S, Baggaley R, Corbett EL. A review of self-testing for HIV:research and policy priorities in a new era of HIV prevention[J]. Clin Infect Dis, 2013, 57(1): 126-138. DOI:10.1093/cid/cit156 |
| [11] |
Walensky RP, Bassett IV. HIV self-testing and the missing linkage[J]. PLoS Med, 2011, 8(10): e1001101. DOI:10.1371/journal.pmed.1001101 |
| [12] |
Stevens DR, Vrana CJ, Dlin RE, et al. A global review of HIV self-testing:themes and implications[J]. AIDS Behav, 2018, 22(2): 497-512. DOI:10.1007/s10461-017-1707-8 |
| [13] |
Barnard S, Free C, Bakolis I. Comparing the characteristics of users of an online service for STI self-sampling with clinic service users:a cross-sectional analysis[J]. Sex Transm Infect, 2018, 94(5): 377-383. DOI:10.1136/sextrans-2017-053302 |
| [14] |
葛琳, 李东民, 李培龙, 等. 2010-2015年中国艾滋病哨点监测人群HIV、梅毒和HCV感染状况分析[J]. 疾病监测, 2017, 32(2): 111-117. Ge L, Li DM, Li PL, et al. Population specific sentinel surveillance for HIV infection, syphilis and HCV infection in China, during 2010-2015[J]. Dis Surveill, 2017, 32(2): 111-117. DOI:10.3784/j.issn.1003-9961.2017.02.008 |
| [15] |
Napierala Mavedzenge S, Sibanda E, Mavengere Y. Supervised HIV self-testing to inform implementation and scale up of self-testing in Zimbabwe[J]. J Int AIDS Soc, 2015, 18 Suppl 4: MOPDC0105. DOI:10.7448/IAS.18.5.20433 |
 2019, Vol. 40
2019, Vol. 40