文章信息
- 金丹, 陶瑞雪, 尹万军, 姚梦楠, 余宛琪, 朱鹏.
- Jin Dan, Tao Ruixue, Yin Wanjun, Yao Mengnan, Yu Wanqi, Zhu Peng.
- 孕中期维生素D水平与脂代谢关联的研究
- Association between vitamin D level and lipid metabolism during second trimester
- 中华流行病学杂志, 2019, 40(7): 815-820
- Chinese journal of Epidemiology, 2019, 40(7): 815-820
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2019.07.016
-
文章历史
收稿日期: 2018-12-17
2. 合肥市第一人民医院妇产科 230031;
3. 人口健康与优生安徽省重点实验室, 合肥 230032
2. Department of Gynecology and Obstetrics, Hefei First People's Hospital, Hefei 230031, China;
3. Key Laboratory of Population Health and Eugenics, Anhui Medical University, Hefei 230032, China
血脂是血浆中的TG和类脂(磷脂、糖脂、固醇、类固醇)的总称[1],脂代谢异常与心血管疾病、糖尿病和神经变性等密切相关[2]。除肥胖、体力活动和饮食等因素影响脂代谢水平外[3-6],维生素D缺乏与脂代谢异常间可能存在相关性,并可能通过某些生物学途径增加代谢性疾病的风险[7]。但相关研究证据多来自一般人群,且少量妊娠期维生素D与脂代谢关联的研究结论并不一致[8-10]。此外,维生素D的生物学效应可能具有非线性影响[11-13],但既往研究却很少关注维生素D与脂代谢的非线性关系。本研究利用合肥市母婴健康队列,在大样本检测的基础上,分析孕期维生素D水平与脂代谢指标间的线性和非性关系,为阐明两者关系提供科学证据。
对象与方法1.研究对象:2015年3月至2018年2月从安徽省合肥市3家医院产科共招募6 205名18~45周岁、孕13~28周、长期居住在合肥市的孕妇,进行问卷调查并留取空腹静脉血,随访至分娩。排除严重妊娠并发症(心功能不全、重度贫血、妊娠期高血压等)、肝肾功能异常、甲状腺功能异常、多胎妊娠、人工辅助生殖、孕期随访资料不完整以及失访孕妇,共获得有效研究对象5 179人。从中随机选取2 000人作为本研究的研究对象,排除有任1项指标检测结果低于检测下限的125份样本,本研究最终共纳入分析样本为1 875人。所有孕妇均签署知情同意书,研究方案通过安徽医科大学生物医学伦理委员会审批(批号:2015002)。
2.调查方法:孕妇于孕13~28周在产科门诊进行产检时,采用面对面问卷调查方法,用自行设计的结构化问卷,调查获得孕妇社会人口学特征、孕妇健康状况、孕期生活方式等信息。所有孕妇于7:00~9:00空腹采血(禁食8~12 h),由医务人员采集孕妇静脉血5 ml,置于4 ℃冰箱冷藏,当天转运至人口健康与优生安徽省重点实验室。以3 000 r/min的转速离心5 min,吸取上层血清于EP管中-80 ℃冻存待测。
3.研究指标:
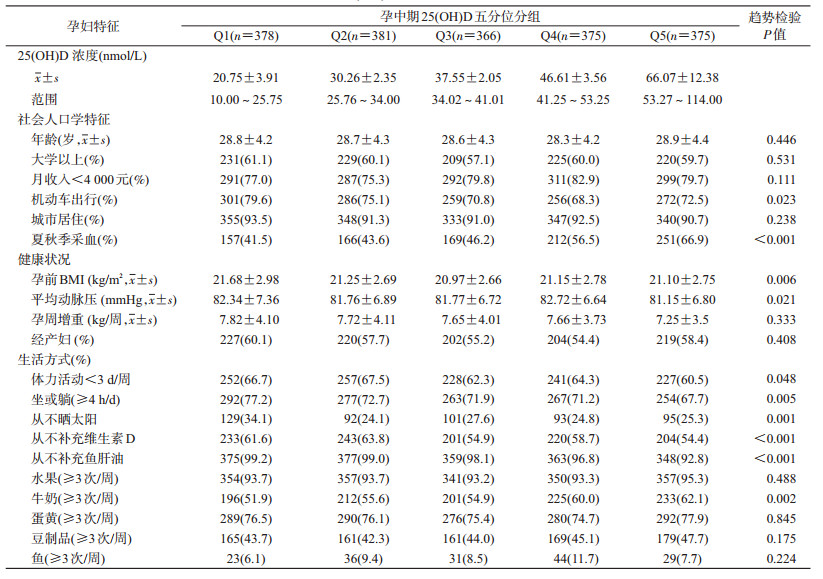
(1)孕妇社会人口学特征:通过结构化问卷获得社会人口统计学指标:母亲的年龄、文化程度、月收入、居住地、交通方式、采血季节等。
(2)孕妇健康状况:由孕妇报告孕前体重、现场测量身高和血压并计算BMI和平均动脉压(mean arterial pressure,MAP)=(SBP+2×DBP)/3[14],孕妇疾病史、妊娠并发症及产次等从孕妇保健手册中获得。
(3)孕期生活方式:包括近3个月每周≥10 min体力运动频率、每天坐或躺的时间,近1周晒太阳频率、饮食情况(水果、鱼、豆制品、牛奶和蛋黄摄入频率)以及维生素D补充剂、鱼肝油服用情况。
(4)25(OH)D检测:使用化学发光免疫法(DiaSorin公司提供)检测血清25(OH)D浓度,其检测范围为10~375 nmol/L,灵敏度为10 nmol/L。根据美国内分泌学会所推荐标准[15],维生素D缺乏为25(OH)D浓度<50 nmol/L,非缺乏为25(OH)D浓度≥50 nmol/L。
(5)脂代谢指标:检测TC、TG、HDL-C和LDL-C,使用CoD-PAP法检测TC、GpO-PAP法检测TG,HDL-C和LDL-C均采用直接测定法检测。
4.统计分析:使用EpiData 3.1软件进行数据双录入,SPSS 20.0软件进行统计分析。采用五分位法对25(OH)D水平分组(Q1~Q5),单因素方差分析和趋势性χ2检验比较5组间孕妇特征变量,筛选混杂因素(P<0.05)。采用多因素线性回归模型,分析25(OH)D五分位组间25(OH)D水平与脂代谢指标的线性变化趋势及各组与对照组间的差值,再对差值进行Cubic非线性趋势拟合。以维生素D是否缺乏分层,进行25(OH)D水平与脂代谢指标间的线性回归分析。
结果1.孕妇基本特征与维生素D:本研究随机抽取的1 875名孕妇与整体5 179名孕妇在一般特征指标及维生素D水平方面差异均无统计学意义,提示具有人群同质性。本研究中,孕妇年龄为(28.7±4.3)岁,59.4%具有初中以上文化程度,经产妇1 072人(57.2%),近1周体力活动<3次和坐或躺时间≥4 h/d的比例分别为64.3%和72.2%。32.9%的孕妇近1周服用维生素D补充剂(≥3次),25(OH)D的均值为(40.20±16.68)nmol/L,维生素D缺乏率为75.3%。
趋势性χ2检验结果显示,25(OH)D水平越低的孕妇,孕前BMI和MAP越低,机动车出行、每周体力活动<3次、每天坐或躺时间>4 h、近1周从不摄入维生素D补充剂、鱼肝油以及从不晒太阳频率的比例也越低,而每周牛奶摄入≥3次、夏秋季采血的比例则越高,差异均有统计学意义(表 1)。
2.孕期25(OH)D五分位组间脂代谢比较的多因素分析:孕期TC、TG、HDL-C和LDL-C值分别是(233.22±38.87)、(226.24±83.88)、(79.04±12.77)和(109.54±25.95)mg/dl。调整孕妇社会人口学指标(出行方式和采血季节)、健康状况(孕前BMI和MAP)和生活方式(体力运动、坐或躺时间、晒太阳频率、牛奶摄入、维生素D和鱼肝油补充)后,25(OH)D五分位组间的脂代谢指标差异见图 1。以25(OH)D的Q5组为对照,Q1~Q4组的TC、TG均显著升高,Q1和Q2组的LDL-C显著升高,在Q1组观察到TC、TG和LDL-C的最高差值(TC:β=16.88,95%CI:10.50~23.26;TG:β=34.92,95%CI:21.32~48.53;LDL-C:β=9.06,95%CI:4.77~13.35)。未观察到5组间HDL-C的显著差异。使用Cubic模型进行非线性拟合,25(OH)D五分位组间TC(r2=0.95,P<0.001)、TG(r2=0.97,P<0.001)、LDL-C(r2=0.97,P<0.001)呈显著非线性关系,HDL-C无显著非线性关系(r2=0.29,P=0.056)。

|
| 注:纵坐标用25(OH)D水平与脂代谢指标(TC、TG、LDL-C和HDL-C)间多因素线性回归模型中调整回归系数表示,Q1~Q5:25(OH)D的五分位 图 1 孕期25(OH)D五分位组间的脂代谢指标差异 |
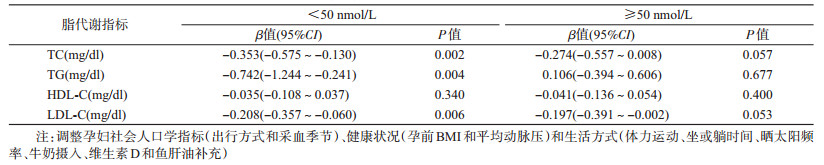
3.孕期25(OH)D水平与脂代谢线性关系的分层分析:由于25(OH)D与脂代谢指标间存在非线性关系,以维生素D是否缺乏分层。调整混杂因素后的多因素线性回归模型结果显示:当25(OH)D<50 nmol/L时(n=1 412),25(OH)D每增加10 nmol/L,TC、TG和LDL-C分别降低3.53(95%CI:1.30~5.75)、7.42(95%CI:2.41~12.44)和2.08(95%CI:0.60~3.57)mg/dl,差异有统计学意义;而当25(OH)D≥50 nmol/L时(n=463),未发现25(OH)D与TC、TG和LDL-C间存在有统计学意义的关联。无论维生素D是否缺乏,均未观察到25(OH)D与HDL-C的显著关系(表 2)。
另外,调整混杂因素,以维生素D非缺乏为对照,维生素D缺乏孕妇的TC(β=10.89,95%CI:6.74~15.04)、TG(β=22.40,95%CI:13.50~31.30)、LDL-C(β=5.88,95%CI:3.09~8.67)显著升高,但HDL-C差异无统计学意义。
讨论本研究发现,随着孕中期25(OH)D水平的降低,TC、TG、LDL-C水平呈现显著升高趋势。进一步分层分析发现,当维生素D处于缺乏状态时,TC、TG、LDL-C随着25(OH)D水平升高而显著降低,但当维生素D处于非缺乏状态时,上述关联的显著性消失。研究结果显示,孕期25(OH)D与脂代谢指标的关系可能受25(OH)D水平的影响,不同维生素D状态下,25(OH)D与脂代谢指标的关系不同。本研究提示,孕期维生素D水平在脂代谢中可能发挥一定重要作用,维生素D缺乏可能引起脂代谢指标显著改变。
既往有关维生素D与脂代谢关系的研究多来自一般人群[16-18],而少量的妊娠期横断面研究结论也并不一致。一项孕早期的研究表明[10],维生素D水平与TC、TG呈显著正相关。另一项孕中晚期的研究显示,孕中期维生素D水平与TG有统计学关联,但与TC无关,孕晚期维生素D水平与TC、TG均无统计学关联[19]。本研究发现孕期维生素D水平与脂代谢存在关联,但未观察到明确而一致的特异性脂代谢指标,这可能是孕期脂代谢水平生理性升高的结果,影响结果差异化还可能包括种族、地域、观察孕周和体质指数等因素[20]。
虽然本研究未观察到维生素D水平与HDL-C存在显著相关性,但结果显示,随着维生素D水平升高,HDL-C呈降低趋势。一项关于9~11岁儿童FPG、脂代谢与25(OH)D关系的研究也发现,无论血糖或TC是否异常,维生素D水平与HDL-C间均呈负相关,且高血糖时两者关联更显著[14]。这提示HDL-C可能有双向作用,正常范围内对人体健康有一定的保护作用,但超过某一界值时可能成为危险因素。
与以往研究不同,本研究发现孕期25(OH)D与脂代谢指标的关系受到维生素D状态的影响。只有当维生素D缺乏时,随着25(OH)D水平的升高,脂代谢指标才显著降低,提示对维生素D缺乏孕妇补充维生素D可能会显著改善血脂异常。目前中国的孕产妇保健中尚未常规开展维生素D缺乏的筛查,若开展孕期维生素D缺乏筛查和补充,可能具有降低血脂异常的筛查效益;而在维生素D非缺乏时,25(OH)D与脂代谢指标无显著性关联,提示维生素D非缺乏孕妇补充维生素D并不会对血脂保护产生额外效益。但考虑到本研究为横断面研究,上述结论支撑开展孕期筛查的证据力不足,仍需要开展干预研究加以明确。
本研究优势在于通过分层分析,阐明孕中期25(OH)D与脂代谢指标的非线性关系,更客观地呈现两者间的关联。本研究依托前瞻性出生队列研究,研究样本量相对较大,研究指标信息收集准确,研究结论可靠性好。此外,本研究对包括体力活动和饮食情况等大量混杂因素进行了调整,分析结论更为可信。但本研究属于横断面研究,无法确定因果关系;且本研究未测量如炎症、脂联素和甲状旁腺激素等与维生素D与脂代谢相关的其他生物学指标[21-23],在机制方面尚不能提供证据。本研究仅在一个城市人群中进行,结论外推时需谨慎。
综上所述,孕中期维生素D水平与脂代谢指标间呈非线性关系,维生素D在脂代谢中可能发挥一定重要作用,但仅在维生素D缺乏状态下,25(OH)D才与脂代谢指标呈显著负相关,提示对维生素D缺乏孕妇补充维生素D可能会显著改善血脂异常。高质量的干预研究有利于上述推论的阐明。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
中国成人血脂异常防治指南修订联合委员会. 中国成人血脂异常防治指南(2016年修订版)[J]. 中华心血管病杂志, 2016, 44(10): 833-853. Joint Committee Issued Chinese Guideline for the Management of Dyslipidemia in Adults. 2016 Chinese guideline for the management of dyslipidemia in adults[J]. Chin J Cardiol, 2016, 44(10): 833-853. DOI:10.3760/cma.j.issn.0253-3758.2016.10.005 |
| [2] |
Aspray TJ, Bowring C, Fraser W, et al. National osteoporosis society vitamin D guideline summary[J]. Age Ageing, 2014, 43(5): 592-595. DOI:10.1093/ageing/afu093 |
| [3] |
Farias DR, Franco-Sena AB, Vilela AAF, et al. Lipid changes throughout pregnancy according to pre-pregnancy BMI:results from a prospective cohort[J]. BJOG, 2016, 123(4): 570-578. DOI:10.1111/1471-0528.13293 |
| [4] |
Swift DL, Houmard JA, Slentz CA, et al. Effects of aerobic training with and without weight loss on insulin sensitivity and lipids[J]. PLoS One, 2018, 13(5): e0196637. DOI:10.1371/journal.pone.0196637 |
| [5] |
Vekic J, Zeljkovic A, Stefanovic A, et al. Obesity and dyslipidemia[J]. Metabolism, 2019, 92: 71-81. DOI:10.1016/j.metabol.2018.11.005 |
| [6] |
Johansson I, Nilsson LM, Esberg A, et al. Dairy intake revisited-associations between dairy intake and lifestyle related cardio-metabolic risk factors in a high milk consuming population[J]. Nutr J, 2018, 17: 110. DOI:10.1186/s12937-018-0418-y |
| [7] |
Li JB, Vosegaard T, Guo Z. Applications of nuclear magnetic resonance in lipid analyses:an emerging powerful tool for lipidomics studies[J]. Prog Lipid Res, 2017, 68: 37-56. DOI:10.1016/j.plipres.2017.09.003 |
| [8] |
Tao MF, Shao HF, Gu JH, et al. Vitamin D status of pregnant women in Shanghai, China[J]. J Mater Fetal Neonatal Med, 2012, 25(3): 237-239. DOI:10.3109/14767058.2011.569613 |
| [9] |
Lepsch J, Eshriqui I, Farias DR, et al. Association between early pregnancy vitamin D status and changes in serum lipid profiles throughout pregnancy[J]. Metabolism, 2017, 70: 85-97. DOI:10.1016/j.metabol.2017.02.004 |
| [10] |
Al-Ajlan A, Krishnaswamy S, Alokail MS, et al. Vitamin D deficiency and dyslipidemia in early pregnancy[J]. BMC Pregnancy Childbirth, 2015, 15: 314. DOI:10.1186/s12884-015-0751-5 |
| [11] |
Tao RX, Zhou QF, Xu ZW, et al. Inverse correlation between vitamin D and C-reactive protein in newborns[J]. Nutrients, 2015, 7(11): 9218-9228. DOI:10.3390/nu7115468 |
| [12] |
Zhu P, Tong SL, Hu WB, et al. Cord blood 25-hydroxyvitamin D and fetal growth in the China-Anhui birth cohort study[J]. Sci Rep, 2015, 5: 14930. DOI:10.1038/srep14930 |
| [13] |
Zhu P, Tong SL, Hao JH, et al. Cord blood vitamin D and neurocognitive development are nonlinearly related in toddlers[J]. J Nutr, 2015, 145(6): 1232-1238. DOI:10.3945/jn.114.208801 |
| [14] |
朱大年, 王庭槐. 生理学[M]. 8版. 北京: 人民卫生出版社, 2013. Zhu DN, Wang TH. Physiology[M]. 8th ed. Beijing: People's Medical Publishing House, 2013. |
| [15] |
Holick MF, Binkley NC, Bischoff-Ferrari HA, et al. Evaluation, treatment, and prevention of vitamin D deficiency:an endocrine society clinical practice guideline[J]. J Clin Endocrinol Metab, 2011, 96(7): 1911-1930. DOI:10.1210/jc.2011-0385 |
| [16] |
Jiang XJ, Peng M, Chen SH, et al. Vitamin D deficiency is associated with dyslipidemia:a cross-sectional study in 3788 subjects[J]. Curr Med Res Opin, 2019, 35(6): 1059-1063. DOI:10.1080/03007995.2018.1552849 |
| [17] |
Szternel L, Krintus M, Bergmann K, et al. Association between fasting glucose concentration, lipid profile and 25(OH)D status in children aged 9-11[J]. Nutrients, 2018, 10(10): 1359. DOI:10.3390/nu10101359 |
| [18] |
Fu JL, Han LW, Zhao YL, et al. Vitamin D levels are associated with metabolic syndrome in adolescents and young adults:the BCAMS study[J]. Clin Nutr, 2018. DOI:10.1016/j.clnu.2018.08.039 |
| [19] |
张悦, 戴永梅, 苗苗, 等.妊娠中晚期孕妇血清25-羟维生素D水平与血脂的相关性研究[C]//中国营养学会第十三届全国营养科学大会暨全球华人营养科学家大会论文汇编.北京: 中国营养学会, 中国疾病预防控制中心营养与健康所, 农业部食品与营养发展研究所, 中科院上海生科院营养科学研究所, 2017: 2. Zhang Y, Dai YM, Miao M, et al. Correlation between serum 25-hydroxyvitamin D levels and blood lipids in pregnant women in the second trimester[C]//Proceedings of the 13th national nutrition science conference and global Chinese nutrition scientists conference. Beijing: China Nutrition Society, China Center for Disease Control and Prevention, Nutrition and Health Institute, Ministry of Agriculture Food and Nutrition Development Institute of Nutrition, Institute of Nutritional Sciences, Shanghai Institute of Bioscience, Chinese Academy of Sciences, 2017: 2. |
| [20] |
Jafari T, Fallah AA, Barani A. Effects of vitamin D on serum lipid profile in patients with type 2 diabetes:a Meta-analysis of randomized controlled trials[J]. Clin Nutr, 2016, 35(6): 1259-1268. DOI:10.1016/j.clnu.2016.03.001 |
| [21] |
Ning CH, Liu LN, Lv GD, et al. Lipid metabolism and inflammation modulated by vitamin D in liver of diabetic rats[J]. Lipids Health Dis, 2015, 14: 31. DOI:10.1186/s12944-015-0030-5 |
| [22] |
Khan RJ, Gebreab SY, Riestra P, et al. Associations between vitamin D and cardiovascular disease risk factors in african americans are partly explained by circulating adipokines and C-reactive protein:the Jackson heart study[J]. J Nutr, 2016, 146(12): 2537-2543. DOI:10.3945/jn.116.239509 |
| [23] |
Gunnarsson Ö, Indridason óS, Franzson L, et al. Factors associated with elevated or blunted PTH response in vitamin D insufficient adults[J]. J Int Med, 2009, 265(4): 488-495. DOI:10.1111/j.1365-2796.2008.02044.x |
 2019, Vol. 40
2019, Vol. 40