文章信息
- 陈洋, 宋晓甜, 姚永明, 黄璐, 安竹, 袁俊, 熊兵, 刘跃辉, 张玉琼.
- Chen Yang, Song Xiaotian, Yao Yongming, Huang Lu, An Zhu, Yuan Jun, Xiong Bing, Liu Yuehui, Zhang Yuqiong.
- 贵州省1996-2015年注射吸毒人群HIV/AIDS死亡率及其影响因素分析
- Mortality and influencing factors on injecting drug users with HIV/AIDS in Guizhou province, 1996-2015
- 中华流行病学杂志, 2019, 40(7): 765-769
- Chinese Journal of Epidemiology, 2019, 40(7): 765-769
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2019.07.006
-
文章历史
收稿日期: 2019-01-14
贵州省于1993年发现首例艾滋病病毒感染者,初期的传播方式以吸毒人群共用注射器传播为主,直到2009年新报告HIV/AIDS中经注射吸毒感染的比例首次低于经性传播感染[1-2]。美沙酮维持治疗(methadone maintain treatment,MMT)是针对阿片类毒品滥用者应用最广泛的治疗措施,其通过减少共用注射器、提高自我防护意识而减少注射吸毒传播HIV的风险[3]。抗病毒治疗(ART)是目前最有效的艾滋病治疗方法,能有效抑制艾滋病患者体内HIV复制、降低死亡率[4-5]。贵州省分别于2004、2005年启动MMT和ART工作,对注射吸毒人群HIV/AIDS进行积极救治,但每年仍然有一定数量的HIV/AIDS死亡。本研究分析1996-2015年贵州省注射吸毒人群HIV/AIDS死亡情况及其影响因素,为降低HIV/AIDS死亡率提供参考依据。
对象与方法1.研究对象:从国家艾滋病综合防治数据信息系统下载1996年1月1日至2015年12月31日HIV/AIDS报告和随访数据库。研究对象纳入标准:①报告地为贵州省;②确认HIV阳性;③感染途径为注射吸毒。删除查无此人、外籍及一般信息缺失较多者。
2.研究方法:采用回顾性队列研究方法,观察起点为确认HIV阳性日期,观察终点为最后联系日期(死亡者为死亡日期;失访者为末次随访日期;随访者截止时间为2015年12月31日)。死亡时间及原因的依据是当地CDC、医院、家属或相关知情人提供的信息。
3.相关定义:①结局变量为全死因死亡,根据随访表的死亡原因,全死因分类:艾滋病相关死亡(艾滋病机会性感染或相关肿瘤等引起的死亡);非艾滋病相关死亡(与艾滋病无关的疾病、吸毒过量、自杀、车祸等原因死亡);无法判定死因(未填写死亡原因或死因);②截尾删失包括:随访期存活、失访、拒访或转出;③生存时间(年):确认HIV阳性日期至最后联系日期;④某年HIV/AIDS死亡率=当年全死因死亡例数/病例观察人年数×100。采用寿命表法计算,HIV/AIDS观察人年数=年初存活病例数+(当年新报告病例数-当年死亡例数-当年失访及转出例数)/2;⑤某年MMT覆盖比例=累计MMT例数/存活的HIV/AIDS病例数×100%;⑥某年ART覆盖比例=累计ART例数/存活的HIV/AIDS病例数×100%。其中,存活的HIV/AIDS病例数=下一年的年初存活病例数。
4.统计学分析:运用Excel 2003软件整理数据库,采用SPSS 19.0软件进行统计分析。利用寿命表和Kaplan-Meier方法观察总体生存情况。采用Cox比例风险回归模型分析死亡影响因素,先进行单因素分析,再进行多因素Cox回归模型分析,结合专业经验用逐步向前法筛选有意义的自变量,自变量纳入标准为α=0.05,剔除标准α=0.1。双侧检验,以P<0.05为差异有统计学意义。
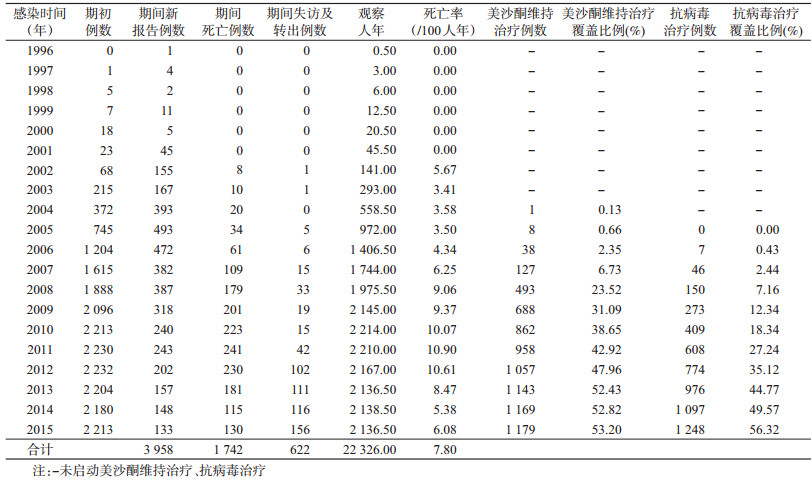
结果1.人口学特征:筛选出4 092例注射吸毒HIV/AIDS,删除查无此人、外籍及一般信息缺失较多者134例(3.27%),纳入研究共3 958例。确认HIV阳性时的年龄14.08~80.00岁(M=32.00,P25~P75:27.17~36.83);男性占80.67%(3 193/3 958),未婚占48.28%(1 857/3 846),少数民族占23.65%(931/3 936),小学和初中文化程度占85.70%(3 344/3 902);参加ART占31.53%(1 248/3 958),参加MMT占29.79%(1 179/3 958)。
2.全死因的死亡情况:研究对象的总死亡率为7.80/100人年,尽管ART覆盖比例由2006年的0.43%增至2015年底的56.32%,MMT覆盖比例由2004年的0.13%增至2015年底的53.20%,但研究对象的死亡率在2002-2009年间呈明显上升趋势,并在2010-2012年保持较高水平,自2013年起逐步下降。见表 1。ART组死亡315例,观察时间8 830.25人年,死亡率为3.57/100人年;未参加ART组死亡1 427例,观察时间11 818.67人年,死亡率为12.07/100人年;MMT组死亡413例,观察时间8 451.75人年,死亡率为4.89/100人年;未参加MMT组死亡1 329例,观察时间12 197.17人年,死亡率为10.90/100人年。全死因的死亡比例为44.01%(1 742/3 958),其中,因艾滋病相关疾病、吸毒过量、意外、自杀及其他原因死亡分别占59.82%(1 042/1 742)、29.05%(506/1 742)、6.37%(111/1 742)、2.35%(41/1 742)和2.41%(42/1 742)。
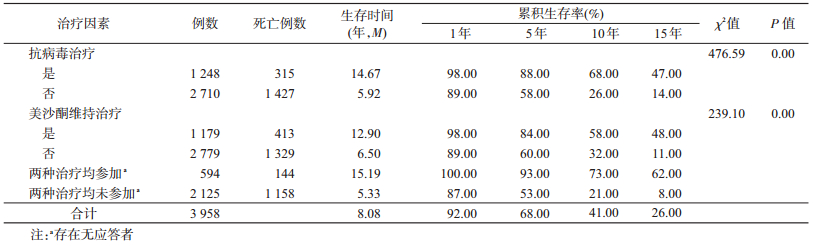
3.生存时间及累积生存率:研究对象的平均生存时间为8.66年(95%CI:8.39~8.92),生存时间M=8.08年(95%CI:7.69~8.47),1、5、10和15年累积生存率分别为92.00%、68.00%、41.00%和26.00%,累积生存率随着生存时间的增加而逐渐降低。见表 2。确认HIV阳性到启动ART的时间M=3.92年(P25~P75:1.52~6.31),确认HIV阳性到启动MMT的时间M=2.50年(P25~P75:0.50~4.75)。ART和MMT均未参加者的死亡率高于仅参加ART(χ2=273.52,P<0.05)、仅参加MMT(χ2=115.19,P<0.05)、ART和MMT均参加者(χ2=170.24,P<0.05)。
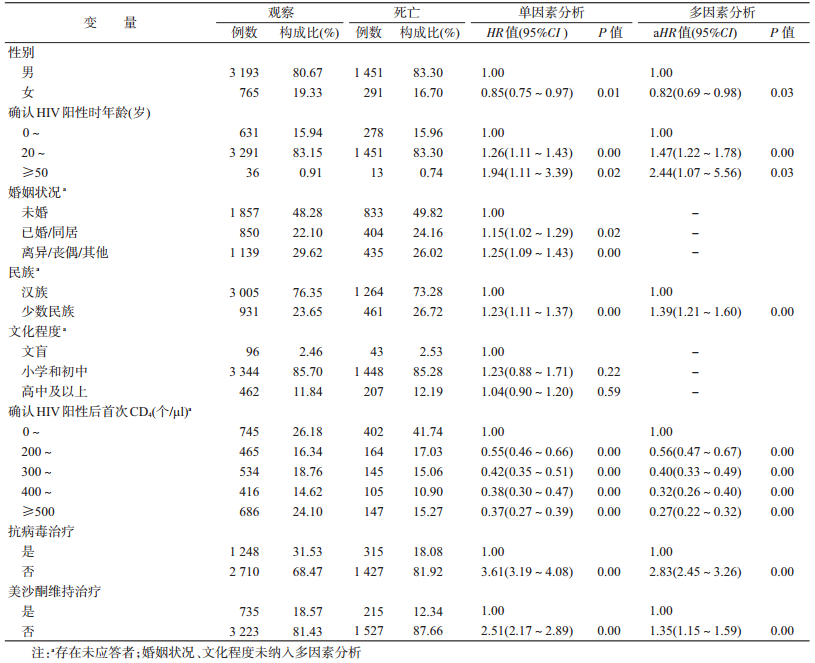
4.死亡影响因素分析:单因素Cox回归分析结果显示,研究对象的生存时间与性别、确认HIV阳性时年龄、婚姻、民族、确认HIV阳性后首次CD4及ART、MMT等因素有关(P<0.05),与文化程度无关(P>0.05)。多因素Cox回归分析结果显示,研究对象的死亡与性别、民族、确认HIV阳性时年龄、确认HIV阳性后首次CD4、ART及MMT有关(P<0.05),与婚姻无关。女性死亡风险是男性的0.82倍(95%CI:0.69~0.98);确认HIV阳性时年龄越大死亡风险越高,20~、≥50岁组死亡风险是<20岁组的1.47倍(95%CI:1.22~1.78)、2.44倍(95%CI:1.07~5.56);少数民族的死亡风险是汉族的1.39倍(95%CI:1.21~1.60);确认HIV阳性后首次CD4越高死亡风险越低,200~、300~、400~和≥500个/μl组的死亡风险分别是<200个/μl组的0.56倍(95%CI:0.47~0.67)、0.40倍(95%CI:0.33~0.49)、0.32倍(95%CI:0.26~0.40)和0.27倍(95%CI:0.22~0.32);未参加ART的死亡风险是参加者的2.83倍(95%CI:2.45~3.26);未参加MMT的死亡风险是参加者的1.35倍(95%CI:1.15~1.59)。见表 3。
本研究显示,截止到2015年底,贵州省注射吸毒人群HIV/AIDS总死亡率为7.80/100人年,低于云南省德宏傣族景颇族自治州在自然状态下该人群的总死亡率(9.81/100人年)[6],尽管2004、2005年贵州省分别启动MMT和ART,但该人群的总死亡率在2002-2012年呈上升趋势,自2013年起逐步下降,这可能与贵州省在早期的MMT和ART覆盖比例不高、医疗服务不到位、注射吸毒人群从确认HIV阳性到参加MMT和ART启动的时间间隔较长、治疗依从性不高、随访质量不高、管理比较困难、效果不明显有关。分析发现注射吸毒人群HIV/AIDS总体的生存时间不长、生存率较低,与该人群身体健康状况较差、社会支持少、犯罪率高等因素有关[7-8],故有效的MMT和ART对于其救治情况并不乐观,因此,强化对注射吸毒人群的综合干预与关怀支持,并不断地提高MMT和ART覆盖面和质量仍然十分重要。
多因素Cox分析结果显示,研究对象中的女性死亡风险低于男性,这可能与女性的生活和行为方式等有关,与国内研究一致[9];确认HIV阳性时年龄越大死亡风险越高,尤其是确认HIV阳性时年龄≥50岁组死亡风险是<20岁组2.44倍,可能与中老年人生活压力、生理和免疫功能低下等因素有关;少数民族研究对象死亡风险是汉族的1.39倍,这可能与少数民族的生活习惯有关,具体原因有待进一步深入研究。本研究的“早发现”定义为确认HIV/AIDS后首次CD4≥500个/μl,CD4是反映HIV/AIDS免疫系统损害程度的指标之一,确认HIV阳性后首次CD4越高死亡风险越低,CD4为保护因素,提示HIV/AIDS越早被发现,预后越好,因此应该加强HIV检测,及早发现病例;未参加ART的研究对象死亡风险是参加者的2.83倍,提示ART能有效降低死亡风险,这与国内外相关研究结果类似[5, 10];未参加MMT的研究对象死亡风险高于参加者,其死亡风险为后者的1.35倍,这可能与MMT减少注射吸毒人群HIV/AIDS重复感染HIV/HBV/HCV、改善生活质量、促进家庭和社会功能恢复、减少毒品使用量及相关违法犯罪等作用有关[2];本研究发现,ART、MMT组的死亡率均低于各自未参加组的死亡率,并且ART和MMT均未参加者的死亡率明显高于仅参加ART、仅参加MMT、ART和MMT均参加者,提示ART和MMT能有效降低注射吸毒人群HIV/AIDS死亡率、延长生命[11-12]。
本研究存在不足。部分研究对象早期缺失基本信息无法补充,故进行删除处理,ART和MMT这2种治疗的交互或协同情况有待进一步研究。
综上所述,贵州省通过采取以ART和MMT为重点的防治措施,对注射吸毒人群HIV/AIDS产生了积极有效的作用。1996-2015年贵州省注射吸毒人群HIV/AIDS中,男性、确认HIV阳性时年龄较大、确认HIV阳性后首次CD4较低、未参加ART和MMT的病例,死亡风险较高。应继续加强HIV检测、及早发现病例,并不断提高ART和MMT的覆盖面和质量。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
葛琳, 崔岩, 王璐, 等. 2012年全国艾滋病哨点吸毒人群血清学和性行为特征分析[J]. 中华流行病学杂志, 2014, 35(2): 121-123. Ge L, Cui Y, Wang L, et al. Study on the characteristics of serology and sexual behavior among drug users at the HIV sentinel surveillance sites in 2012[J]. Chin J Epidemiol, 2014, 35(2): 121-123. DOI:10.3760/cma.j.issn.0254-6450.2014.02.004 |
| [2] |
邢健男, 郭巍, 钱莎莎, 等. 中国2005-2011年注射吸毒人群艾滋病感染的空间分析[J]. 中华流行病学杂志, 2014, 35(2): 151-156. Xing JN, Guo W, Qian SS, et al. Spatial analysis on the HIV/AIDS infection status among injecting drug users in China, from 2005 to 2011[J]. Chin J Epidemiol, 2014, 35(2): 151-156. DOI:10.3760/cma.j.issn.0254-6450.2014.02.011 |
| [3] |
曹晓斌, 吴尊友, 庞琳, 等. 中国首批8个社区美沙酮维持治疗门诊5年治疗效果分析[J]. 中华流行病学杂志, 2012, 33(9): 879-882. Cao XB, Wu ZY, Pang L, et al. Evaluation on the long-term effectiveness among the first set eight methadone maintenance treatment clinics in China[J]. Chin J Epidemiol, 2012, 33(9): 879-882. DOI:10.3760/cma.j.issn.0254-6450.2012.09.001 |
| [4] |
Zhang FJ, Dou ZH, Ma Y, et al. Effect of earlier initiation of antiretroviral treatment and increased treatment coverage on HIV-related mortality in China:a national observational cohort study[J]. Lancet Infect Dis, 2011, 11(7): 516-524. DOI:10.1016/S1473-3099(11)70097-4 |
| [5] |
豆智慧, 张福杰, 赵燕, 等. 2002-2014年中国免费艾滋病抗病毒治疗进展[J]. 中华流行病学杂志, 2015, 36(12): 1345-1350. Dou ZH, Zhang FJ, Zhao Y, et al. Progress on China's national free antiretroviral therapy strategy in 2002-2014[J]. Chin J Epidemiol, 2015, 36(12): 1345-1350. DOI:10.3760/cma.j.issn.0254-6450.2015.12.005 |
| [6] |
段松, 张斓, 项丽芬, 等. 云南省德宏州静脉注射吸毒人群艾滋病毒感染自然史研究[J]. 中华流行病学杂志, 2010, 31(7): 763-766. Duan S, Zhang L, Xiang LF, et al. Natural history of HIV infections among injecting drug users in Dehong prefecture, Yunnan province[J]. Chin J Epidemiol, 2010, 31(7): 763-766. DOI:10.3760/cma.j.issn.0254-6450.2010.07.010 |
| [7] |
程晓青, 庞琳. 吸毒艾滋病病人参加抗病毒治疗的影响因素及促进策略[J]. 中国艾滋病性病, 2012, 18(9): 638-640. Cheng XQ, Pang L. Influential factors and promotion strategies for HIV positive injecting drug users to accept antiretroviral therapy[J]. Chin J AIDS STD, 2012, 18(9): 638-640. DOI:10.13419/j.cnki.aids.2012.09.022 |
| [8] |
陆娟, 刘中夫, 王凤英, 等. 少数民族地区吸毒人群艾滋病抗病毒治疗的疗效及影响因素[J]. 中国艾滋病性病, 2013, 19(1): 2-5. Lu J, Liu ZF, Wang FY, et al. Efficacy evaluation of HAART among IDUs in minority regions and its impact factors[J]. Chin J AIDS STD, 2013, 19(1): 2-5. DOI:10.13419/j.cnki.aids.2013.01.009 |
| [9] |
杨跃诚, 段松, 项丽芬, 等. 云南省德宏州1989-2011年HIV感染者死亡率及其影响因素研究[J]. 中华流行病学杂志, 2012, 33(10): 1026-1030. Yang YC, Duan S, Xiang LF, et al. Study on the mortality and risk factors among HIV, infected individuals during 1989-2011 in Dehong prefecture, Yunnan province[J]. Chin J Epidemiol, 2012, 33(10): 1026-1030. DOI:10.3760/cma.j.issn.0254-6450.2012.10.007 |
| [10] |
陈洋, 申莉梅, 李豫, 等. 贵州省接受抗病毒治疗艾滋病患者的生存因素分析[J]. 中国感染控制杂志, 2017, 16(10): 925-930. Chen Y, Shen LM, Li Y, et al. Survival factors of AIDS patients receiving antiretroviral therapy in Guizhou Province[J]. Chin J Infect Control, 2017, 16(10): 925-930. DOI:10.3969/j.issn.1671-9638.2017.10.007 |
| [11] |
钱小爱, 曹晓斌, 赵燕, 等. 抗病毒治疗对美沙酮门诊HIV感染者吸毒和高危性行为影响的定性研究[J]. 中华流行病学杂志, 2015, 36(1): 49-51. Qian XA, Cao XB, Zhao Y, et al. Impact of antiretroviral therapy on drug-using and high risk sexual behaviors among HIV-positive methadone maintenance treatment clients:a qualitative study[J]. Chin J Epidemiol, 2015, 36(1): 49-51. DOI:10.3760/cma.j.issn.0254-6450.2015.01.012 |
| [12] |
程晓青, 庞琳, 曹晓斌, 等. 云南和广西地区部分美沙酮门诊HIV感染者抗病毒治疗现状及其影响因素[J]. 中华流行病学杂志, 2013, 34(8): 792-795. Cheng XQ, Pang L, Cao XB, et al. Current situation related to antiretroviral therapy and related influential factors on HIV infected injection drug users in the methadone maintenance treatment clinics[J]. Chin J Epidemiol, 2013, 34(8): 792-795. DOI:10.3760/cma.j.issn.0254-6450.2013.08.009 |
 2019, Vol. 40
2019, Vol. 40