文章信息
- 白颖, 丛佳林, 程淑莉, 孙露, 吴淑馨, 孙宏峰, 黄举凯, 关婷婷, 张力, 杨晓晖.
- Bai Ying, Cong Jialin, Cheng Shuli, Sun Lu, Wu Shuxin, Sun Hongfeng, Huang Jukai, Guan Tingting, Zhang Li, Yang Xiaohui.
- 急性心肌梗死患者中糖尿病人群的临床特点及随访研究
- A follow-up study on the clinical characteristics among patients with diabetes mellitus combined with acute myocardial infarction
- 中华流行病学杂志, 2019, 40(6): 692-696
- Chinese Journal of Epidemiology, 2019, 40(6): 692-696
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2019.06.017
-
文章历史
收稿日期: 2019-01-12
2. 北京中医药大学东方医院 100078;
3. 北京中医药大学东直门医院 100700
2. Dongfang Hospital Affiliated to Beijing University of Chinese Medicine, Beijing 100078, China;
3. Dongzhimen Hospital Affiliated to Beijing University of Chinese Medicine, Beijing 100700, China
心血管疾病是全球十大死亡病因之首[1],尽管医疗技术的发展使得急性心肌梗死患者的存活率较以往大为提升,但其仍然是人类死亡的重要原因。糖尿病被认为是冠心病的等危症[2],也就是糖尿病患者即使未罹患冠心病,在10年内发生主要心血管事件的风险也与冠心病患者基本相当。糖尿病合并急性心肌梗死的患者病情重、预后差[3],糖尿病与冠心病相互交叉的发病机制使得彼此相互助长,这类患者往往生存质量急剧下降,生存年限明显缩短,同时医疗开销也远超未合并糖尿病者[4]。本研究以2012-2013年北京市3家三甲中医院住院治疗的急性心肌梗死患者为研究对象,对糖尿病与非糖尿病急性心肌梗死患者的临床特点及预后转归进行分析对比,为冠心病合并糖尿病的诊疗决策提供参考。
对象与方法1.研究对象:2012年1月1日至2013年12月31日期间,北京中医药大学东方医院、东直门医院和北京中医医院心内科病房和/或冠心病监护病房(CCU)住院治疗的“急性心肌梗死”患者。剔除糖耐量异常等其他类型糖代谢异常者,结合糖化血红蛋白(HbA1c)排除因急性心肌梗死引起应激性高血糖症者,入院时合并严重心肌病、瓣膜病、先天性心脏病等其他心脏器质性疾患者,合并严重肝肾功能损害者[ALT高于3倍正常上限和/或内生肌酐清除率(Ccr)<30%],以及同时合并其他严重全身性疾病(如恶性肿瘤、多器官衰竭、昏迷等意识障碍)的患者。将最终纳入者按照入院时是否有糖尿病分为糖尿病组(D组)和非糖尿病组(N组)。
2.研究方法:使用自行设计的调查表,对所有入选病例进行详细的病历资料收集。
(1)收集2组患者的基线资料:包括年龄、性别、入院时间、吸烟史、饮酒史、家族冠心病史以及其他既往史;入院时的一般情况及理化检查结果,包括心率、SBP、DBP、FPG、TC、TG、HDL-C、LDL- C、同型半胱氨酸(HCY)以及心脏超声中的左室射血分数(left ventricular ejection fraction,LVEF)。
(2)收集2组患者病情信息及冠脉病变程度:包括心肌梗死类型(ST段抬高型心肌梗死或非ST段抬高型心肌梗死);冠脉造影结果,包括病变支数(单支、双支、三支病变)、具体病变血管、是否接受经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)及植入的支架个数。
(3)短期预后情况:即住院期间是否出现严重并发症如急性左心衰、恶性心律失常(室性心动过速、心室颤动、三度房室传导阻滞)、心脏破裂、心源性休克或死亡等情况。
(4)长期预后随访:2017年12月至2018年3月间电话随访2组患者预后情况,具体分为平稳、发生不良心血管事件(MACE,包括心源性死亡、再次血运重建、再次发生心绞痛或者再发非致死性的心肌梗死)、其他原因死亡和失访,共4类7种情况。
3.统计学分析:采用SPSS 20.0统计软件进行数据的处理和分析,计数资料采用例数和百分比进行描述,组间比较采用χ2检验;计量资料的描述采用x ± s。满足正态性及方差齐性时,组间比较采用独立样本t检验,若不满足正态分布或者方差齐性检验的则采用秩和检验。以P<0.05为差异有统计学意义。
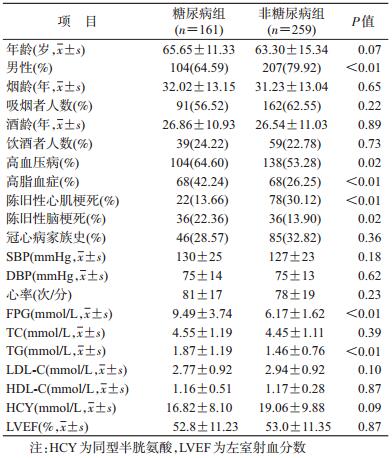
结果1.一般情况:经过一定的纳排标准(图 1),本研究最终纳入420例心肌梗死患者。其中,男性311例(74.0%),女性109例(26.0%),最小年龄29岁,最大年龄95岁,年龄(64.29±13.10)岁。其中,D组161人(38.3%),年龄(65.65±11.33)岁;N组259人(61.7%),年龄(63.30±15.34)岁。与N组相比,D组患者男性比例较低,既往合并高血压病及陈旧性心肌梗死者较少,但合并高脂血症及陈旧性脑梗死者较多。2组患者的冠心病家族史、血压、心率差异无统计学意义(P<0.05)。D组患者的FPG和TG水平明显较高(P<0.05),TC、LDL-C、HDL-C、HCY和LVEF等指标差异无统计学意义(P<0.05)。见表 1。
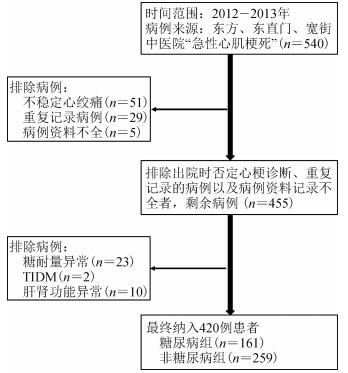
|
| 图 1 病例筛选流程 |
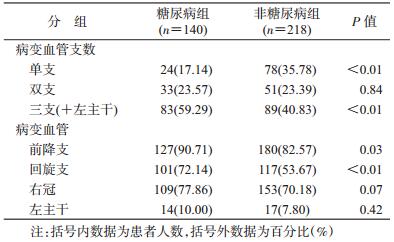
2.病情资料:由于拒绝介入、要求转院、造影剂过敏、病情不适合介入治疗等原因,最终接受冠脉造影检查的患者358人,D组140人,N组218人。D组中三支病变比例(59.29%)高于N组(40.83%),且各病变血管的患者比例均高于N组(表 2)。接受介入治疗的患者333人,D组有126人、N组有207人。N组患者PCI成功者平均置入(1.84±1.04)枚支架,低于D组(2.18±1.30)枚;但N组植入1枚支架者占比较高(44.44%),D组置入≥2枚支架者比例较高(67.46%)。同时,D组患者冠脉造影后由于冠脉病变严重,建议搭桥者多于N组患者(11.11% vs. 5.31%)。见表 3。
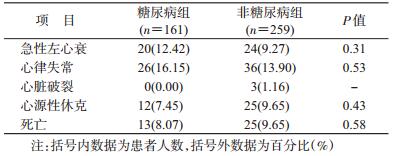
3.住院期间转归:2组患者在住院期间发生急性左心衰、心律失常、心源性休克、死亡等事件的概率组间差异无统计学意义,N组患者中有3人心脏破裂。见表 4。
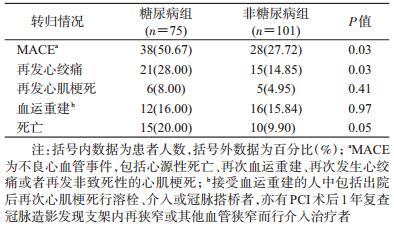
4.长期随访结果:2017年12月至2018年3月间,对2组中出院的患者进行随访,均有失访、脱落病例,最终D组随访到75人,N组101人。4年间D组发生MACE事件的人数为38人,死亡15人,全因死亡率为20.00%。N组出院患者4年间发生MACE事件的人数为28人,死亡10人,全因死亡率9.90%。见表 5。
本研究对420例急性心肌梗死患者的病历资料及预后信息进行分析。结果显示,急性心肌梗死的患者中,合并糖尿病者冠脉病变范围更广泛、三支病变的比例更高(>50%);平均接受支架治疗的个数更多,置入≥2枚支架者占55.56%,且超过50%的患者临床症状不典型。两组患者住院期间并发急性左心衰、心律失常、心源性休克甚至死亡的比例差异无统计学意义。糖尿病患者并没有呈现出短期预后更差的趋势,但其远期预后较无糖尿病者明显更差,具体表现在MACE事件发生风险的增加以及全因死亡率的上升,整体结果与以往研究一致[5-7]。
循证医学证据明确指出,糖尿病是导致急性心肌梗死患者死亡的独立危险因素,合并糖尿病的急性心肌梗死患者4年生存率仅50%[8]。糖尿病不仅可使冠心病的发病率成倍增加,还使得急性心肌梗死的发生率显著上升,并且该患者群体往往病情更重、并发症出现概率更大、预后更差,并且这种对预后的不良影响与糖尿病的患病年限没有明显关联,即对于新发糖尿病和糖尿病病程较久的患者来说,上述风险差异无统计学意义[9]。糖尿病可增加心肌梗死的易患性,同时增加并发心肌梗死时的梗死面积[10]。糖尿病合并急性心肌梗死的患者冠脉造影显示多支病变的比例更高、心功能更差、住院病死率更高[11-12]。此外,糖尿病患者出现急性心肌梗死时更易出现非典型症状,如呼吸困难、恐惧或焦虑、疲乏感以及呕吐、腹痛等消化道症状[13],而没有明显的胸痛,因此也有研究提出糖尿病是无痛性心肌梗死的独立预测因素。而症状的不典型或无症状很有可能导致就诊不及时、再灌注治疗率下降,从而大大影响预后,使住院死亡率上升[14]。对于女性患者来说,合并糖尿病会使其心血管事件发生风险上升,且高危时间窗明显提前,即削弱了雌激素对心血管的保护作用[15-16]。
糖尿病对心肌梗死病情的负面影响是有其病理生理学基础的。糖尿病能够继发大小血管病变,使血管内皮细胞功能障碍、内膜增生,管腔狭窄、酸性黏多糖物质沉积在血管内皮下[10],再加之心肌的营养代谢障碍,心肌内微小动脉的广泛狭窄,心肌间质纤维化,以及心肌肥厚,不利于建立有效侧支循环。更加微观的分子生物学解释是,长期高血糖状态影响了细胞内信号转导,使ATP耗竭、细胞内钠和钙超载、细胞膜脆性变高,这是心肌细胞缺血坏死时的主要病理变化[10]。心肌细胞的坏死与线粒体通透性转换孔(mPTP)的功能失调,进而导致线粒体功能障碍,细胞坏死、脱落有关[17]。糖尿病患者发生急性心肌梗死后,氧化应激反应促使机体分泌更多的反向调节激素,如胰高血糖素、肾上腺皮质激素、儿茶酚胺及生长激素,使胰岛素敏感性降低[18],血糖明显上升,加重了机体的代谢负担。糖尿病患者出现无痛性心肌梗死的可能性与年龄、梗死部位、合并高脂血症、交感神经及心脏自主神经病变等因素有关[19],糖尿病合并心肌梗死的患者群体中,高龄者较多,而随着年龄增长,神经系统的敏感性下降,患者的痛阈升高,因此对疼痛刺激较为迟钝;而糖尿病所并发的神经病变又使鞘膜受到损伤,痛觉冲动传入受阻。此外,前壁梗死尤其是广泛前壁梗死的患者容易出现无症状心肌梗死,其机制是大面积梗死时往往合并其他并发症如心律失常、心衰等,可能会分散甚至掩盖疼痛感[20]。
糖尿病患者同时有其他合并病的比例较高,发病时往往病情就较重,再加上高血糖症对大血管、微血管的损害,预后往往远不如未合并糖尿病的患者,使得其远期死亡风险大幅上升。欧洲的长期随访研究还发现,虽然心肌梗死的治疗手段大为改进,但相比无糖尿病者,糖尿病患者获益明显更少[21]。徐伟豪和郭文杰[22]对10年前因心肌梗死行PCI治疗的473例患者进行了随访,按入院时是否合并糖尿病分为2组,并采用Cox生存模型分析2组患者的危险因素,结果发现糖尿病使得患者10年死亡风险增加了近2倍(OR=1.731),同时认为加强对血糖的监管可能对改善预后有良性影响。
本研究存在局限性。首先,本研究在病例选择和信息采集过程中有部分信息缺失,随访过程中也存在失访情况;其次,本研究的样本量偏小,使研究结果一定程度上外推受限。
综上所述,本研究发现,糖尿病患者的冠脉病变程度更重、梗死范围更大、三支病变者更多。糖尿病没有增加非ST段抬高型心肌梗死比例,对患者短期预后的负面影响亦不显著,但可明显增加患者的远期死亡风险,提示糖尿病对急性心肌梗死的病情表现及预后的负面影响不容小觑,把握好这些临床特点对疾病防控和诊疗决策具有重要指导意义。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Murphy JF. The global burden of disease[J]. Ir Med J, 2013, 106(1): 4. |
| [2] |
Gale CP, Cattle BA, Woolston A, et al. Resolving inequalities in care? Reduced mortality in the elderly after acute coronary syndromes. The Myocardial Ischaemia national audit project 2003-2010[J]. Eur Heart J, 2012, 33(5): 630-639. DOI:10.1093/eurheartj/ehr381 |
| [3] |
Bulugahapitiya U, Siyambalapitiya S, Sithole J, et al. Is diabetes a coronary risk equivalent? Systematic review and Meta-analysis[J]. Diabet Med, 2009, 26(2): 142-148. DOI:10.1111/j.1464-5491.2008.02640.x |
| [4] |
Zhou XL, Shrestha SS, Luman E, et al. Medical expenditures associated with diabetes in myocardial infarction and ischemic stroke patients[J]. Am J Prev Med, 2017, 53(6 S2): S190-196. DOI:10.1016/j.amepre.2017.07.012 |
| [5] |
王翠柳, 卿立金. 糖尿病与非糖尿病急性心肌梗死早期临床特征分析[J]. 中国中医急症, 2016, 25(2): 344-346. Wang CL, Qing LJ. Clinical characteristics of diabetes mellitus and non-diabetic acute myocardial infarction patients[J]. J Emerg Trad Chin Med, 2016, 25(2): 344-346. DOI:10.3969/j.issn.1004-745X.2016.02.056 |
| [6] |
左鹏飞, 马根山. 糖尿病急性心肌梗死患者的临床特点及随访研究[J]. 东南大学学报:医学版, 2014(2): 182-186. Zuo PF, Ma GS. Clinical features and follow-up study on diabetic patients with acute myocardial infarction[J]. J Southeast Univ:Med Sci Edi, 2014(2): 182-186. DOI:10.3969/j.issn.1671-6264.2014.02.017 |
| [7] |
赵海霞.急性心肌梗死合并2型糖尿病患者临床特点分析[D].太原: 山西医科大学, 2016. Zhao HX. Clinical characteristics of acute myocardial infarction combined with type 2 diabetes mellitus[D]. Taiyuan: Shanxi Medical University, 2016. |
| [8] |
Donnan PT, Boyle DI, Broomhall J, et al. Prognosis following first acute myocardial infarction in type 2 diabetes:a comparative population study[J]. Diabet Med, 2002, 19(6): 448-455. DOI:10.1046/j.1464-5491.2002.00711.x |
| [9] |
Ertelt K, Brener SJ, Mehran R, et al. Comparison of outcomes and prognosis of patients with versus without newly diagnosed diabetes mellitus after primary percutaneous coronary intervention for ST-elevation myocardial infarction (the HORIZONS-AMI Study)[J]. Am J Cardiol, 2017, 119(12): 1917-1923. DOI:10.1016/j.amjcard.2017.03.016 |
| [10] |
Miki T, Itoh T, Sunaga D, et al. Effects of diabetes on myocardial infarct size and cardioprotection by preconditioning and postconditioning[J]. Cardiovascul Diabetol, 2012, 11: 67. DOI:10.1186/1475-2840-11-67 |
| [11] |
蒋世亮, 季晓平, 王勇, 等. 糖尿病对急性心肌梗死住院病死率的影响[J]. 临床心血管病杂志, 2008, 24(12): 916-918. Jiang SL, Ji XP, Wang Y, et al. Impact of diabetes mellitus on the outcomes of patients with acute myocardial infarction during hospitalization[J]. J Clin Cardiol, 2008, 24(12): 916-918. DOI:10.3969/j.issn.1001-1439.2008.12.012 |
| [12] |
Liang H, Guo YC, Chen LM, et al. Relationship between fasting glucose levels and in-hospital mortality in Chinese patients with acute myocardial infarction and diabetes mellitus:a retrospective cohort study[J]. BMC Cardiovascul Disord, 2016, 16: 156. DOI:10.1186/s12872-016-0331-2 |
| [13] |
李静, 华琦, 李博宇, 等. 2型糖尿病患者发作急性心肌梗死的临床特点和近期预后研究[J]. 中国全科医学, 2010, 13(17): 1860-1862. Li J, Hua Q, Li BY, et al. Clinical characteristics and in-hospital outcome among acute myocardial infarction patients with diabetes[J]. Chin General Pract, 2010, 13(17): 1860-1862. DOI:10.3969/j.issn.1007-9572.2010.17.010 |
| [14] |
杨婧. 糖尿病合并冠心病急性心肌梗死的临床特点分析[J]. 中外医疗, 2014(18): 174-175. Yang J. Analysis on Clinical characteristics of diabetes mellitus with acute myocardial infarction[J]. China & Foreign Med Treat, 2014(18): 174-175. DOI:10.3969/j.issn.1674-0742.2014.18.092 |
| [15] |
Policardo L, Seghieri G, Francesconi P, et al. Gender difference in diabetes related excess risk of cardiovascular events:When does the 'risk window' open?[J]. J Diabetes Complications, 2017, 31(1): 74-79. DOI:10.1016/j.jdiacomp.2016.09.010 |
| [16] |
Laverty AA, Bottle A, Kim SH, et al. Gender differences in hospital admissions for major cardiovascular events and procedures in people with and without diabetes in England:a nationwide study 2004-2014[J]. Cardiovascul Diabetol, 2017, 16: 100. DOI:10.1186/s12933-017-0580-0 |
| [17] |
Halestrap AP. A pore way to die:the role of mitochondria in reperfusion injury and cardioprotection[J]. Biochem Soc Trans, 2010, 50(2): 841-860. DOI:10.1042/BST0380841 |
| [18] |
詹俊, 冯文志, 胡春柳. 43例老年糖尿病合并急性心肌梗死死亡原因分析[J]. 中国实用医药, 2010, 5(36): 35-36. Zhan J, Feng WZ, Hu CL. Death cause analysis in 43 elderly diabetic patients complicated with acute myocardial infarction[J]. Chin Prac Med, 2010, 5(36): 35-36. DOI:10.3969/j.issn.1673-7555.2010.36.020 |
| [19] |
熊日成. 无症状心肌梗死患者临床特点及发病机制探讨[J]. 广东医学, 2004, 25(10): 1179-1180. Xiong RC. Clinical characteristics and pathogenesis of asymptomatic myocardial infarction[J]. Guangdong Med J, 2004, 25(10): 1179-1180. DOI:10.3969/j.issn.1001-9448.2004.10.032 |
| [20] |
Khan IA, Ajatta FO, Ansari AW. Persistent ST segment elevation:a new ECG finding in hypertrophic cardiomyopathy[J]. Am J Emerg Med, 1999, 17(3): 296-299. DOI:10.1016/S0735-6757(99)90128-6 |
| [21] |
Cubbon RM, Wheatcroft SB, Grant PJ, et al. Temporal trends in mortality of patients with diabetes mellitus suffering acute myocardial infarction:a comparison of over 3000 patients between 1995 and 2003[J]. Eur Heart J, 2007, 28(5): 540-545. DOI:10.1093/eurheartj/ehl510 |
| [22] |
徐伟豪, 郭文杰. 糖尿病对急性心肌梗死患者PCI术后远期生存的影响[J]. 解放军医药杂志, 2017, 29(3): 57-61. Xu WH, Guo WJ. Effects of diabetes mellitus on long-term survival of patients with acute myocardial infarction after percutaneous coronary intervention[J]. Med & Pharm J Chin PLA, 2017, 29(3): 57-61. DOI:10.3969/j.issn.2095-140X.2017.03.015 |
 2019, Vol. 40
2019, Vol. 40