文章信息
- 梁妍, 杨文杰, 孙定勇, 李宁, 王哲.
- Liang Yan, Yang Wenjie, Sun Dingyong, Li Ning, Wang Zhe.
- 河南省2002-2017年既往采供血人群艾滋病抗病毒治疗生存分析
- Survival analysis on Former Plasma Donors living with HIV/AIDS after initiation of antiretroviral therapy in Henan province, 2002-2017
- 中华流行病学杂志, 2019, 40(6): 638-642
- Chinese journal of Epidemiology, 2019, 40(6): 638-642
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2019.06.007
-
文章历史
收稿日期: 2018-12-06
河南省是我国艾滋病流行较为严重的省份之一[1],经血液传播的HIV/AIDS多由20世纪90年代中期不规范采供血事件造成[2-3],2002-2005年出现死亡高峰[4]。2004年6-8月,河南省开展了既往采供血人群(FPD)大筛查,发现了大量存活的HIV/AIDS,有的已经进入了发病期[5]。自FPD中发现HIV/AIDS以来,河南省及时采取防控与救治措施,持续随访、监测与信息收集,使FPD成为了一个接受有效治疗干预措施且具有独特研究价值的封闭队列,对于治疗效果评估具有重大意义。本研究采用回顾性队列方法,分析2002-2017年河南省FPD艾滋病抗病毒治疗的生存状况及其相关影响因素,为提高抗病毒治疗效果和降低病死率提供参考依据。
对象与方法1.研究对象:数据来源于我国艾滋病防治基本信息系统的河南省抗病毒治疗数据库。纳入标准:现住址为河南省、感染途径为采血(浆)、2002-2017年接受抗病毒治疗、年龄≥15岁、有完整的基本和随访信息的HIV/AIDS。
2.研究方法:
(1)回顾性队列研究:根据抗病毒治疗开始时间,观察起点时间为2002年1月1日,观察截止时间为2017年12月31日,观察结局为艾滋病及相关疾病死亡,删失数据包括非艾滋病及相关疾病原因死亡、失访、转出、停药以及随访截止时仍存活。死因不详者,通过回顾性调查、访谈和查阅资料进行核补,无法确定者按照艾滋病相关疾病死亡处理。
(2)信息收集:从我国艾滋病防治基本信息系统收集相关信息:①人口学特征:性别、开始抗病毒治疗时年龄、婚姻状况等;②疾病信息:确认HIV阳性日期、AIDS确诊日期、开始抗病毒治疗日期、死亡原因及死亡日期、随访状态、随访/失访/停药日期、抗病毒治疗基线信息[CD4+T淋巴细胞计数(CD4)、机会性感染症状数、复方新诺明(TMP-SMZ)服用史等]。
3.统计学分析:运用Excel 2010软件对数据进行整理,运用SPSS 23.0软件进行统计分析。采用寿命表法估算研究对象的死亡率、生存率、累积生存率,采用Kaplan-Meier法绘制生存率曲线和log-rank检验比较单因素组间生存差异,采用Cox比例风险回归模型分析艾滋病及相关疾病死亡病例的生存影响因素,逐步回归模型的自变量纳入和剔除标准分别为0.05和0.10。双侧检验,以P<0.05为差异有统计学意义。
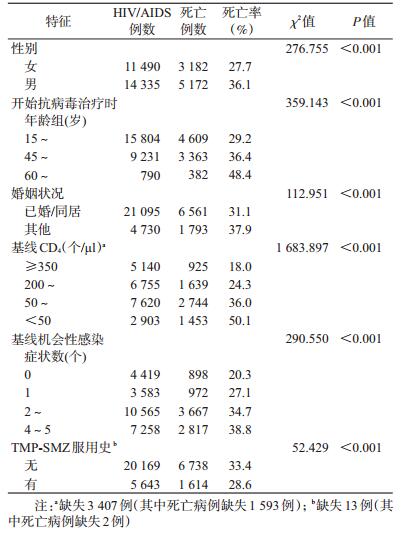
结果1.基本情况:共纳入25 825例研究对象,随访214 796.3人年,平均随访8.3人年。男女性别比为1.2 : 1,开始抗病毒治疗的年龄26.0~84.3(43.4±8.1)岁;因艾滋病及相关疾病死亡占32.3%(8 354/25 825),病死率为3.9/100人年(8 354/214 796.3)。log-rank检验结果显示,不同性别、开始抗病毒治疗时年龄、婚姻状况、基线CD4、基线机会性感染症状数(包括发热、消化系统感染、呼吸系统感染、皮肤病和中枢神经系统感染5类)、TMP-SMZ服用史,生存时间的差异有统计学意义(P<0.05),见表 1。
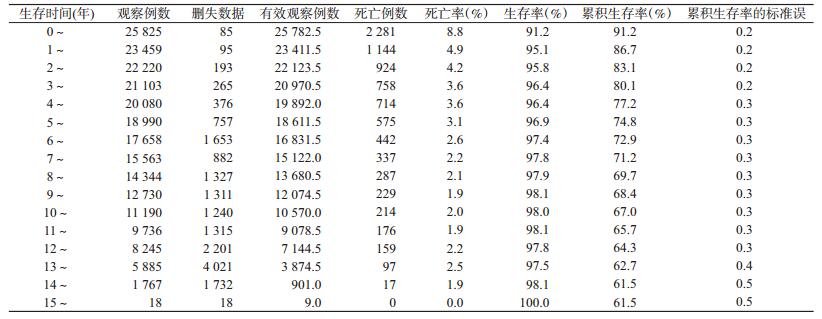
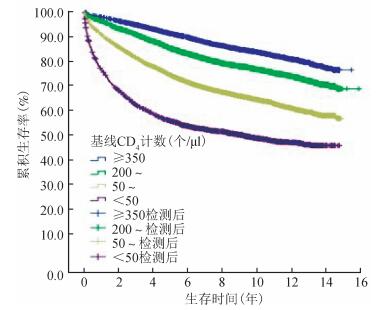
2.生存时间和生存率:研究期内,25 825例研究对象有效观察时间最长的是15.9年,有效观察时间的M(P25~P75)是8.8(4.6~12.8)年,抗病毒治疗1、4、8、12和16年的累积生存率分别为91.2%、80.1%、71.2%、65.7%和61.5%,随着有效观察时间的增加,接受治疗HIV/AIDS的生存率逐年降低;开始治疗后1年内死亡人数最多,占整个研究期死亡病例的27.3%(2 281/8 354),死亡比例达到8.8%,随着治疗时间的延长,死亡比例下降,死亡人数逐年减少,见表 2。HIV/AIDS抗病毒治疗基线CD4不同,累积生存率和生存曲线差异有统计学意义(P<0.05),CD4高的组生存率和生存曲线高,见图 1。
|
| 图 1 2002-2017年河南省不同基线CD4既往采供血人群艾滋病抗病毒治疗生存曲线 |
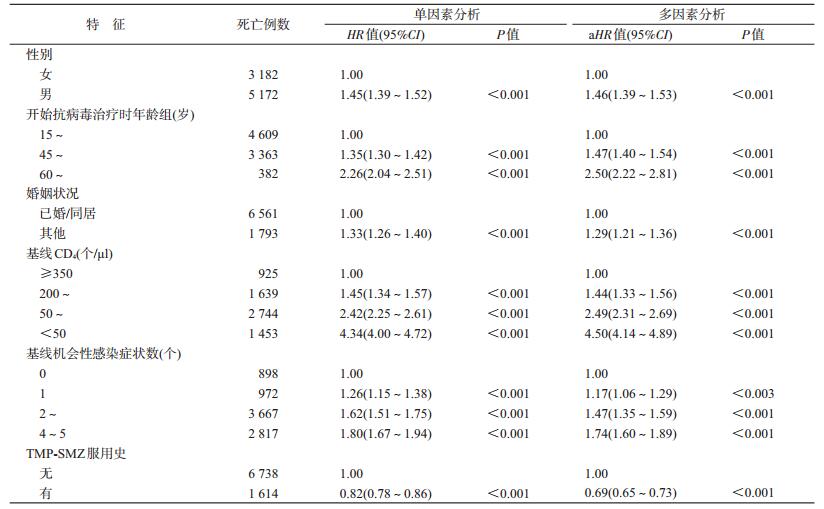
3. Cox比例风险回归模型分析:影响艾滋病及相关疾病死亡病例生存的多因素分析结果显示,与女性相比,男性的aHR值(95%CI)为1.46(1.39~1.53);与开始抗病毒治疗时年龄15~岁组相比,45~和60~岁组的aHR值(95%CI)分别为1.47(1.40~1.54)和2.50(2.22~2.81);与已婚/同居相比,其他婚姻状况的aHR值(95%CI)为1.29(1.21~1.36);与基线CD4≥350个/μl组相比,<50、50~和200~个/μl组的aHR值(95%CI)分别为4.50(4.14~4.89)、2.49(2.31~2.69)和1.44(1.33~1.56);与基线无机会性感染症状者相比,有1、2~3和4~5个机会性感染症状数的aHR值(95%CI)分别为1.17(1.06~1.29)、1.47(1.35~1.59)、1.74(1.60~1.89);与无TMP-SMZ服用史相比,有TMP-SMZ服用史的aHR值(95%CI)为0.69(0.65~0.73)。见表 3。
了解FPD艾滋病抗病毒治疗生存状况及影响因素对评估艾滋病救治成效、实施治疗即预防防控策略具有重要指导意义和参考价值。本研究发现,25 825例研究对象的病死率为3.9/100人年,高于我国及部分省份的研究结果[6-7],寿命表法估算显示,研究对象抗病毒治疗1、4、8、12年的累积生存率分别为91.2%、80.1%、71.2%、65.7%,与孙燕等[8]研究的河南省艾滋病患者抗病毒治疗后1~5年累积生存率均≥85%的结果相近[8],但是低于其他省份的研究结果[9-11],原因可能与河南省FPD的HIV感染时间长、抗病毒治疗时间晚,治疗时已出现较多临床症状与并发症,且抗病毒治疗药物种类有限有关。另外,基线机会性感染症状数≥2和4~5个的研究对象中,死亡病例均>30.0%;基线CD4<50、50~和200~个/μl的研究对象中,死亡病例分别为50.1%、36.0%和24.3%,说明启动抗病毒治疗的时间越晚,病例的免疫重建难度越大,死亡风险越高。随着抗病毒治疗等综合防治措施的落实和完善,抗病毒治疗16年的累积生存率达到61.5%,说明河南省FPD长期艾滋病抗病毒治疗的整体生存状况不错,相比国内其他省份还有提升的空间。
Cox比例风险回归模型分析发现,男性死亡风险高于女性,可能与男性较多不良生活习惯因素有关[12-13];婚姻因素中,已婚或同居患者死亡风险较低,与美国Kposowa[14]的研究结果一致;开始抗病毒治疗时年龄越大,死亡风险越大,这与我国Zhang等[15]的研究结果一致,艾滋病患者年龄越大,抗病毒治疗后CD4增长恢复较慢,出现机会性感染症状可能性越大。生存曲线显示,基线CD4水平越低,累积生存率越低,治疗预后越差,与国内的多项研究结果一致[6, 7, 13, 15],提示应在CD4水平较高时开展抗病毒治疗,以提高生存率和降低死亡风险。基线机会性感染症状数越多,抗病毒治疗后的死亡风险越大,说明机会性感染症状的控制难度较大,也影响抗病毒治疗效果[16]。有TMP-SMZ服用史与无服用史的病例相比,死亡风险明显降低(aHR=0.69),提示TMP-SMZ是影响死亡病例生存的保护因素。
本研究存在不足。一是艾滋病相关死亡病例数有所高估,死因无法确定者也作为艾滋病相关死亡病例,可能导致研究对象的累积生存率被低估;二是缺乏抗病毒治疗方案的分析,病毒载量值有一定缺失,无法准确分析一线与二线抗病毒治疗方案因素的影响;三是缺乏抗病毒治疗依从性的评估。
综上所述,2002-2017年河南省FPD艾滋病抗病毒治疗16年的累积生存率达到61.5%。男性、开始抗病毒治疗时年龄≥45岁、基线CD4<350个/μl、基线机会性感染症状数≥1个是影响死亡病例生存的危险因素,已婚/同居、TMP-SMZ服用史是影响死亡病例生存的保护因素。应尽早开展抗病毒治疗,及时开展TMP-SMZ预防治疗,加强CD4及病毒载量的检测和监测工作。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Li N, Wang Z, Sun DY, et al. HIV among plasma donors and other high-risk groups in Henan, China[J]. J Acquir Immune Defic Syndr, 2010, 53(Suppl 1): S41-47. DOI:10.1097/QAI.0b013e3181c7d717 |
| [2] |
汪宁. 中国艾滋病流行的一些新动向[J]. 中华流行病学杂志, 2010, 31(11): 1205-1209. Wang N. Some new trends of HIV/AIDS epidemic in China[J]. Chin J Epidemiol, 2010, 31(11): 1205-1209. DOI:10.3760/cma.j.issn.0254-6450.2010.11.001 |
| [3] |
郑锡文, 王哲, 徐杰, 等. 中国某县有偿献血员艾滋病病毒感染流行病学研究[J]. 中华流行病学杂志, 2000, 21(4): 253-255. Zheng XW, Wang Z, Xu J, et al. The epidemiological study of HIV infection among paid blood donors in one county of China[J]. Chin J Epidemiol, 2000, 21(4): 253-255. DOI:10.3760/j.issn:0254-6450.2000.04.003 |
| [4] |
李宁, 孙定勇, 马彦民, 等. 1995-2011年河南省HIV感染者和艾滋病患者死亡情况[J]. 中华预防医学杂志, 2012, 46(11): 1043-1046. Li N, Sun DY, Ma YM, et al. The deaths status among HIV and AIDS patients in Henan province during 1995 to 2011[J]. Chin J Prev Med, 2012, 46(11): 1043-1046. DOI:10.3760/cma.j.issn.0253-9624.2012.11.020 |
| [5] |
李宁, 王哲, 马彦民, 等. 河南省1995-2009年艾滋病疫情分析[J]. 现代预防医学, 2012, 39(8): 2040-2042. Li N, Wang Z, Ma YM, et al. Analysis of HIV/AIDS epidemic in Henan province from 1995 to 2009[J]. Mod Prev Med, 2012, 39(8): 2040-2042. |
| [6] |
Zhang FJ, Dou ZH, Ma Y, et al. Five-year outcomes of the China national free antiretroviral treatment program[J]. Ann Intern Med, 2009, 151(4): 241-251. DOI:10.7326/0003-4819-151-4-200908180-00006 |
| [7] |
原琛利, 王芳, 穆生财, 等. 山西省艾滋病抗病毒治疗后生存时间及影响因素分析[J]. 中华预防医学杂志, 2014, 48(11): 1012-1015. Yuan CL, Wang F, Mu SC, et al. Survival time and related influencing factors of AIDS patients in Shanxi province[J]. Chin J Prev Med, 2014, 48(11): 1012-1015. DOI:10.3760/cma.j.issn.0253-9624.2014.11.018 |
| [8] |
孙燕, 赵清霞, 杨萱, 等. 河南省2005-2015年抗病毒治疗艾滋病患者生存状况及影响因素分析[J]. 中华传染病杂志, 2018, 36(2): 74-77. Sun Y, Zhao QX, Yang X, et al. Survival analysis and associated factors of acquired immune deficiency syndrome patients under antiretroviral therapy in Henan province during 2005 to 2015[J]. Chin J Infect Dis, 2018, 36(2): 74-77. DOI:10.3760/cma.j.issn.1000-6680.2018.02.003 |
| [9] |
姚书杰, 吕娅妮, 王莉, 等. 辽宁省2003-2015年7255例艾滋病抗病毒治疗患者的生存分析[J]. 中华疾病控制杂志, 2016, 20(12): 1203-1207. Yao SJ, Lyu YN, Wang L, et al. The survival analysis in 7255 AIDS patients on antiretroviral therapy in Liaoning Province in 2003-2015[J]. Chin J Dis Control Prev, 2016, 20(12): 1203-1207. DOI:10.16462/j.cnki.zhjbkz.2016.12.005 |
| [10] |
陈婧, 徐敏, 赵啸, 等. 北京市2005-2015年艾滋病抗病毒治疗患者生存及其影响因素[J]. 中华疾病控制杂志, 2018, 22(12): 1225-1228. Chen J, Xu M, Zhao X, et al. Analysis of the survival conditions of HIV/AIDS patients receiving antiretroviral therapy in Beijing in 2005-2015 and the related factors[J]. Chin J Dis Control Prev, 2018, 22(12): 1225-1228. DOI:10.16462/j.cnki.zhjbkz.2018.12.006 |
| [11] |
张娜, 朱晓艳, 王国永, 等. 山东省抗病毒治疗HIV/AIDS生存状况及影响因素分析[J]. 中华流行病学杂志, 2019, 40(1): 74-78. Zhang N, Zhu XY, Wang GY, et al. Survival status and influencing factors of HIV/AIDS on highly active anti-retrovial therapy in Shandong province[J]. Chin J Epidemiol, 2019, 40(1): 74-78. DOI:10.3760/cma.j.issn.0254-6450.2019.01.015 |
| [12] |
Dou ZH, Xu JH, Jiao JH, et al. Gender difference in 2-year mortality and immunological response to ART in an HIV-infected Chinese population, 2006-2008[J]. PLoS One, 2011, 6(8): e22707. DOI:10.1371/journal.pone.0022707 |
| [13] |
Chen JM, Yu B, Wang YS, et al. Expansion of HIV care and treatment in Yunnan province, China:treatment outcomes with scale up of combination antiretroviral therapy[J]. AIDS Care, 2014, 26(5): 633-641. DOI:10.1080/09540121.2013.845281 |
| [14] |
Kposowa AJ. Marital status and HIV/AIDS mortality:evidence from the US National Longitudinal Mortality Study[J]. Int J Infect Dis, 2013, 17(10): e868-874. DOI:10.1016/j.ijid.2013.02.018 |
| [15] |
Zhang FJ, Dou ZH, Yu L, et al. The effect of highly active antiretroviral therapy on mortality among HIV-infected former plasma donors in China[J]. Clin Infect Dis, 2008, 47(6): 825-833. DOI:10.1086/590945 |
| [16] |
豆智慧, 赵燕, 何云, 等. 免费抗病毒治疗降低获得性免疫缺陷综合征患者病死率回顾性队列研究[J]. 中华预防医学杂志, 2009, 43(12): 1091-1095. Dou ZH, Zhao Y, He Y, et al. A retrospective cohort study on reduction of AIDS mortality among patients enrolled in national-free antiretroviral treatment programme in two cities in China[J]. Chin J Prev Med, 2009, 43(12): 1091-1095. DOI:10.3760/cma.j.issn.0253-9624.2009.12.010 |
 2019, Vol. 40
2019, Vol. 40