文章信息
- 任晓宇, 史典, 张德生, 丁皎, 李海燕, 甘婷, 蒲瑞阳, 白亚娜, 程宁.
- Ren Xiaoyu, Shi Dian, Zhang Desheng, Ding Jiao, Li Haiyan, Gan Ting, Pu Ruiyang, Bai Yana, Cheng Ning.
- 金昌队列人群代谢性疾病与脑卒中发病关系前瞻性研究
- Prospective study of relationship between metabolic diseases and stroke in Jinchang Cohort
- 中华流行病学杂志, 2019, 40(5): 521-525
- Chinese Journal of Epidemiology, 2019, 40(5): 521-525
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2019.05.006
-
文章历史
收稿日期: 2018-10-07
2. 兰州大学基础医学院 730000;
3. 金川公司职工医院, 金昌 737100
2. School of Basic Medical, Lanzhou University, Lanzhou 730000, China;
3. Workers'Hospital of Jinchuan Group, Jinchang 737100, China
脑卒中是指因各种诱因导致颅内动脉狭窄、闭塞或破裂,造成大脑急性脑血管循环障碍,临床表现为一过性或永久脑功能障碍的症状和体征[1],具有发病率高、致残率高和死亡率高的“三高特点”,目前尚无特效治疗手段,是人类第二大死亡原因[2]。代谢性疾病是指由遗传因素、环境因素或者两者之间交互作用所致的体内环境失衡或功能紊乱,导致细胞和器官功能异常的一种疾病[3],其中高血压、冠心病、糖尿病、血脂异常、肥胖等已作为脑卒中发病的主要危险因素被广泛研究[4-6]。然而,国内外针对各种代谢性疾病与脑卒中之间关系的研究大多限制于横断面研究的水平,故而不能明确论证两者之间的因果关系。本研究以大人群前瞻性队列研究为基础,对代谢性疾病与脑卒中之间关系进行探讨,以期验证代谢性疾病与脑卒中之间的联系,为今后有针对性地进行人群健康干预措施提供参考依据。
对象与方法1.研究对象:2011年6月进入金昌队列并与2013年12月至2015年12月完成随访调查的33 355名金川公司职工。目前已建立“金昌队列基线人群数据库”、“金昌队列第一次随访人群数据库”、“金昌队列人群病案数据库”以及“金昌队列人群全死因数据库”,详细资料参见文献[7-8]。剔除流行病学资料缺失者、体检信息缺失者、癌症患者和基线已确诊为脑卒中者后,最终纳入33 042人,其中男性20 154人、女性12 888人,年龄(46.83±13.85)岁,累计随访80 506人年,平均随访2.4年。
2.资料收集:(1)流行病学调查资料:主要包括姓名、年龄、性别、文化程度、家庭收入、职业、吸烟史、饮酒史、饮茶史、疾病史及体育锻炼情况等,于体检当天由兰州大学专业调查员通过问卷调查收集。
(2)健康检查资料:主要包括身高、体重、血压、血脂、FPG、B超等,于体检当天由甘肃省金昌市金川公司职工医院专业体检医生完成。
3.暴露指标的界定:(1)高血压:SBP>140 mmHg(1 mmHg=0.133 kPa)和(或)DBP>90 mmHg;既往有高血压病史;符合以上任何一项即诊断为高血压[9]。
(2)糖尿病:FPG>7.0 mmol/L;餐后2 h血糖>11.1 mmol/L;既往糖尿病史;符合以上任何一项即诊断为糖尿病[10]。
(3)血脂异常:血清TC≥5.18 mmol/L,TG≥1.70 mmol/L,HDL-C<1.04 mmol/L或LDL-C≥3.37 mmol/L,既往高脂血症史,符合以上任何一项即诊断为血脂异常[11]。
(4)肥胖:BMI(kg/m2)=体重(kg)/身高(m)2,BMI≥28.0 kg/m2诊断为肥胖[12]。
4.结局指标:本研究中,对脑卒中病例的确认通过流行病学调查结合查阅既往病历资料及死因资料完成:调查员(或体检人员)首先询问研究对象是否有脑卒中病史及确诊时间,进而到“金昌队列人群病案数据库”及“金昌队列人群全死因数据库”中通过“职工工号”进行匹配,核实其脑卒中诊断信息。本研究将基线未发生脑卒中而随访过程中发生脑卒中者作为新发病例,所纳入的脑卒中病理类型包括3类,即缺血性脑卒中,包括脑血栓形成、脑栓塞和腔隙性脑梗死;出血性脑卒中,包括蛛网膜下腔出血和脑出血;以及未明确分型的脑卒中[13]。
5.统计学方法:本研究采用前瞻性队列研究的方法,以金昌队列随访调查33 042人为样本,以基线调查时患相关代谢性疾病者为暴露组,未患相关疾病者为对照组,随访新发脑卒中448例为结局事件。首先对不同年龄、性别脑卒中发病情况进行描述,进而研究各代谢性疾病与脑卒中发病之间的关系,最后运用限制三次样线条分析方法(restricted cubic splines functions,RCS),调整年龄、家庭收入、吸烟、饮酒、锻炼等影响因素后,计算各生理生化指标与脑卒中发病风险之间的剂量反应关系曲线和检验统计量。
全部数据统计分析均采用SAS 9.4软件,图形绘制采用SAS 9.4和Execl 2013软件。所有分析均为双侧检验,检验水准α=0.05,以P<0.05为差异有统计学意义。
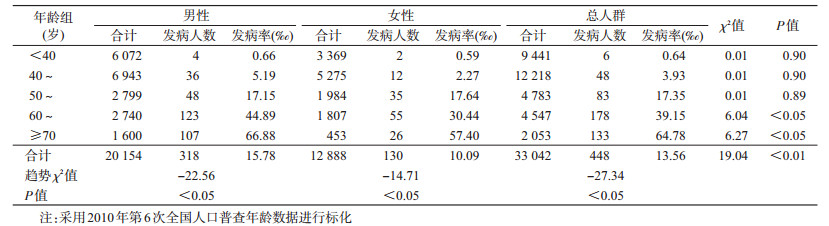
结果1.金昌队列人群脑卒中发病状况:金昌队列人群脑卒中两年累积发病率为13.56‰(448/33 042),标化后为22.70‰,男性发病率为15.78‰,女性发病率为10.09‰。在低年龄组男、女性脑卒中发病率无明显差异,但从60~岁组开始,男性高于女性(P<0.05)。见表 1。
2.代谢性疾病与脑卒中发病风险研究:调整其他因素后,男性人群患高血压、糖尿病及血脂异常会增加其患脑卒中的发病风险,患高血压时其脑卒中发病风险为未患病的2.20倍,患糖尿病时其脑卒中发病风险为未患病的1.79倍,患血脂异常时其脑卒中发病风险为未患病的1.49倍。而女性人群脑卒中发病的危险因素中有高血压、血脂异常和肥胖,其中患高血压者脑卒中发病风险是非患者的4.45倍,血脂异常患者脑卒中发病风险是非患者的1.79倍,而肥胖者脑卒中发病风险是非患者的1.64倍。
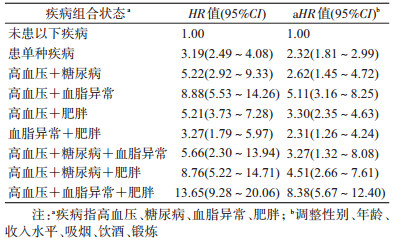
多因素Cox回归分析结果显示,以未患以下任何疾病为参照,未调整其他因素时,罹患单种代谢性疾病下脑卒中发病风险HR=3.19;罹患两种代谢性疾病时“高血压+血脂异常”组发病风险最高(HR=8.88),“血脂异常+肥胖”组最低(HR=3.27);罹患3种代谢性疾病时发病风险显著升高,其中“高血压+血脂异常+肥胖”组发病风险HR=13.65。调整相关影响因素后,罹患单种代谢性疾病时发病风险HR=2.32;罹患两种代谢性疾病时发病风险上升,罹患3种代谢性疾病时发病风险显著升高。见表 3。
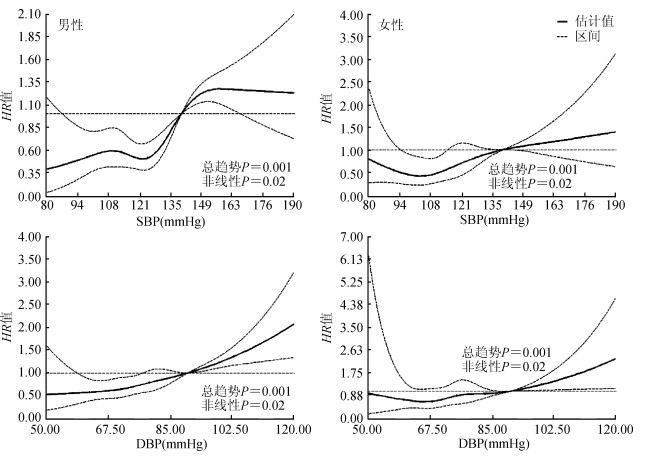
3.代谢性指标与脑卒中发病风险剂量反应关系研究:将多因素模型中经调整后仍有意义的生理生化指标与脑卒中发病风险进行限制三次样线条分析,在调整了年龄、家庭收入、吸烟、饮酒等因素后,男、女性人群SBP与脑卒中发病风险之间呈非线性相关剂量反应关系(总趋势P<0.05,非线性P<0.05),男、女性DBP与脑卒中发病风险之间均呈正向线性关系(总趋势P<0.05,非线性P>0.05)。见图 1。
|
| 图 1 血压与脑卒中发病风险剂量反应关系 |
金昌队列人群两年累积发病率为13.56‰,年龄标化后为22.70‰,换算为与其他研究可比的人年发病率为566.70/10万人年,高于2015年重庆市(219.27/10万人年)[14]、2013年青岛市(148.04/10万人年)[15]和2013年绍兴市(331.32/10万人年)居民的脑卒中发病率[16]。金昌队列人群脑卒中发病率也高于英国(123.9/10万人年)、法国(100.4/10万人年)[17]、日本(男性:417/10万人年、女性:329/10万人年)[18]和越南(115.7/10万人年)的脑卒中发病率[19]。造成金昌队列人群脑卒中高发的原因可能与该人群是来源于“金川有色金属有限公司”的职业人群,因工作性质更容易暴露于重金属含量较高的环境,而已有研究证实重金属暴露会造成机体基因甲基化[20]、脂质及糖代谢紊乱等[21]结果,从而导致金昌队列人群脑卒中高发。
本研究中,患代谢性疾病人群其脑卒中发病风险高于普通人群。由于不良生活习惯的普遍存在,肥胖、血脂异常、高血压、糖尿病等代谢性疾病成为全球重大公共卫生问题[22]。代谢系统疾病与脑卒中发生相互关联,代谢性疾病引发的氧化应激反应使患者发生动脉粥样硬化,进而导致心脑血管病变[23-25]。有报道称,高血压人群脑卒中发病率为普通人群的6倍以上[26],中年糖尿病患者发生脑卒中的风险比非糖尿病患者高出10.66%[27],而肥胖与脑卒中之间的关系也被广为探讨。本研究在模型中调整了性别、年龄、家庭收入、吸烟、饮酒、锻炼等相关因素后,仍观察到高血压、血脂异常、糖尿病和肥胖人群脑卒中发生风险均高于未患病人群,提示代谢性疾病人群为脑卒中的高危人群,应是脑卒中防治的重点干预人群。本研究同时发现,随着罹患代谢性疾病病种的增多,脑卒中发病风险亦不断升高,该结果与过往研究中报道的代谢综合征各组分疾病之间对心血管事件的发生有一定交互作用的结论相一致[28-29]。
本研究发现SBP和DBP均与脑卒中发生风险有一定的剂量反应关系,但相对SBP,DBP与脑卒中患病的发病风险呈现更为稳定的正线性相关关系,具体表现为DBP在男、女性人群中均表现为与脑卒中发病风险呈正线性相关关系,而SBP仅与脑卒中发病风险呈非线性的相关关系。尽管高血压与脑卒中之间的关系已被人们反复论证,但具体SBP及DBP水平与脑卒中之间的关系却鲜有学者研究[30]。美国弗莱明翰队列曾有文献报道DBP为最能反映冠心病发生风险的指标,缺血性脑卒中与冠心病在病理上具有类似的致病机制,该研究与其研究结果一致[31]。病因学研究也证明DBP与动脉粥样硬化等心血管疾病紧密相关,结合本研究分析结果,说明DBP在心脑血管疾病的起病中可能发挥着更重要的作用[32]。本研究亦提示在脑卒中的防治工作中应更重视DBP的变化,在判别脑卒中高危人群时应根据不同高血压类型而有所区别。
本研究亦存在一定的局限性,由于队列随访时间较短,累积的发病人数有限,所以并未将缺血性脑卒中与出血性脑卒中分别进行分析,由于这两种卒中类型的致病机制存在差异,因此可能会对结果产生一定影响。
综上所述,金昌队列人群脑卒中发病率在国内外均处于较高的水平,代谢性疾病是脑卒中发病的危险因素,且罹患代谢性疾病种类越多脑卒中发病风险越高,本研究同时发现DBP可能与脑卒中发生具有更密切的联系。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Bendok BR, Naidech AM, Walker MT, et al. Hemorrhagic and ischemic stroke:medical, imaging, surgical and interventional approaches[J]. World Neurosurgery, 2012, 78(3-4): 202. DOI:10.1016/j.wneu.2012.06.035 |
| [2] |
张林峰, 杨军, 武阳丰, 等. 我国人群中缺血性和出血性脑卒中发病的相对比例[J]. 中华内科杂志, 2003, 42(2): 25-28. Zhang LF, Yang J, Wu YF, et al. The incidence of ischemic and hemorrhagic stroke in Chinese populations[J]. Chin J Int Med, 2003, 42(2): 25-28. DOI:10.3760/j.issn:0578-1426.2003.02.008 |
| [3] |
葛均波, 徐永健. 内科学[M]. 8版.北京: 人民卫生出版社, 2013: 660-665. Ge JB, Xu YJ. Internal medicine[M]. 8th ed. Beijing: People's Medical Publishing House, 2013: 660-665. |
| [4] |
Kjeldsen SE, Narkiewicz K, Burnier M, et al. The INTERSTROKE Study:hypertension is by far the most important modifiable risk factor for stroke[J]. Blood Press, 2017, 26(3): 131-132. DOI:10.1080/08037051.2017.1292456 |
| [5] |
Sudheer G, Yeolekar ME, Sukumaran S, et al. Neurological complication (Stroke) in hypertension/diabetes mellitus[J]. J Associat Phys India, 2016, 64(1): 114. |
| [6] |
Olamoyegun MA, Akinlade AT, Fawale MB, et al. Dyslipidaemia as a risk factor in the occurrence of stroke in Nigeria:prevalence and patterns[J]. Pan Afr Med J, 2016, 25: 72. DOI:10.11604/pamj.2016.25.72.6494 |
| [7] |
Bai YN, Yang AM, Pu HQ, et al. Cohort profile:the China metal-exposed workers cohort study (Jinchang Cohort)[J]. Int J Epidemiol, 2016, 46(4): 1095-1096e. DOI:10.1093/ije/dyw223 |
| [8] |
白亚娜, 蒲宏全, 代敏, 等. 中国金昌队列研究进展[J]. 兰州大学学报:医学版, 2015, 41(6): 29-33, 38. Bai YN, Pu HQ, Dai M, et al. Study progress on China Jinchang Cohort[J]. J Lanzhou Univ:Med Ed, 2015, 41(6): 29-33, 38. DOI:10.13885/j.issn.1000-2812.2015.06.005 |
| [9] |
刘力生. 中国高血压防治指南2010[J]. 中国医学前沿杂志:电子版, 2011, 3(5): 42-93. Liu LS. 2010 Chinese guidelines for the management of hypertension[J]. Chin J Front Med:Elect Ed, 2011, 3(5): 42-93. DOI:10.3760/cma.j.issn.0253-3758.2011.07.002 |
| [10] |
中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2013年版)[J]. 中国糖尿病杂志, 2014, 30(8): 893-942. Chinese Diabetes Society. Guidelines for prevention and treatment of type 2 diabetes in China (2013 Edition)[J]. Chin J Diabet, 2014, 30(8): 893-942. DOI:10.3760/cma.j.issn.1000-6699.2014.10.020 |
| [11] |
中国成人血脂异常防治指南修订联合委员会. 中国成人血脂异常防治指南(2016年修订版)[J]. 中国循环杂志, 2016, 16(1): 15-35. Joint Committee on Revision of Guidelines for Prevention and Treatment of Adult Hyperlipidemia in China. 2016 Chinese guideline for the management of dyslipidemia in adults[J]. Chin J Circulat, 2016, 16(1): 15-35. DOI:10.3760/cma.j.issn.1671-7368.2017.01.006 |
| [12] |
中国医师协会外科医师分会肥胖和糖尿病外科医师委员会. 中国肥胖和2型糖尿病外科治疗指南(2014)[J]. 中国实用外科杂志, 2014, 8(11): 1005-1010. Chinese Medical Doctor Association. Guideliens for Surgical treatment of obesity and type 2 diabetes in China (2014)[J]. Chin J Pract Surg, 2014, 8(11): 1005-1010. DOI:10.3969/j.issn.1672-7851.2014.11.003 |
| [13] |
中华神经外科学会. 全国第四届脑血管病学术会议[J]. 中华神经科杂志, 1996, 29(6): 379-380. The Chinese neurosurgical society. The Fourth National Conference on Cerebrocascular Diseasess. Diagnostic essentials of various cerebrovascular diseases[J]. Chin J Neurol, 1996, 29(6): 379-380. DOI:10.3760/j.issn:1006-7876.1996.06.006 |
| [14] |
沈卓之, 丁贤彬, 毛德强, 等. 2015年重庆市常住人口脑卒中发病与死亡情况[J]. 公共卫生与预防医学, 2016, 27(5): 48-51. Shen ZZ, Ding XB, Mao DQ, et al. Analysis on the morbidity and mortality of stroke in Chongqing City (2015)[J]. J Public Health Prev Med, 2016, 27(5): 48-51. |
| [15] |
孙晓晖, 汪韶洁, 田小草, 等. 2013年青岛市脑卒中发病和死亡分析[J]. 预防医学论坛, 2015, 21(9): 672-674. Sun XH, Wang SJ, Tian XC, et al. Analysis on the morbidity and mortality of stroke, Qingdao city, 2013[J]. Prev Med Trib, 2015, 21(9): 672-674. |
| [16] |
周伟, 方益荣. 绍兴市居民2013年脑卒中发病分析[J]. 浙江预防医学, 2015, 27(8): 823-824, 827. Zhou W, Fang YR. Analysis on the incidence of stroke among residents in Shaoxing in 2013[J]. Zhejiang Prev Med, 2015, 27(8): 823-824, 827. |
| [17] |
Wolfe CD, Giroud M, Kolominsky-Rabas P, et al. Variations in stroke incidence and survival in 3 areas of Europe[J]. Stroke, 2000, 31(9): 2074-2079. DOI:10.1161/01.STR.31.9.2074 |
| [18] |
Morikawa Y, Nakagawa H, Naruse Y, et al. Trends in stroke incidence and acute case fatality in a Japanese rural area:the Oyabe study[J]. Stroke, 2000, 31(7): 1583-1587. DOI:10.1161/01.STR.31.7.1583 |
| [19] |
Yamanashi H, Ngoc MQ, van Huy T, et al. Population-based incidence rates of first-ever stroke in central Vietnam[J]. PLoS One, 2016, 11(8): e0160665. DOI:10.1371/journal.pone.0160665 |
| [20] |
Wu S, Bai YN, Pu HQ, et al. Dynamic changes in DNA damage and repair biomarkers with employment length among nickel smelting workers[J]. Biomed Environ Sci, 2015, 28(9): 679-682. DOI:10.3967/bes2015.095 |
| [21] |
Yang AM, Cheng N, Pu HQ, et al. Metal exposure and risk of diabetes and prediabetes among chinese occupational workers[J]. Biomed Environ Sci, 2015, 28(12): 875-883. DOI:10.3967/bes2015.121 |
| [22] |
Ayubi E, Safiri S. Metabolic syndrome and the risk of ischemic stroke:methodological issues[J]. J Stroke Cerebrovasc Dis, 2017, 26(3): 677. DOI:10.1016/j.jstrokecerebrovasdis.2016.11.017 |
| [23] |
窦相峰, 张红叶, 孙凯, 等. 中国汉族人代谢综合征与脑卒中密切相关[J]. 中华医学杂志, 2004, 84(7): 539-542. Dou XF, Zhang HY, Sun K, et al. Metabolic syndrome strongly linked to stroke in Chinese[J]. Chin J Med, 2004, 84(7): 539-542. DOI:10.3760/j:issn:0376-2491.2004.07.004 |
| [24] |
Wang GS, Tong DM, Chen XD, et al. Metabolic syndrome is a strong risk factor for minor ischemic stroke and subsequent vascular events[J]. PLoS One, 2016, 11(8): e0156243. DOI:10.1371/journal.pone.0156243 |
| [25] |
Olijhoek JK, van der Graaf Y, Banga JD, et al. The metabolic syndrome is associated with advanced vascular damage in patients with coronary heart disease, stroke, peripheral arterial disease or abdominal aortic aneurysm[J]. Eur Heart J, 2004, 25(4): 342-348. DOI:10.1016/j.ehj.2003.12.007 |
| [26] |
Miller AP, Navar AM, Roubin GS, et al. Cardiovascular care for older adults:hypertension and stroke in the older adult[J]. J Geriatr Cardiol, 2016, 13(5): 373-379. DOI:10.11909/j.issn.1671-5411.2016.05.001 |
| [27] |
Turin TC, Okamura T, Rumana N, et al. Diabetes and lifetime risk of stroke and subtypes in an urban middle-aged population[J]. J Diabetes Complicat, 2017, 31(5): 831-835. DOI:10.1016/j.jdiacomp.2017.02.002 |
| [28] |
Sarrafzadegan N, Gharipour M, Sadeghi M, et al. Metabolic syndrome and the risk of ischemic stroke[J]. J Stroke Cerebrovasc Dis, 2017, 26(2): 286-294. DOI:10.1016/j.jstrokecerebrovasdis.2016.09.019 |
| [29] |
汤玲燕.蒙古族人群代谢综合征及其组分与脑卒中的关系[D].苏州: 苏州大学; 2014. Tang LY. Cohort study on the relationship between metabolic syndrome and its components and the incidence of stroke in Mongolian population[D]. Suzhou: Suzhou University, 2014. |
| [30] |
Reshef S, Fried L, Beauchamp N, et al. Diastolic blood pressure levels and ischemic stroke incidence in older adults with white matter lesions[J]. J Gerontol A Biol Sci Med Sci, 2011, 66(1): 74-81. DOI:10.1093/gerona/glq166 |
| [31] |
Franklin SS, Larson MG, Khan SA, et al. Does the relation of blood pressure to coronary heart disease risk change with aging? The framingham heart study[J]. Circulation, 2001, 103(9): 1245-1249. DOI:10.1161/01.CIR.103.9.1245 |
| [32] |
de Waard DD, de Borst GJ, Bulbulia R, et al. Diastolic blood pressure is a risk factor for peri-procedural stroke following carotid endarterectomy in asymptomatic patients[J]. Eur J Vascul Endovascul Sur, 2017, 53(5): 626-631. DOI:10.1016/j.ejvs.2017.02.004 |
 2019, Vol. 40
2019, Vol. 40