文章信息
- 郭建花, 李静, 张欣.
- Guo Jianhua, Li Jing, Zhang Xin.
- 石家庄市2007-2017年18岁以下人群急性脑炎脑膜炎流行趋势
- Trends on the epidemics of acute meningitis and encephalitis among population under 18 years-old in Shijiazhuang city, 2007-2017
- 中华流行病学杂志, 2019, 40(4): 417-421
- Chinese Journal of Epidemiology, 2019, 40(4): 417-421
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2019.04.009
-
文章历史
收稿日期: 2018-11-12
2. 河北省疾病预防控制中心, 石家庄 050021;
3. 河北省儿童医院, 石家庄 050030
2. Hebei Provincial Center for Disease Control and Prevention, Shijiazhuang 050021, China;
3. Hebei Provincial Children Hospital, Shijiazhuang 050030, China
急性脑炎脑膜炎是一组以脑炎、脑膜炎为临床特征的危害严重的急性传染性疾病,是全世界残疾与死亡的重要原因[1-3]。临床上有时难以区分脑炎、脑膜炎,也难以辨别其感染性质。即便是医疗服务发达、抗生素与疫苗广泛使用的现代,急性脑炎脑膜炎仍是全球<18岁人群死亡的十大原因之一[4]。但国内外现有研究主要基于流行性脑脊髓膜炎(流脑)、乙型脑炎(乙脑)等单一病原体脑炎脑膜炎,或以病原体类别为基础进行的短期细菌性脑膜炎、病毒性脑炎研究[2-3];我国的乙脑与流脑之外急性脑炎脑膜炎为非法定传染病,整体缺乏疾病综合监测系统。石家庄市自2007年持续开展急性脑炎脑膜炎监测,本研究分析2007-2017年石家庄市<18岁人群急性脑炎脑膜炎流行趋势,为该疾病的科学防治提供参考依据。
资料与方法1.监测:2007-2017年在石家庄市13个县(市、区)选择42所(占当地县级及以上医院的70%)有一定工作基础、配合程度好的县级及以上医院开展急性脑炎脑膜炎流行病学监测。监测病例的纳入标准:年龄<18周岁,①急性起病,②具有发热、头痛、呕吐等症状,③伴有不同程度的意识障碍,④脑膜刺激征;符合①+②+③或①+②+④的均为监测病例。⑤临床诊断病例:乙脑、病毒性脑炎或脑膜炎、病毒性脑膜脑炎、脑炎、脑膜炎、脑脊髓膜炎、化脓性脑膜炎、流脑、结核性脑膜炎或脑膜炎和其他疑似脑膜炎或脑炎。代谢性、中毒性、药物性、自身免疫性、风湿性、中枢神经系统退行性病变等非感染性因素所致患者不纳入该监测。临床医生将发现的监测病例报至医院公共卫生科,再报至辖区CDC,县级CDC对报告病例进行流行病学个案调查。
2.病原学检测:从42所医院中再选择6家医院(2家县级综合医院、2家省/市级综合医院、1家儿童医院和1家传染病医院),采集监测病例的血液/脑脊液标本进行病原学检测。县级CDC负责采集标本,运送至上级CDC进行细菌学和病毒学检测,市CDC负责乙脑病毒检测,省CDC负责肠道病毒、麻疹病毒、风疹病毒、水痘带状疱疹病毒、流行性腮腺炎病毒、脑膜炎奈瑟菌、肺炎链球菌、流感嗜血杆菌和腺病毒检测,中国CDC负责检测结果的复核。细菌学检测方法为RT-PCR,病毒学检测方法为ELISA或RT- PCR。其中,乙脑病毒试剂盒来自中国上海贝西生物科技有限公司,其他试剂盒来自德国赛润研发有限公司;RT-PCR仪为美国ABI应用生物系统公司出品。
3.质量控制:所有流行病学监测人员、医院儿科和神经内科医生、实验室技术人员都经国家、省、市级CDC专项培训。参与实验室定期接受盲样考核和抽样复核,各级实验室检测结果的一致率为100%。监测方案、流行病学个案调查表都经预试验反复调整后确定。检测试剂、培养基及耗材等均为统一配置。每月进行病例核查、每年至少督导2次。采用电话、QQ群等随时协调、沟通、交流。
4.统计学分析:采用EpiData 3.1软件录入和建立数据库,采用Excel 2003软件进行统计学分析。以均数、发病率、病死率、构成比等指标描述流行强度、特征,以统计图、表展示。疫苗接种率城乡差异、抗生素使用对病原体检测结果的影响、病原体构成年份差异均采用χ2检验。区域人口资料源自中国疾病预防控制系统的基本信息系统和石家庄市CDC免疫规划所。以年度变化百分比(annual percent change,APC)定量评估发病变化趋势;APC的估算方法为急性脑炎脑膜炎年度发病率自然对数值(因变量)与年度(自变量)的线性回归模型法,通过回归系数β计算APC,APC=(eβ-1)×100%,以β有无统计学意义判断发病变化趋势是否具有统计学意义。双侧检验,以P<0.05为差异有统计学意义。
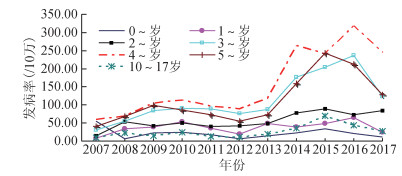
结果1.发病强度与趋势变迁:2007-2017年报告监测病例13 783例,死亡9例,病死率为65.30/10万(9/13 783)。本地病例11 222例,无病例死亡,年均发病率为108.62/10万(1 021/939 974),其中2015年最高,为316.90/10万;2007年最低,为61.39/10万。0~、1~、2~、3~、4~、5~、10~17岁组人群年均发病率依次为64.18/10万、76.83/10万、98.88/10万、182.81/10万、242.96/10万、174.99/10万、38.93/10万。各年龄组人群在不同年份的发病率不同,特别是3~、4~岁组人群在2007-2010年有小幅度上升,之后上下波动,2016年达到高峰;5~岁组人群的2015年发病率在2015年达到高峰;各年龄组人群在不同年份的发病率虽均有波动,但基本仍以4~岁组的发病率为最高,10~17岁组最低,见图 1。
|
| 图 1 2007-2017年石家庄市<18岁人群急性脑炎脑膜炎年龄别年发病趋势 |
<18岁人群发病率APC为4.81%(95%CI:3.90%~5.93%)(t=23.01,P<0.001),整体呈上升趋势;各年龄组人群发病率APC介于2.63%~5.75%,除0~岁组婴幼儿发病率的APC的差异无统计学意义外,其余年龄组人群发病率APC的差异均有统计学意义(1~岁组t=20.21,P=0.004;2~岁组t=19.41,P=0.006;3~岁组t=23.50,P<0.001;4~岁组t=31.76,P<0.001;5~岁组t=18.53,P=0.008;10~17岁组t=12.82,P=0.023)。见表 1。提示2007-2017年0~岁组婴幼儿急性脑炎脑膜炎发病强度基本稳定,其他年龄组儿童疫情虽有波动,但整体呈上升趋势。
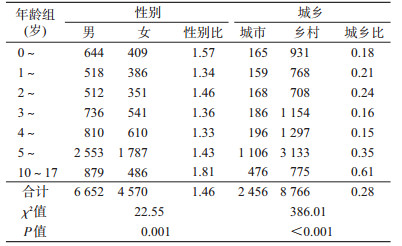
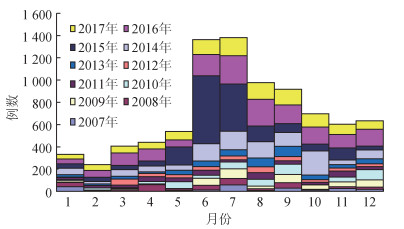
2.流行特征:病例平均年龄5.86岁(3日龄~17岁)。男女性别比为1.46:1(6 652/4 570,χ2=22.55,P=0.001),城乡比0.28:1(2 456/8 766,χ2=386.01,P<0.001),见表 2。散居儿童、托幼儿童与中小学生分别为4 670、2 648、3 904例。各月均有病例发生,以6-9月为多,占57.73%;2015年7月的发病高峰尤为明显,见图 2。病例均为散居,发病前25 d内无外出旅游史,83.49%的病例发病前无类似症状患者接触史。89.31%的患者在标本采集前一周使用了抗生素。
|
| 图 2 2007-2017年石家庄市<18岁人群急性脑炎脑膜炎发病月分布 |
3.疫苗接种情况:患者中,乙脑疫苗、流脑疫苗(包括A群与A+C群)和流感嗜血杆菌疫苗接种率分别为33.68%(3 780例)、41.76%(4 686例)、11.45%(1 285例);接种城乡比依次为1.50:1、1.37:1、1.31:1,接种率城乡差异均有统计学意义(乙脑疫苗χ2=4 107.86,P<0.001;流脑疫苗χ2=2 732.57,P<0.001;流感嗜血杆菌疫苗χ2=1030.70,P<0.001)。
4.病原学检测:对3 123例患者病原学检测,阳性658例,阳性率为20.07%。其中血、脑脊液任一标本阳性率分别为23.31%(643/2 758)、25.95%(488/1 877),同时阳性率为21.17%(322/1 521)。检出病原体类别与构成为病毒(74.77%)、细菌(15.65%)、真菌(9.12%)与支原体(0.46%)。前5位的病原体依次为肠道病毒44.68%[其中55.44%为肠道病毒71型(EV71)]、新型隐球菌(9.12%)、乙脑病毒(8.66%)、肺炎链球菌(6.99%)与水痘带状疱疹病毒(6.69%)。其他病原体为脑膜炎奈瑟菌(5.47%)、单纯疱疹病毒(4.11%)、流行性腮腺炎(3.80%)、流感嗜血杆菌(3.19%)、风疹病毒(3.19%)、巨细胞病毒(1.98%)、腺病毒(1.52%)等。病原学检测患者中,标本采集前一周使用抗生素的占87.83%(2 743例)。使用者的病毒性病原体检测阳性率为18.12%(497/2 743),与未使用者的15.26%(58/380)差异无统计学意义(χ2=1.67,P=0.196);使用者的细菌性病原体检测阳性率为2.88%(79/2 743),与未使用者的6.31%(24/380)差异有统计学意义(χ2=12.35,P<0.001)。优势病原体构成年份变化趋势不明显(χ2=15.28,P=0.122)。
讨论本研究分析2007-2017年石家庄市急性脑炎脑膜炎监测信息,发现<18岁人群、除0~岁组人群的其余年龄组人群发病率呈上升趋势。4~5岁组发病率最高,男性多于女性,农村高于城市,发病高峰为6-9月。前5位病原体为肠道病毒、新型隐球菌、乙脑病毒、肺炎链球菌与水痘带状疱疹病毒。
国内外现有资料均显示,急性脑炎脑膜炎发病人群主要集中在儿童,如英国、中国石家庄市、中国济南市为<15岁儿童[5-7],中国贵港市为<10岁[8],但未见<18岁人群年龄别、特别是<5岁儿童各年龄别发病的报道,难以定量评估其对婴儿与不同年龄儿童的危害程度。本研究发现与全人群发病率相比[5-8],<18岁人群发病率明显增高,是急性脑炎脑膜炎高危人群;其中除婴儿外,其余各年龄组儿童发病虽有波动,整体上呈上升趋势,与陕西省宝鸡市同类研究结果类似[9],也与全球1990-2016年儿童脑膜炎发病趋势基本一致[10]。该现象一方面可能是不同年份的病原体导致的不同流行趋势的体现,也可能是症候群监测灵敏性高所致,但也不排除是随着时间的发展,系统越来越完善、监测人员依从性更好、患者就诊意识提高、诊断水平越来越高所致,故需持续监测。病死率为65.30/10万,低于病死率80/10万的另一项国内研究,究其原因可能是后者为4家医院历时4年的结果,监测时间较短、参与医院较少、病例数较少。但足以说明急性脑炎脑膜炎仍严重威胁<18岁人群的健康与生命,为评估<18岁人群急性脑炎脑膜炎的疾病负担提供了参考依据。
2007-2017年石家庄市<18岁不同年龄别人群的年发病率不同,但每年均以4~岁儿童的最高,其次是3~岁儿童,可能是这两个年龄组人群为托幼儿童,与较大儿童相比机体免疫力尚未完善;与较小儿童比,与外界接触机会明显较多所致。10~17岁人群发病率最低,0~岁的次之,前者免疫系统发育完全,或曾隐性感染,对传染病病原体具备一定抵抗力;后者年幼,多为居家抚养,接触感染的机会较少。尽管目前国内外均未见按年龄亚组对<18岁人群急性脑炎脑膜炎发病进行研究的报道,但从机体免疫系统发育、个体与外界接触机会等方面可以合理解释,故推测<18岁人群急性脑炎脑膜炎发病年龄特征成立,4~岁和3~岁儿童需特别关注;但尚需持续监测或多中心的同类监测资料综合分析。
分析发现每年的病例都主要集中在6-9月,夏季发病高峰明显,与济南市一致[7]。2015年夏季高峰尤其明显,原因是石家庄市辖区内2个县交界处的7个乡镇于该年5-7月出现了肠道病毒脑炎流行[11]。提示肠道病毒是夏季急性脑炎脑膜炎病例临床诊治优先考虑的感染,加强个人和环境卫生等肠道传染病预防措施,可以降低疫情的发生。病例中,农村多于城市,与济南市、贵港市、宝鸡市一致[7-9],提示现阶段我国急性脑炎脑膜炎防控的重点在农村地区。
2007-2017年石家庄市急性脑炎脑膜炎病原体阳性情况基本稳定,病毒一直是石家庄市<18岁人群急性脑炎脑膜炎的首要病原体,细菌性病原体阳性率明显低于病毒,与标本采集前一周抗生素普遍应用对细菌性病原体的检出影响明显、对病毒性病原体阳性率影响不明显的分析结果相符。肠道病毒位居病毒性病原体首位,与天津市类似[12],有别于以乙脑病毒[13]、腮腺炎病毒[14]、疱疹病毒[15]为主的国内外报道,肠道病毒引起的脑炎脑膜炎不容忽视,需加强对肠道病毒脑炎的检测与防控工作,特别是在乙脑发病已经得到控制的地区[12]。肺炎链球菌位居细菌性病原体首位,有别于以脑膜炎奈瑟菌为主的济南市[7]、流感嗜血杆菌为主的宜昌市[14];推测一方面急性脑炎脑膜炎病原学具有区域差异,另一方面抗生素的广泛使用影响了细菌性病原体的检出。但各地常见的几种病原体多为疫苗可预防性病原体,强化人群预防接种可以有效预防其发生。特别是相关EV71疫苗在2016年开始人群接种,安全性与应用效果肯定[16],不仅可以抑制手足口病的流行态势,还对EV71导致的其他疾病有明显的预防作用。
就各地急性脑炎脑膜炎病例疫苗接种情况而言,石家庄市乙脑疫苗、流脑疫苗(包括A群与A+C群)和流感嗜血杆菌疫苗接种率虽稍高于济南市25.39%、23.13%、4.96%的相应疫苗接种率[7],稍高于贵港市14.04%、4.34%、1.83%的相应疫苗接种率[7]。但总体上,各地病例相应疫苗接种率均偏低,且农村地区病例相关疫苗接种率低于城市病例,与病例的城乡分布相符,需提高相应疫苗接种水平。
尽管本研究具有现况调查不可避免的各种偏倚,但病例数足够多、监测时间跨度长,整体上可了解<18岁人群急性脑炎脑膜炎流行强度、特征、主要病原体及其趋势,建议继续强化监测,加大病原学检测力度,提高相关疫苗覆盖率,以有效防控疫情。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Khetsuriani N, Holman RC, Lamonte-Fowlkes AC, et al. Trends in encephalitis-associated deaths in the United States[J]. Epidemiol Infect, 2007, 135(4): 583-591. DOI:10.1017/S0950268806007163 |
| [2] |
Kamei S, Takasu T. Nationwide survey of the annual prevalence of viral and other neurological infections in Japanese inpatients[J]. Intern Med, 2000, 39(11): 894-900. DOI:10.2169/internalmedicine.39.894 |
| [3] |
Pelkonen T, Roine I, Monteiro L, et al. Risk factors for death and severe neurological sequelae in childhood bacterial meningitis in sub-Saharan Africa[J]. Clin Infect Dis, 2009, 48(8): 1107-1110. DOI:10.1086/597463 |
| [4] |
Patton GC, Coffey C, Sawyer SM, et al. Global patterns of mortality in young people:a systematic analysis of population health data[J]. Lancet, 2009, 374(9693): 881-892. DOI:10.1016/S0140-6736(09)60741-8 |
| [5] |
Okike IO, Ribeiro S, Ramsay ME, et al. Trends in bacterial, mycobacterial, and fungal meningitis in England and Wales 2004-11:an observational study[J]. Lancet Infect Dis, 2014, 14(4): 301-307. DOI:10.1016/S1473-3099(13)70332-3 |
| [6] |
郭建花, 周吉坤, 张世勇, 等. 河北省2007-2008年急性脑炎及脑膜炎流行病学分析[J]. 中华流行病学杂志, 2010, 31(11): 1323. Guo JH, Zhou JK, Zhang SY, et al. Epidemiological analysis on acute encephalitis and meningitis in Hebei province from 2007 to 2008[J]. Chin J Epidemiol, 2010, 31(11): 1323. DOI:10.3760/cma.j.issn.0254-6450.2010.11.031 |
| [7] |
刘晓雪, 张先慧, 徐胜平, 等. 2007-2014年济南市急性脑炎脑膜炎病例的流行特征分析[J]. 现代预防医学, 2016, 43(18): 3296-3299. Liu XX, Zhang XH, Xu SP, et al. Epidemiology of acute meningitis and encephalitis cases in Jinan from 2007 to 2014[J]. Mod Prev Med, 2016, 43(18): 3296-3299. |
| [8] |
谭毅, 谢艺红, 杨进业, 等. 贵港市急性脑炎及脑膜炎症候群病原体监测[J]. 中国公共卫生, 2014, 30(3): 353-356. Tan Y, Xie YH, Yang JY, et al. Pathogenic surveillance on acute meningitis and encephalitis syndrome in populations of Guigang city[J]. Chin J Public Health, 2014, 30(3): 353-356. DOI:10.11847/zgggws2014-30-03-31 |
| [9] |
张晓宇, 郭彦萍, 杜红忠. 2013-2017年陕西省宝鸡市脑炎脑膜炎症候群监测系统的构建及应用分析[J]. 疾病监测, 2018, 33(7): 564-568. Zhang XY, Guo YP, Du HZ. Establishment and application of acute meningitis and encephalitis syndromes surveillance system in Baoji, Shaanxi, 2013-2017[J]. Dis Surveill, 2018, 33(7): 564-568. DOI:10.3784/j.issn.1003-9961.2018.07.008 |
| [10] |
GBD 2016 Meningitis Collaborators. Global, regional, and national burden of meningitis, 1990-2016:a systematic analysis for the Global Burden of Disease Study 2016[J]. Lancet Neurol, 2018, 17(12): 1061-1082. DOI:10.1016/S1474-4422(18)30387-9 |
| [11] |
张欣, 郭建花, 张世勇, 等. 2015年石家庄市急性脑炎/脑膜炎监测结果分析[J]. 医学动物防制, 2017, 33(2): 139-141. Zhang X, Guo JH, Zhang SY, et al. Epidemic characteristic and pathogens of surveillance cases with acute meningitis and encephalitis in Shijiazhuang city in 2015[J]. J Med Pest Control, 2017, 33(2): 139-141. DOI:10.7629/yxdwfz201702007 |
| [12] |
骆晓艳, 吕莉琨, 高志刚, 等. 2015年天津市实验室确诊病毒性脑炎流行病学调查[J]. 中国预防医学杂志, 2017, 18(10): 765-769. Luo XY, Lyu LK, Gao ZG, et al. Epidemiological survey on laboratory confirmed viral encephalitis in Tianjin in 2015[J]. Chin Prev Med, 2017, 18(10): 765-769. DOI:10.16506/j.1009-6639.2017.10.010 |
| [13] |
Olsen SJ, Campbell AP, Supawat K, et al. Infectious causes of encephalitis and meningoencephalitis in Thailand, 2003-2005[J]. Emerg Infect Dis, 2015, 21(2): 280-289. DOI:10.3201/eid2102.140291 |
| [14] |
彭延, 邹文菁, 吕静, 等. 湖北省宜昌市2013年急性脑炎/脑膜炎症候群监测结果分析[J]. 检验医学与临床, 2016, 13(1): 27-28. Peng Y, Zou WJ, Lyu J, et al. Analysis on surveillance results on acute meningitis, encephalitis syndrome in Yichang city of Hubei province during 2013[J]. Lab Med Clin, 2016, 13(1): 27-28. DOI:10.3969/j.issn.1672-9455.2016.01.011 |
| [15] |
Granerod J, Crowcroft NS. The epidemiology of acute encephalitis[J]. Neuropsychol Rehabil, 2007, 17(4/5): 406-428. DOI:10.1080/09602010600989620 |
| [16] |
苏瑶, 高帆, 吴星, 等. 肠道病毒71型疫苗的研究进展[J]. 中国生物制品学杂志, 2018, 31(7): 782-786. Su Y, Gao F, Wu X, et al. Progress in research on enterovirus 71 vaccine[J]. Chin J Biologicals, 2018, 31(7): 782-786. DOI:10.13200/j.cnki.cjb.002241 |
 2019, Vol. 40
2019, Vol. 40